En ocasiones, a los hospitales especializados en sarcomas son derivados pacientes desde otros centros donde se les ha realizado una cirugía no planeada de resección de sarcoma de partes blandas.
Material y métodosEntre noviembre del 2001 y julio del 2013, 35 pacientes de este tipo fueron derivados a nuestro centro.
ResultadosEl 29% de los pacientes había sido intervenido sin pruebas complementarias previas. En el 76% el diagnóstico de sarcoma se descubrió en el estudio histológico postoperatorio. El sarcoma sinovial fue el más común encontrado, afectando el 38% de los pacientes.
A todos ellos se les realizó cirugía de revisión de márgenes y en el 86% se realizó terapia adyuvante. El 69% de los pacientes tenían enfermedad residual hallada en la anatomía patológica.
Al final del seguimiento, el 12% había presentado recidiva local, otro 12% diseminación a distancia y el 3% había fallecido.
ConclusiónDados los resultados, concluimos que cualquier tumoración de partes blandas de la que se sospeche malignidad ha de ser resecada en un centro de referencia, y si se ha producido una resección no planeada en otro centro tiene que ser derivado inmediatamente para la realización reglada de un estudio de imagen, cirugía de revisión y, si precisa, tratamiento adyuvante.
Patients from other centres where they have had an unplanned surgical resection of a soft tissue sarcoma are often referred to hospitals specialised in sarcomas.
Material and methodsA study was conducted on 35 patients who required this type of surgery were referred to our center between November 2001 and July 2013.
ResultsSurgery had been performed on 29% of the patients without any complementary tests being done. In 75% of cases, the sarcoma diagnosis was discovered in the post-surgical histological study. Synovial sarcoma was the most common, affecting 38% of the patients.
A surgical revision of the margins was performed on all of them, and adjuvant treatment was performed on 86% of them. The histopathology study found that 69% of the patients had residual disease.
At the end of follow-up, 12% had a local recurrence, another 12% distant metastases, and 3% had died.
ConclusionGiven the results, it is concluded that any tumour of the soft tissues in which malignancy is suspected has to be resected in a reference centre. If an unplanned esection was performed in another centre, it should be referred immediately in order to perform an imaging study, revision surgery, and if required, adjuvant treatment.
Los sarcomas son tumores malignos que surgen de tejidos de origen mesenquimal, por lo que pueden aparecer tanto en huesos como en partes blandas. Representan menos del 1% de todos los tumores malignos, pero son causa de una gran morbilidad y mortalidad a cualquier edad y en cualquier localización. Muchos de ellos se presentan como una tumoración indolora que crece gradualmente de tamaño1,2.
Dado que los sarcomas de partes blandas son poco comunes y mucho menos frecuentes que los tumores benignos, es posible que alguno de ellos pase desapercibido y sea inapropiadamente resecado antes de establecer un correcto diagnóstico histológico. Se calcula que los centros especializados en sarcomas reciben entre un 19-53% de pacientes derivados desde otros hospitales tras una cirugía no planeada. El riesgo de enfermedad residual tras una resección no planeada es del 24-60%3. La recidiva tumoral es 2,2 veces más común en estos pacientes que en aquellos en los que se ha realizado un estudio preoperatorio apropiado1,2.
Para el manejo de estos pacientes, el centro especializado tiene que recabar el máximo de información posible sobre el caso. Así, son muy importantes los datos que nos puedan aportar tanto el paciente como el cirujano que le intervino por primera vez, incluyendo los resultados de cualquier estudio preoperatorio y postoperatorio y los detalles de la cirugía. También es importante revisar las muestras histológicas del tumor no solamente para confirmar el diagnóstico, sino también para conocer los márgenes quirúrgicos ya que estos son predictores del riesgo de recidiva local4. En muchos casos, las opciones terapéuticas llevadas a cabo en el centro de referencia incluyen desde la abstención terapéutica con seguimiento periódico del paciente, a la cirugía de revisión de márgenes (acto conocido con el anglicismo second look surgery), pasando por el uso aislado o concomitante de terapias adyuvantes (radioterapia y/o quimioterapia)1.
El objetivo de este estudio es describir la evolución oncológica de un grupo de pacientes intervenidos de cirugía de revisión de márgenes de sarcoma de partes blandas a los que previamente se les había practicado una cirugía no planeada de resección del mismo.
Material y métodosHemos realizado un estudio descriptivo longitudinal observacional retrospectivo de los datos relevantes de nuestra base de datos de pacientes con tumores musculoesqueléticos. Hemos incluido a todos los pacientes de edad igual o superior a 18 años que han sido derivados a la unidad de oncología ortopédica de nuestro hospital tras una escisión con márgenes positivos de un sarcoma de partes blandas localizado en extremidades tanto superiores como inferiores.
Primeramente, hemos recogido los datos epidemiológicos de los pacientes, además de determinados aspectos relacionados con la enfermedad, como puede ser la localización o el primer síntoma. Hemos recogido también información sobre la cirugía inicial, como son las pruebas complementarias realizadas previamente (RM, tomografía computarizada [TC], ecografía, biopsia…), el diagnóstico de sospecha previo a la cirugía, el tiempo transcurrido hasta la cirugía, el tipo de cirugía (cirugía amplia o escisión simple) y el resultado del estudio anatomopatológico de las muestras obtenidas de la misma. En cuanto a la cirugía de revisión de márgenes o second look, hemos recogido datos similares entre los que se incluyen el diagnóstico anatomopatológico de la revisión en nuestro hospital de las laminillas histológicas de la primera cirugía, los estudios de imagen realizados previos a la segunda cirugía, el tiempo transcurrido entre la cirugía inicial y la cirugía de revisión, y la clasificación de la enfermedad residual basada en la clasificación de American Joint Commision on Cancer5. Finalmente, hemos recogido información relacionada con el tratamiento adyuvante y la evolución clínica de los pacientes.
ResultadosEntre noviembre del 2001 y julio de 2013, 35 pacientes a los cuales se les había practicado una escisión no planeada de un sarcoma de partes blandas fueron tratados en nuestra unidad. Todos cumplían los criterios de inclusión descritos. De estos, 18 eran mujeres (51,4%) y 17 eran hombres (48,6%). La edad media era de 48 años (rango de 17 a 29).
La localización más frecuente donde se presentó la enfermedad fue el muslo (42,9% de los casos, 15 casos), seguida por el pie (14,3%, 5 casos), la pierna (8,6%, 3 casos), zona inguinal (8,6%, 3 casos), cintura escapular (5,7%, 2 casos) y rodilla (5,7%, 2 casos). El resto de los casos se presentaron en brazo, codo, mano, cintura pélvica y tobillo (un caso en cada localización, 2,9%); 14 casos (40%) se produjeron en el lado derecho y 21 casos (60%) en el lado izquierdo.
El seguimiento medio de los pacientes fue de 52 meses (rango de 5 a 128).
El primer síntoma referido por los pacientes fue la aparición de una tumoración indolora (85,7%, 30 casos), seguido de la aparición de una tumoración dolorosa (11,4%, 4 casos). Solo un caso (2,9%) presentó dolor aislado.
El 97,1% de los pacientes (34 casos) fueron derivados a la unidad de ortopedia oncológica desde otro centro. El 2,9% restante (un caso) fue derivado desde el servicio de Cirugía General de nuestro centro con el diagnóstico definitivo de leiomiosarcoma en el que inicialmente se sospechaba que era una adenopatía inguinal.
El 76,4% (26 casos) de los pacientes procedentes de otros centros fue derivado tras un diagnóstico sorpresa en la histología de las muestras anatomopatológicas intraoperatorias obtenidas, hecho que se conoce con el anglicismo whoops surgery. El 17,6% (6 casos) fue derivado tras obtener márgenes positivos tumorales. El 5,9% restante (2 casos) fue derivado al persistir el tumor en las pruebas de imagen complementarias tras la cirugía.
El 54,3% de las lesiones eran profundas a la fascia (19 pacientes), respecto al 45,7% (16 pacientes), que eras superficiales. Las dimensiones del tumor resecado eran en el 91,4% de los pacientes (32 casos) menor de 8 cm, es decir, T1 según la estadificación de la American Joint Comission on Cancer (AJCC) (tabla 1). Los 3 casos restantes (8,6%) se corresponden a un tumor T2 según la misma estadificación.
Estadificación de la American Joint Comission on Cancer
| 0 | 1 | 2 | 3 | |
|---|---|---|---|---|
| T | Sin evidencia de tumor primario | Tumor <8cm | Tumor >8cm | Metástasis saltantes (skip metastases) |
| N | Sin adenopatías regionales | Con adenopatías regionales | ||
| M | Sin metástasis | a: Sólo pulmonares b: Diseminación extrapulmonar | ||
| G | Bajo grado | Alto grado | ||
Grados: I-A: T1, N0, M0, G1-2; I-B: T2-3, N0, M0, G1-2; II-A: T1, N0, M0, G3-4; II-B: T2, N0, M0, G3-4; III: T3, N0, M0, G3-4; IV-A: T1-3, N0, M1a, G0-3; IV-B: T1-3, N1, M0-1, G0-3/T1-3, N0-1, M1b, G0-3.
Tomado de American Cancer Asociation5.
Solo un caso (2,9%) presentó adenopatías tumorales cercanas y solo un caso (2,9%) presentaba metástasis pulmonar en el diagnóstico.
El grado más común de tumor según la clasificación de la AJCC fue, por tanto, el ii-A en 22 pacientes (62,9%), seguido del ii-B (5 casos, 14,3% de los casos), i-B (2 casos, 5,7% de los casos) y del ii-B, iv-A y iv-B (un caso cada uno, 2,9% de los casos cada uno).
La primera cirugía se había realizado sin pruebas complementarias en 10 casos (28,6%) y en 16 casos (45,7%) tan solo se había realizado una prueba complementaria. Solo 5 pacientes (14,3%) fueron sometidos a biopsia previa y 2 pacientes (5,7%) a punción-aspiración con aguja fina (PAAF). Se realizó una RM previa en el 45,7% de los casos (16 casos). Otras pruebas de imagen realizadas fueron la ecografía (20%, 7 casos), la TC (11,4%, 4 casos) y la radiografía simple (5,7%, 2 casos).
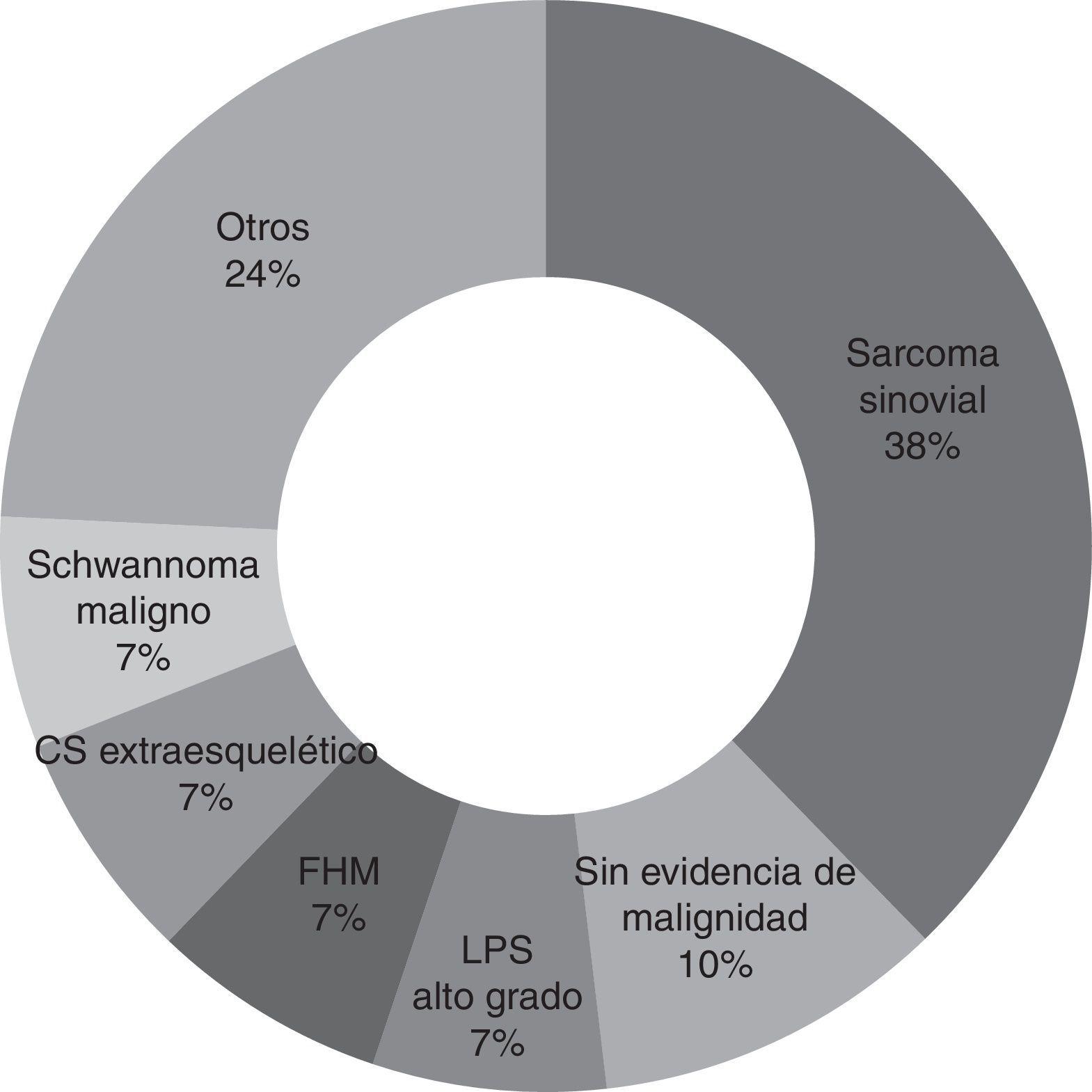
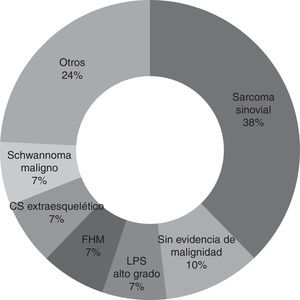
Las muestras obtenidas en la primera cirugía fueron revisadas de nuevo por patólogos de nuestro hospital con experiencia en tumores de este tipo en la mayoría de los pacientes (82,9% de los casos, 29 pacientes). La no revisión del resto de muestras es debido a dificultades burocráticas para obtener las laminillas anatomopatológicas. Así, se puede concluir que el diagnóstico más común es el sarcoma sinovial (37,9%, 11 pacientes), seguido del fibrohistiocitoma maligno, del liposarcoma de alto grado, condrosarcoma extraesquelético y schwannoma maligno (6,9% y 2 pacientes cada uno). Otros diagnósticos hallados son el sarcoma pleomórfico, el osteosarcoma extraesquelético, el leiomiosarcoma, el fibrosarcoma, el sarcoma mesenquimal, el sarcoma de células claras y la proliferación fusocelular atípica (3,4% y un paciente cada uno) (fig. 1).
A la llegada a nuestro hospital, se realizó una nueva RM previa a la cirugía de revisión en el 91,4% de los casos (32 pacientes). El 53,1% de los mismos presentaba un tumor residual según esta prueba complementaria (17 pacientes).
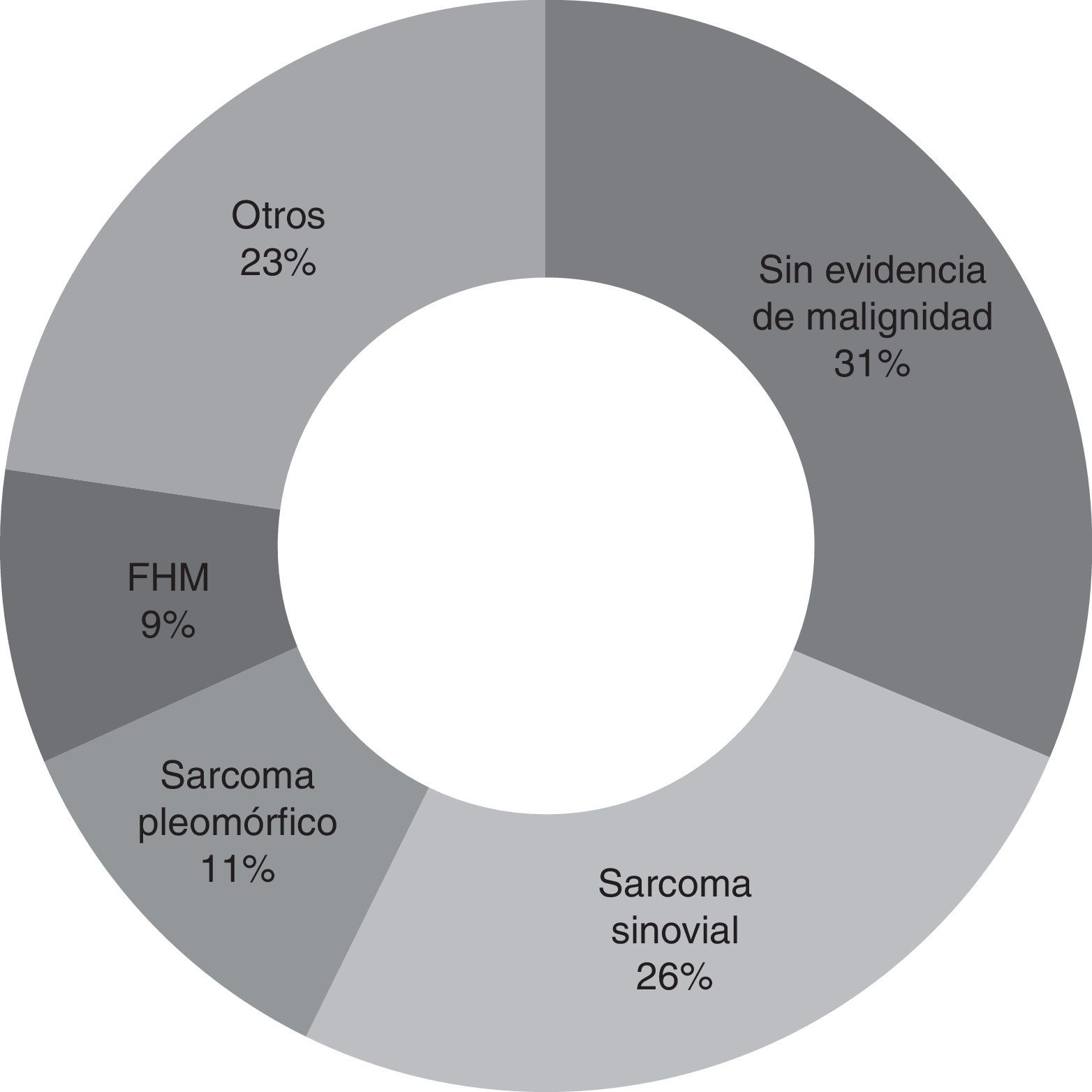
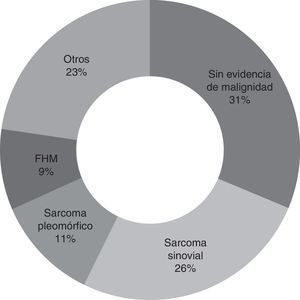
La cirugía de second look se realizó entre 1 y 9 meses tras la primera cirugía (media 3 meses). El diagnóstico hallado más común fue el de sarcoma sinovial en el 25,7% de los pacientes (9 pacientes). En el 31,4% de los pacientes (11 casos) no se encontró evidencia de malignidad. Un total de 8 pacientes (22,8%) tuvieron márgenes tumorales positivos tras la reescisión (fig. 2).
Más de la mitad de los pacientes (51,4%, 18 pacientes) recibieron de forma combinada quimioterapia y radioterapia adyuvante. El 25,7% (9 pacientes) solo recibió radioterapia tras la revisión de márgenes y el 8,6% (3 pacientes) únicamente recibió quimioterapia coadyuvante previa al second look.
Al final del seguimiento, un total de 4 pacientes (11,4%) tuvieron recidiva local. Dos de ellos había tenido márgenes positivos en la histología de la cirugía de revisión. Otros 4 pacientes (11,4%) tuvieron diseminación sistémica. Un solo paciente (2,9%) murió por progresión pulmonar.
DiscusiónEl concepto de resección completa no planeada de sarcomas de partes blandas fue introducido por primera vez por Giuliano y Eilber6, y se refiere a la situación en la cual no se ha realizado ninguna de las modalidades diagnósticas previas a la cirugía ni se ha tenido la intención de conseguir márgenes tumorales libres7.
Dada la mayor proporción de tumoraciones de partes blandas benignas que malignas, en ocasiones se pueden realizar resecciones de tumores malignos de manera no planeada. Diversas series en la literatura muestran un significativo número de pacientes intervenidos de tumoraciones que inesperadamente resultaron ser malignas1,6-16. Este suceso puede deberse a la falta de conocimiento sobre el manejo de sarcomas de partes blandas y puede resultar problemático si no se considera su potencial malignidad14,15.
Para evitar las resecciones no planeadas de sarcomas de partes blandas, hay que tener en cuenta una serie de signos que nos pueden sugerir malignidad: la consistencia indurada, el tamaño tumoral > 5cm, el aumento rápido de tamaño, la presencia de la masa en profundidad a la fascia, la aparición de dolor y la tumefacción recurrente14,16. Si existe sospecha de malignidad, se tendrán que hacer las pertinentes pruebas preoperatorias, incluyendo biopsia y estudios de imagen3. En nuestra serie, la cirugía inicial se realizó sin previas complementarias previas en el 28,6% de los casos. Solo el 14,3% de los casos presentaban una biopsia previa y el 45,7% de los casos una RM previa. No hemos encontrado en la literatura datos similares con los que podamos contrastar nuestros resultados.
El sarcoma sinovial resultó ser el tumor más común hallado en la cirugía no planeada (37,9%) en nuestra serie. Esto coincidiría con los resultados obtenidos por Chandrasekar et al.1, aunque en su caso este tipo de tumor representara el 17% de los casos de su serie. Lewis et al.10 encontraron en su serie al fibrohistiocitoma maligno (FHM) y al liposarcoma (LPS) como los tumores más comunes, con un 28% y 26% de representación respectivamente. Fiore et al.13, por su parte, hallaron en su serie como tumoración maligna más común el liposarcoma en un 36% de los casos. En nuestro estudio, el fibrohistiocitoma maligno y el liposarcoma de alto grado se encuentran en segundo lugar con un 6,9% de los casos cada uno.
La lesión típica hallada en nuestra serie sería, entonces, un sarcoma sinovial menor de 8cm, localizado en el muslo. El paciente típico, sin adenopatías ni metástasis, se encontraría en un estadio ii-A según la AJCC.
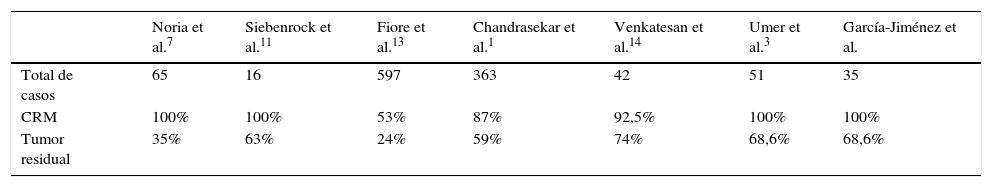
Tal y como se ha observado en estudios previos1,6-10,12,13, la resección no planeada de un sarcoma de partes blandas conlleva una escisión incompleta del mismo en la mayoría de los casos (tabla 2). La incidencia de tumor residual hallado en la cirugía de revisión de márgenes es similar a la de series como la de Chandrasekar et al.1 que alcanza el 60%. En nuestra serie encontramos tumor residual en el 68,6% de los pacientes (24 casos), aunque esta sea probablemente ligeramente mayor ya que un paciente (2,9%) sin hallazgo de tumor residual tras la cirugía de revisión de márgenes desarrolló una recidiva local. Así, podríamos estimar que, en nuestra serie, el 71,4% de los pacientes intervenidos de forma no planeada tenían tumor residual en el lecho quirúrgico. Es por este elevado número de pacientes con tumor residual en resecciones no planeadas de sarcomas de partes blandas que en nuestro centro realizamos de forma rutinaria cirugía de revisión de márgenes en estos casos.
Comparación del número de casos con tumores residuales en diversos estudios
| Noria et al.7 | Siebenrock et al.11 | Fiore et al.13 | Chandrasekar et al.1 | Venkatesan et al.14 | Umer et al.3 | García-Jiménez et al. | |
|---|---|---|---|---|---|---|---|
| Total de casos | 65 | 16 | 597 | 363 | 42 | 51 | 35 |
| CRM | 100% | 100% | 53% | 87% | 92,5% | 100% | 100% |
| Tumor residual | 35% | 63% | 24% | 59% | 74% | 68,6% | 68,6% |
CRM: cirugía de revisión de márgenes.
La cirugía de revisión tiene que incluir márgenes más extensos que los que se hubiesen incluido en caso de haber hecho una cirugía reglada de resección de sarcoma de partes blandas. Las pruebas de imagen (TC o RM) pueden resultar negativas al resaltar cambios postoperatorios que impidan una correcta visualización de enfermedad residual, y las incisiones y los accesos quirúrgicos habitualmente inapropiados comprometen y contaminan los compartimentos vecinos al tumor3,17.
No está claro el valor de las terapias adyuvantes tras una cirugía de revisión de márgenes en sarcomas1. La quimioterapia, usada en el 8,6% de nuestros pacientes de forma aislada, y en el 51,4% junto con radioterapia, desempeña un papel complementario a la cirugía de revisión de márgenes. En cuanto a la radioterapia, usada de manera aislada en el 25,7% de nuestros pacientes, está indicada de forma rutinaria en muchos centros tras la reescisión tumoral10,13.
Según la literatura, la recidiva local y las metástasis son mayores en pacientes intervenidos de cirugía de second look1-3,10,14,18. La incidencia de recurrencia local fue, en nuestra serie, del 11,4%. Esta es comparable con la observada en otras series1,6-10,12,13, en las que se encuentra una incidencia entre 7 y 26%. En el 50% de los pacientes que presentaron recidiva (2 pacientes, 5,7% del total) se había observado positividad de márgenes en la histología de las muestras obtenidas en la cirugía de revisión en nuestro centro. El 11,4% de los pacientes presentaron diseminación a distancia, una cifra menor a aquella encontrada en otras series1.
La supervivencia global de los pacientes de nuestra serie fue del 97,1% al final del seguimiento. Esta supervivencia es más elevada que las halladas en otras series, las cuales alcanzan un 77-88%1,10,13.
Los resultados obtenidos en nuestra serie no muestran diferencias contundentes respecto a otras series de centros de otros países ya publicadas. Podemos concluir que la alta incidencia de tumor residual identificado en nuestra serie hace recomendable la resección de cualquier tumoración de partes blandas en un centro de referencia de sarcomas19,20. En los casos en los que el tumor haya sido resecado de forma no planeada en otro centro, es recomendable la derivación a un hospital de referencia donde se realizará una nueva revisión de la histología, RM para detectar enfermedad residual y revisión quirúrgica del lecho tumoral.
Es por esto que, en nuestra unidad, actualmente recomendamos una revisión amplia del lecho quirúrgico tras la escisión no planeada de un sarcoma sistemáticamente.
Nivel de evidenciaNivel de evidencia iii.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.