Existen diferentes posturas en cuanto a la delimitación entre los trastornos del lenguaje y de la comunicación; sobre todo al acuñar las definiciones, sus limitantes y particularmente poder medir los pronósticos y diferentes procesos a lo largo del neurodesarrollo. El presente consenso busca unir las diferentes visiones de la región latinoamericana sobre los Trastornos del Desarrollo del Lenguaje (TDL) y Trastornos del Espectro Autista (TEA), homologar taxonomías y evolución a lo largo de los primeros años de vida.
MétodoSe realizó un estudio Delphi Modificado para llegar a un consenso sobre la definición más adecuada y diagnóstico temprano de los TDL y TEA.
ResultadosUn total de 34 profesionales de 11 países de la región aceptaron la invitación para participar en el consenso e incluyó a distintos especialistas a cargo del cuidado de estos pacientes. Se realizaron dos rondas de evaluación llegando a un acuerdo y consenso en todos los ítems.
ConclusionesEl término “Riesgo para Trastornos de la Comunicación y del Lenguaje” es creado para referirse a los niños que no caen en ninguna categoría diagnóstica en etapas tempranas del desarrollo. Consideramos que tanto el uso de este término como el del resto de los mismos, alcanzados por consenso, permitirá coincidir en distintos puntos para la caracterización del TDL y TEA, todo ello contribuirá a evaluar de forma más específica cuáles son las intervenciones adecuadas que mejoren el pronóstico y modifiquen las trayectorias del desarrollo de esta población en nuestra región.
There are different points of view regarding the delimitation between language and communication disorders; especially when establishing the definitions, their limitations and above all being able to measure prognoses and different processes throughout neurodevelopment. The present consensus seeks to unify the different points of view of the Latin American region on Language Development Disorders (LDD) and Autism Spectrum Disorders (ASD), standardize the taxonomies and evolution throughout the first years of life.
MethodA Modified Delphi study was carried out to reach a consensus on the most adequate definition and early diagnosis of TDL and ASD.
ResultsA total of 34 professionals from 11 countries in the region accepted the invitation to participate in the consensus and included different specialists in charge of the care of these patients. Two rounds of evaluation were carried out, reaching an agreement and consensus on all items.
ConclusionsThe term “Risk for Communication and Language Disorders” is created to refer to children who do not fall into any diagnostic category in early stages of development. We consider that using this term as well as the rest of the terms reached by consensus in the present work will allow to match in different points for the characterization of TDL and ASD, this will contribute to a more specific evaluation regarding the appropriate interventions to improve prognosis and modify development trajectories of this population in our region.
Palabras de cabecera: Consenso Latinoamericano de TDL y TEA
INTRODUCCIÓNDurante las últimas dos décadas, especialmente en el lenguaje español, han existido diferentes posturas en cuanto a la delimitación entre los trastornos del lenguaje y de la comunicación; existiendo controversias al adherirse a las definiciones, sus limitantes y sobre todo para poder medir los pronósticos y diferentes procesos a lo largo del neurodesarrollo. La complejidad que involucra el seguimiento de estos trastornos considerando su naturaleza variable y flexible; obliga a tener una capacidad de adaptación del observador para detectar estos cambios desde el punto de vista clínico.
La necesidad de unificar estas posturas llevó al establecimiento del término Trastorno del Desarrollo del Lenguaje (TDL) en sustitución de Trastorno Específico del Lenguaje (TEL) por el Consorcio CATALISE1,2, el cual no incluyó a ningún experto hispanohablante. Por otra parte, una herramienta recién actualizada que incluye los criterios para su diagnóstico, así como para otros trastornos del neurodesarrollo, incluyendo los TEA, es la Clasificación de los Trastornos del Desarrollo de la Infancia y de la Niñez Temprana (DC:0–5™ por sus siglas en inglés: Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood)3, la cual no se encuentra traducida al español y es poco conocida en Latinoamérica. Si consideramos que la intervención temprana en ambas patologías tiene repercusiones importantes en la posterior calidad de vida de los pacientes4–7, es importante que las terminologías e intervenciones tengan posturas claras dentro de la comunidad latinoamericana.
Los trastornos del lenguaje (TL) tienen una prevalencia estimada del 9,92%, siendo del 7,58% para el llamado previamente TEL y de 2,34% para los trastornos del lenguaje asociados a otra condición médica8–10. En contraste la prevalencia de los TEA se encuentra entre el 1 y el 1,5%11,12, a pesar de esto un 90% de la población general de Europa refiere conocer sobre este diagnóstico en contra de solamente un 60% que ha escuchado algo sobre TDL13, siendo por ello de vital importancia realizar campañas de difusión, requiriendo primero homologar los términos en nuestra lengua nativa.
En Latinoamérica; los TEA han sido poco estudiados, con información escasa en algunos países como México, Brasil, Colombia, Chile y Ecuador14–16. En México se encontró una prevalencia de 0.87%, similar a lo reportado en literatura anglosajona17. Más allá de los datos de prevalencia se debe considerar que del 19 al 37% de los pacientes con TEA no tienen ningún tipo de intervención en nuestra región y aquellos que tienen esa oportunidad están recibiendo principalmente terapias con evidencia baja a moderada con una frecuencia por debajo de los estándares recomendados18. Con respecto a los TDL, hasta donde es de nuestro conocimiento no existen datos en Latinoamérica. Sin embargo, ya existe un llamado desde Brasil hacia nuestra comunidad científica para discutir más sobre este trastorno y considerarlo dentro los diagnósticos diferenciales de los niños con problemas de la comunicación19.
Es por esto que el presente consenso tiene como objetivo unir las diferentes visiones de la región latinoamericana sobre los TDL y TEA, homologar taxonomías y evolución a lo largo de los primeros años de vida. Aunque los participantes estamos de acuerdo en la mayoría de los puntos establecidos por el consorcio CATALISE, consideramos que nuestra perspectiva permite identificar de forma más puntual las diferentes dimensiones en las escalas de los problemas de lenguaje; definiendo mejores métodos diagnósticos tempranos, vigilancia del desarrollo y modificación de los posibles diagnósticos a lo largo de los primeros años; además de definir las mejores intervenciones tempranas por grupo y sus pronósticos funcionales a largo plazo. Por estas razones consideramos vital poder definir dentro de la región y en nuestra lengua este espectro de trastorno de la comunicación.
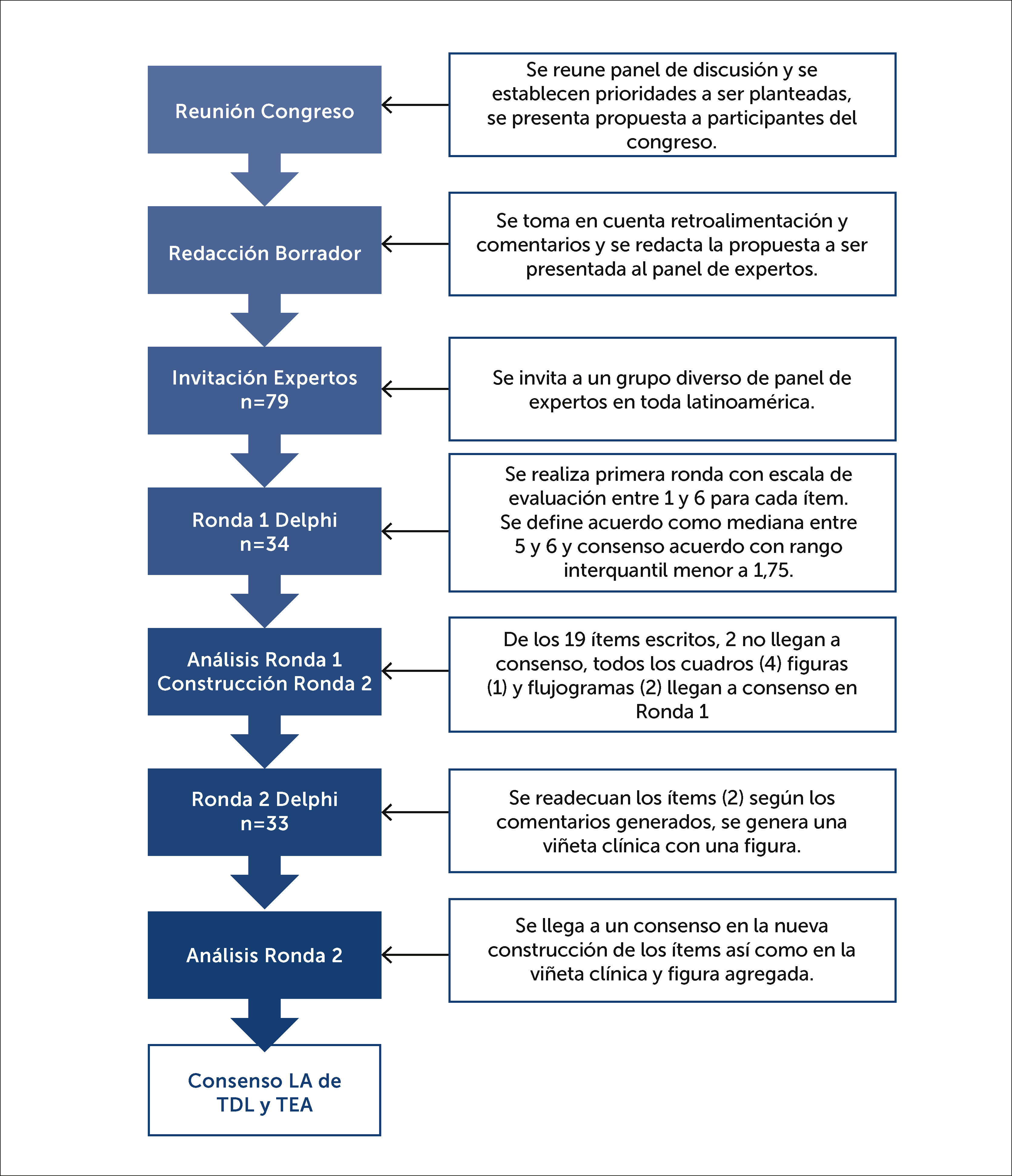
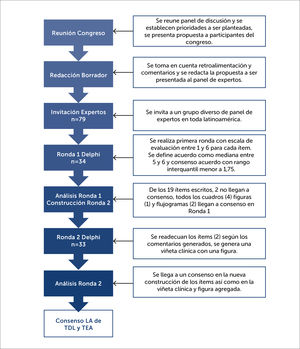
MATERIAL Y MÉTODOSSe realizó un estudio Delphi Modificado para llegar al consenso sobre la definición más adecuada y diagnóstico temprano de los TDL y TEA. El método Delphi es una técnica de facilitación grupal que utiliza un proceso iterativo de múltiples etapas, diseñado para transformar las opiniones individuales en consenso grupal20. Su versión modificada permite la redacción de ítems que son posteriormente evaluados por el panel de expertos21. El consenso mediante un diseño de estudio Delphi Modificado asegura que la contribución de cada participante sea igualmente reconocida, independiente de sus antecedentes o años de experiencia. El facilitador fue el segundo autor (DEAA) en cooperación del resto de autores. El diagrama de flujo del proceso de Delphi Modificado de este estudio se describe en la Figura 1 y se describe a continuación.
Reunión en Congreso y Redacción BorradorDurante su fase inicial un panel de expertos (autores del presente escrito) conformados por cuatro neurólogos (tres de México (MX) y uno de Guatemala), dos psicólogas infantiles (MX), una terapéuta de lenguaje (MX) y una psiquiatra infantil (MX) se reunieron en el 3er. Congreso Internacional De Neurociencias Pediátricas: “Transformando ideologías latinoamericanas en el cuidado del neurodesarrollo y sus problemas” realizado del 2 al 4 de agosto del 2018 en la Ciudad de México22. Este panel estableció los objetivos del consenso y redactó el primer borrador el cual fue presentado en una mesa redonda ante los participantes de dicho congreso, teniendo la oportunidad de discutirse, hacer comentarios y realizar sugerencias sobre su modificación.
Invitación de ExpertosA partir de este punto se redactaron las aseveraciones finales que serían incluidas en el presente consenso para ser evaluadas en dos rondas, con opción a realizar una tercera en caso no se cumpliera con los criterios establecidos previo a su iniciación. Se realizó la invitación a participar al consenso por vía electrónica bajo los criterios de tener experiencia en el diagnóstico/tratamiento y/o investigación clínica en pacientes con TEA y/o TDL por un mínimo de 3 años. Se aseguró que las invitaciones enviadas incluyeran a no más de un 35% de personas residentes en México para evitar el sesgo del lugar de origen de los investigadores principales. Un total de 73 invitaciones fueron enviadas originalmente dando la opción de nominar nuevos candidatos. Fueron agregados 6 nuevos candidatos a quienes fue extendida la invitación dando un total de 79 invitaciones enviadas.
Rondas DelphiLos criterios del estudio Delphi Modificado fueron tomados de la metodología sugerida por Trevelyan, Esmé G., y Nicola Robinson (2015)23. La primera ronda enviada consistió en diecinueve (19) ítems escritos (aseveraciones), cuatro (4) cuadros, una (1) figura y dos (2) flujogramas. Cada una contó con una escala de 1 a 6 puntos para evaluar que tan de acuerdo o en desacuerdo se encontraba cada participante y se incluyó una casilla extra para realizar comentarios. Previo al inicio del consenso se estableció que se consideraría acuerdo cuando la pregunta tuviera una mediana entre 5 y 6 puntos y se definió consenso cuando el rango intercuartil fuera menor de 1,75 (en aquellos ítems que llegan a acuerdo). Se presentaron a una segunda ronda sólo aquellos ítems que no alcanzaran el nivel de acuerdo y se establecería una tercera ronda en caso no se llegara a un acuerdo en más del 80% de los ítems y consenso en el 60%, requiriendo en este caso una tercera ronda.
El cuestionario fue enviado y llenado por medio de un Formulario de Google contando con 3 secciones. En la primera se tomaron los datos generales y demográficos de los participantes, la segunda trató sobre la terminología y la última sobre generalidades de intervención. Cualquier dato que permitiera identificar a los participantes fue eliminado de la base de datos y las rondas fueron analizadas por medio del programa R24. Los autores DEAA, EJBP y JCGB realizaron las modificaciones para ser presentadas en la segunda ronda. De los 19 ítems escritos, dos no llegaron a consenso, todos los cuadros (4) figuras (1) y flujogramas (2) llegaron a consenso en la primera ronda. Se adecuaron los ítems (2) según los comentarios generados y se generó una viñeta clínica con una figura nueva. Al terminar la segunda ronda se llegó a un consenso en la nueva construcción de los ítems, así como en la viñeta clínica y nueva figura.
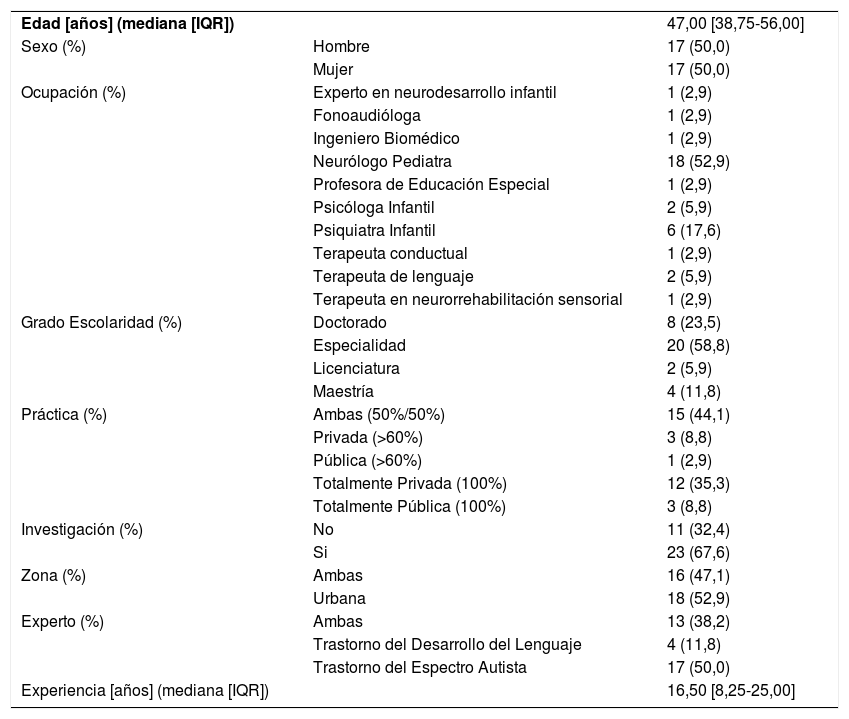
ResultadosUn total de 34 expertos aceptaron la invitación para participar en el consenso y firmaron el consentimiento informado. Las características del panel pueden observarse en la Tabla 1. La edad de los participantes tuvo una mediana de 47 años (Rango Interquantil [IQR]: 38,75-56,00), siendo la mitad de sexo femenino (n=17). Se reportó una mediana de 16,5 años de experiencia (IQR: 8,25-25,00) con un 50% (n=17) indicando mayor experiencia en TEA, 12% (n=4) en TDL y un 38% (n=13) en ambas. La procedencia de los expertos fue de México (n=11), Chile (n=5), Argentina (n=4), Colombia (n=4), Bolivia (n=2), República Dominicana (n=2), Nicaragua (n=2), Ecuador (n=1), El Salvador (n=1), Honduras (n=1) y Perú (n=1). De los procedentes de México siete (64%) indicaron ejercer su práctica clínica en la Ciudad de México, dos (18%) en el Estado de México y dos (18%) en León. La segunda ronda fue contestada por un 97% (n=33) de los que participaron en la primera ronda. Los resultados que se muestran a continuación son los consensuados por el panel de expertos.
Datos Demográficos Panel de Expertos
| Edad [años] (mediana [IQR]) | 47,00 [38,75-56,00] | |
| Sexo (%) | Hombre | 17 (50,0) |
| Mujer | 17 (50,0) | |
| Ocupación (%) | Experto en neurodesarrollo infantil | 1 (2,9) |
| Fonoaudióloga | 1 (2,9) | |
| Ingeniero Biomédico | 1 (2,9) | |
| Neurólogo Pediatra | 18 (52,9) | |
| Profesora de Educación Especial | 1 (2,9) | |
| Psicóloga Infantil | 2 (5,9) | |
| Psiquiatra Infantil | 6 (17,6) | |
| Terapeuta conductual | 1 (2,9) | |
| Terapeuta de lenguaje | 2 (5,9) | |
| Terapeuta en neurorrehabilitación sensorial | 1 (2,9) | |
| Grado Escolaridad (%) | Doctorado | 8 (23,5) |
| Especialidad | 20 (58,8) | |
| Licenciatura | 2 (5,9) | |
| Maestría | 4 (11,8) | |
| Práctica (%) | Ambas (50%/50%) | 15 (44,1) |
| Privada (>60%) | 3 (8,8) | |
| Pública (>60%) | 1 (2,9) | |
| Totalmente Privada (100%) | 12 (35,3) | |
| Totalmente Pública (100%) | 3 (8,8) | |
| Investigación (%) | No | 11 (32,4) |
| Si | 23 (67,6) | |
| Zona (%) | Ambas | 16 (47,1) |
| Urbana | 18 (52,9) | |
| Experto (%) | Ambas | 13 (38,2) |
| Trastorno del Desarrollo del Lenguaje | 4 (11,8) | |
| Trastorno del Espectro Autista | 17 (50,0) | |
| Experiencia [años] (mediana [IQR]) | 16,50 [8,25-25,00] |
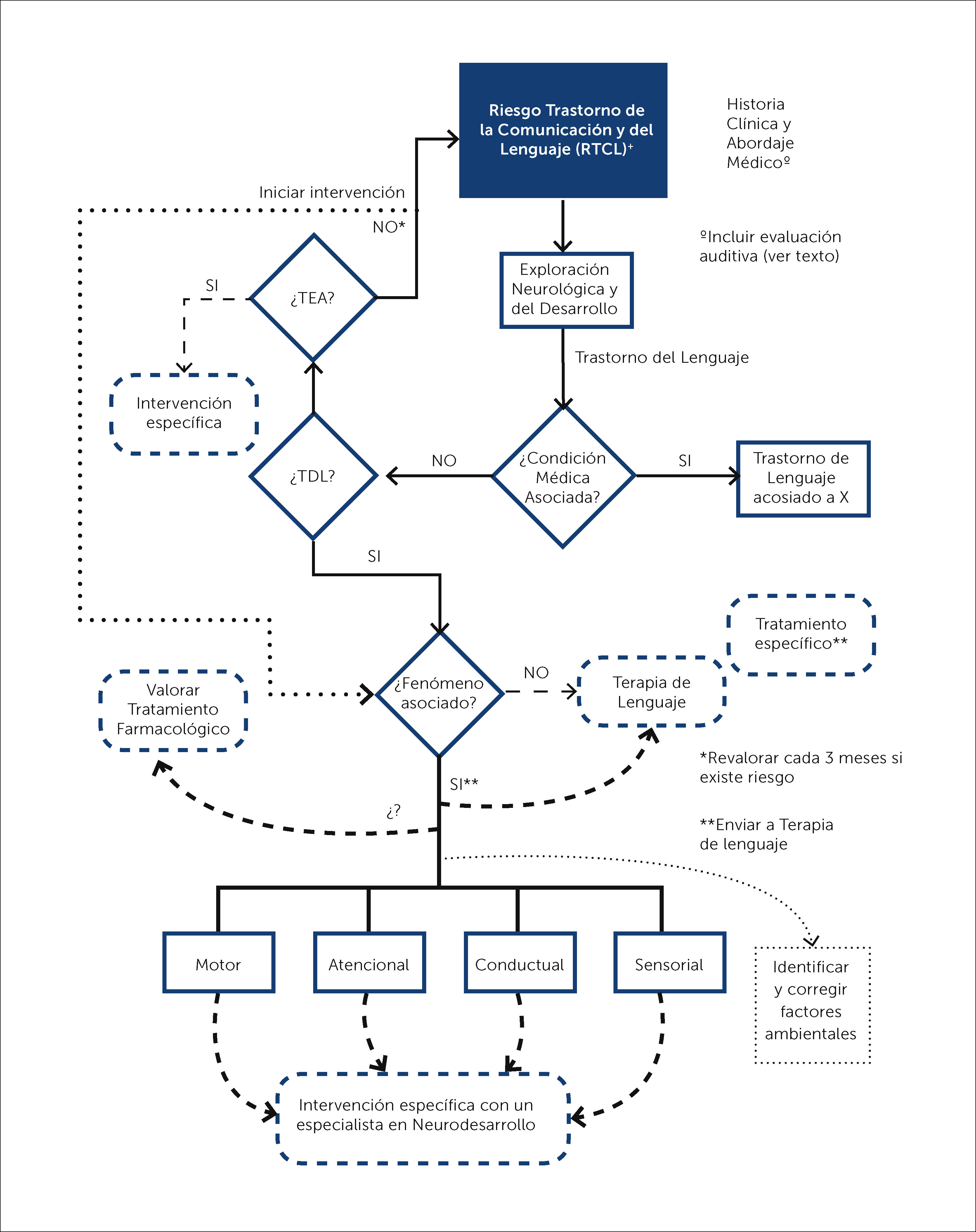
1.1 El término “riesgo para trastornos de la comunicación y del lenguaje” (RTCL) se deberá utilizar en aquellos pacientes entre los 9 y 36 meses que cuentan con un retraso en la comunicación verbal (habla) y/o no verbal (social) y que aún no cumplen los criterios diagnósticos establecidos en este consenso para trastornos del espectro autista (TEA), trastorno del desarrollo del lenguaje (TDL) o trastorno pragmático del lenguaje [trastorno de la comunicación social] (TPL). Todo paciente con RTCL deberá contar con una valoración por parte de un equipo interdisciplinario que incluya una intervención temprana. Su seguimiento deberá ser al menos cada 3 meses en donde se deberá valorar si cumple los criterios diagnósticos de alguno de los trastornos mencionados y asegurarse que se estén realizando las intervenciones tempranas ajustadas a su contexto.
1.2 El término “trastorno del lenguaje asociado a X” (TLX) deberá utilizarse para referirse a cualquier dificultad en la infancia, para comprender y/o usar alguna modalidad del lenguaje y que provoquen obstáculos en la comunicación o el aprendizaje en la vida diaria asociado a una condición médica establecida. Ejemplos de dicha condición son: Daño cerebral, afasias epilépticas adquiridas de la infancia, condiciones neurodegenerativas, condiciones genéticas como el síndrome de Down, parálisis cerebral infantil, prematurez, pérdida auditiva sensorial, trastorno del espectro autista y/o discapacidad intelectual. Este trastorno por tanto deberá ser siempre descrito según la condición médica que lo acompañe, debiéndose utilizar el término “trastorno del lenguaje asociado a X…” (Donde X es por ej. cualquiera de las condiciones mencionadas anteriormente). Estos pacientes deberán contar con un abordaje e intervención de acorde a su contexto clínico, que podría incluir potenciales evocados auditivos, resonancia magnética cerebral, electroencefalograma, exámenes complementarios en extenso (sanguíneos, de orina, etc.) y el acceso a un centro de intervención que cuente con un equipo interdisciplinario.
1.3 El término “trastorno del desarrollo del lenguaje” (TDL) podrá ser utilizado a partir de los 24 meses cuando existen dificultades durante la infancia para comprender y/o usar cualquier modalidad del lenguaje, manifestándose a través de simplificaciones sintácticas, fonológicas o léxicas; así como limitación en la interacción social. Tales dificultades NO se encuentran asociadas a una condición médica establecida. El TDL debe sustituir el término trastorno específico del lenguaje y los utilizados por otros investigadores como son el impedimento específico del lenguaje (specific language Impairment), impedimento primario del lenguaje (primary language impairment), considerando que el uso de distintos términos para describir la misma patología resulta confuso.
1.4 El TDL puede ocurrir asociado a otros trastornos del neurodesarrollo (con excepción de la discapacidad intelectual, trastornos del espectro autista y trastorno de la comunicación social [Pragmático]) y su diagnóstico puede realizarse, aunque estos estén presentes. Entre ellos se encuentran los establecidos dentro de los criterios diagnósticos del DC:0–5™ (entre paréntesis se muestran las edades a las que se puede realizar dicho diagnóstico): trastorno de la sobreactividad en la infancia temprana (TSIT) (overactivity disorder of toddlerhood) (entre los 24 y 36 meses), el trastorno de déficit de atención e hiperactividad [TDAH] (a partir de los 36 meses), trastorno de la coordinación motora (a partir de los 24 meses) y el trastorno del procesamiento sensorial (a partir de los 6 meses). Sin embargo, no consideramos que el término TSIT sea adecuado ni recomendamos su uso, existiendo alto riesgo de que pueda provocar confusión. De igual manera a nuestro criterio el diagnóstico de TDAH no debe realizarse en niños menores de 48 meses.
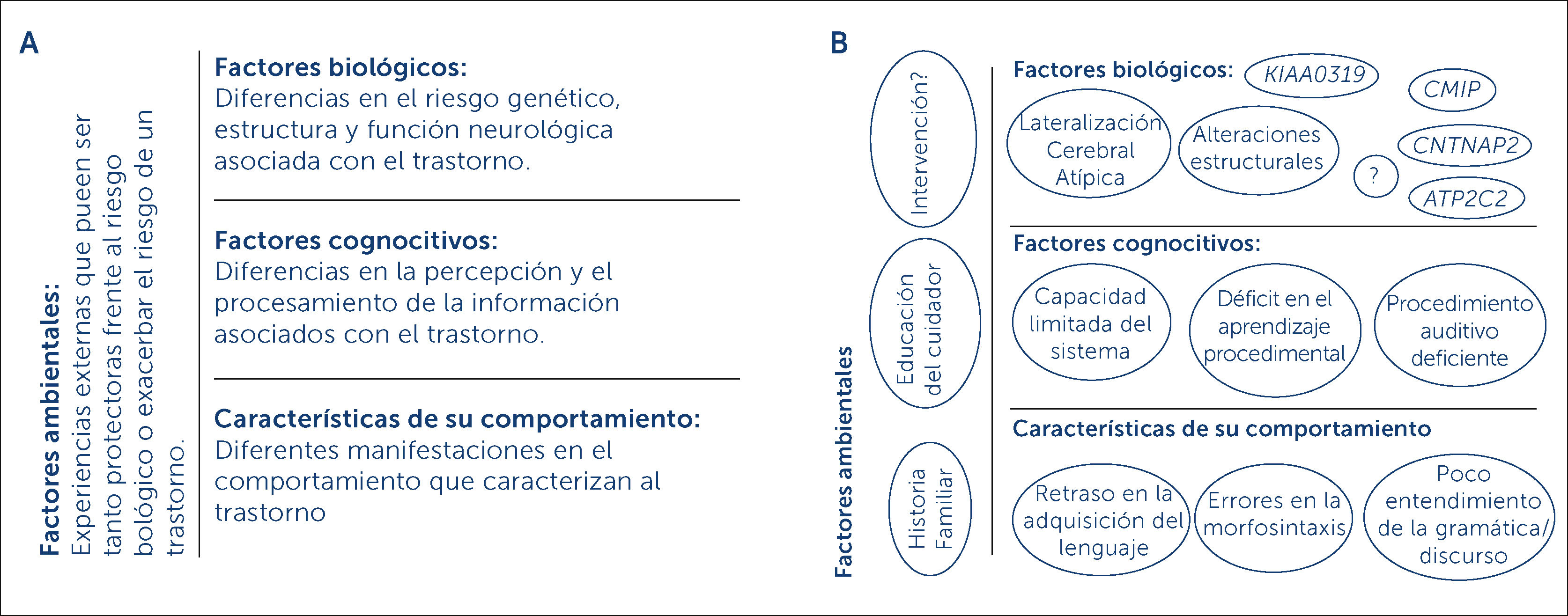
1.5 Los TDL tienen factores de riesgo ambiental tanto protectores como disparadores, la presencia de estos no deben de excluir su diagnóstico. Entre estos se incluyen: historia familiar, género, bajo nivel socioeconómico, bajo nivel educativo del cuidador, negligencia o abuso y/o antecedentes patológicos pre o perinatales. Se debe considerar al TDL como una entidad tomando en cuenta los distintos niveles explicativos para su desarrollo patológico (ver Figura A4, ver apéndice).
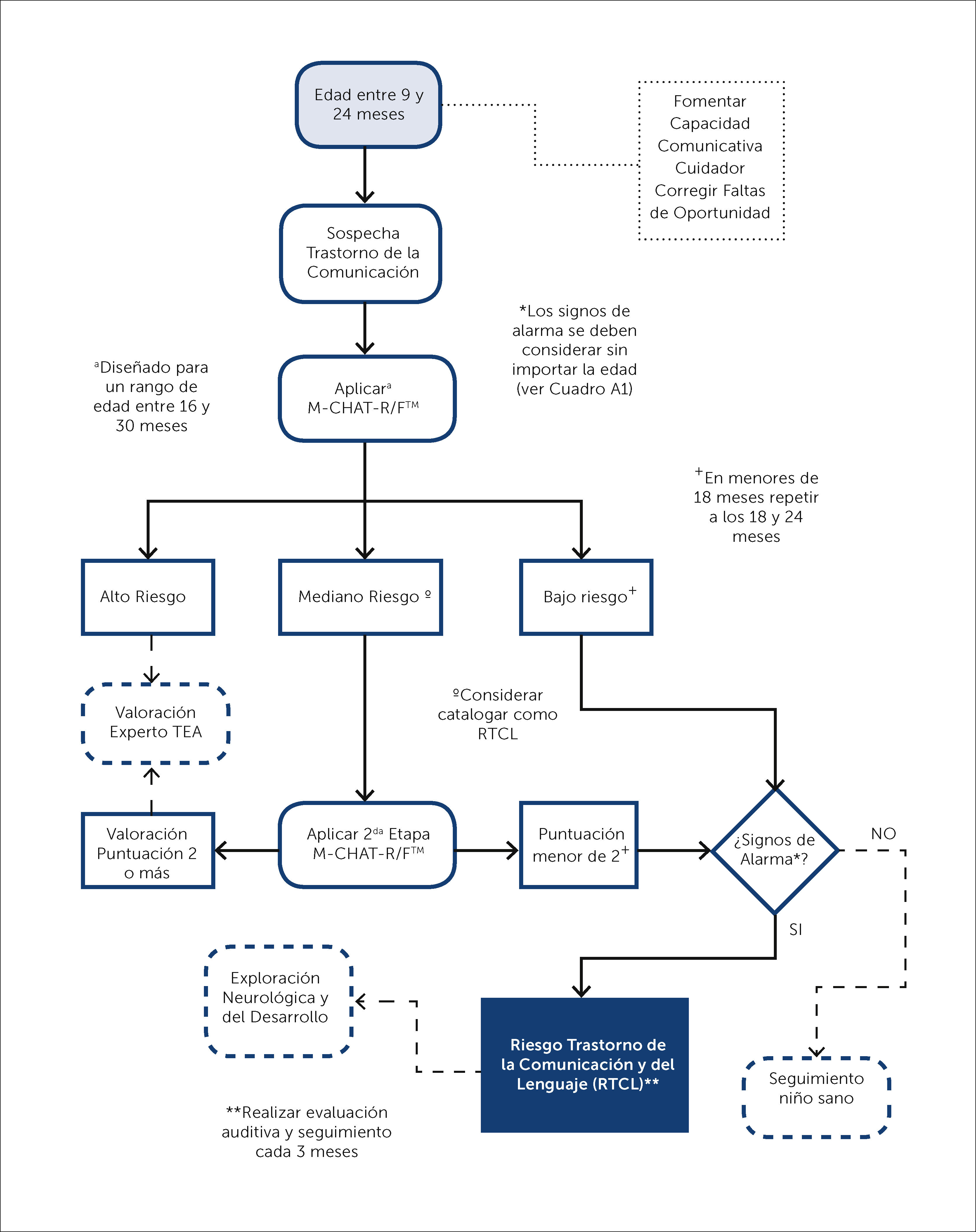
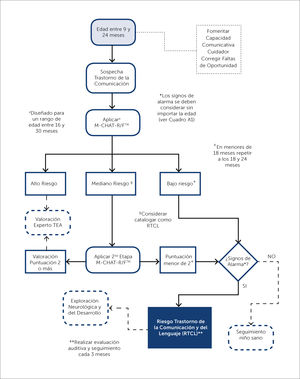
Diagnóstico2.1 Se recomienda la aplicación del cuestionario de tamiz M-CHAT-R/F™ (por sus siglas en inglés: Modified Checklist for Autism in Toddlers – Revised with Follow-Up) [diseñado para un rango de edad entre 16 y 30 meses] en todo niño con RTCL (en menores de 18 meses repetir a los 18 y 24 meses). Dicha prueba debe realizarse según los pasos descritos en el flujograma 1. Recalcando que esta se encuentra diseñada para detectar de forma temprana los TEA, por lo cual a cualquier edad SIEMPRE se debe considerar a los signos de alarma para trastornos del lenguaje indicados en el Cuadro A1 (ver apéndice). En todo paciente evaluado se debe considerar los factores biopsicosociales que influyen en el desarrollo y que pueden provocar una alteración como son la capacidad comunicativa del cuidador (ej., poco involucramiento o inadecuada interacción con el lactante) o faltas de oportunidad debido a su contexto social (ej., falta de materiales para el aprendizaje). El M-CHAT-R/F™ debe ser adaptado y validado al contexto cultural de cada país latinoamericano, debiendo ser una prioridad para la detección temprana de los TEA. Los pacientes con signos de alarma deberán ser catalogados con RTCL independiente del resultado obtenido en el M-CHAT-R/F™. Todo paciente con RTCL debe contar con una evaluación auditiva (potenciales evocados auditivos) y seguimiento cada tres meses.
Consenso de Signos de Alarma para Trastornos del Lenguaje
(Modificado y Traducido de: Trauner DA, Nass RD. Developmental Language Disorders. En: Swaiman's Pediatric Neurology. Sixth Edit. Elsevier; 2017:431–436 y Carter J, Musher K. Evaluation and treatment of speech and language disorders in children. UpToDate. Published 2017. Consultado julio 29, 2018).
2.2 Sobre el diagnóstico de los TDL: Serán dictados por los criterios modificados del manual ZERO TO THREE. DC:0–5™: Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood (DC:0–5™) (Cuadro A2, ver apéndice): 1) Puede realizarse a partir de los 24 meses de edad cuando los síntomas están presentes por lo menos durante 3 meses y se cumplan los criterios establecidos. 2) NO requiere una discrepancia entre la habilidad verbal y la no verbal.
2.3 Se recomienda que los pacientes con “trastorno del desarrollo del lenguaje” (TDL) sean descritos en relación con su “fenómeno acompañante” en las siguientes áreas: motora, atencional, conductual y/o sensorial.
2.4 El diagnóstico de TEA puede sospecharse desde antes de los 18 meses, debiéndose realizar su diagnóstico definitivo entre los 24 y 36 meses, el diagnóstico antes de esta edad deberá realizarse con cautela. Los criterios adaptados para estas edades pueden observarse según los criterios modificados del DC:0–5™ (ver Cuadro A3, ver apéndice).
Criterios Diagnósticos Modificados para Trastornos del Espectro Autista
(Traducción y modificación consensuada no oficial del Manual ZERO TO THREE. DC: 0–5TM: Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood. Washington; 2016).
2.5 El DC:0–5™ sugiere la utilización de la categoría diagnóstica de “trastorno del espectro autista atípico de inicio temprano” (TEAAIT) (Early Atypical Autism Spectrum Disorder) en pacientes entre los 9 y 36 meses, que no cumplen la totalidad de los criterios del TEA. A nuestro criterio NO se recomienda el uso de dicho término. La denominación resulta confusa sin que exista un beneficio real para su uso. En el manual se indica que el diagnóstico diferencial es el trastorno pragmático del lenguaje [trastorno de la comunicación social] sin que se adapten los criterios diagnósticos para esta edad ni quede clara la razón para la inclusión de esta nueva categoría.
2.6 Recomendamos que el diagnóstico de trastorno pragmático del lenguaje [trastorno de la comunicación social] (TPL) no sea realizado antes de los 4 años, utilizándose luego de esta edad los criterios descritos en el Manual Diagnóstico y Estadístico de los Trastornos Mentales en su versión 5 (DSM-5 por sus siglas en inglés: Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition).
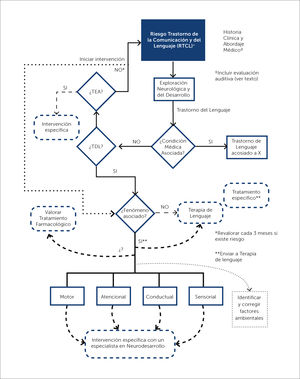
Procedimientos de Intervención3.1 Previo al diagnóstico definitivo, todo paciente con TL, TDL y TEA debe contar con un abordaje médico completo dependiendo de las características de cada paciente. Se deben considerar los aspectos genéticos, neuroendocrinos, trastornos del sueño e incluir una medición (junto al cálculo de su desviación estándar para la edad) del perímetro cefálico, peso y talla, una evaluación auditiva (potenciales evocados auditivos), estudios de neuroimagen y neurofisiología (ej., electroencefalograma), según la evolución y características de cada paciente. En este sentido, el abordaje clínico es indispensable para poder decidir el o los estudios recomendables para cada paciente.
3.2 La valoración e intervención de los TL, TDL y TEA debe ser realizada por un equipo interdisciplinario, que incluya a un terapeuta del lenguaje y un experto en el neurodesarrollo según las disponibilidades de la región. El equipo que realice las decisiones clínicas debe contar con experiencia en intervención temprana y en los casos que se considere necesario se deberá valorar la utilización de terapia farmacológica, remitiendo al paciente con el médico especialista para tal efecto (ver flujograma 2).
3.3 La intervención terapéutica específica para los casos diagnosticados con TEA, debe ser realizada por un equipo de especialistas en la intervención de dicho trastorno y con entrenamiento específico en técnicas basadas en evidencia.
4.4 Los pacientes diagnosticados bajo los criterios para RTCL, deberán recibir una intervención terapéutica según las habilidades comunicativas comprometidas y los fenómenos acompañantes, se aconseja realizar una nueva valoración al menos cada tres meses y considerar su reclasificación según la trayectoria de su desarrollo (ver Flujograma 2).
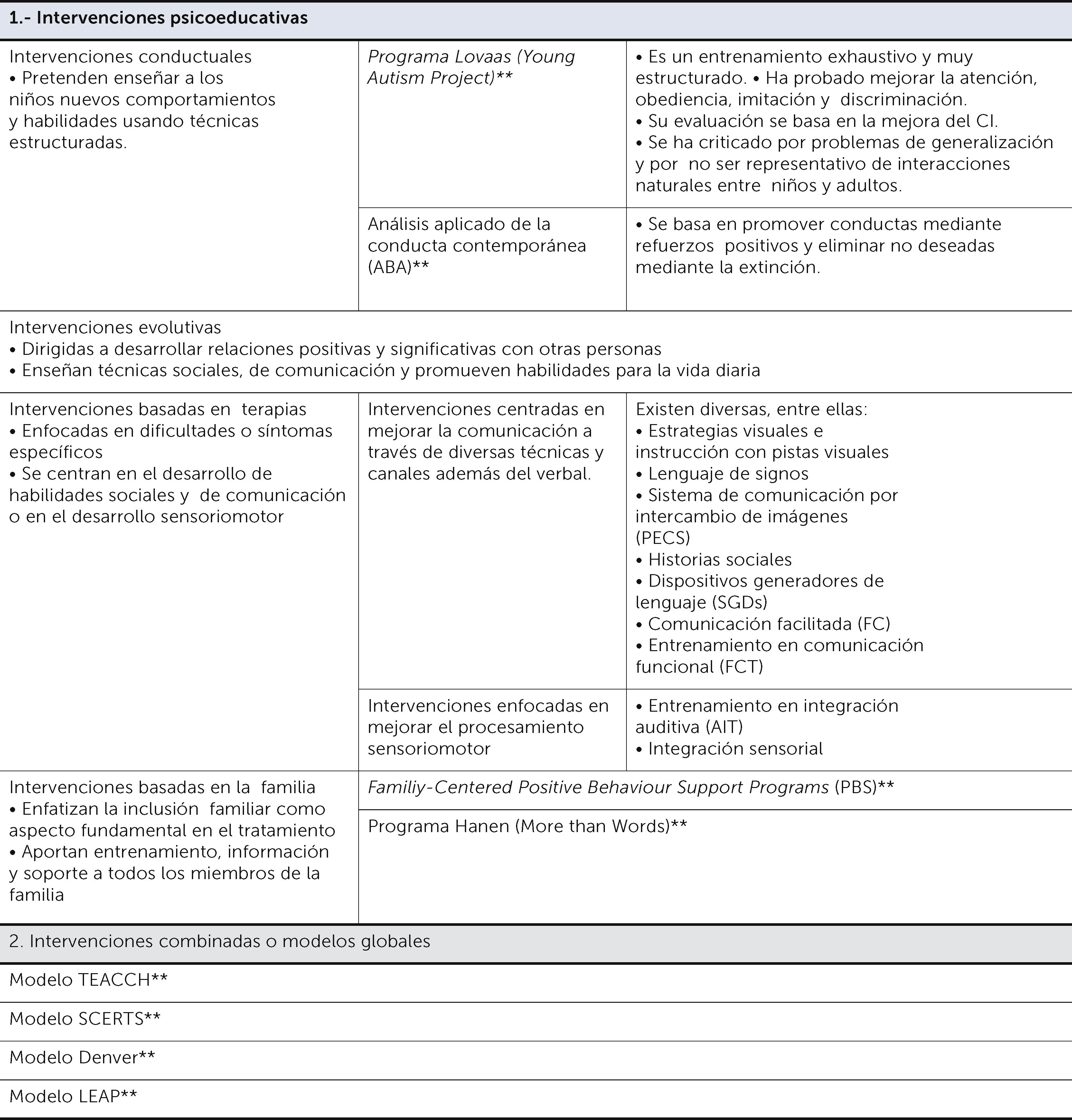
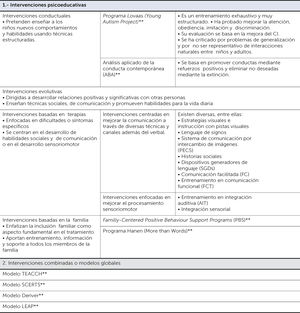
5.5 La intervención de pacientes con TEA en fases tempranas del desarrollo infantil acompañado de una adecuada identificación, diagnóstico e intervención es esencial para potencialmente poder modular su severidad. Existen diversos sistemas de clasificación de las intervenciones de los pacientes con TEA pudiéndose dividir en: psicodinámicas (para las cuales no existe evidencia de su efectividad y se basan en teorías obsoletas, por lo tanto, no son recomendadas), psicoeducativas, combinadas o modelos globales y, biomédicas o farmacológicas. (Cuadro A5, ver apéndice) Todos estos tratamientos deben ser recomendados basados en su evidencia científica.
Modelos de intervención psicoeducativos y combinados en los TEA
** Modelos de intervención bastante estructurados que requieren de entrenamientos o certificaciones especiales.
(Cuadro tomado de: Téllez MGY. Neuropsicología de los trastornos del neurodesarrollo: Diagnóstico, evaluación e intervención. Editorial El Manual Moderno; 2016.).
6.6 El tratamiento farmacológico es recomendado para tratar las comorbilidades que acompañan los TEA, pero NO han demostrado modificar los síntomas pivotes del mismo, por lo que siempre debe de ser acompañados de una adecuada intervención.
7.7 El diagnóstico e intervención tempranos de los TDL acompañado de una intervención del fenómeno acompañante abre la ventana de oportunidad para mejorar su pronóstico a largo plazo.
8.8 La evolución del paciente bajo tratamiento terapéutico, es un proceso dinámico cuyas características varían en forma y magnitud durante el tratamiento. Por lo tanto, TODO tratamiento terapéutico prescrito para el paciente diagnosticado con RTCL, TLX, TDL y TEA, DEBE ser emitido por terapeutas especialistas de cada uno de los dominios a atender. Queda a criterio y responsabilidad del equipo de intervención, la elección metodológica con total coherencia a las necesidades funcionales del paciente; así como la vigilancia, medición, ajuste y registro del tratamiento a lo largo del proceso evolutivo.
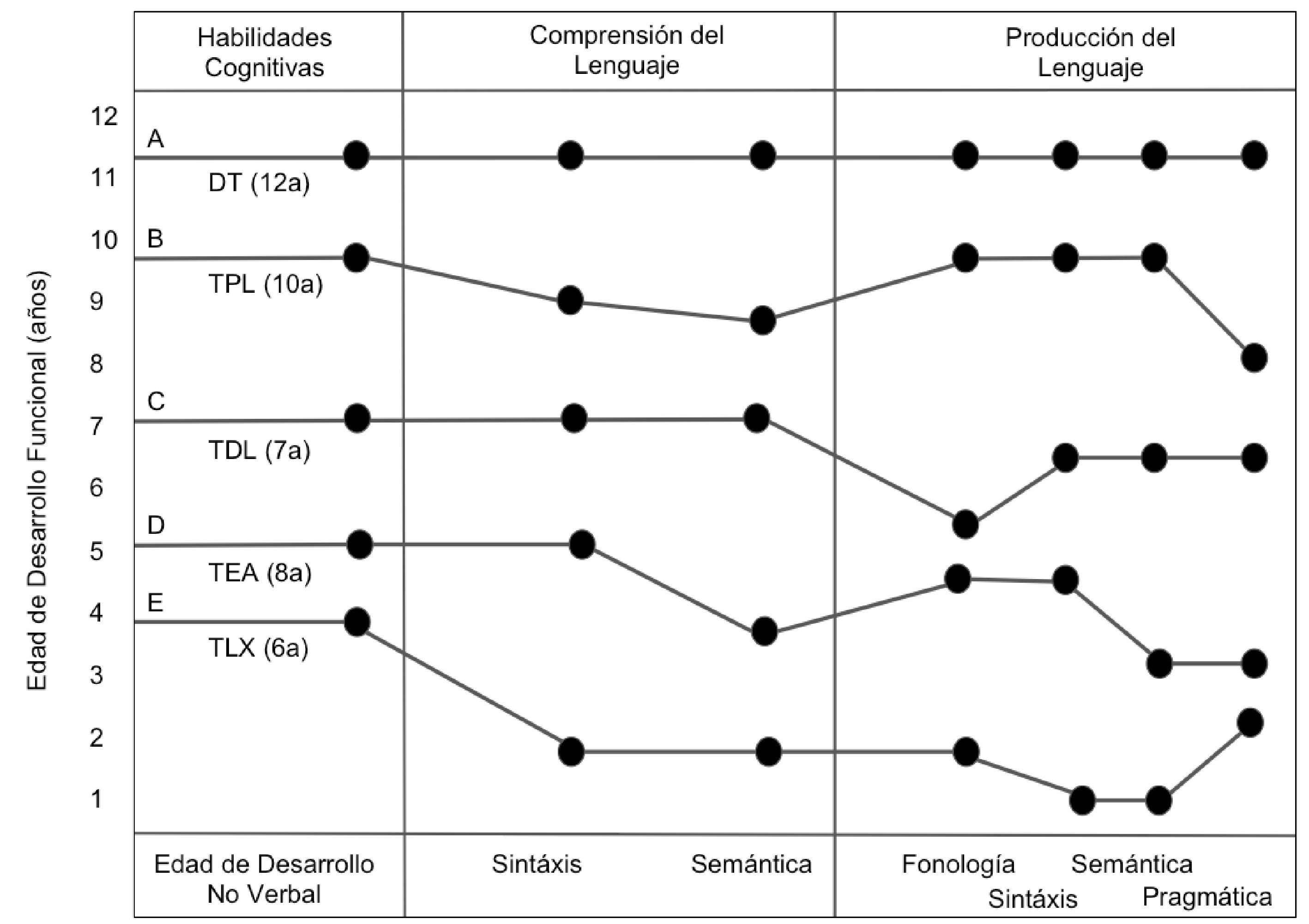
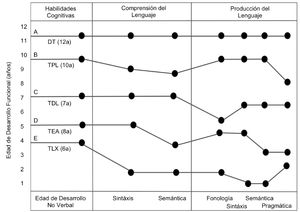
Viñeta ClínicaEl presente consenso considera el estado dinámico del desarrollo y por ende la importancia de su trayectoria en el tiempo, así como los distintos grados de complejidad en la adquisición las habilidades que afrontan los pacientes con problemas de la comunicación y del lenguaje. En la Figura 2 se muestran los posibles diagnósticos que se pueden llegar a establecer en los pacientes que cursaron con RTCL. Es una imagen en un punto en el tiempo de un grupo diverso de pacientes cuyo desarrollo se encuentran en constante movimiento pero que en fases iniciales cursaron con un común denominador (inicialmente catalogado como riesgo). El niño A es un hablador tardío de 12 años cuyo desarrollo y/o modificación de los factores de riesgo ambiental le permitieron tener actualmente las habilidades comunicativas acorde a su edad teniendo un desarrollo típico (DT). El niño B se trata de un paciente de 10 años que finalmente no desarrolló las habilidades pragmáticas acorde a su edad y que cuenta con el diagnóstico de TPL. En niño C es un paciente de 7 años con una adecuada comprensión del lenguaje, pero alteraciones en distintos grados en la producción del lenguaje cuyo diagnóstico actual es de un TDL. El niño D se trata de un paciente de 8 años con alteraciones severas en varias áreas y que en este momento cumple con los criterios para TEA grado 3. Y finalmente el niño E se trata de un paciente de 6 años con un trastorno del lenguaje asociado a una discapacidad intelectual severa. Cabe recalcar que estos ejemplos son ilustrativos y no son reflejo de toda la gama de expresiones funcionales que pueden observarse en cada una de estas patologías.
Viñeta clínica que muestra los grados funcionales de las habilidades comunicativas en distintos pacientes
La edad cronológica se muestra entre paréntesis en años. La edad de desarrollo funcional se refiere al grado de desarrollo de las habilidades, la cual puede ser distinta en el mismo paciente. Por ejemplo, en el niño E, las habilidades cognitivas tienen una edad de desarrollo del lenguaje no verbal de 4 años, pero el resto de habilidades se encuentran por debajo de esa edad: comprende la sintaxis y semántica a un nivel de 2 años y los componentes funcionales de la producción del lenguaje se encuentran alterados en grados variables para cada función. DT: Desarrollo Típico; TPL: Trastorno Pragmático del Lenguaje; TDL: Trastorno del Desarrollo del Lenguaje; TEA: Trastorno del Espectro Autista; TLX: Trastorno del lenguaje asociado a X.
A) Niveles explicativos del Trastorno de Desarrollo del Lenguaje (TDL) B) Ejemplos de explicaciones del TDL en cada nivel. (Imágenes traducidas y modificadas de Paul, R., Norbury, C., & Gosse, C. (2018). Models of child language disorders. En Language Disorders from Infancy Through Adolescence (pp. 1–24). Elsevier).
Los resultados del consenso sobre alteraciones en el desarrollo del lenguaje y el trastorno del espectro autista es un gran paso de la región Latinoamericana para replantear los esquemas diagnósticos y terapéuticos que comúnmente no tienen la adaptación de cada región sobre la expresión fenomenológica que los acompaña. Es importante establecer el diagnóstico no categórico25 de los pacientes con TEA y TDL que aún no cumplen los criterios diagnósticos en etapas tempranas y la utilización de escalas funcionales26 que estén de acorde a la perspectiva biopsicosocial y considerando la importancia de las trayectorias del desarrollo27. El estar conscientes del estado dinámico que se observa en su evolución clínica permitiría su participación, aceptación e inserción a la sociedad de una manera integral28.
Ante el gran incremento de las incidencias y prevalencias mundiales sobre todo en el caso de los TDL y del TEA, la carencia actual de métodos o herramientas diagnósticas precisas y una gran cantidad de terapias ofrecidas; es muy importante poder generar pautas específicas para la correcta evaluación buscando disminuir las desviaciones en las trayectorias del desarrollo, evitando intervenciones tardías y favoreciendo el neurodesarrollo desde edades tempranas15. No son solo los factores biológicos29 sino los factores psicosociales los que están implicados en el desarrollo de la comunicación y del lenguaje30. Esto es especialmente importante en el contexto latinoamericano en donde existe evidencia de rezago en la interacción social en etapas tempranas del desarrollo por parte de los cuidadores principales31. La utilización de términos claros que nos reten a cambiar nuestras concepciones previas permitirá el inicio de una intervención no solo temprana sino adecuada, esto servirá para mejorar la calidad de vida de los pacientes y de su familia32.
Consideramos que el lenguaje es la base fundamental no solo de la expresión humana sino de la regulación de las funciones ejecutivas en los niños. Este es un fenómeno que se da con una base genética, donde múltiples factores ambientales están impactando sobre el incremento y la expresión del lenguaje, así como la aparición de procesos cognitivos. Reconocemos que cada vez tenemos una mayor cantidad de problemas en el desarrollo del lenguaje; que, por falta de observación y vigilancia, sin entender la cronobiología del desarrollo de este, genera con frecuencia diagnósticos tempranos erróneos con terapias iniciales precipitadas que perpetúan el problema, generan pronósticos sombríos y gran angustia paterna. Además, expone a los niños a una estigmatización temprana, tratamientos farmacológicos innecesarios o tardíos y falta de organización en los planes de inserción a nivel socio escolar.
Poder definir taxonómicamente el mismo lenguaje entre los neurocientíficos de la región permitirá que podamos tener una misma perspectiva de intervención temprana, diferenciar entre detección temprana y diagnóstico definitivo (cronobiología) y las intervenciones multidisciplinarias que son necesarias para resolver la mayoría de los problemas. En muchas ocasiones, intervenciones del lenguaje aisladas sin apoyos psicomotrices, sensoriales o conductuales provocan lentitud en la recuperación no solo de la habilidad motora sino también en repercusiones importantes sobre las habilidades ejecutivas y memoria de trabajo que provocan problemas de atención, aprendizaje y conductual-emocionales, dificultando más el manejo de los niños.
Además; en definitiva, poder entender el fenómeno dinámico permite que se establezcan tratamientos tempranos, mejores pronósticos, necesidad de ir ajustando los diagnósticos durante los primeros años de vida e incluso, con trabajos multidisciplinarios, resolución del problema.
CONCLUSIONESEstamos conscientes de que las necesidades de cada región varían y no siempre es posible contar con un equipo multidisciplinario, también del creciente número de diagnósticos de TEA, así como, la variedad de manuales diagnósticos y sus propuestas a la hora de definir trastornos que convergen en las dificultades comunicativas y de lenguaje, sin embargo este consenso latinoamericano de TDL y TEA es una aportación que nos parece muy adecuada al lograr identificar con puntos claros las diferentes propuestas diagnósticas, entre un grupo de profesionales de Latinoamérica, haciendo énfasis en el seguimiento de la evolución clínica con la oportunidad de reclasificar el diagnóstico en edades más avanzadas.
El consenso no se limita al diagnóstico, también toma en cuenta la necesidad del paciente de recibir una intervención pronta, integral y basada en evidencia por parte de los especialistas, haciendo énfasis en la necesidad de terapias complementarias más no aisladas, como son la farmacológica, la de lenguaje y la atención por especialistas en neurodesarrollo siempre partiendo de las necesidades particulares de cada paciente.
Lo consideramos por tanto como el primer peldaño para poder generar estudios multinacionales que nos permitan evaluar de forma más específica cuáles son las intervenciones adecuadas que mejoren el pronóstico y modifiquen las trayectorias del desarrollo en esta población en nuestra región.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Declaración de conflicto de interés
Los autores declaran no tener ningún conflicto de intereses.
Queremos agradecer a todos los profesionales que colaboraron en la realización del presente consenso. El autor DEAA quisiera agradecer a su difunto padre Arkel Juvencio Alvarez Peláez quien falleció en el intervalo de la realización de este consenso, una persona intachable e incorruptible que siempre fungió como ejemplo a seguir.
Este es un artículo Open Access bajo la licencia CC BY-NC-ND.