The identification of patients with high risk of death makes individual decision making more efficient, optimizing resources and improving the quality of the medical attention. The prognostic utility of APACHE II, SOFA, and CURB-65 in critical COVID-19 has not yet been determined.
ObjectiveThe present work intends to validate these scoring systems for the prediction of death within 60 days in patients hospitalized in intensive care with COVID-19.
MethodsA prospective cohort was conducted which included adults with confirmed COVID-19 hospitalized in ICU. The scores were calculated by building ROC curves and calculating the areas under the curve and the curves of decision analysis.
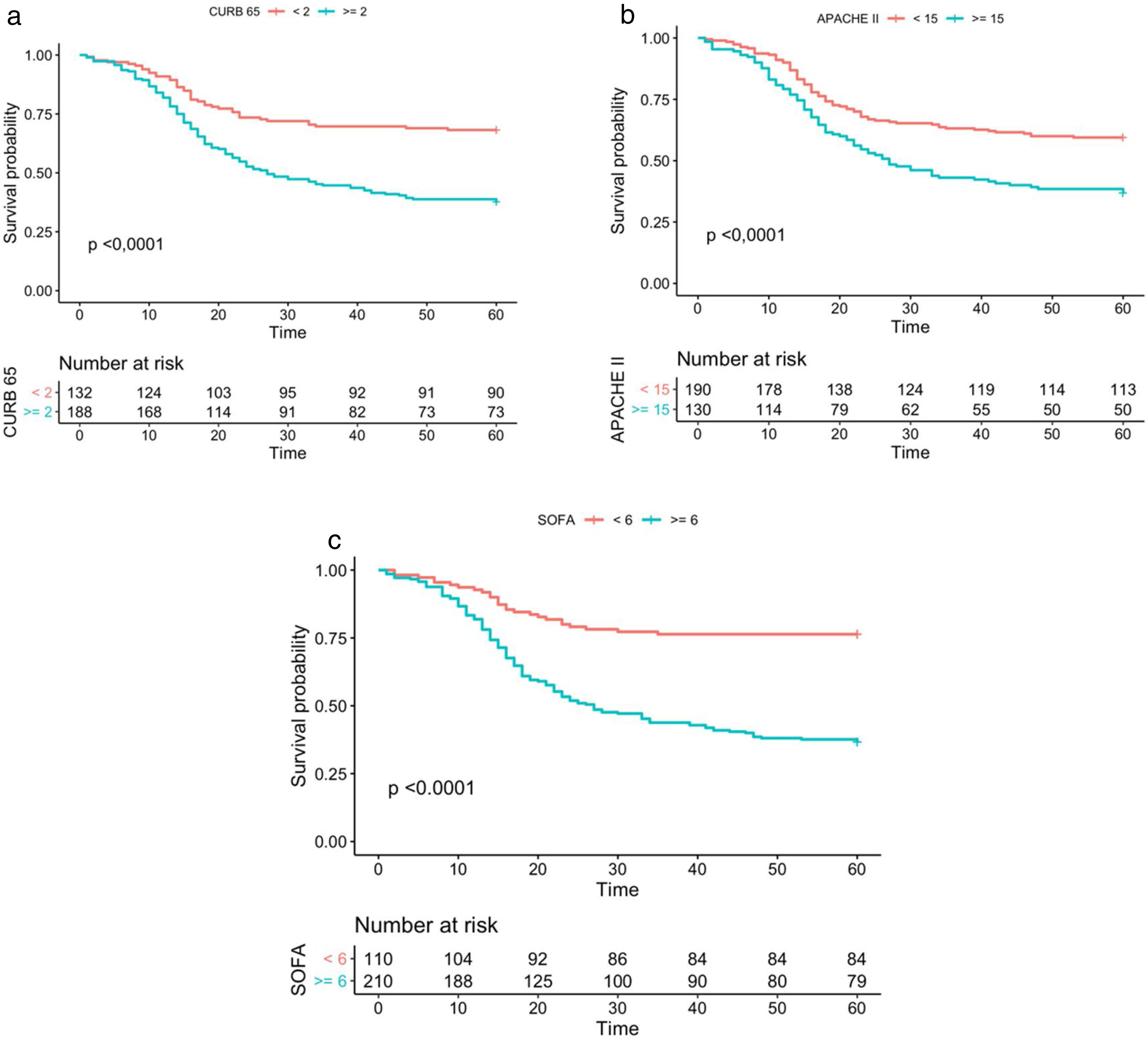
MeasurementsThe operating characteristics and Kaplan Meier curves were calculated.
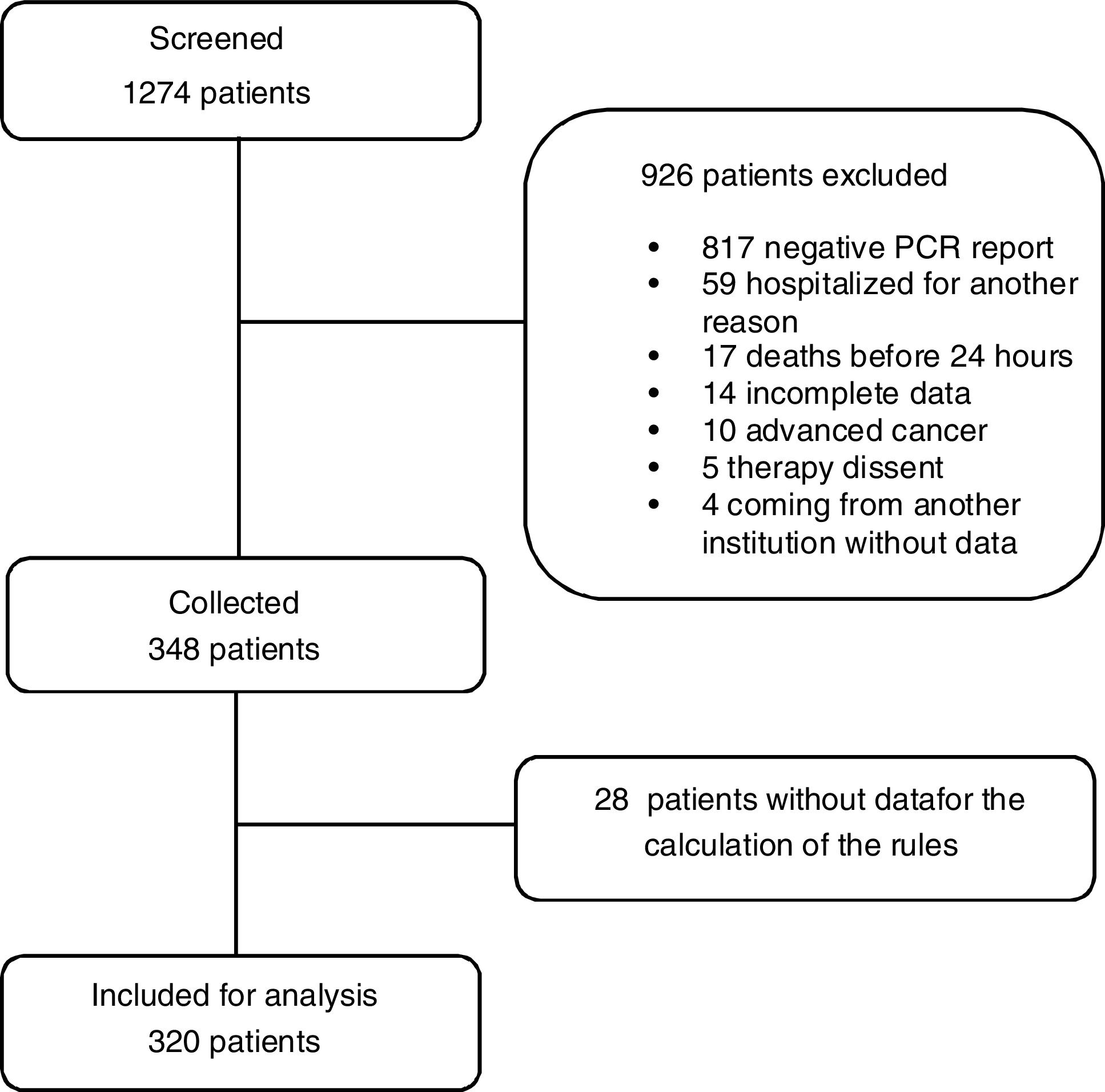
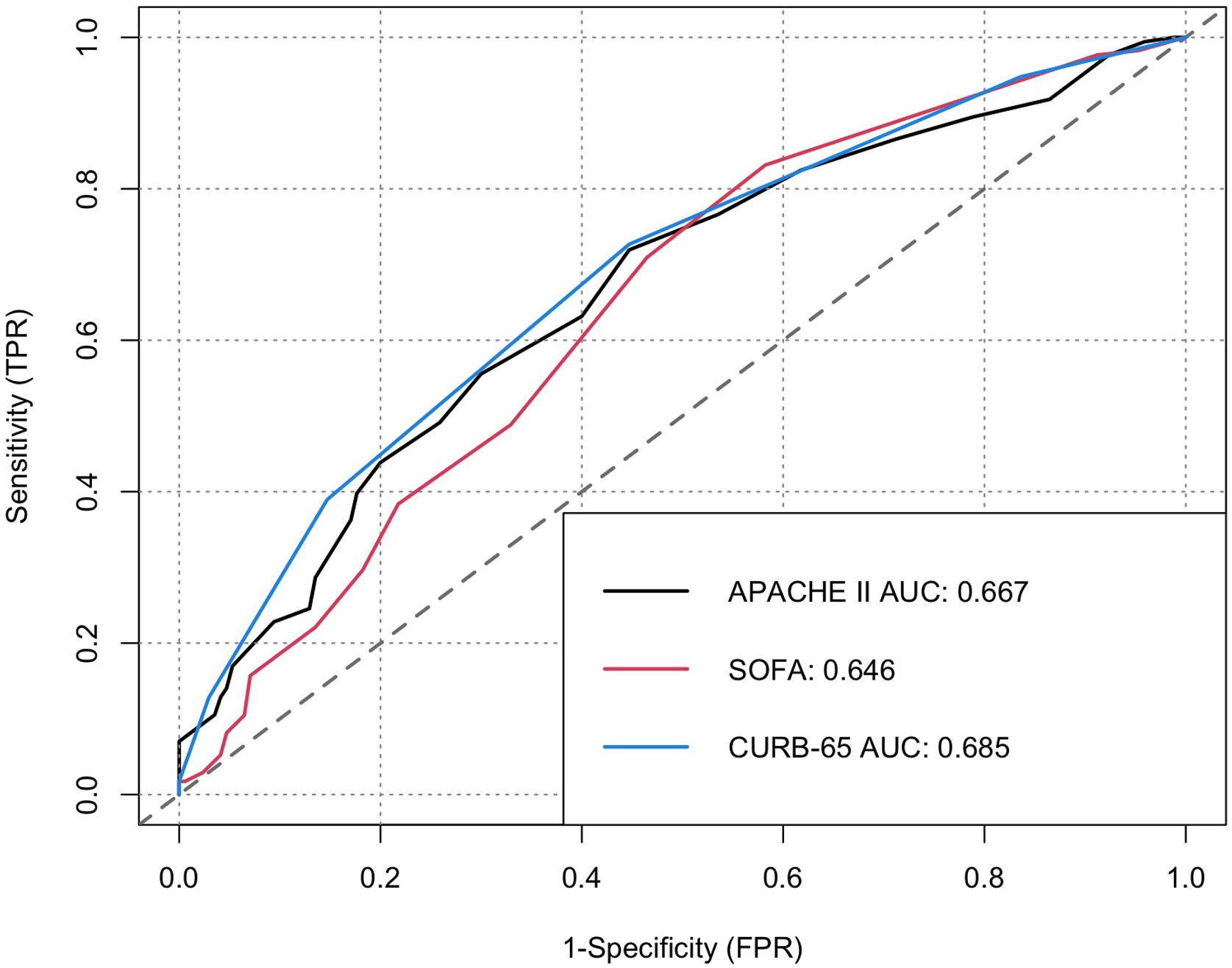
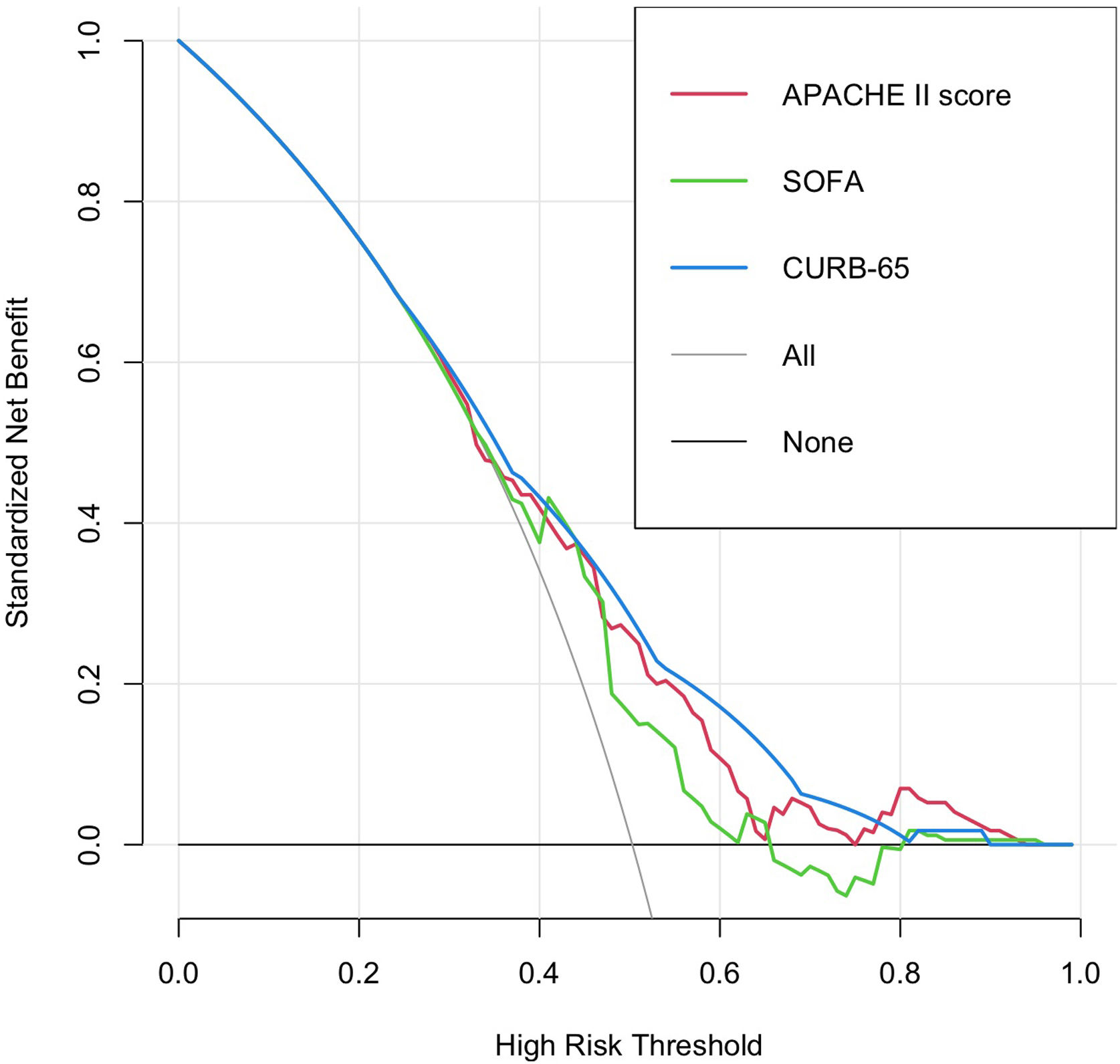
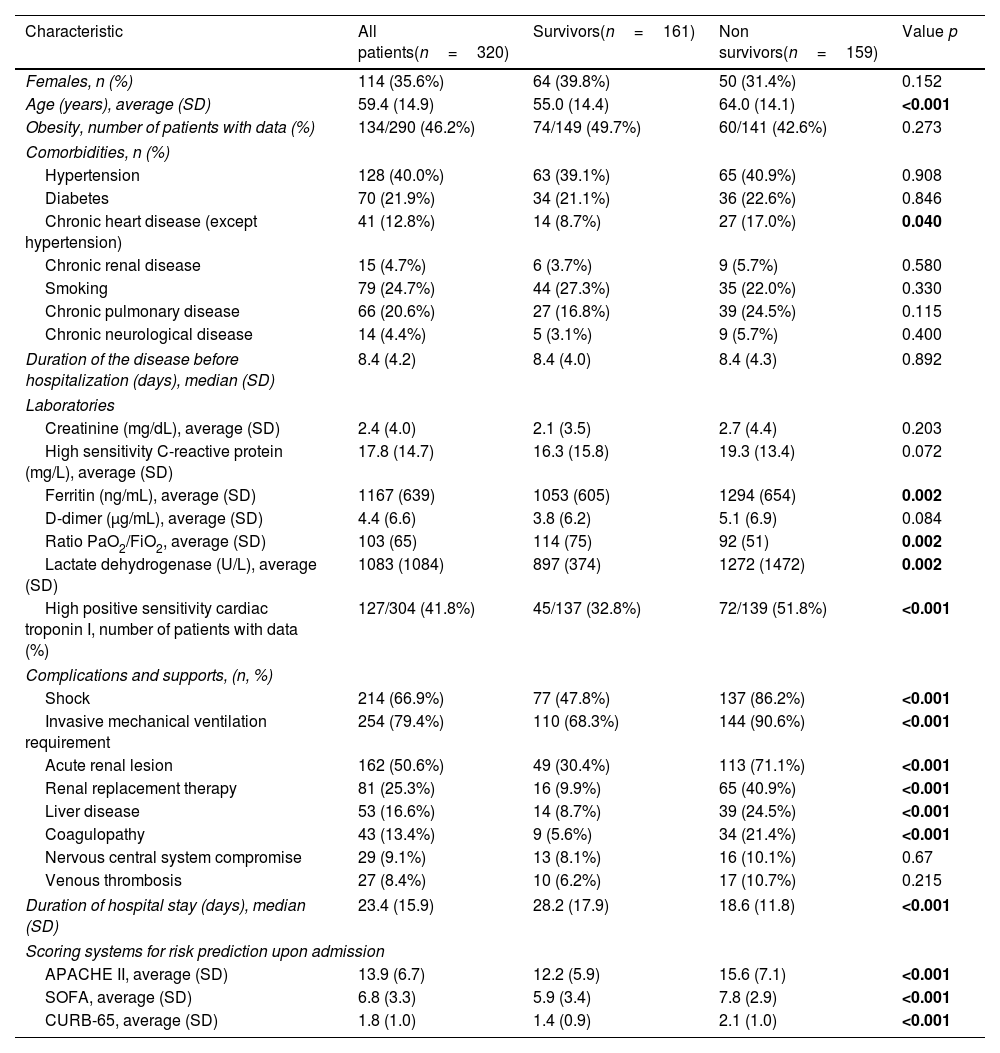
Results320 patients between July and December 2020 were included, mortality within 60 days was 49.7%. CURB-65 had an AUC of 0.68 (CI 0.62–0.74), sensitivity 73.6%, and specificity 55.9%; APACHE-II had an AUC of 0.65 (CI 0.60–0.71), sensitivity 51.6%, and specificity 70.2%; and SOFA had an AUC of 0.70 (CI 0.64–0.75), sensitivity 83.6%, and specificity 52.2%. The three scoring systems obtained values of p<0.001 for the LongRank test in the survival curves, offering moderate increments in the net benefit.
ConclusionThe scoring systems for clinical prediction CURB-65, APACHE II, and SOFA exhibited moderate discriminatory ability for death within 60 days in patients with COVID-19 hospitalized in intensive care; for the optimal cut-off level, there was an adequate power of discrimination.
La identificación de pacientes con alto riesgo de muerte hace más eficiente la toma de decisiones individuales, optimizando recursos y mejorando la calidad de la atención médica. Aún no se ha determinado la utilidad pronóstica de las escalas Acute Physiology And Chronic Health Evaluation II (APACHE II), Sepsis-related Organ Failure Assessment (SOFA) y Confusion, Urea Nitrogen, Respiratory Rate, Blood Pressure, 65 years of age and older (CURB-65) en la COVID-19 crítica.
ObjetivoEl presente trabajo pretende validar estos sistemas de puntuación para la predicción de muerte en 60 días en pacientes hospitalizados en la Unidad de Cuidados Intensivos (UCI) con COVID-19.
MétodosSe realizó una cohorte prospectiva que incluyó adultos con COVID-19 confirmada hospitalizados en la UCI. Las puntuaciones se calcularon construyendo curvas Receiver-Operating-Characteristic (ROC) y estimando las áreas bajo la curva (AUC), así como las curvas de análisis de decisión.
MedicionesSe calcularon las características operativas y las curvas de Kaplan Meier.
ResultadosSe incluyeron 320 pacientes entre julio y diciembre de 2020, la mortalidad en 60 días fue de 49,7%. La escala CURB-65 tuvo un AUC de 0,68 (intervalo de confianza [IC] 0,62 - 0,74), sensibilidad de 73,6% y especificidad de 55,9%; APACHE-II mostró un AUC de 0,65 (IC 0,60 - 0,71), sensibilidad de 51,6% y especificidad de 70,2%; y SOFA exhibió un AUC de 0,70 (IC 0,64 - 0,75), sensibilidad de 83,6% y especificidad de 52,2%. Los tres sistemas de puntuación obtuvieron valores de p < 0,001 para el test de LongRank en las curvas de supervivencia, ofreciendo incrementos moderados en el beneficio neto.
ConclusionesLos sistemas de puntuación para la predicción clínica CURB-65, APACHE II y SOFA mostraron una capacidad discriminatoria moderada para la muerte en un plazo de 60 días en pacientes con COVID-19 hospitalizados en UCI; para el nivel de corte óptimo, hubo un poder de discriminación adecuado.
Artículo
Socios de la Asociación de Medicina Crítica y Cuidado Intensivo
Para acceder a la revista
Es necesario que lo haga desde la zona privada de la web de la AMCI, clique aquí