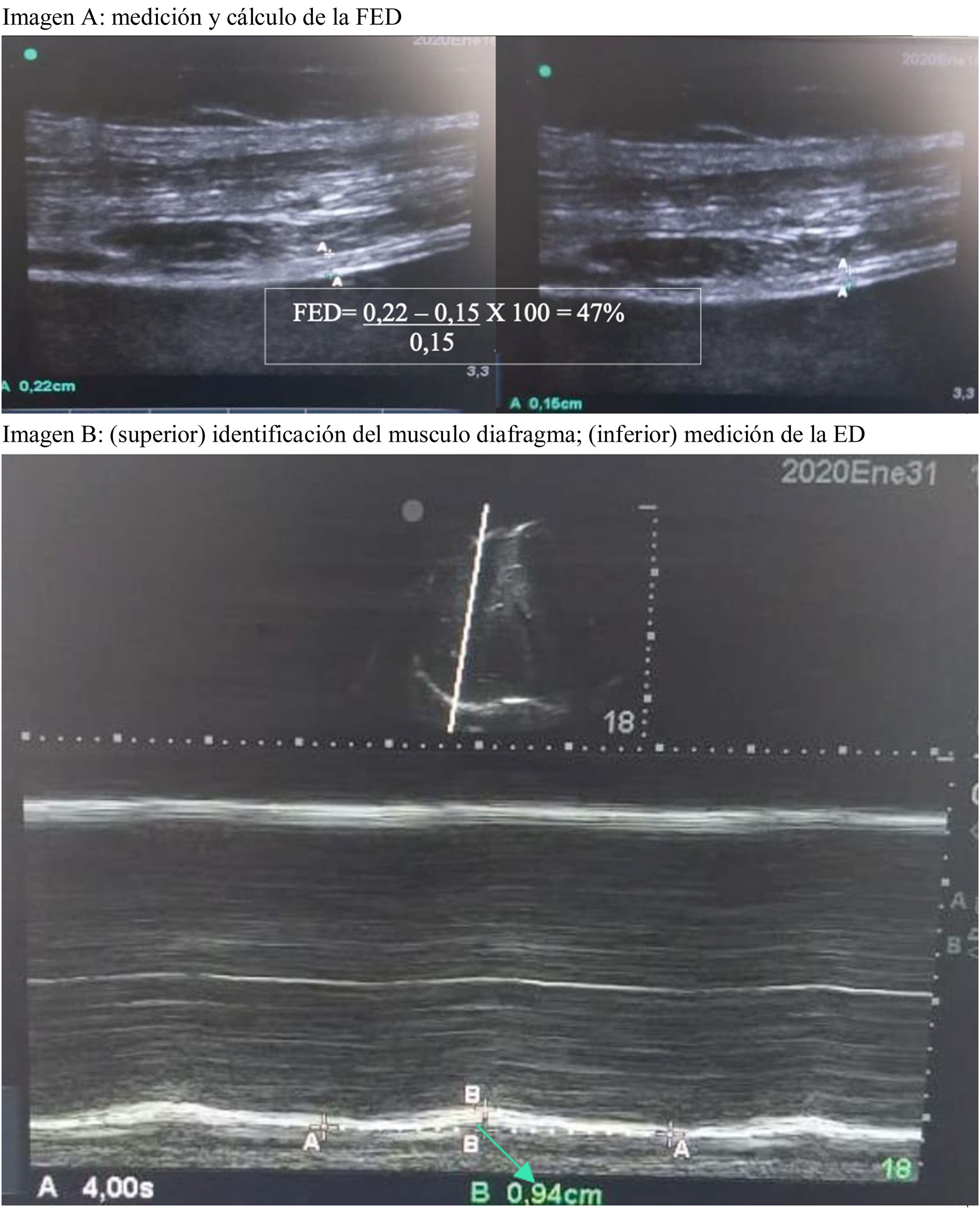
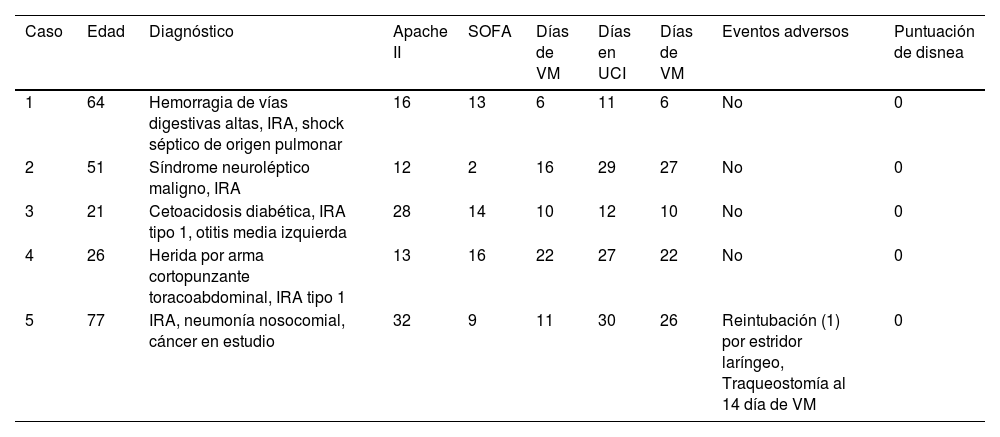
Se describe una serie de cinco casos de pacientes en la Unidad de Cuidados Intensivos (UCI) que fueron sometidos a mediciones de fuerza de los músculos inspiratorios (PIMáx), excursión diafragmática (ED) y fracción de engrosamiento del diafragma (FED). Estas mediciones se hicieron en las primeras 24 y luego a las 72 horas de ventilación mecánica (VM).
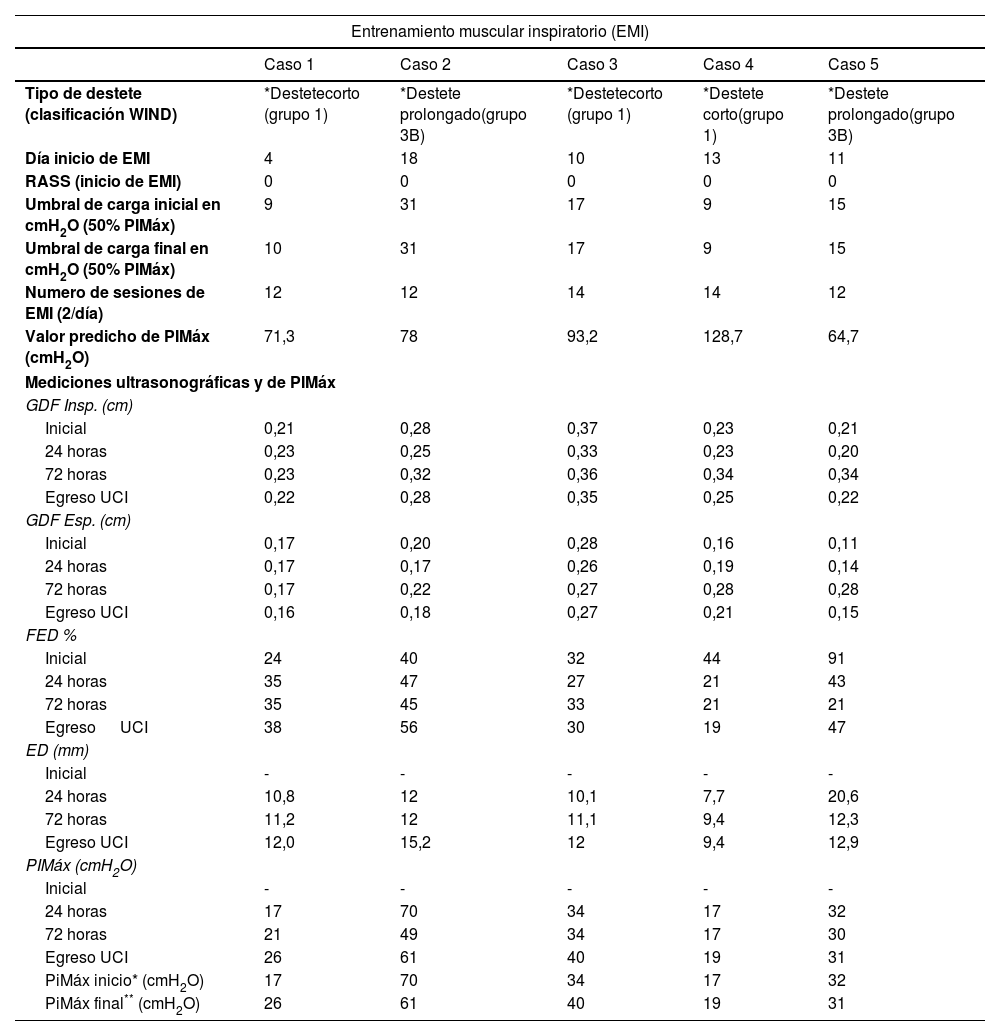
Se aplicó entrenamiento muscular inspiratorio (EMI) utilizando el Threshold IMT (Philips Respironics Threshold IMT, Koninklijke Philips N.V.). El EMI se realizó dos veces al día durante siete días, supervisado por fisioterapeutas especialistas, con monitoreo de parámetros fisiológicos. Los resultados clínicos de cinco casos indican una evolución positiva en términos de destete de la VM, mejorando la fuerza muscular y la amplitud diafragmática.
Se describen los aspectos relacionados con el EMI, los resultados de las mediciones ultrasonográficas y de PIMáx. Se observó un aumento en la PIMáx en tres casos (10,5%-34,6%), y cuatro casos muestran incremento en la FED y ED. Estos resultados sugieren que el EMI puede tener efectos positivos en la función respiratoria en los pacientes de la UCI.
A series of 5 cases of patients in the Intensive Care Unit (ICU) undergoing measurements of Maximal Inspiratory Muscle Strength (MIP), Diaphragmatic Excursion (DE), and Diaphragm Thickening Fraction (TFdi) is described. These measurements were taken within the first 24hours of mechanical ventilation (MV) initiation and at 72hours of ventilatory support.
Inspiratory Muscle Training (IMT) was applied using the Threshold IMT device (Philips Respironics Threshold IMT, Koninklijke Philips N.V.). IMT was conducted twice daily for 7 days, supervised by specialized physiotherapists, with monitoring of physiological parameters. Clinical outcomes for the 5 cases indicate a positive progression in terms of weaning from MV, improvement in muscular strength, and diaphragmatic amplitude.
Aspects related to IMT, results from ultrasonographic measurements, and MIP are described. An increase in MIP was observed in 3 cases (10.5%-34.6%), while 4 cases exhibited an augmentation in TFdi and DE. These findings suggest that IMT may have positive effects on respiratory function in ICU patients.
Artículo
Socios de la Asociación de Medicina Crítica y Cuidado Intensivo
Para acceder a la revista
Es necesario que lo haga desde la zona privada de la web de la AMCI, clique aquí