INTRODUCCION
En las dos últimas décadas del siglo xx, la alergia al látex se ha convertido en auténtica epidemia. El látex o caucho natural, es un producto vegetal procesado, que se obtiene de la sabia lechosa de numerosas especies vegetales, aunque el único que se ha explotado comercialmente es el procedente del árbol Hevea brasiliensis. El látex lo constituye el citoplasma de las células lacticíferas de este árbol, y en su composición se encuentra la goma natural, que representa del 25 al 45 %, diversas proteínas que representan del 1 al 1,8 % del total, así como los lípidos, carbohidratos, sustancias inorgánicas y agua.
Durante la producción de los objetos de goma, al látex natural se le añaden diversas sustancias químicas para mejorar el procesamiento, y para dotar al producto final de las características físico químicas mecánicas deseadas. Entre estos aditivos se encuentran los acelerantes, conservantes, antioxidantes, antiozonantes y plastificadores.
La alergia al látex constituye hoy en día un problema médico importante que afecta cada vez a un mayor número de pacientes. La primera descripción de hipersensibilidad inmediata por látex, se realizó en Alemania en 1927 (1).
EPIDEMIOLOGIA Y FACTORES DE RIESGO
La utilización de guantes y otros objetos de látex ha aumentado considerablemente en las últimas décadas coincidiendo con la generalización de las medidas preventivas para evitar la transmisión de enfermedades infecciosas virales, especialmente la hepatitis y el sida. Posiblemente debido a esto, durante los últimos 15 años la prevalencia de la hipersensibilidad inmediata al látex ha crecido exponencialmente, y en la actualidad es uno de los principales riesgos profesionales para los trabajadores sanitarios.
En la década de los 80, despertó gran interés el aumento alarmante de reacciones anafilácticas intraoperatorias o durante exploraciones radiológicas, algunas de ellas con resultado fatal, que se atribuyeron a la exposición al látex (2). Por todo ello, la FDA editó en 1990 una serie de recomendaciones a cerca de la alergia al látex y retiró del mercado los catéteres para enema con globos inflables de este material (3). Probablemente, el incremento del número de fabricantes como consecuencia de la mayor demanda de peticiones de guantes y un lavado insuficiente de los mismos, condicionó la exposición a una mayor concentración de proteína del látex en épocas previas (4).
Los estudios epidemiológicos realizados en la Unión Europea y Estados Unidos, muestran que entre el 3 y el 25 % del personal sanitario es alérgico al látex, variabilidad que puede ser debida a la población estudiada, país donde se realizó el estudio, y el método utilizado para diagnosticar la hipersensibilidad tipo I (5).
La mayoría de los casos de alergia al látex se producen en grupos de riesgo definidos que incluyen a los trabajadores sanitarios (6 y 7), operarios de fábrica de látex (8), y niños con espina bífida (mielomeningocele) y con anomalías urogenitales (9). El único factor de riesgo común a todos ellos, es la exposición repetida al producto, lo que parece un factor determinante para el desarrollo de esta alergia.
En la actualidad más de la mitad de los casos de alergia al látex son trabajadores del sector sanitario. En este grupo, el riesgo estimado de presentar alergia al látex según distintas series es del 2,5 al 17 % (10, 11). Y la probabilidad es mucho mayor en trabajadores de quirófano, donde la exposición al látex es netamente superior (en torno al 10 %, frente al 2 % en otras áreas de los hospitales) (12). Existen además, otras profesiones con riesgo de padecer esta alergia, como los trabajadores en plantas de procesamiento/producción de guantes, que están sensibilizados entre un 6 y un 11 % (8). En trabajadores de invernaderos se estima un riesgo relativo del 3,2 % en aquellos individuos que sean atópicos (13).
Existen muy pocos estudios prospectivos que hayan investigado la incidencia de alergia al látex; se ha descrito, que aproximadamente el 1 % del personal sanitario de un hospital canadiense se sensibilizó durante un año (4). En el caso de la atopia, se ha encontrado que los trabajadores sanitarios alérgicos al látex son atópicos con una prevalencia 2 a 4 veces mayor que los trabajadores no alérgicos al látex (14). El eccema de manos, causa una alteración importante de la barrera cutánea, y junto con la atopia, es un importante factor predisponente para la sensibilización al látex (15).
Los niños con espina bífida y con anomalías urogenitales, requieren múltiples operaciones y sondas de repetición, por lo que su riesgo para desarrollar alergia al látex, es mucho mayor, con una prevalencia estimada del 10 al 60 % según distintas series (16).
En adultos, la alergia al látex se observa preferentemente en el sexo femenino (70-90 %), seguramente porque la mayoría de los estudios se han realizado en hospitales en los que predominan las mujeres (17).
La alergia al látex parece ser una causa importante de anafilaxia en niños, en un estudio retrospectivo realizado durante 5 años en 50 niños diagnosticados de anafilaxia en un hospital urbano (15), se encontró que las principales causas de anafilaxia fueron la alergia al látex (27 %), seguida de alergia a alimentos (25 %), fármacos (16 %) y veneno de himenópteros (15 %). Entre los 11 pacientes que requirieron cuidados intensivos, los factores de riesgo fueron alergia al látex (45 %), ruta de exposición no enteral (91 %), y presencia de síntomas cardiovasculares (45 %). En la tabla I se resumen los factores de riesgo de alergia al látex.
PROPIEDADES BIOLOGICAS DE LOS ALERGENOS DEL LATEX
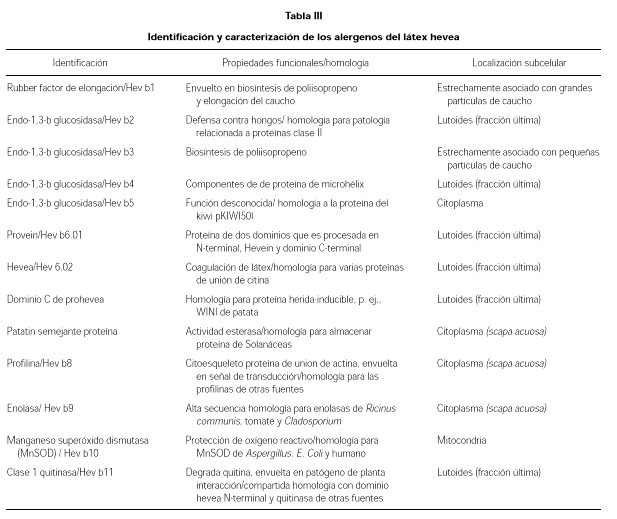
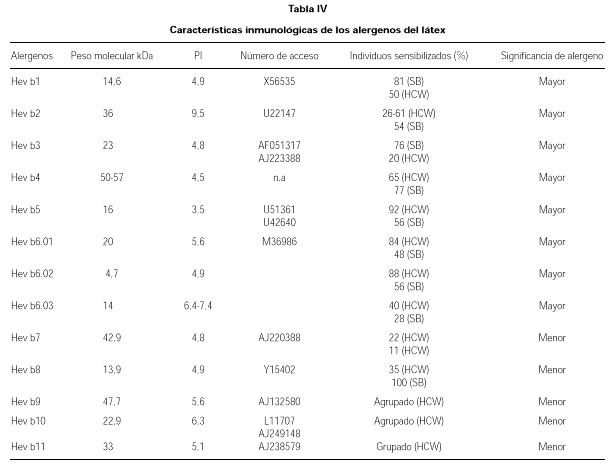
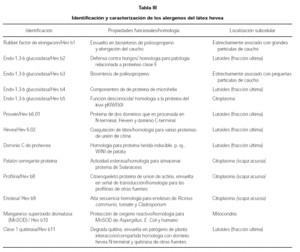
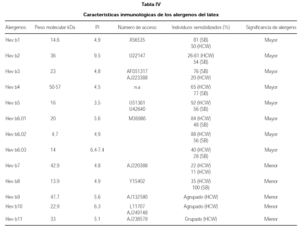
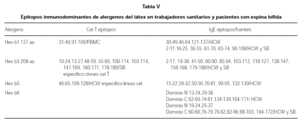
El látex natural es el jugo lechoso que circula por los vasos lacticíferos de numerosas especies vegetales, aunque el único que se ha explotado comercialmente es el procedente de la Hevea Brasiliensis o árbol del caucho, perteneciente a la familia de las euforbiáceas (tabla II). Las características alergénicas del látex, se pueden ver en las tablas III a V.
Mediante el SDS-PAGE, se ha demostrado 240 distintos péptidos componentes del látex, pero alrededor de 50 son capaces de fijar la IgE. Se han demostrado la formación de nuevos antígenos en productos de elaboración del látex que sugiere la presencia de epítopos que en el proceso de manufacturación, pudiendo reaccionar con el sistema inmune.
La vulcanización con sulfuro de estos productos ocurre en unas temperaturas extremas durante un tiempo prolongado, el resultado es una baja cantidad indetectable de proteínas alergénicas cuando se termina el producto. Esto explica porqué partículas aéreas no muestran episodios de anafilaxia al látex en personas que conducen en áreas de mucho tráfico.
El primer alergeno identificado fue el factor de elongación del látex HEVD1 o REF (18), alergeno relevante en pacientes con espina bífida (19).
La proheveína (HEV-B6.01), proteína fijadora con un peso molecular de 20 kDa, se comporta como alergeno mayor ya que capta IgE en la mayoría de los sueros de alérgicos al látex (20). La capacidad de fijación de IgE parece fundamentalmente en su dominio N-terminal, conocido como Heveína (HEV-B6.02), que posee un peso molecular de 17 kDa (21). En definitiva la naturaleza del látex es compleja y es una mezcla alergénica dependiendo de las variables químicas, inmunológicas y epidemiológicas.
COSENSIBILIZACIONES Y REACTIVIDAD CRUZADA DE LOS ALERGENOS DEL LATEX
Las proteínas del látex muestran una fuerte reactividad cruzada con diferentes proteínas procedentes de frutas y granos vegetales. En un reciente estudio Beezhold (22), ha demostrado la consensibilización entre el látex y varios alimentos, el 53 % para el aguacate, seguido de 40 % para la patata, 38 % para el plátano, 28 % para el tomate, 28 % para la castaña y 17 % para el kiwi. Akasawa (23) identifica el aguacate y la kitinasa como una de las proteínas que dan reacción cruzada con el látex. Catorce de los veintidós pacientes reaccionaban a la kitinasa del aguacate, con 30 kDa, Yagami estudiando la reactividad cruzada del látex se encuentra la kitinasa (-1, 3 gluconasa, que es una proteína con una potente reactividad cruzada en diferentes familias de plantas de acuerdo a la secuencia de aminoácidos y sus propiedades inmunológicas (24). Blanco (25), muestra con el castaño y el aguacate, una kitinasa tipo 1, con un peso molecular de alrededor de 30 kDa, tiene en su secuencia un dominio Heveína N-terminal. Este equipo consigue purificar la kitinasa tipo I y II, de castaña y aguacate, y mediante técnicas de inmunodetección se ha demostrado que las kitinasas tipo I son alergenos relevantes en la castaña y el aguacate, mientras que las dos no son alergénicas. Estudios in vivo han demostrado que las kitinasas tipo I de aguacate y castaña se comportan como alergenos mayores en pacientes alérgicos con el síndrome látex-frutas (26).
La reactividad cruzada entre frutas, pólenes y látex, ha sido atribuida a la identificación de profilinas conservadas como alergenos en las plantas en todas las diferentes especies.
MANIFESTACIONES CLINICAS
En la tabla VI se resumen las manifestaciones clínicas relacionadas con la utilización de productos del látex, que dependerán de la vía de exposición, la cantidad de alergeno contactado y la variabilidad individual (27).
Dado que el contenido alergénico puede diferir mucho de un producto de látex a otro, cada exposición no tiene porqué ocasionar siempre una reacción alérgica (28).
La dermatitis de contacto irritativa, no obedece a un mecanismo inmunológico, y se produce por factores de tipo físico, como la exposición prolongada, la exudación bajo el guante y la maceración cutánea, que puede desencadenar una dermatitis o agravar un eccema preexistente. Algunos de los aditivos de la goma o bien diversas sustancias químicas pueden acumularse en la piel, penetrar el guante, como es el caso del glutaraldehído, causando irritación directa de la piel. En muchos casos, sin embargo, el eccema causado por productos de goma, se debe a un auténtico mecanismo de hipersensibilidad retardado, tipo IV, que generalmente producen los aditivos y aceleradores de la vulcanización, tales como tiurans, carbamatos, derivados del benzotiazol, tiourea y aminas.
Desde hace unos 20 años, se ha comenzado a describir reacciones de hipersensibilidad inmediata frente a los alergenos del látex que incluyen urticaria de contacto, rinitis, conjuntivitis, asma y anafilaxia. Estas reacciones están mediadas por anticuerpos IgE específicos.
Los estudios recientes indican que el asma es una manifestación frecuente de alergia al látex, especialmente en los trabajadores involucrados en la fabricación de productos de látex, y en el personal sanitario (29). La alergia al látex también es una causa importante de reacciones anafilácticas durante la anestesia general (30), siendo responsable aproximadamente del 20 % de las anafilaxias intraoperatorias que tienen un mecanismo inmunológico (31). Además se ha observado un significativo aumento de los casos de anafilaxia por látex en estas situaciones, como queda reflejado en los tres últimos estudios multicéntricos realizados en Francia, desde 1990 a 1996, en los que el látex ha sido responsable respectivamente del 0,5, 12,5 y 19 % de los casos de anafilaxia intraoperatoria de causa inmunoalérgica.
Además de ser una importante causa de reacciones anafilácticas, durante la cirugía, también se han descrito reacciones de este tipo durante distintos exámenes y procedimientos médicos, tratamientos odontológicos, revisiones ginecológicas, o incluso durante la realización de pruebas in vivo para el diagnóstico de hipersensibilidad al látex y con la mera manipulación de globos (32, 33). Los preservativos de látex son también causa importante de reacciones de hipersensibilidad, observándose que hasta el 84 % de la población alérgica al látex, había presentado alguna reacción local o sistémica con los mismos (34). También se ha descrito que el látex puede ser un alergenos seudoalimentario, ya que puede contaminar alimentos que hayan sido manipulados por personal portador de guantes de este material y desencadenar reacciones alérgicas en las personas sensibilizadas que ingieran estos alimentos contaminados (35).
En una serie de 70 paciente alérgicos al látex, el 100 % refirió urticaria de contacto, el 50 % rinitis, el 30 % asma bronquial y el 24 % anafilaxia sistémica (36).
DIAGNOSTICO
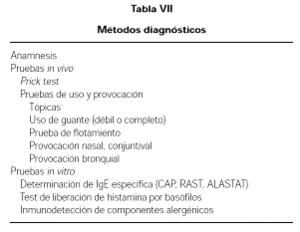
En la tabla VII se exponen los métodos diagnósticos usuales, comenzando con la anamnesis, las pruebas in vivo y las pruebas in vitro.
Se necesita una historia clínica y ocupacional detallada, investigar el contacto actual o previo con látex, y sobre todo reacciones con frutas relacionadas.
La prueba cutánea (prick test) es las más fiable para el diagnóstico de la sensibilización al látex (37, 38). El mayor inconveniente es la carencia de un extracto de látex estandarizado y validado. Algunos investigadores (39) han utilizado un extracto, obtenido a partir de un guante de látex, siempre del mismo modelo/marca, preparando el extracto a una concentración del 20 % peso/volumen, que se coloca en la piel del antebrazo y se realiza la puntura con una lanceta especial de un milímetro.
La prueba de provocación cutánea al látex, consiste en exponer directamente en la piel del paciente el antígeno sospechoso. La prueba se realiza mediante un test de uso, humedeciendo previamente ambas manos del paciente, y colocando durante 15 minutos un guante de látex en una mano, y un guante de vinilio en la otra como control. La prueba se considera positiva si aparecen lesiones habonosas durante la primera hora, habitualmente a los 15 o 20 minutos.
La prueba de frotamiento (Rubbingtest), consiste en aplicar sobre la piel del antebrazo, previamente humedecida, un guante de látex y frotar suavemente durante 30 segundos, observando la aparición de habones a intervalos de 15 minutos en la horas siguiente.
La determinación de IgE específica se puede realizar por Rast, Cap o Alastat, procedimientos comerciales disponibles en la actualidad.
La comparación de estas técnicas con las pruebas cutáneas proporciona una sensibilidad del Cap al látex del 86 % y del Alastat del 84 %, con una especificidad variable en función de la población seleccionada (40). La principal ventaja de los métodos serológicos, es su seguridad y comodidad, y su principal inconveniente es que su rentabilidad diagnóstica no es óptima. Se puede llevar a cabo una provocación nasal o bronquial utilizando polvillo de almidón de maíz, proveniente de guantes o usando un extracto de látex. Deben considerarse en todos los casos, provocaciones de alto riesgo, por lo que ha de realizarse en un Centro con medios, personal y experiencia para tratar reacciones anafilácticas.
MEDIDAS PREVENTIVAS
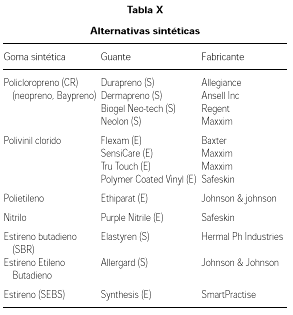
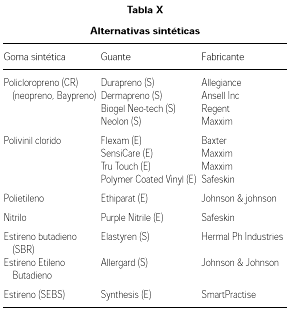
Para prevenir las reacciones alérgicas al látex, lo ideal sería evitar el contacto con el alergeno, pero esto es difícil dada la gran cantidad de productos que contienen látex. Se han utilizado varias medidas, como ponerse guantes de algodón debajo de los de látex (poco recomendable), o utilizar guantes de polímeros sintéticos (vinilo, neopreno, estireno-butadieno). No obstante, los guantes que no son de látex, no tienen las mismas características mecánicas, ni el mismo efecto barrera, por lo que pueden ser permeables a algunos virus. Además de que no permiten un tacto tan preciso.
Diversas normativas internacionales recomiendan para todas aquellas tareas en las que no existe riesgo de contacto con productos hemáticos, no deberían utilizarse guantes de látex, sino de otros materiales. Si es necesario utilizar guantes de látex, deben seleccionarse guantes no empolvados y con bajo contenido de proteínas (41).
Para evitar las reacciones perioperatorias en los pacientes sensibilizados, la cirugía debe realizarse en un quirófano sin látex, y en aquellos pacientes con antecedentes de reacciones al látex, o pertenecientes al grupo de riesgo, debería efectuarse un crivaje preoperatorio (tablas VIII y IX).
En relación con la alternativa de los guantes, el problema es que muchas de las sustancias utilizadas tienen también poder sensibilizante, como es el etilenpropileno, la hidroxinifeniltiurea, que por otro lado no cumplen la misión de barrera como la cumple el látex. Los dobles guantes de vinilo, pueden servir de protección en el examen de las mucosas. En relación con el uso de preservativos, la mayoría de los trabajos demuestran que los pacientes con sensibilidad al látex muestran reacciones locales y generales en un 84 %. Por otro lado, la búsqueda de un material que prevenga las enfermedades como el sida y enfermedades de transmisión sexual, se utilizan condones de poliuretano, para la mujer, siendo una alternativa para los pacientes que presentan reacciones alérgicas a los preservativos constituidos por látex (tabla X).
Recientemente se ha encontrado una planta, el guayule (Parthenium argentatum), que puede ser una alternativa al látex. Se trata de un arbusto que se encuentra en el desierto de Chiguagua en la zona norte-central de México, y también al Suroeste de Texas. Esta planta produce un caucho natural que es comparable al de la Hevea (látex). Los estudios de inhibición-Rast demuestran que no existe reactividad cruzada de la IgE frente al látex de Hevea con el látex soluble de guayole (42).
La premedicación para prevenir las reacciones anafilácticas, utilizando corticoides o antagonistas H1 y H2 o adrenalina, no parece eficaz.
En relación con la caracterización del extracto de látex para uso clínico, tanto como para diagnóstico, como la práctica de inmunoterapia, Lombardero (43) utiliza el Rast inhibición para estudiar la potencia del extracto de látex, mediante calibración previa de unidades de prick test HEP en un pull de sueros de pacientes con IgE específica. La técnica de inhibición de Rast la realiza entre 10 y 0,04 HEP/ml. Establece paralelamente las curvas de inhibición obtenidas con el látex del extracto natural del caucho, y del látex de los guantes médicos, así como de las partículas aéreas atrapadas en filtros. Este método de inhibición del Rast, permite no sólo valorar la potencia del extracto de látex sino también, desde el punto de vista clínico, cuantificar el alergeno en el medio ambiente.
INMUNOTERAPIA
Algunos autores han realizado inmunoterapia al látex, según se recoge en la tabla XI, en la que se recogen el año, la vía administración, el método utilizado, el número de pacientes, las características del extracto, las dosis acumuladas y la eficacia.
Laynadier (44) ha realizado un estudio progresivo controlado con placebo, de inmunoterapia con látex en pauta rápida. Nueve pacientes se incluyeron en el grupo activo y ocho en el placebo. Al cabo de un año de tratamiento, los síntomas oculares, cutáneos y de asma, eran significativamente menores en el grupo activo. Pereira (45) administró inmunoterapia específica con un extracto acuoso de látex a un paciente de 31 años, técnico de radiología durante 5 meses. Cuando se encontraba en zona donde se utilizaban guantes de goma, la paciente presentaba edema palpebral y prurito naso-ocular. Sus síntomas se fueron haciendo progresivamente más fuertes, hasta que se desarrollaron dos cuadros de anafilaxia tras comer castañas e higos. Tras el tratamiento con la inmunoterapia, la sintomatología mejoró sensiblemente con disminución de la sintomatología naso-ocular. Además la paciente podía permanecer en zonas del hospital donde previamente había sido incapaz de tolerarlo.
También se ha administrado inmunoterapia por vía oral a tres pacientes trabajadores sanitarios que pudieron volver a su trabajo sin síntomas (46). Por último hay que destacar el trabajo de Nucera (47) que utiliza una desensibilización rápida en una mujer de 23 años, estudiante de medicina, que había presentado una historia de asma, urticaria y rinitis al contacto con globos de látex. Utiliza una inmunoterapia rápida sublingual con extracto de ALK Abelló, administrándosela cada 20 minutos, con una dosis inicial con 525 μg, diluida al 1/10, recibiendo una dosis acumulativa al látex de 28 ¥ 10-10 μg. Después de la desensibilización rápida, el contacto con las mucosas y con el látex fue negativo, utilizando el globo. La dosis de mantenimiento fue de 5 gotas, conteniendo 500 μg/ml de látex, dos veces al día.
Estos datos preliminares, alientan la esperanza de que en un futuro próximo estuviera disponible una herramienta terapéutica de naturaleza inmunomoduladora que sirviera para paliar la epidemia de alergia al látex que se ha producido en las dos últimas décadas del siglo xx.