INTRODUCCION
El asma es una causa importante de morbi-mortalidad, tanto aguda como crónica, en todo el mundo y, además, su incidencia está aumentando en los últimos años. Representa una de las más frecuentes enfermedades que pueden causar problemas en el embarazo puesto que su prevalencia es de 1-7 % de las mujeres embarazadas 1,2. El asma, por lo tanto, es una común y potencialmente grave complicación del embarazo y puede asociarse al aumento de la mortalidad materno-fetal 3. El asma mal controlada puede causar multitud de problemas como síntomas respiratorios, asistencia en servicios de urgencias, hospitalizaciones y llegar incluso a la muerte. El asma en el embarazo puede tener efectos no deseados tanto para la madre como para el feto, como son:
Hipoxemia fetal 1,4.
Aumento de riesgo de muerte perinatal 1,4.
Hipertensión y preclamsia 4-6.
Parto pretérmino 4,6,7.
Bajo peso al nacimiento 4,6.
Aunque algunos autores no han encontrado diferencias en preclamsia, parto pretérmino, bajo peso al nacer, malformaciones congénitas y el riesgo perinatal de mortalidad 8).
Otros autores no han encontrado diferencias entre poblaciones de mujeres embarazadas asmáticas bien controladas y aquellas que no son asmáticas 5,9,10. Por lo tanto, es importante tener un buen control del asma durante el embarazo y, para ello, hace falta utilizar todas las posibles vías valorando el riesgo/beneficio.
Durante mucho tiempo ha habido reticencias a utilizar corticoides inhalados, dado que en animales se ha encontrado efectos teratogénicos (labio leporino) así como crecimiento intrauterino retardado 11-13, aunque la relevancia de estos efectos en humanos no está tan demostrada 13-20.
Existen estudios que demuestran la seguridad de corticoides inhalados como la beclometasona 21 y, mas recientemente, la budesonida 22,23.
No hay que olvidar que muchas veces esta patología se suele asociar con otra, a priori de menor gravedad pero altamente incapacitante para la normal vida diaria de una persona, la rinitis, que afecta de un 10 a un 25 % de la población general y cuya prevalencia está en aumento.
ESTRATEGIA
El asma es una enfermedad inflamatoria crónica en la que existen múltiples factores desencadenantes, por lo que debe de existir una estrategia preventiva. Los objetivos del control del asma durante el embarazo ya los muestran G. Liccardi et al 24 (tabla I).
El mantenimiento de una función respiratoria óptima es importante para evitar tanto una hipoxemia crónica, que pudiera ser responsable de sufrimiento fetal y crecimiento intrauterino retardado, como la necesidad de tratamiento por crisis agudas, lo cual implicaría maniobras más agresivas, tanto farmacológicas (altas dosis) como de otro tipo (intubación).
Una estrategia global del asma debe incluir cinco puntos fundamentales, para garantizar una optima asistencia 25:
Evaluación objetiva de las condiciones clínicas materno-fetales.
Evitación/control de los factores desencadenantes.
Tratamiento farmacológico.
Apoyo educacional.
Apoyo psicológico.
Por todo esto, para el correcto control de la enfermedad debe existir una estrecha colaboración entre ginecólogos, alergólogos y atención primaria con el fin de que la asistencia sea lo más integrada posible.
Debemos de considerar el embarazo de una mujer con asma moderada o grave, como de alto riesgo, por lo tanto el seguimiento ha de tener en cuenta posibles complicaciones:
Controles ecográficos, sirven para advertir un crecimiento intrauterino retardado 26,27.
El control de movimientos fetales o patadas es un buen indicador de vitalidad fetal 28.
Evaluación diaria del peak-flow es una manera objetiva de valorar el grado de obstrucción bronquial durante el embarazo 25.
Teniendo en cuenta que el embarazo es más habitual en mujeres jóvenes y que la causa más frecuente de asma es la exposición a diversos alergenos, debemos de aconsejar ciertos cuidados medioambientales, como la retirada de alfombras, moquetas, peluches y una eliminación exhaustiva del polvo en aquellas mujeres cuya asma se debe a una sensibilización a los ácaros; mantener las ventanas cerradas y alejarse de las zonas con mayor vegetación problemática en mujeres con asma por sensibilización a algún tipo de polen; evitar el contacto con animales y, sobre todo, no dejarlos entrar en casa ya que el baño habitual puede reducir el número de alergenos pero el beneficio clínico es algo pobre 29 en el caso de las mujeres embarazadas con asma por sensibilización al epitelio de algún animal.
EDUCACION Y FACTORES PSICOLOGICOS
Una correcta educación es imprescindible para un buen control del asma, ya que la propia paciente debe aprender a conocer sus síntomas y a tratarlos precozmente. En el caso de las mujeres embarazadas el control de la inflamación de la vía aérea es imprescindible para un correcto control del asma y así evitar otras complicaciones 30.
El médico que controla a la embarazada asmática debe conocer la gravedad del proceso en su paciente y los posibles factores desencadenantes que le rodean. Además, el médico le garantizará una mayor disponibilidad a la paciente, y una correcta y simple explicación de la enfermedad, sus riesgos y posibles tratamientos hacen que la combinación de embarazo y asma sea menos preocupante. Sólo en el caso de alteraciones graves del comportamiento se debería requerir la ayuda de un psiquiatra 24.
TRATAMIENTO FARMACOLOGICO
Importancia
El asma necesita ser tratada ya que de por sí la enfermedad es un riesgo tanto para la madre como para el feto, por lo tanto, aunque en teoría una mujer embarazada no debe recibir fármacos, especialmente en el primer trimestre, en esta patología sí está indicado tras valorar los riesgos y los beneficios para ambos 25. Algunos de estos riesgos son prematuridad, CIR, bajo peso al nacer, alta mortalidad perinatal, pre-eclampsia.
El potencial efecto teratogénico de los fármacos representa uno de los mayores miedos, aunque la tasa en asmáticas bien tratada es similar a la de la población general 24,27,31. Pese a esto utilizaremos la medicación cuando sea necesario, con la menor dosis posible y con los fármacos ya conocidos.
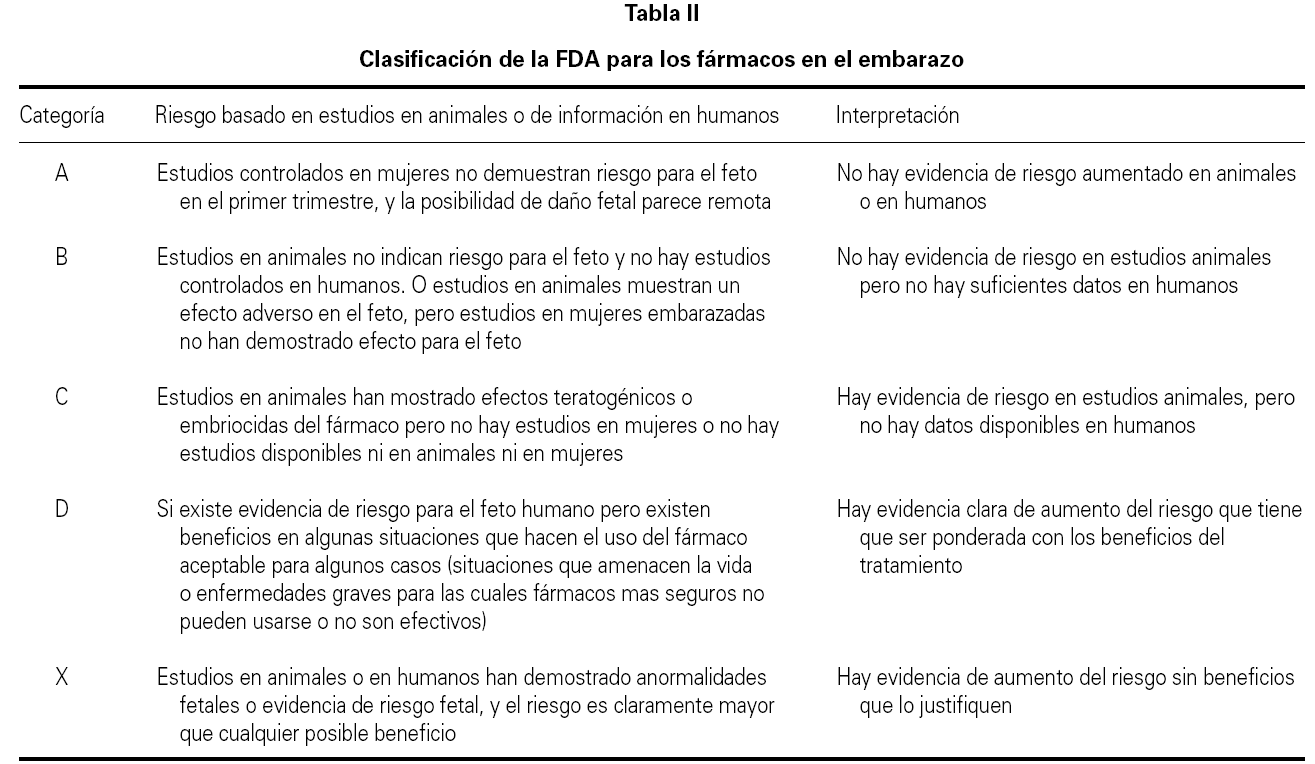
Sólo el 0,7 % de los fármacos tienen la categoría A según la clasificación de la FDA 32 (tabla II).
Actualmente no existe prácticamente medicación para el asma que tenga la categoría A.
Tratamiento a largo plazo
Dirigido a evitar problemas tanto a la madre como al niño, las últimas tendencias con los grupos farmacológicos más usados son los siguientes:
β2-agonistas
Como clase farmacológica se considera que no hay asociación con una incidencia elevada de efectos no deseados 33. Los fármacos que se consideran de elección son los inhalados de corta duración: terbutalina, salbutamol y metaprotenerol, ya que son los que se llevan usando durante décadas sin efectos significativos en humanos 33,34.
La administración oral y parenteral no están recomendadas por su alto número de efectos secundarios 25.
Con respecto a los β2 de larga duración (salmeterol y formoterol), dado que son relativamente recientes, existe poca experiencia, pero la experiencia en humanos parece indicar que no existen problemas aparentemente, aunque en estudios animales no está tan claro 35,36.
De todas maneras se pueden prescribir tras valorar el riesgo/beneficio para la paciente y se deben de mantener cuando ya han controlado correctamente el asma de la paciente antes del embarazo 24, ya que en pacientes con mal control del asma con corticoides inhalados se ha demostrado como más efectivo añadir salmeterol que doblar la dosis de corticoides 37.
Corticoides
Los inhalados tienen un papel importante en el correcto control del asma a largo plazo al reducir la inflamación bronquial y reducir el numero de exacerbaciones, pero tienen todos categoría C según la FDA excepto la budesonida y la beclometasona 22,38,39.
Los estudios muestran que no aumenta la incidencia de malformaciones congénitas en el embarazo, aunque las recomendaciones son que se usen (como otros fármacos) sólo cuando sean claramente necesarios tras valorar riesgo/beneficio 24.
Un estudio reciente no ha encontrado efecto adverso alguno ni en la madre ni en el feto, tras 8 semanas de tratamiento con fluticasona nasal, aunque en estudios en animales administrada mediante inyección, se han visto defectos en el feto 40,41. No se han encontrado diferencias a las dosis utilizadas habitualmente en adultos entre unos corticoides nasales y otros 42-46.
Los corticoides sistémicos pueden ser necesitados para el control del asma durante el embarazo, pero debe de usarse la menor dosis posible. Se han asociado a multitud de efectos no deseados:
Diabetes mellitus gestacional, parto pretermino, rotura prematura de membranas y bajo peso al nacimiento 47.
Preeclamsia 48,21.
Hipertensión 2.
Labio leporino 16,14,49 y otras malformaciones 50.
Hiperbilirrubinemia 46.
A pesar de esto hay algún estudio que duda de la asociación de corticoides y malformaciones congénitas 24,15, ya que no han encontrado diferencia alguna y discrepan de la correcta interpretación de los datos de los otros estudios.
Agentes anticolinérgicos
El Bromuro de Ipratropio se usa sobre todo para el tratamiento de la crisis aguda. Aunque no existen datos sobre su uso en el embarazo, sin embargo estudios en animales no se ha encontrado asociación con malformaciones fetales 35. Aunque dado que no ofrecen ventajas con respecto a los β2-agonistas es preferible el uso de éstos.
Modificadores de los leucotrienos
Estudios en animales con zafirlukast y montelukast no han encontrado problemas durante la gestación, pero sí con zileuton 35. No se recomienda comenzar con esta medicación durante el embarazo, a no ser que sea necesario, aunque sí se mantendrá en mujeres que los hayan necesitado con anterioridad para controlar la enfermedad 36.
Antihistamínicos
Clorfeniramina y tripelenamina son los anti-H recomendados per tener datos sobre su seguridad, tanto en animales 35, como en humanos 34,51,52. Los estudios con el resto no son muy concluyentes por ser la muestra disponible pequeña, pero no se han encontrado problemas con ceterizina y loratadina por lo que se han clasificado como fármacos B según la FDA y si con hidroxicina, terfenadina, astemizol y fexofenadina que están en la categoría C.
Inmunoterapia específica
Generalmente es tolerada sin problemas y no hay descritas asociaciones con malformaciones ni problemas durante el embarazo o el parto 53. La inmunoterapia bien tolerada no debe suspenderse durante el embarazo, pero en nuestra experiencia se puede disminuir la dosis para evitar el riesgo de reacción sistémica. Valorando el riesgo y el beneficio, no se recomienda iniciar nueva inmunoterapia en una paciente embarazada.
Descongestivos nasales orales
El fármaco recomendado era la pseudoefedrina, pero un reciente estudio lo ha asociado con una malformación congénita: Gastrosquisis 54. Por lo tanto es mejor no utilizar ninguno a no ser que el beneficio sea muy grande.
Tratamiento de la crisis asmática
En el embarazo las crisis son normalmente infratratadas, y eso conlleva daño fetal importante. Hay que saber que los potenciales efectos adversos para el feto son mayores en un asma mal controlado que los derivados de la medicación usada para tratarlo 48.
El tratamiento de una crisis en una embarazada no debe diferir de una paciente que no lo esté. Se deben de usar oxígeno, β2-agonistas nebulizados, corticoides orales y parenterales, ipratropio nebulizado y en casos graves, β2-agonistas parenterales o aminofilina.
Muchas veces existe reticencia a la hora de administrar corticoides a estas pacientes, pero el estudio de Cydulka et al 55, muestra el riesgo de recaer en otra crisis si no se administran corticoides sistémicos en el servicio de urgencias donde son atendidas y/o no siguen tratamiento domiciliario con corticoides orales, con tres veces más riesgo de recaer en las siguientes dos semanas, teniendo que recibir otra vez toda la medicación necesaria que se podía haber ahorrado de haberse tratado correctamente la primera vez.
El uso de epinefrina durante el embarazo está indicada solamente en caso de anafilaxia o de status asmático 56,57, ya que puede inducir la contracción de los vasos del útero y reducir por lo tanto el aporte sanguíneo al feto 58.
CONCLUSIONES
El embarazo no es una enfermedad en sí, sino que es un momento en la vida de la mujer en el que hay que tener más control del habitual sobre sus posibles patologías de base.
Los objetivos del tratamiento del asma en el embarazo deben de ser que la paciente esté libre de síntomas y prevenir las exacerbaciones, para así evitar daño fetal, de lo que se deduce que no se debe inframedicar a las pacientes.
Se dispone de un amplio abanico de medicación a utilizar, que debe ser evaluada individualmente para cada paciente, pero no se olvide que si está bien controlada no debe modificarse, puesto que el riesgo de recaer en numerosas exacerbaciones es alto.
No se debe suspender la inmunoterapia específica durante el embarazo, ya que no se ha demostrado contraindicación alguna. Si que es cierto que no se recomienda el comienzo de la misma durante el embarazo, por lo que es preferible posponer el inicio hasta después del parto.
Tampoco hay ser reacios en utilizar determinados fármacos cuando sean necesarios (crisis asmática), puesto que el riesgo para el feto puede ser mayor si no los usamos. Casi todos los autores llegan a la misma conclusión: se trata igual una reagudización en una paciente embarazada, que en una que no lo está. Recuérdese también que el uso de epinefrina está reservado para el status asmático.
No se debe de dejar de tratar la rinoconjuntivitis por parecer una patología menor, ya que es una enfermedad con una gran prevalencia y muy invalidante para la paciente. Además disponemos de un amplio abanico de posibilidades terapéuticas, catalogados como fármacos B por la FDA.