El síndrome de fatiga crónica es una enfermedad caracterizada por un estado persistente o recurrente de fatigabilidad durante más de seis meses que no mejora con el reposo y que ocasiona una reducción sustancial de la actividad social, laboral o personal habitual habiendo excluido, previamente, otras enfermedades crónicas incluidas las psiquiátricas.
La primera referencia escrita de esta patología se asigna a un tratado escrito por Manningham (Londres, 1750) en el que se citan descripciones similares realizadas por predecesores como Hipócrates. Desde el siglo XVIII hasta la actualidad han existido varias denominaciones para cuadros en los que la fatiga es el síntoma más importante: neurastenia, fiebre nerviosa, síndrome de Da Costa, enfermedad crónica por el virus de Epstein-Barr (EBV), síndrome de alergia total, síndrome de sensibilidades químicas múltiples, encefalitis miálgica benigna y neuromiastenia epidémica1 .
El síndrome de fatiga crónica es más prevalente en mujeres. Clínicamente puede tener múltiples manifestaciones como fatiga, cefalea, alteración en la memoria reciente y en la concentración, mialgias, artralgias, depresión, dolor abdominal, fotofobia, inestabilidad cefálica y sensación distérmica entre otras2 . También se han descrito síntomas sugestivos de enfermedad alérgica ya sea en forma de rinitis, asma, alergia alimentaria o urticaria, hasta en el 50-75 % de los casos3-7 .
La etiología del síndrome es desconocida habiéndose postulado el origen infeccioso (virus Epstein-Barr, citomegalovirus, Herpes simple, Herpes zoster, herpes 6), inmunitario, predisposición genética y neurológico.
La prevalencia de atopia en la población general es, aproximadamente, de un 15-20 %8 . Las impresiones observacionales de diferentes publicaciones apuntan la existencia de un mayor porcentaje de atopia en pacientes con fatiga crónica (entre el 55 y el 80 %)8-10 . Esto sugiere la existencia de un mecanismo inmunitario en la fisiopatología de esta enfermedad. Se han realizado estudios en los que se observan alteraciones a nivel inmunitario como incremento de la ratio CD4/CD8 o descenso en número y función de las células NK (natural killer) e IFN-gamma11 .
Existen estudios sobre reacciones de hipersensibilidad cutánea inmediata (tipo I) y retardada (tipo IV o celular) en pacientes con síndrome de fatiga crónica. En los estudios de hipersensibilidad retardada se ha observado una mayor frecuencia de sensibilización al níquel respecto la población general12 . Los resultados de otros estudios diseñados para evaluar tanto la respuesta de hipersensibilidad retardada como la inmediata no han sido concluyentes13,14 .
El objetivo de este trabajo es estudiar la prevalencia de atopia en pacientes diagnosticados de síndrome de fatiga crónica (SFC) y comparar si existiesen diferencias respecto la población general.
MATERIALES Y MÉTODOSSe trata de un estudio piloto, transversal de casos y controles.
Pacientes25 pacientes diagnosticados de síndrome de fatiga crónica (23 mujeres y 2 hombres) de edades comprendidas entre 18 y 56 años, diagnosticados por criterios de Holmes15 (tabla I), elegidos de forma aleatoria entre los pacientes visitados de forma sucesiva a la consulta monográfica de Fatiga Crónica (Servicio de Medicina Interna) del Hospital Vall d’Hebron y 20 voluntarios control (18 mujeres y 2 hombres; edad 24-59 años) fueron incluidos en el estudio. Los controles incluidos corresponden a voluntarios sanos escogidos de forma aleatoria entre los acompañantes de pacientes que acudían al servicio de urgencias del mismo hospital. Los requisitos para la inclusión en el grupo control fueron la participación voluntaria de cada individuo y una edad comprendida entre 18 y 60 años. Se excluyeron aquellos individuos con patología oncológica e insuficiencia cardíaca congestiva por la frecuente asociación con fatiga, y dolor generalizado. Se obtuvo el consentimiento informado de los 45 participantes.
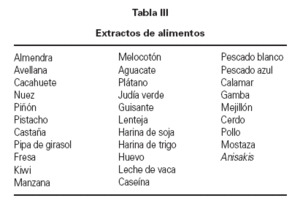
MétodosTodos los participantes fueron evaluados por el mismo investigador. El protocolo diagnóstico incluyó una historia clínica alergológica y pruebas cutáneas (prick test) a 21 neumoalergenos (tabla II), 31 alimentos y látex (tabla III). Se utilizaron histamina (10 mg/ml) y el suero fisiológico como control positivo y negativo respectivamente. Se consideraron como positivas aquellas pápulas de diámetro igual o superior a 3 mm (siguiendo recomendaciones de la Sociedad Europea de Alergia e Inmunología Clínica).
Tabla I Criterios de Holmes en el SFC
Los extractos alergénicos utilizados en el estudio están estandarizados en su composición y potencia antigénica (laboratorio CBF-Leti ® ).
Análisis estadísticoEl análisis se realizó con el programa estadístico SPSS versión 9.0 para Windows. Se utilizó la prueba del 2 en una tabla de contingencia, con la corrección de Yates cuando se requería. El nivel de significación considerado válido fue para p < 0,05.
Tabla II Extractos de neumoalergenos
Tabla III Extractos de alimentos
RESULTADOSUn total de 25 pacientes y 20 voluntarios control fueron incluidos en el estudio. La reducción del número de pacientes con fatiga crónica estudiado (inicialmente de 29) fue debida a la imposibilidad realizar pruebas cutáneas en tres de estos pacientes con SFC por estar en tratamiento con antihistamínicos y en uno de ellos por tomar antidepresivos tricíclicos.
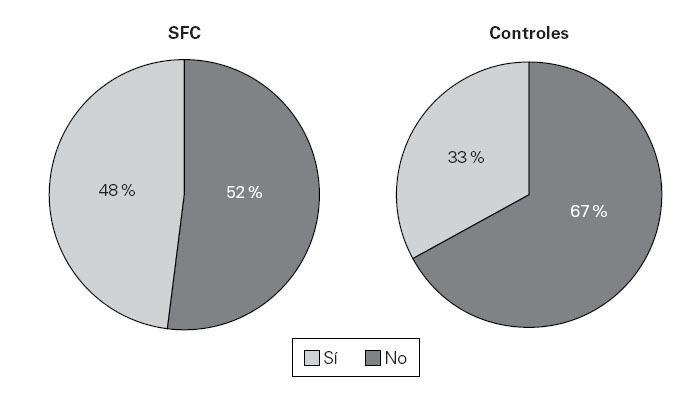
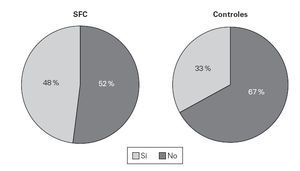
Figura 1.—Prevalencia de rinoconjuntivitis en los pacientes con SFC y en el grupo control.
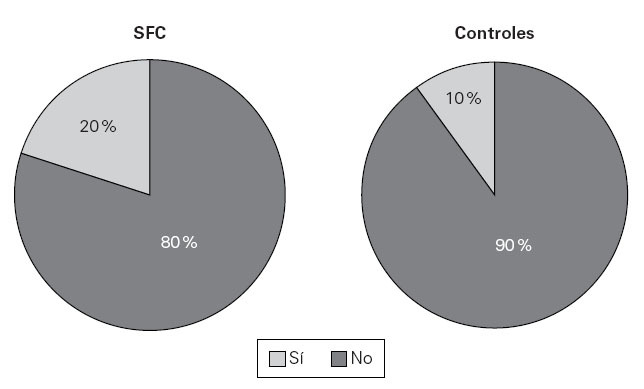
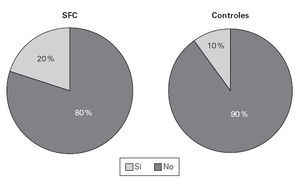
Doce de los pacientes con SFC y 8 del grupo control tenían antecedentes familiares de atopia (48 % y 40 %, respectivamente). Cuatro pacientes con SFC (16 %) referían haber presentado en alguna ocasión una reacción de tipo urticaria y/o angioedema después de la administración de algún fármaco, lo que no presentó ninguno de los controles sanos. Diecisiete pacientes y nueve de los controles referían antecedentes de enfermedad alérgica respiratoria, concretamente 12/25 pacientes y 7/20 controles referían rinoconjuntivitis (fig. 1) mientras que 5/25 pacientes y 2/20 controles tenían clínica compatible con asma bronquial (fig. 2).
En cuanto a síntomas sugestivos de alergia alimentaria, 2 pacientes referían prurito oral con algún alimento y un paciente angioedema palpebral tras la ingesta de manzana en la infancia. A nivel cutáneo, piel, dos pacientes con SFC referían sintomatología compatible con dermatitis atópica leve mientras que otros 2 pacientes presentaban clínica sugestiva de dermatitis de contacto. No se han observado diferencias estadísticamente significativas en ninguna de les variables clínicas estudiadas (p > 0.05).
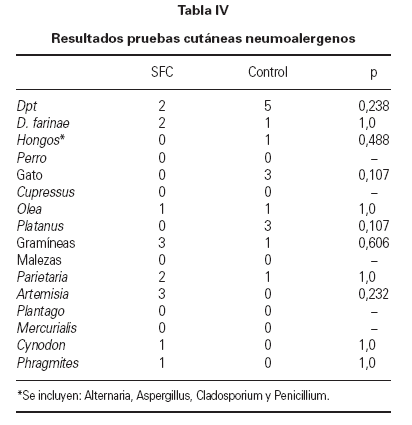
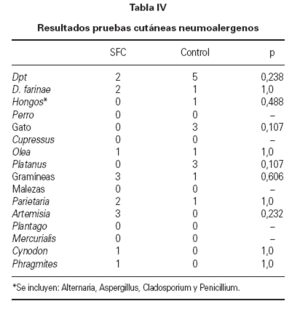
En relación con la hipersensibilidad inmediata a neumoalergenos, se realizaron pruebas cutáneas (prick-test ), con un total de 441 al grupo de pacientes, observándose 15 reacciones positivas (3 %) y 420 al grupo control, con 16 resultados positivos (4 %) no siendo la diferencia estadísticamente significativa (tabla IV). Los prick-tests con alimentos y látex fueron negativos tanto los 714 realizados en el grupo de SFC como los 680 del grupo control.
DISCUSIÓNLa etiología del síndrome de fatiga crónica es desconocida. Diferentes estudios observacionales sugieren la existencia de una asociación entre SFC y alergia, aunque el número de estudios publicado es limitado. Straus et al en un estudio con 24 pacientes con SFC realizó pruebas cutáneas con 38 extractos alimentarios y 25 inhalantes pero sin especificar los alergenos estudiados. Constata que en el grupo estudiado la prevalencia de atopia era elevada (50 % pruebas positivas) pero los resultados se comparan con estudios previos realizados por otros grupos sobre prevalencia de atopia en la población general y no con un grupo de individuos control. Conti et al 10 analizan los niveles plasmáticos de proteína catiónica eosinófila (ECP) en 35 pacientes con SFC y 14 controles objetivándose valores superiores en SFC respecto a la población general (p < 0.01). La ECP es uno de los mediadores citotóxicos de los eosinófilos que se ha encontrado elevado en enfermedades en las que los eosinófilos participan en la respuesta inflamatoria. En el mismo estudio también se determinan IgE específicas a Dermatophagoides pteronyssinus , Parietaria officinalis, Olea europaea , Alternaria , leche, huevo y pescado. Veintisiete de los 35 pacientes estudiados (77 %) presentaban IgE específica a uno o más alergenos que no se especifican en el artículo, pero solamente 9 de ellos referían historia personal de enfermedad alérgica. Steinberg et al 13 estudian la posible relación entre las reacciones de hipersensibilidad cutánea inmediata y retardada en 30 pacientes con SFC. Los extractos utilizados en ambas pruebas fueron: tétanos, tuberculina, Candida albicans y Trichophyton mentagrophytes. Estos antígenos típicamente provocan reacciones de inmunidad retardada, pero no son alergenos implicados habitualmente en reacciones de hipersensibilidad tipo I. En este trabajo no se objetivó asociación estadísticamente significativa entre las reacciones de hipersensibilidad inmediata y retardada en el SFC. Posteriormente el mismo grupo evalúa la eficacia de la introducción de tratamiento antihistamínico con terfenadina en estos pacientes sin evidenciar mejoría clínica. Marcusson et 12 encuentran una mayor incidencia de dermatitis alérgica de contacto al níquel en los pacientes con síndrome de fatiga crónica respecto el grupo control. Aunque muchas publicaciones evalúan de forma conjunta las reacciones de hipersensibilidad tipo I y IV, se tendría que tener presente que los mecanismos patogénicos son muy diferentes. Las reacciones tipo I son inmediatas, de carácter humoral, mediadas por IgE y con un patrón de citocinas tipo TH2 (IL-4). En cambio, las de tipo IV son reacciones retardadas, mediadas por células y con un patrón de citocinas TH1 (IFN- ). En nuestro estudio se evaluaron únicamente las reacciones de hipersensibilidad inmediata por lo que aquellos pacientes que referían sintomatología compatible con dermatitis de contacto tendrían que evaluarse con pruebas de hipersensibilidad retardada.
Figura 2.—Prevalencia de asma en los pacientes con SFC y en el grupo control.
Tabla IV Resultados pruebas cutáneas neumoalergenos
En consonancia con nuestros resultados, Baraniuk et al6 constataron en 51 pacientes con SFC y 78 controles, que la prevalencia de rinitis y la respuesta de hipersensibilidad inmediata a neumoalergenos (diferentes alergenos en función de la zona geográfica donde residían) era similar en los dos grupos. Una de las limitaciones de nuestro estudio sería el número reducido de enfermos utilizado aunque es similar a estudios realizados previamente.
Y más recientemente Repka-Ramirez et al14 , estudiando la IgE total y específica en un grupo de pacientes con SFC y otro grupo control, todos con sintomatología de rinitis, no encontraron diferencias significativas. Tampoco Kowal et al16 que estudian las concentraciones plasmáticas de IgE total y específica a 20 alergenos en 50 pacientes con SFC16 . Once pacientes (22 %) presentaban una IgE total > 100 U/ml y de estos, 8 tenían IgE específica > 0,35 U/ml al menos a un alergeno. El resto de pacientes tenían valores de IgE < 100 U/ml y en 10 de los casos existía algún valor de IgE específica > 0,35 U/ml. Los resultados no permiten implicar reacciones mediadas por IgE en la patogenia de la SFC, ya que la presencia de IgE total elevada e IgE específica no difería significativamente de la descrita en la población general. Una de las limitaciones de nuestro estudio es el hecho que no se realizaron pruebas in vitro como determinación de IgE total y específicas o ECP.
Nuestro trabajo, aunque tratándose de un estudio con un número limitado de pacientes, sugiere que la prevalencia de atopia en los pacientes con el síndrome de fatiga crónica no es mayor que en la población general.
Correspondencia:
L. Ferré YbarzSección de Alergología. Hospital Vall d’Hebron P.º Vall d’Hebron, 119-129 08035 Barcelona. Spain E-mail: laiafy@vodafone.es