La cirugía de derivación pedia es una cirugía útil y bien establecida en el tratamiento de las complicaciones isquémicas de los pies, especialmente en los pacientes diabéticos1-3. Los procedimientos de derivación pedia se han llevado a cabo con resultados excelentes a largo plazo en lo relativo a la permeabilidad del bypass y al rescate de la extremidad, con tasas bajas de morbilidad y mortalidad perio-peratorias3,4. El fallo precoz del bypass de derivación pedia se asocia a una probabilidad elevada de pérdida de la extremidad y los intentos de recuperación parecen tener poco éxito en la mayor parte de los casos5. La evolución tras un fallo tardío de la derivación pedia es diferente de la que tiene lugar tras un fallo precoz de este tipo de derivación, y en los pacientes asintomáticos lo mejor es una actitud terapéutica de observación. Los pacientes con sintomatología recurrente tras un fallo tardío de la derivación pedia pueden ser intervenidos quirúrgicamente con técnicas de reconstrucción arterial sobre las arterias objetivo del pie o sobre otra arteria tibial, con resultados aceptables en lo relativo al salvamento de la extremidad5. La evolución tras la reparación de la derivación pedia no ha sido determinada. En algunas pocas publicaciones relativas a la evolución de los pacientes tras la reparación de la derivación pedia después del fallo de la derivación original, con utilización de arterias receptoras objetivo más proximales, se han obtenido malos resultados con respecto a la permeabilidad del bypass y al salvamento de la extremidad tras la reconstrucción arterial6,7. El objetivo de nuestro estudio ha sido el de revisar la experiencia de nuestro centro en los pacientes en los que la derivación en una arteria objetivo pedia falló y fue necesaria una reparación de la derivación pedia. A continuación, se recogen los resultados obtenidos tras la corrección quirúrgica de la derivación pedia original.
MÉTODOSEl estudio se realizó en un centro universitario de nivel terciario.
Los datos correspondientes a todos los pacientes intervenidos mediante procedimientos vasculares en la Division of Vascular Surgery del Vienna General Hospital fueron introducidos de manera prospectiva en un registro vascular informatizado. En el registro se introdujeron respectivamente los datos demográficos, las indicaciones para la cirugía, los detalles del procedimiento quirúrgico y los datos de seguimiento; después, todos estos datos fueron revisados de manera retrospectiva. Se revisó la base de datos correspondientes al período desde enero de 1992 hasta agosto de 2006. En esta revisión se identificaron 22 procedimientos de reparación de derivaciones pedias, que constituyeron el objetivo de nuestro estudio. Las indicaciones para la cirugía de reparación de la derivación pedia fueron los síntomas asociados a la isquemia y la necrosis tisular isquémica tras el fallo de la cirugía de derivación pedia original. Las indicaciones para la cirugía de derivación pedia inicial y los detalles de los procedimientos realizados ya han sido descritos previamente3. Las indicaciones para la cirugía de reparación estuvieron relacionadas con la necrosis tisular isquémica tras el fallo de la derivación pedia inicial. En detalle, la necesidad de realización de la cirugía de reparación de la derivación pedia fue confirmada cuando: 1) la derivación pedia inicial había fallado antes de la curación completa de las úlceras isquémicas, o 2) se observó una reaparición de las úlceras en un pie estable después de que se produjera un fallo tardío de la derivación pedia original que había sido tolerado bien en los momentos iniciales. La permeabilidad de los bypass fue evaluada por los cirujanos correspondientes. El salvamento de la extremidad fue definido como la preservación de todo o parte del pie, de manera que el paciente conservara su capacidad de deambulación sin necesidad de prótesis alguna. Todos los procedimientos fueron considerados de manera individual para el objetivo del análisis en los pacientes en los que se realizaron procedimientos quirúrgicos de reparación bilaterales. Todos los datos se presentan según los estándares de publicación de la Society for Vascular Surgery revisados por el Comité conjunto de la misma8.
Todas las intervenciones de reparación de la derivación pedia se llevaron a cabo después de un fallo del bypass original y, para el objetivo de nuestro estudio, se clasificaron en dos grupos: 1) intervenciones realizadas tras el fallo precoz del bypass original, y 2) cirugía de reparación tras el fallo tardío.
El fallo precoz del bypass fue definido como la oclusión detectada en cualquier momento durante los primeros 30 días del postoperatorio. Se consideró como fallo tardío la oclusión producida en cualquier momento a partir de los 30 primeros días de la intervención. Los términos “precoz” y “tardío” respecto al fallo del bypass se refieren en todos los casos al procedimiento original.
SeguimientoTras el alta, los pacientes fueron sometidos a un seguimiento estrecho hasta la curación completa de todas las heridas quirúrgicas y de las úlceras del pie. Los pacientes fueron evaluados cada 3 meses durante el primer año y cada 6 meses a partir de entonces. En cada visita se evaluó la permeabilidad del bypass en función de la presencia de un pulso palpable en el trayecto del mismo; además, para la evaluación se utilizó una sonda de Doppler continuo. La evaluación sistemática mediante eco-Dop-pler se llevó a cabo a los 6 meses de la cirugía de reparación y cada 12 meses a partir de entonces; en los casos de sospecha de fallo del bypass, ésta se realizó de manera inmediata. El período de seguimiento medio fue de 21,4 meses (rango, 1-80,9).
Análisis estadísticoTodos los análisis estadísticos se realizaron mediante el programa informático SPSS 13.0 (SPSS Inc., Chicago, IL).
Las tasas de permeabilidad y de rescate de la extremidad se calcularon mediante el método del producto límite de Kaplan-Meier. Debido al pequeño tamaño de la muestra, no fue posible establecer comparaciones estadísticas válidas, dado que el error estándar de la media fue superior al 10% en casi todos los intervalos valorados.
RESULTADOSCaracterísticas demográficas de los pacientesEntre enero de 1992 y agosto de 2006, en la Division of Vascular Surgery del Vienna General Hospital se realizó un total de 335 derivaciones a la arteria pedia. En nuestro registro vascular se identificaron 22 (6,6%) intervenciones de reparación o reconstrucción en 20 pacientes que habían sufrido el fallo del bypass original. Estas 22 intervenciones de reconstrucción constituyen la muestra de nuestro estudio.
La edad media de los pacientes en el momento de la intervención era de 67,7 años (± 9,5 años); el 64% eran hombres. El 91% de los pacientes eran diabéticos. El 68% presentaba pruebas o antecedentes de coronariopatía. Fumaba o tenía antecedentes de tabaquismo el 41% de los mismos (tabla I). La indicación para la la intervención de reconstrucción fue la necrosis tisular isquémica en todos los casos. Se realizaron siete procedimientos (31,8%) tras un fallo precoz y 15 (68,2%) tras un fallo tardío. El período de tiempo medio hasta la realización de la reparación tras la intervención original fue de 6,3 meses (rango, 2 días-89 meses).
Tabla I. Características clínicas
Detalles relacionados con el procedimientoLas localizaciones de los flujos de entrada y salida, y los conductos utilizados en las intervenciones de reconstrucción de la derivación pedia, se muestran en la tabla II. En 11 pacientes (50%) se utilizó un sector de flujo donante, de localización más distal que en la original (arteria femoral superficial, arteria fe-moral profunda, arterial poplítea). En el 54,5% (n = 12) de los pacientes la anastomosis distal se realizó en la misma zona anatómica de la arteria pedia. Se utilizaron conductos alternativos (vena safena interna) [VSM] contralateral, una vena del brazo, vena safena menor (externa), arteria homóloga criopreservada) en 13 pacientes (59%). En los casos en los que en el procedimiento de derivación original se realizó un bypass corto (entre la arteria poplítea infragenicular y la pedia), se intentó el uso de la VSM homolateral residual9 (n = 9, 40,9%).
Tabla II. Arterias de entrada y salida del flujo sanguíneo, y conducto utilizado
El conducto utilizado en la intervención original de bypass a pedia fue la VSM homolateral en 18 (81,8%) pacientes, una vena alternativa en tres (13,6%) y un injerto de politetrafluoroetileno expandido (ePTFE, expanded polytetrafluoroethylene) en un paciente (4,6%). Los conductos utilizados como bypass en las intervenciones de reconstrucción fueron la VSM homolateral en nueve (40,9%) casos, una vena del brazo en seis (27,3%), la VSM contra-lateral en dos (9,1%), “otras venas” en dos (9,1%) y un trasplante arterial homólogo en tres (13,6%).
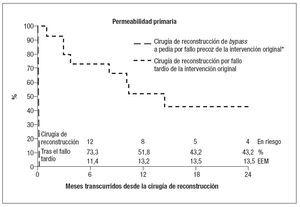
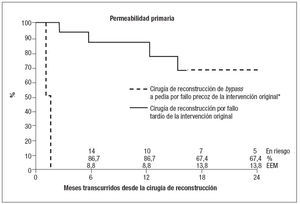
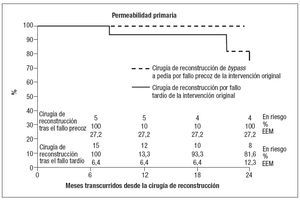
Permeabilidad, salvamento de extremidad y supervivencia de los pacientesLa permeabilidad primaria, el salvamento de la extremidad y la supervivencia de los pacientes fueron calculados mediante el método del producto límite de Kaplan-Meier; dado que el error estándar de la media fue superior al 10% desde los primeros momentos, no se intentó ninguna comparación estadística entre los grupos. La permeabilidad primaria, el salvamento de la extremidad y la supervivencia de los pacientes tras el fallo precoz (n = 7, 31,8%) y tardío (n = 15, 68,2%) del bypass se recogen en las figuras 1 a 3. La generación de las curvas de supervivencia (Kaplan-Meier) se limitó a los dos primeros años desde la cirugía de reconstrucción.
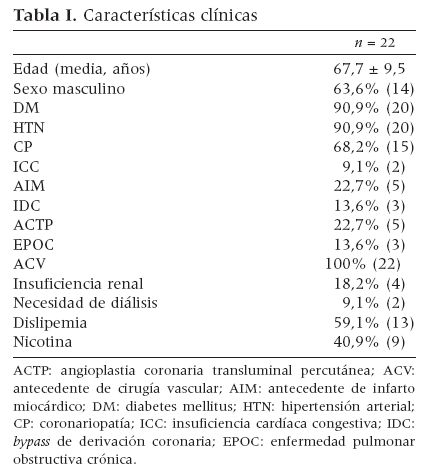
Fig. 1. Curva de supervivencia de Kaplan-Meier mostrando la permeabilidad primaria acumulada tras la cirugía de reconstrucción de la derivación a pedia realizada por los fracaso precoz y tardío del bypass original (error estándar de la media [EEM] > 10%, indicado por las líneas discontinuas). *El EEM superó el 10% en todos los momentos de evaluación.
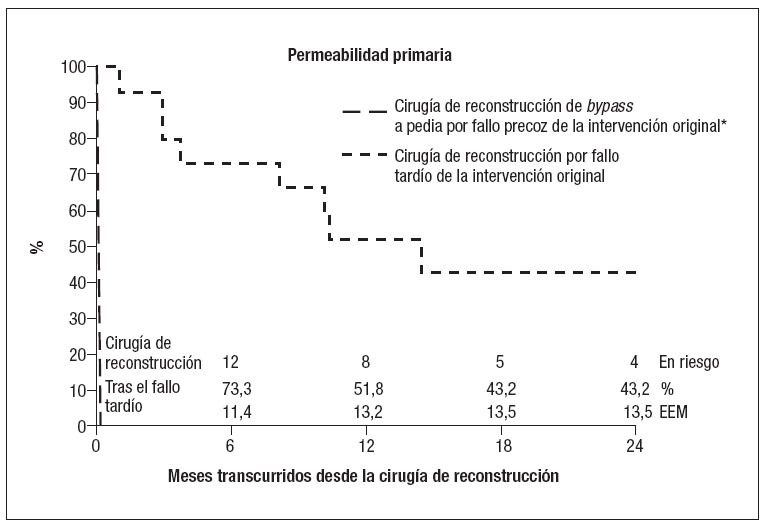
Fig. 2. Curva de supervivencia de Kaplan-Meier mostrando del rescate de la extremidad acumulado tras la cirugía de reconstrucción de bypass a pedia realizada por fracaso precoz y tardío de la intervención original (error estándar de la media [EEM] > 10%, indicado por las líneas discontinuas). *El error estándar de la media superó el 10% en todos los momentos de evaluación.
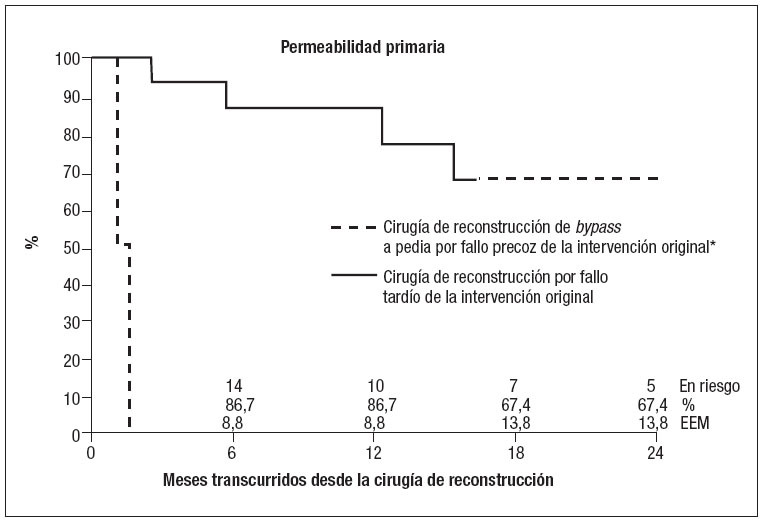
Fig. 3. Curva de Kaplan- Meier mostrando la supervivencia acumulada de los pacientes tras la cirugía de reconstrucción de bypass a pedia realizada por fracaso precoz y tardío de la intervención original (error estándar de la media [EEM] > 10%, indicado por las líneas discontinuas).
Evolución tras la cirugía de reconstrucción por fallo precoz. Las siete intervenciones de reconstrucción por fallo precoz del bypass original fracasaron a su vez a los 30 días. La tasa de salvamento de la extremidad a los 30 días fue del 42%; sin embargo, todos los pacientes requirieron finalmente su amputación antes de 1 año. La supervivencia de los pacientes a los 2 años fue del 100%. El período de seguimiento medio de este grupo de pacientes fue de 12,5 meses.
Evolución tras la cirugía de reconstrucción por fallo tardío. Las tasas de permeabilidad primaria, de salvamento de la extremidad y de supervivencia del paciente en las 15 intervenciones de reconstrucción de la derivación pedia por fallo tardío fueron del 100%, 100% y 100% a los 30 días, respectivamente; del 51,8%, 86,7%, y 93,3% al cabo de 1 año, respectivamente, y del 43,2%, 67,4% y 81,6% a los 2 años, respectivamente. Siete de estas intervenciones de reconstrucción presentaron fallo tras un período medio de 115 días, con necesidad de amputación en cuatro pacientes (57,1%). Debido al pequeño número de pacientes, no se pudo realizar ningún análisis estadístico detallado.
Farmacoterapia postoperatoriaTras la cirugía original, todos los pacientes recibieron aspirina, fenprocoumon Marcoumar® (Roche Pharma, Basilea, Suiza) o una combinación de ambos medicamentos. La decisión respecto al tipo de régimen medicamentoso a utilizar quedó a elección del cirujano responsable de cada paciente. Tras la intervención por fallo precoz del injerto original (n = 7) se intensificó el tratamiento farmacológico en dos pacientes (28,6%); mientras que en el grupo de reconstrucción por fallo tardío (n = 15), se intensificó en nueve (60%). La nueva pauta consistió en la adición de aspirina o warfarina a los regímenes de monoterapia con alguno de los medicamentos señalados previamente. Sin embargo, debido al pequeño número de participantes, no fue posible el análisis estadístico de su impacto en los resultados.
DISCUSIÓNEn el presente estudio se ha revisado nuesra experiencia respecto a las intervenciones de reconstrucción tras el fallo del bypass a pedia original. Los intentos de reconstrucción tras el fallo precoz del injerto (durante los 30 primeros días desde la intervención original) no dieron resultados aceptables. Las siete intervenciones de reconstrucción fallaron precozmente desencadenando la pérdida de la extremidad al cabo de 1 año de la intervención de reconstrucción. Los resultados obtenidos con la cirugía de reconstrucción realizada por fallo tardío del bypass original fueron aceptables, con una tasa de rescate de la extremidad del 66,6% a los 3 años. Los procedimientos de reconstrucción arterial distal se asocian a malos resultados, con independencia de la permeabilidad del bypass y del salvamento de la extremidad en términos generales. Toursarkissian et al10 observaron una tasa de amputación del 50% tras el fallo tardío del bypass distal; en su estudio fueron evaluados procedimientos alternativos a la revascularización alternativos, observando peor evolución en los pacientes diabéticos. En nuestra serie de 22 pacientes, el 91% eran diabéticos, una característica que no es sorprendente dado que la cirugía de derivación a pedia se realiza fundamentalmente en estos pacientes3. Se ha señalado que la cirugía de reconstrucción se acompaña de tasas de permeabilidad más bajas que las de los bypass primarios que siguen permebles11. En conjunto, los humildes resultados obtenidos con respecto a la permeabilidad del bypass y al salvamento de la extremidad tras la cirugía de reconstrucción de la derivación a pedia subrayan la importancia de una selección apropiada de los pacientes, así como la de prevenir los errores técnicos en la intervención original.
Un aspecto crítico en la cirugía de reconstrucción arterial distal es la disponibilidad de un conducto autólogo adecuado. En nuestro estudio fue posible utilizar la VSM homolateral residual en el 43% de los casos, principalmente en pacientes en los que se había producido el fallo de una derivación previa desde la arteria poplítea infragenicular apedia9. En los demás procedimientos se utilizaron los conductos alternativos que se recogen en la tabla II. En más de la mitad de nuestros pacientes fue necesario establecer un compromiso en la selección del conducto para el procedimiento de reconstrucción; en tres pacientes que habían sido intervenidos iterativamente en el mismo sector, hubo que realizar la reconstrucción utilizando trasplantes arteriales homólogos procedentes de cadáver12.
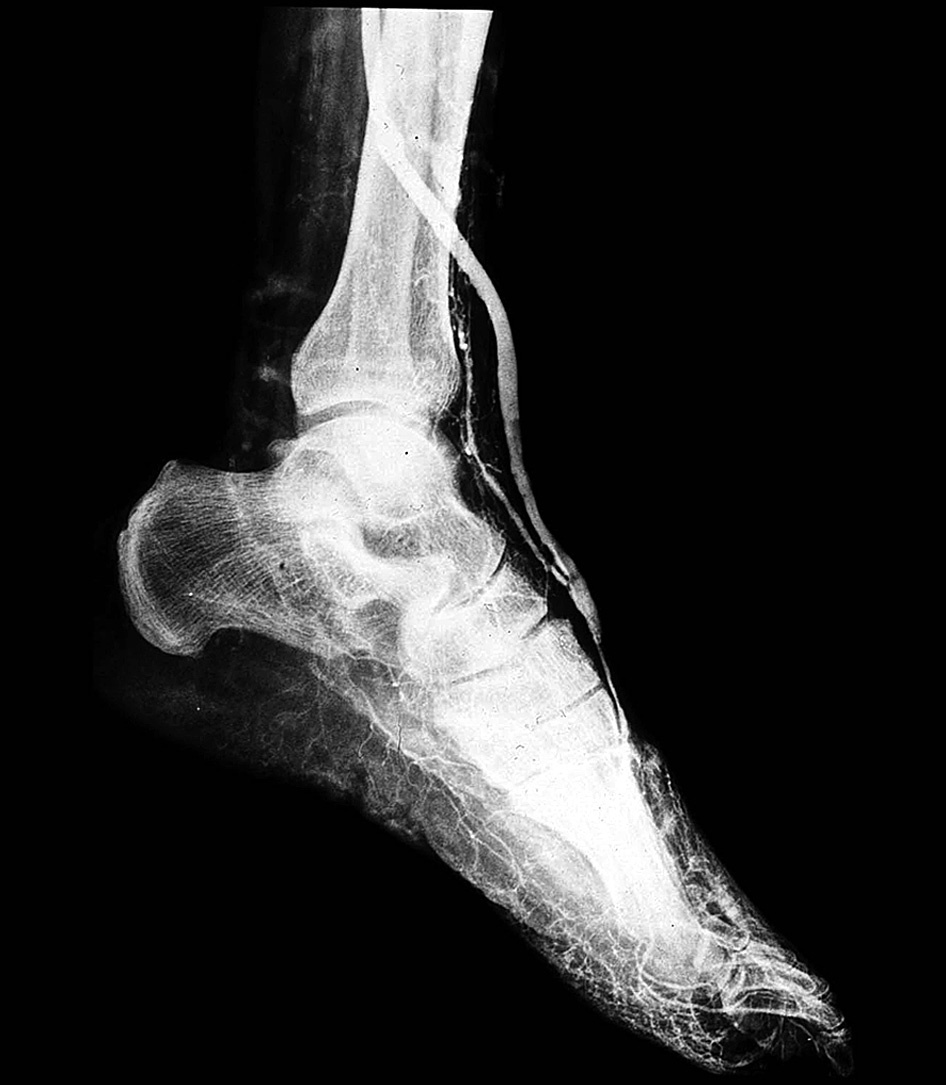
El uso de una vena del brazo como injerto en los pacientes con insuficiencia renal es otra cuestión controvertida dado que estas venas pueden no ser adecuadas debido a la colocación previa de una fístula arteriovenosa. En nuestro grupo, fueron intervenidos mediante cirugía de reconstrucción dos pacientes con insuficiencia renal dependiente de diálisis. En los dos casos se utilizó con buenos resultados la VSM residual y fue posible evitar el uso de las venas del brazo para la cirugía. En nuestra experiencia, no es recomendable utilizar la vena safena externa en pacientes con isquemia severa de ambas extremidades, debido a que pueden surgir problemas en la cicatrización de la zona de obtención de la vena. Posiblemente, la cirugía de bypass a pedia es una de las formas más extremas de reconstrucción arterial distal. La cirugía de reconstrucción tras el fallo de una derivación a pedia añade otro nivel de dificultad técnica al procedimiento; la disección para la reconstrucción de las arterias distales puede ser especialmente difícil (fig. 4). Hughes et al13 demostraron en su estudio sobre 98 pacientes que es posible realizar derivaciones a las arterias plantar y tarsiana con unas tasas aceptables de permeabilidad del bypass y de salvamento de la extremidad; sin embargo, en comparación con las intervenciones de derivación a la arteria media dorsal, las tasas de fallo precoz del bypass son más elevadas, y las tasas de permeabilidad y de salvamento de la extremidad son más bajas.
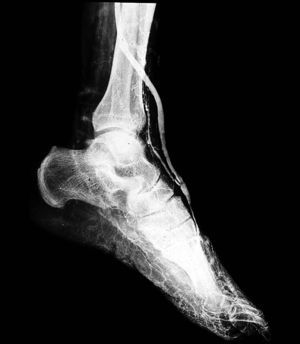
Fig. 4. Arteriografía realizada tras la finalización de la cirugía de reconstrucción de bypass a pedia; la anastomosis se realizó en la misma localización anatómica que en la intervención original. Durante la disección de la arteria se produjo una laceración en la pared posterior, y el defecto fue reparado mediante una parche de vena autóloga.
El uso de una técnica de oclusión mediante torniquete puede ser una medida complementaria útil en algunos casos14. En nuestra experiencia, el control vascular de la arteria poplítea fue difícil en los casos de cirugía de reconstrucción debido a la existencia de calcificación severaintensas.
El tratamiento antitrombótico fue modificado en el 50% (n = 11) de nuestros pacientes. A pesar de que no hemos encontrado una demostración palpable en la revisión de la bibliografía, nuestra recomendación es que puede ser útil intensificar dicho tratamiento tras la cirugía, con objeto de mejorar la permeabilidad del bypass.
Los intentos de reconstrucción quirúrgica tras el fallo precoz de una derivación a pedia parecen tener malos resultados en la mayor parte de los casos. A pesar de que los datos que presentamos en esta revisión son insuficientes para apoyar nuestra hipótesis, consideramos que la mala situación inicial en la cirugía de bypass original es la responsable de los pobres resultados que se obtienen al intentar su reparación tras el fracaso precoz. Sin embargo, en nuestra experiencia, el fallo tardío se acompaña de alteraciones degenerativas en el bypass que pueden ser tratadas de manera eficaz mediante la cirugía de reconstrucción.
Presentado en la 17.ª reunión anual de invierno de la Peripheral Vascular Surgical Society, Steamboat Springs, CO, 26-28 de enero de 2007.
Correspondencia: Christoph M. Domenig, MD, Division of Vascular Surgery, Department of Surgery, Vienna General Hospital, Medical University Vienna, Waehringer Guertel 18-20, A-1090 Viena, Austria. Correo electrónico: christoph.domenig@meduniwien.ac.at
Ann Vasc Surg. 2007;•:1-6 DOI: 10.1016/j.avsg.2007.07.010©Annals of Vascular Surgery Inc. Publicado en la red: •,•