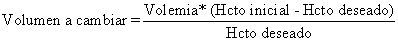Puntos clave
- •
La exanguinotransfusión solo se realizará en aquellas situaciones en las que el resto de medidas habituales (fototerapia, transfusión, inmunoglobulinas) hayan fracasado.
- •
Para decidir su realización, se tendrá en cuenta, en el caso de las hiperbilirrubinemias, la cifra total de bilirrubina.
- •
La técnica se puede realizar con un único acceso vascular venoso o con 2 accesos (venoso y arterial). Se puede realizar a través de vasos periféricos
- •
Los recambios se harán según el peso del paciente. Se realizarán de forma lenta para evitar fluctuaciones en la presión arterial.
- •
La trombocitopenia, la hipocalcemia y la acidosis metabólica son las complicaciones más frecuentes.
La exanguinotransfusión (ET) en un procedimiento eficaz para eliminar componentes sanguíneos anormales y toxinas circulantes. Durante la técnica se procede a sustituir la sangre del paciente por sangre fresca o reconstituida (ET total [ETT]) o concentrado de hematíes, suero salino, albúmina 5% o plasma (ET parcial [ETP]).
La indicación inicial de este procedimiento fue el tratamiento de la enfermedad hemolítica por anticuerpos anti-D y la prevención de la hiperbilirrubinemia secundaria. La disminución de esta afección, junto con la utilización generalizada de la fototerapia, ha provocado que la realización de ET, sobre todo la ETT, haya descendido significativamente en los últimos años. Las indicaciones1 se recogen en la tabla 12,3.
Indicaciones de la exanguinotransfusión
| Eliminación de anticuerpos en enfermedad isoinmunitaria (enfermedad hemolítica Rh, AB0) | |
| Regular los niveles de antígenos-anticuerpos | Aumento de inmunidad en sepsis |
| Eliminación de anticuerpos en enfermedades maternas autoinmunitarias (LES, anemia hemolítica autoinmunitaria) | |
| Productos metabólicos (bilirrubina, aminoácidos, amonio) | |
| Eliminación de toxina | Sobredosis de fármacos |
| Exceso de administración de lípidos | |
| Toxinas bacterianas | |
| Regular el nivel de hemoglobina (valorar opción de exanguinotransfusión parcial con concentrado de hematíes o SSF) | Anemia grave con volumen sanguíneo normal o elevado |
| Policitemiaa | |
| Alteraciones de coagulación | CID, trombocitopenia |
| Hiperleucocitosis (leucemias, pertussis) | |
| Otras situaciones | Anemia de células falciformes (síndrome torácico agudo, hemorragia subaracnoidea, etc.) |
| Malaria grave con hiperparasitemia |
CID: coagulación intravascular diseminada; LES: lupus eritematoso sistémico; SSF: suero salino fisiológico.
- -
Antes de realizar el procedimiento, y dado que este puede tener riesgos importantes para el paciente, es aconsejable informar a sus tutores, con un lenguaje comprensible para ellos.
- -
La indicación de ET por aumento de bilirrubina siempre se hará después de que el resto de tratamientos, como fototerapia o uso de inmunoglobulinas, haya fracasado4.
- -
En el caso de las hiperbilirrubinemias, la indicación se realizará sobre el valor de bilirrubina total, sin descartar la bilirrubina directa.
- -
En caso de precisar sangre, se utilizará sangre total o concentrado de hematíes (CH) parcialmente reconstituidos con plasma fresco congelado para obtener un hematocrito (Hcto) final del 45–55%5. Los hematíes han de ser del grupo (ABO) O o compatible con el niño y el plasma de la madre y Rh (D) negativo o idéntico al del niño siempre y cuando carezcan del antígeno correspondiente al anticuerpo detectado en el suero materno. El plasma para reconstituir el CH será de grupo AB o del mismo que el niño. Los CH han de tener menos de 5 días (a ser posible menos de 48h) desde la donación y, preferiblemente, deben ser irradiados, excepto en los casos en los que la irradiación implique un retraso en el procedimiento y no haya habido una transfusión intrauterina previa. Una vez irradiados, se utilizarán en las 24h posteriores.
- -
El volumen de CH reconstituido para realizar la ET se calcula entre 80–160ml/kg en niños a término y de 100–200ml/kg en niños prematuros (entre 1 y 2 veces el volumen sanguíneo). En caso de hiperbilirrubinemia grave, se debe recambiar 2 veces6,7 el volumen sanguíneo (con lo que se consigue sustituir el 87% de los hematíes del recién nacido8), aunque es posible que en aquellos casos sin hemólisis y sin sepsis9, y en los casos de enfermedad hemolítica por incompatibilidad AB010, sea suficiente con el recambio de una sola volemia.
- -
Además de sangre total o reconstituida, es necesario disponer de plasma fresco congelado por si se produjesen alteraciones de la coagulación.
- -
En los casos de policitemia, es aconsejable hacer la sustitución por suero salino fisiológico (SSF). También se puede sustituir por albúmina al 5% en SSF o plasma, pero el SSF tiene la ventaja de que, además de reducir la policitemia, disminuye la viscosidad de la sangre.
- -
El volumen a recambiar en los casos de policitemia (ETP) se calcula con la siguiente fórmula:
- -
El paciente debe estar en ayunas al menos 3h. Se procederá a colocar una sonda naso u orogástrica y se vaciará de contenido el estómago.
- -
Se procederá a asegurar la monitorización del paciente: frecuencia cardiaca, presión arterial, saturación de oxígeno, temperatura corporal.
- -
Al ser una técnica con un alto porcentaje de complicaciones, alguna de ellas muy grave, es preciso disponer de equipo de reanimación avanzada.
- -
Kit de ET que contiene catéteres umbilicales, bolsa para recogida de la sangre extraída y jeringas. En pacientes inestables, con hidropesía fetal o grandes prematuros, puede ser útil realizar una ET isovolumétrica para lo que se canalizará vena y arteria umbilical. Esta técnica permitirá simultanear la extracción e inyección de sangre y disminuirá los cambios de presión arterial que se producen cuando la técnica se realiza por una única vía.
- -
Calentar la sangre a una temperatura de 36°C. Evitar que la luz incida directamente en la sangre porque puede producir hemólisis.
- -
Es preciso llevar un registro de entradas y salidas.
- -
Se deberá realizar con la máxima asepsia posible.
- -
Puede ser necesario fijar las extremidades del paciente para evitar que interfiera con la técnica.
- -
Antes de iniciar el procedimiento, se procederá a recoger sangre para hemograma, bioquímica (iones, bilirrubina, etc.) Si es preciso, se procederá a recoger las pruebas de cribado metabólicas y aquellas pruebas metabólicas o genéticas que se consideren necesarias
- -
Se canalizará la vena umbilical y, si fuese preciso, la arteria umbilical. Si no fuese posible canalizar la vena umbilical, la técnica se puede realizar a través de vasos periféricos11,12. La utilización de vasos periféricos parece relacionarse con menos efectos secundarios (sobre todo digestivos). Las vías arteriales, sean centrales o periféricas, solo servirán para hacer extracciones no para inyectar13.
- -
Se medirá la presión venosa central.
- -
Se procederá a conectar la llave de 4 pasos que trae el kit de ET. Si no está disponible, el procedimiento se puede realizar con 2 llaves de 3 pasos unidas en serie.
- -
El volumen de cada alícuota dependerá del paciente. En menores de 1.500g, es aconsejable utilizar recambios de 5 cc o menores. Entre 1.500 y 2.500g el recambio puede ser de 10 cc, de 20 cc entre 2.500 y 3.500g, y de 30 cc en niños por encima de 3.500g. Es aconsejable que el proceso sea lento (inferior a 5ml/kg por minuto) para disminuir los cambios de presión arterial, que podrían afectar a la circulación cerebral. No parece que la velocidad ni el volumen del recambio tengan importancia sobre los valores finales de bilirrubina.
- -
Si el paciente está hipervolémico o con presión venosa central elevada, se empezará la ET por la extracción. En pacientes hipovolémicos o con baja presión, se comenzará por la administración de sangre.
- -
Cada 10–15min, es aconsejable agitar la sangre para evitar el sedimento de los hematíes14.
- -
Hay que monitorizar pH, bicarbonato, glucemia, calcio, potasio con frecuencia.
- -
El uso de profilaxis antibiótica debe ser valorado según cada caso15,16. En caso de utilizarse, se administrarán 2 dosis de cefazolina, una previa a la realización de la técnica y otra 12h después. La dosis será de 50mg/kg/día (consultar dosis en pediamecum.es).
- -
La administración de calcio por vía intravenosa durante la ET es controvertida. Aunque es un efecto secundario frecuente, la administración de calcio puede producir bradicardia y amplias fluctuaciones en la frecuencia cardiaca del paciente17, por lo que se recomienda administrar solo en aquellos casos en los que haya alteraciones clínicas o electrocardiográficas significativas.
- -
Hay que tener en cuenta la posibilidad de alteraciones de la coagulación. Algunos autores recomiendan la administración de plasma fresco congelado, bien como la última alícuota inyectada, bien una vez terminada la ET1.
No se recomienda su realización en pacientes hemodinámicamente inestables. Se valorará su realización en grandes prematuros por el alto riesgo de efectos secundarios.
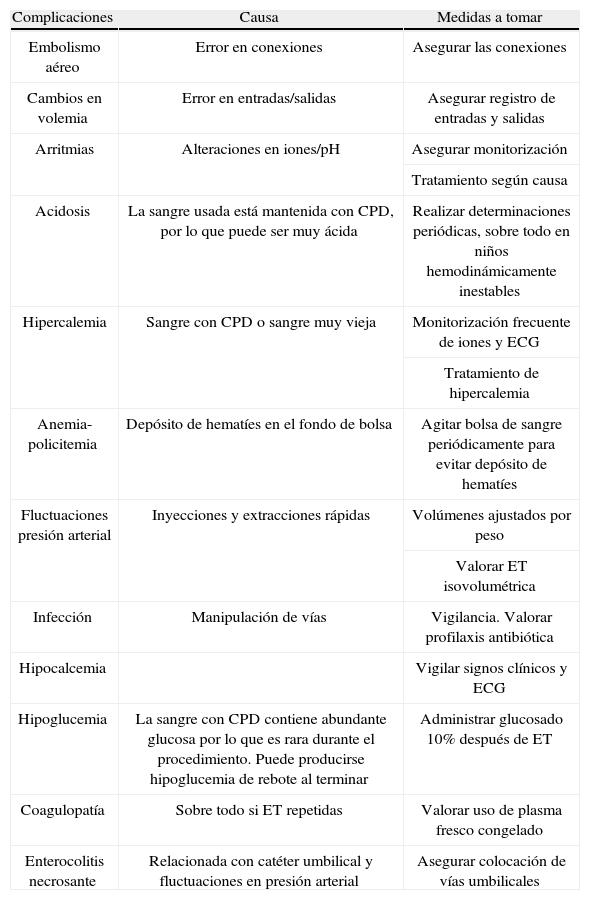
ComplicacionesLa trombocitopenia, la hipocalcemia y la acidosis metabólica son las complicaciones más frecuentes18. En la tabla 2 se señalan los efectos secundarios y su manejo12. Otras complicaciones que se pueden producir son el embolismo aéreo, las arritmias (secundarias a hipercalemia, hipocalcemia, acidosis metabólica), anemia o hipervolemia. Después de ella, habrá que vigilar la aparición de signos de infección, hipoglucemia, coagulopatía o enterocolitis necrosante.
Complicaciones ET
| Complicaciones | Causa | Medidas a tomar |
| Embolismo aéreo | Error en conexiones | Asegurar las conexiones |
| Cambios en volemia | Error en entradas/salidas | Asegurar registro de entradas y salidas |
| Arritmias | Alteraciones en iones/pH | Asegurar monitorización |
| Tratamiento según causa | ||
| Acidosis | La sangre usada está mantenida con CPD, por lo que puede ser muy ácida | Realizar determinaciones periódicas, sobre todo en niños hemodinámicamente inestables |
| Hipercalemia | Sangre con CPD o sangre muy vieja | Monitorización frecuente de iones y ECG |
| Tratamiento de hipercalemia | ||
| Anemia-policitemia | Depósito de hematíes en el fondo de bolsa | Agitar bolsa de sangre periódicamente para evitar depósito de hematíes |
| Fluctuaciones presión arterial | Inyecciones y extracciones rápidas | Volúmenes ajustados por peso |
| Valorar ET isovolumétrica | ||
| Infección | Manipulación de vías | Vigilancia. Valorar profilaxis antibiótica |
| Hipocalcemia | Vigilar signos clínicos y ECG | |
| Hipoglucemia | La sangre con CPD contiene abundante glucosa por lo que es rara durante el procedimiento. Puede producirse hipoglucemia de rebote al terminar | Administrar glucosado 10% después de ET |
| Coagulopatía | Sobre todo si ET repetidas | Valorar uso de plasma fresco congelado |
| Enterocolitis necrosante | Relacionada con catéter umbilical y fluctuaciones en presión arterial | Asegurar colocación de vías umbilicales |
CPD: citrato-fosfato-dextrosa; ECG: electrocardiograma; ET: exanguinotransfusión., Tomado de Chitty et al1.
Una vez terminada, se procederá a reinstaurar todos aquellos tratamientos que han sido suspendidos durante su realización (en especial la fototerapia). Es aconsejable no retirar los catéteres utilizados porque puede ser necesaria su repetición, ya que el rebote de las cifras de bilirrubina es muy frecuente (al finalizar la ET, la cifra de bilirrubina es aún del 60% de la cifra inicial)19.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Información al pacienteMotivoLa exanguinotransfusión es una técnica en la que se procede a sustituir la sangre de su hijo por sangre, concentrado de hematíes, suero u otros compuestos con el objeto de eliminar sustancias tóxicas (por ejemplo, bilirrubina) y evitar que puedan producir daños (lesiones cerebrales, anemia, etc.) En otras ocasiones, se utilizará para retirar glóbulos rojos que, por sus características (anemia drepanocítica), provocan la aparición de esos problemas.
Este procedimiento siempre se realizará después de que otras técnicas hayan fracasado en conseguir los mismos efectos que se buscan con la exanguinotransfusión.
¿Cómo se realiza?Para su realización, es necesario canalizar uno o 2 vasos sanguíneos de gran calibre (una o 2 venas, o una vena y una arteria). Una vez canalizados, se procederá a sustituir la sangre de su hijo para lo cual se realizarán ciclos de extracción de sangre y posterior introducción del compuesto adecuado. El número de ciclos que se tendrá que realizar dependerá del peso del paciente y de la causa.
El médico que atiende a su hijo es posible que no retire la canalización de esos grandes vasos, ya que puede ser necesario repetir la técnica al no resolverse la situación clínica.
RiesgosLa exanguinotransfusión es una técnica que tiene un elevado porcentaje de complicaciones, sobre todo en grandes prematuros y en pacientes con hidropesía fetal. Entre ellas, las más frecuentes son disminución en las cifras de plaquetas y la disminución del calcio sanguíneo, pero también puede haber problemas respiratorios o cardiacos que puedan poner en riesgo la vida del paciente.
BeneficiosEl objetivo principal es disminuir el nivel de tóxicos o de hemoglobina alterada para conseguir evitar los efectos secundarios, sobre todo el daño a nivel cerebral y, en otros casos, para controlar la anemia que puede presentar su hijo.