La enfermedad quística adventicial es una entidad clínica poco frecuente, típicamente afecta a las arterias, y existen pocos casos que afecten al sistema venoso.
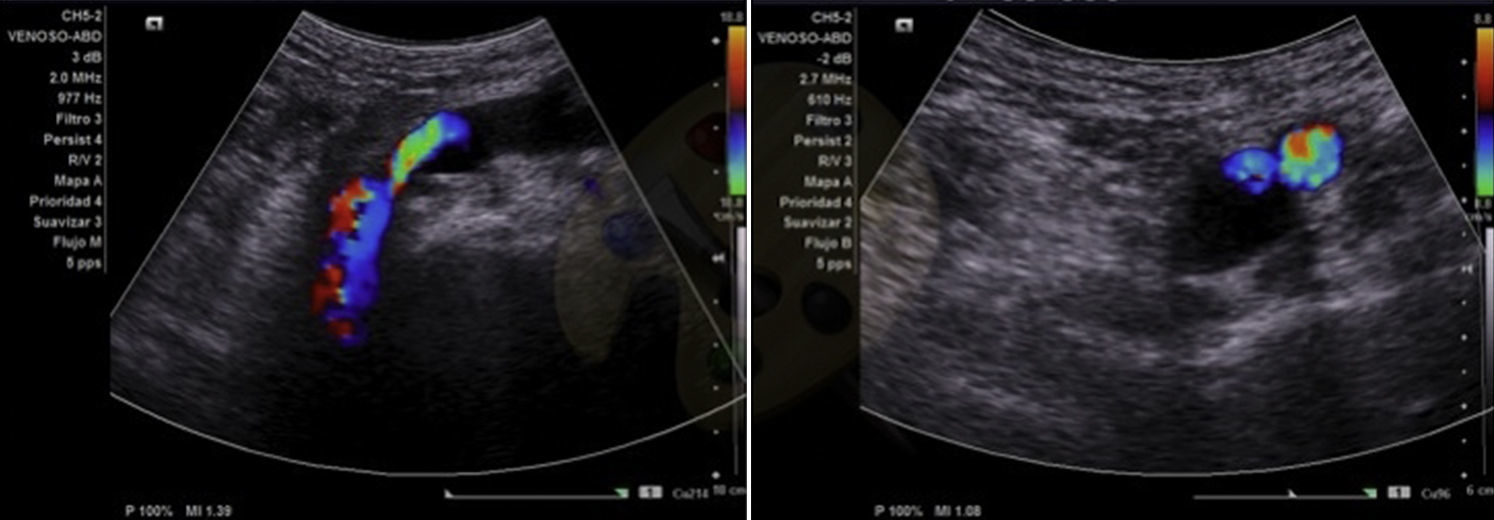
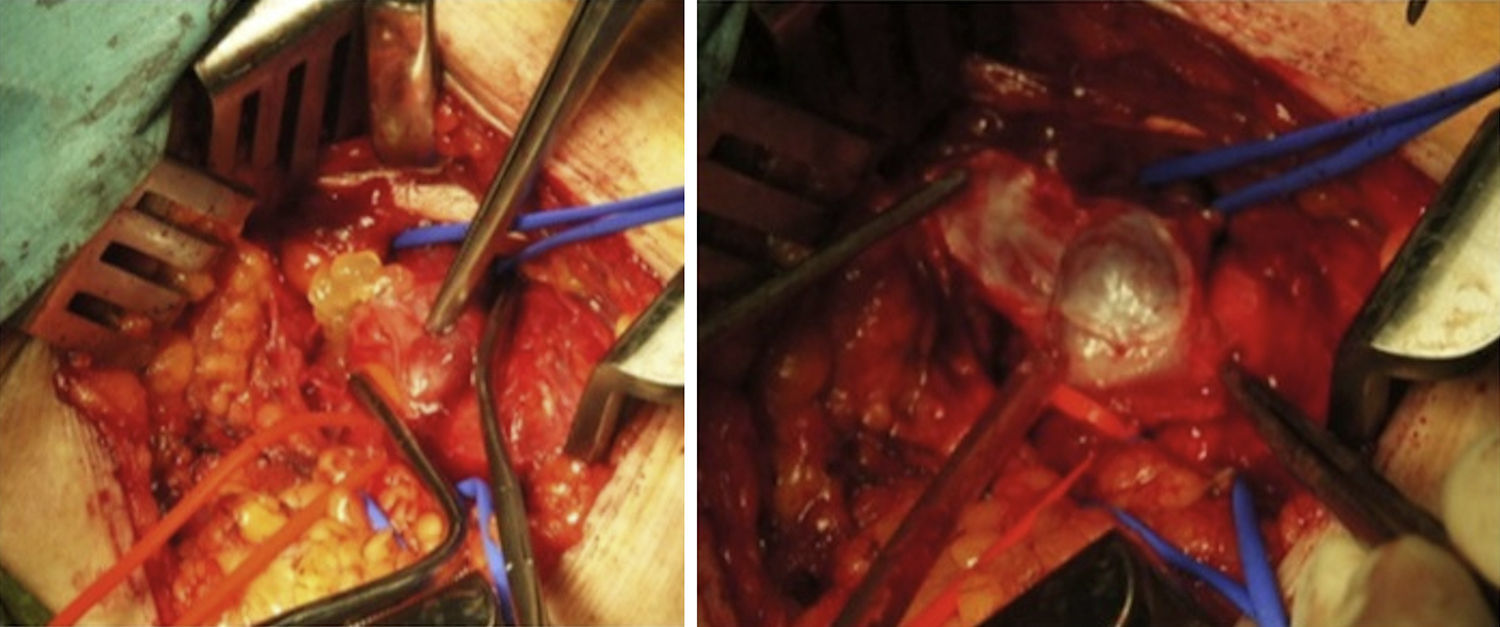
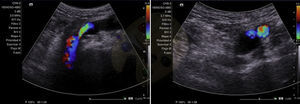
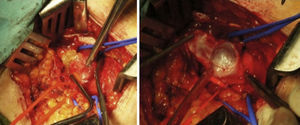
Presentamos el caso de un varón de 62 años que acudió a la consulta por edema rizomélico indoloro de MII. Como antecedentes refería HTA, hipertrofia benigna de próstata; intervenido de apendicitis, hemorroides y menisco de ambas rodillas. Además presentaba hernia inguinal bilateral (de mayor tamaño en el lado izquierdo, usando braguero). No refería ningún antecedente traumático, ni reposo previo. A la exploración con Doppler se apreciaba flujo venoso femoral izquierdo prácticamente abolido. Ante la sospecha de trombosis venosa profunda de MII, se inicia tratamiento anticoagulante con HBPM. En eco-Doppler venoso se aprecia tumoración quística de unos 14mm de diámetro que comprime de forma extrínseca la vena femoral común e ilíaca externa izquierda (fig. 1). Se completó el estudio con angio-TC, que mostró formación quística en vena femoral común izquierda de unos 16mm, que prácticamente ocupaba toda la luz, compatible con degeneración quística subadventicial. Se interviene al paciente, realizándose resección del quiste subadventicial sin apreciar invasión de la luz venosa (fig. 2). Histológicamente se aprecia tejido fibroconectivo que engloba pared de vena y formación quística con material mucoide, todo ello compatible con quiste sinovial perivenoso. El postoperatorio evolucionó sin incidencias, salvo pequeño linfocele que se drenó por punción a los 12 días de la intervención; durante un período de 20 días se anticoaguló al paciente de forma profiláctica con HBPM. A los 6 meses de la intervención no se apreciaba recidiva, ni edema postoperatorio; el Doppler venoso mostraba flujo espontáneo, fásico y normal.
La enfermedad quística subadventicial venosa es una entidad clínica inusual y, por lo tanto, difícil de diagnosticar debido a su baja incidencia, y a que la clínica es similar a la trombosis venosa profunda; el edema unilateral es la forma clínica de presentación más frecuente, como sucedía en nuestro paciente1,2. Según un artículo de revisión de la enfermedad quística adventicial, se han publicado hasta la fecha unos 53 quistes adventiciales venosos. La mayoría de los casos afectan a la vena femoral común, y unos pocos a la vena ilíaca externa y poplítea, el resto de las localizaciones venosas es anecdótico3. Suelen ser más frecuentes en varones, aunque con menor predominancia que en el caso de los quistes arteriales (1,8:1)2,3, la edad media de diagnóstico suele ser 46 años3-6 y la extremidad izquierda suele estar más afectada3.
Se caracteriza por la acumulación de un material gelatinoso de mucoproteinas y mucopolisacáridos en la adventicia de la vena, sin asociar signos inflamatorios agudos ni crónicos1,4,5.
La etiología no está clara, y hay varias teorías al respecto: 1) durante el desarrollo embrionario células mesenquimales se implantan en la adventicia de los vasos; 2) traumatismos de repetición cerca de la articulación, producen degeneración quística adventicial; 3) como consecuencia de una enfermedad del tejido conectivo sistémico, y 4) células sinoviales se implantan en la adventicia próxima a la articulación1,2,4. Según Michaelides et al.7, la teoría embrionaria es la más aceptada, sin embargo en nuestro caso probablemente influyera también los microtraumatismos de repetición que produce el uso del braguero para el tratamiento de la hernia inguinal, ya que presenta parte metálica de acero inoxidable. Tal y como opina el grupo de Desy y Spinner3, probablemente el traumatismo influye en la etiología, pero por sí mismo no sea la causa primaria. Desy y Spinner3 creen que la formación quística comienza con un defecto en la cápsula, lo que conlleva el paso de líquido sinovial a través de una rama vascular articular; en su revisión identificaron en un 17% de los casos una conexión con la articulación durante la cirugía, en nuestro caso no se visualizó intraoperatoriamente dicha comunicación.
Como primera línea diagnóstica se realizará eco-Doppler, mostrando quiste con la típica señal anecogénica en su interior (fluido) con refuerzo acústico posterior. A continuación angioTAC o resonancia magnética ayudan a confirmar el diagnóstico y a definir la extensión para planificar la cirugía. Cuando la vena está totalmente ocluida es muy difícil diferenciar entre trombosis y degeneración quística4,5, cuando la oclusión es parcial se aprecia la típica imagen de reloj de arena.
El tratamiento de elección es la resección quirúrgica, en algunos casos es necesario interponer un injerto o realizar cierre de venotomía con parche preferiblemente de vena safena8; en nuestro caso, a pesar de que el quiste en las pruebas diagnósticas ocupaba toda la luz, la vena una vez resecado el quiste se encontraba permeable, por lo que no fue necesario asociar ninguna técnica quirúrgica de reparación o sustitución del eje venoso. Algunos autores proponen la aspiración por punción del quiste guiada mediante imagen, con la desventaja de una incompleta evacuación debido a la viscosidad y, por tanto, un alto porcentaje de recidiva, ya que además se dejan las células mesenquimales secretoras in situ7–10.
Sobre la necesidad de anticoagulación en el postoperatorio no hay ninguna evidencia, a pesar de ello, en nuestro caso preferimos anticoagular al paciente un período corto de tiempo hasta que reanudó su vida a ritmo completamente normal6.
En conclusión, se trata de una enfermedad poco frecuente, y probablemente infradiagnosticada, ya que en muchas ocasiones es difícil diferenciar entre trombosis y oclusión completa por compresión extrínseca por formación quística; hay que sospecharla sobre todo en pacientes con edema sin antecedentes de interés asociados, y cuando se aprecia en el diagnóstico un vaso rodeado de imagen quística hipoecogénica4,5.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
AutoríasDeclaramos que todos los autores han leído y aprobado el manuscrito, y de que los requisitos para la autoría han sido cumplidos por todos ellos: han contribuido sustancialmente en la concepción y diseño, en la adquisición de datos o en el análisis e interpretación de los datos; han escrito el borrador del artículo o han revisado de manera crítica el contenido intelectual del manuscrito y han aprobado la versión que finalmente va a ser publicada.
Conflicto de interesesNo existe ningún conflicto de intereses por parte de los autores del escrito.
Declaramos que el contenido del artículo es original y que no ha sido publicado previamente, ni está enviado, ni sometido a consideración por cualquier otra publicación, en su totalidad o en alguna de sus partes.