Paciente de 82 años de edad, que acude a urgencias por dolor de inicio súbito en pierna izquierda con coloración cianótica, edema y frialdad de la extremidad de 3h de evolución. Entre sus antecedentes personales destacan: ex-fumador desde hace 30 años, hipertenso, diabético tipo 2, dislipémico, cardiopatía isquémica descubierta casualmente en un electrocardiograma sin haber presentado ningún tipo de clínica previamente, accidente de tráfico 2 años antes con hematoma subdural crónico que fue evacuado.
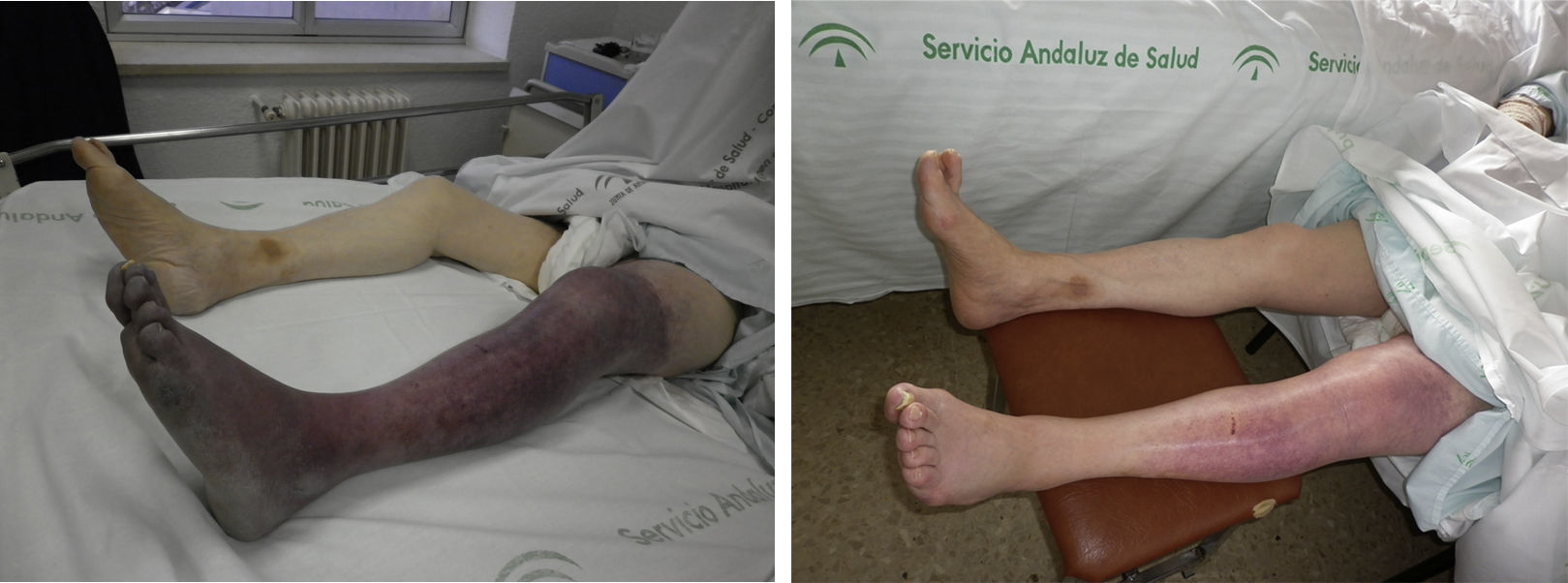
A la exploración física llama la atención la cianosis extensa de la extremidad inferior izquierda hasta tercio distal de muslo (fig. 1); presenta frialdad y aumento de volumen con respecto a la contralateral; pulso pedio difícil de palpar debido al edema; la pierna derecha se encuentra asintomática con pulso pedio. A la palpación, el abdomen presenta una masa pulsátil a nivel de hipogastrio.
Se solicita una analítica en la que destaca un dímero-D>32mg/dl y al realizarse la ecografía Doppler se visualiza trombosis de vena femoral común y vena femoral superficial que se extiende hasta iliaca en el lado izquierdo, sin poder visualizar extensión proximal. Electrocardiograma: ritmo sinusal a 72 latidos por minuto.
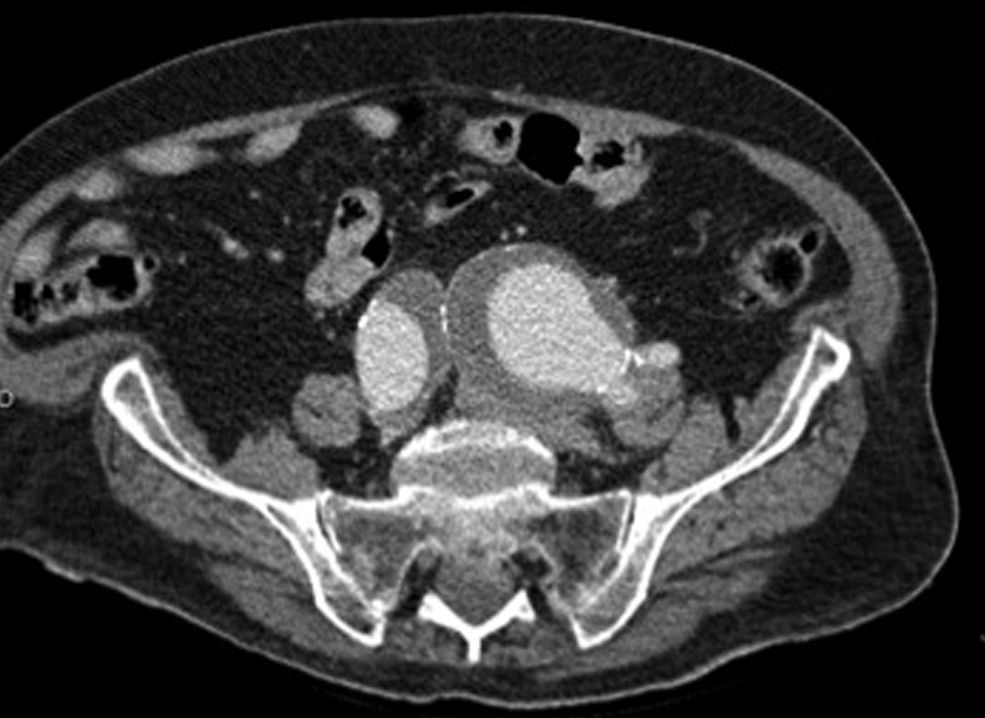
Durante la exploración, el paciente presenta un episodio de tos persistente, por lo que se decide realizar una angio-tomografía axial computarizada (angio-TAC) para despistaje de tromboembolismo pulmonar agudo (TEPA) y determinar hasta dónde alcanza la trombosis: se descarta TEPA, pero se visualiza imagen de aneurisma de aorta abdominal sacular (con diámetro máximo de 50mm) que se origina después de la salida de la arteria mesentérica superior, del cual sale la arteria renal izquierda, con otro aneurisma aórtico fusiforme bajo la salida de la arteria renal derecha de 32mm de diámetro y aneurismas ilíacos bilaterales de gran tamaño (izquierdo de 70mm de diámetro máximo y derecho de 60mm) (fig. 2) que comprimen el eje venoso del lado izquierdo, produciendo una trombosis de dicho eje.
El paciente se diagnostica de flegmasia cerúlea dolens (por compresión extrínseca aneurismática) e ingresa para reposo absoluto con elevación de miembros inferiores. Se pauta anticoagulación con heparina sódica intravenosa en las primeras 24h y, posteriormente, heparina de bajo peso molecular, con lo cual evoluciona muy favorablemente. El edema mejora junto con la coloración de la pierna, de forma espectacular. Al 4.° día del ingreso se autoriza a levantarse con compresión elástica y al 5.° día se decide dar de alta para continuar con anticoagulación oral un mínimo de 6 meses.
La flegmasia cerúlea dolens es una forma grave de trombosis venosa profunda masiva de la extremidad, incluyendo trombosis de las venas colaterales asociado a cianosis global, y puede evolucionar a gangrena, shock hipovolémico y compromiso arterial1. Las tasas de mortalidad y amputación son del 25 al 40% y del 20 al 50%, respectivamente. Sin gangrena establecida, es reversible si se toman las medidas adecuadas2.
En cuanto a la presentación, es más común que ocurra en el miembro inferior izquierdo3. Las manifestaciones pueden ser graduales o fulminantes. La tríada clínica es edema, dolor y cianosis. El secuestro masivo de fluidos puede dar lugar a la formación de bullas. El dolor es constante, generalmente comenzando en el triángulo de Scarpa y después progresando a la extremidad completa. El signo patognomónico es la cianosis, progresando desde distal a proximal3–5.
Cuando aparece gangrena venosa, tiene una distribución parecida a la cianosis. Los pulsos arteriales pueden estar presentes cuando la gangrena es superficial, pero si compromete el compartimento muscular, puede producir incremento en la presión compartimental y déficit en el pulso. Además, los pulsos pueden ser difíciles de palpar por el edema5.
El tratamiento es actualmente controvertido y difícil de establecer debido a la ausencia de estudios de calidad al respecto. Clásicamente se han descrito varias alternativas: manejo médico con uso de heparina a dosis anticoagulantes y elevación de la extremidad, o un tratamiento más invasivo como la terapia trombolítica sistémica o local, trombo-aspiración percutánea u otras técnicas para eliminar el trombo, angioplastia transluminal percutánea con o sin la colocación de un stent, trombectomía quirúrgica con o sin fasciotomías o una combinación de estas6,7. La terapia médica se ha visto que en pacientes sin necrosis tiene un alto nivel de efectividad6. Las guías de Terapia Antitrombótica del American College of Chest Physicians recomiendan la retirada del trombo, incluyendo la trombólisis, únicamente en pacientes con la rara complicación de la gangrena venosa a pesar del tratamiento anticoagulante óptimo8. El motivo principal para restringir la trombólisis es el riesgo de hemorragia9. Además, se especula que la incidencia de embolia pulmonar puede estar incrementada por la terapia trombolítica por la fragmentación del trombo y la manipulación con catéteres venosos10. Con respecto a las intervenciones quirúrgicas, las mayores tasas de amputación y riesgo de mortalidad ocurren en los pacientes tratados con fasciotomías y trombectomía, respectivamente10. Considerando la evidencia disponible, se podría establecer la recomendación de monitorizar exhaustivamente a los pacientes y reservar la trombólisis, procedimientos percutáneos y quirúrgicos hasta que el tratamiento estándar con heparina resulte insuficiente, especialmente en ausencia de gangrena establecida.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.