Varón de 54 años, acude al Servicio de Urgencias por dolor en miembro inferior izquierdo de 12h de evolución. No refiere claudicación previa. El examen físico revela palidez, frialdad, ausencia de pulsos, déficit sensitivo y ausencia de señal Doppler. Presencia de pulsos no expansivos en la extremidad contralateral. Entre sus antecedentes: accidente cerebrovascular y fumador de 2 cajetillas/día. No hay alteraciones analíticas ni en el electrocardiograma. En la angiografía urgente observamos una oclusión brusca en la arteria femoral común (AFc) y arteria poplítea izquierda. El paciente es intervenido realizándose tromboembolectomía femoral y poplítea. Durante la intervención no se hallan lesiones parietales significativas. Tras el procedimiento, recupera pulso tibial posterior, el índice tobillo brazo (ITB) es de 0,92 y se inicia tratamiento anticoagulante. En el postoperatorio presenta nuevo episodio de isquemia aguda, en esta ocasión bilateral. La angiografía demuestra defectos de repleción en arteria ilíaca común derecha, AFc izquierda y lesiones en troncos distales de ambas extremidades. Se realiza embolectomía femoral y poplítea bilateral, recuperando pulsos femorales y poplíteos, siendo el ITB de 0,67 en ambas extremidades. Las pruebas iniciales no son concluyentes en cuanto a un diagnóstico etiológico; la ecografía transtorácica descarta enfermedad cardiaca, los análisis de coagulación incluida homocisteína son negativos. Los informes anatomopatológicos y de microbiología del émbolo no resultan diagnósticos. Descartadas las trombofilias y el origen cardiaco como fuente embolígena, solicitamos ecografía transesofágica (ETE) que muestra imágenes de placa de ateroma con trombo en cayado aórtico y aorta descendente. También se objetiva úlcera en cayado aórtico. Completamos estudio con ecografía de troncos supraaórticos siendo normal y angio-TAC toracoabdominal que descarta afectación a otro nivel (fig. 1). Se decide exclusión endovascular de las lesiones bajo monitorización por ETE. Se realiza abordaje quirúrgico femoral bilateral. Mediante un introductor de 20French en AFc izquierda se implantan 2 endoprótesis solapadas: Gore® TAG® (W.L.Gore & Associates, Flagstaff, Arizona, EE.UU.) de diámetro 31mm y 28mm, ocluyendo el ostium de la arteria subclavia izquierda. Previo a su liberación y a través de un introductor de 20French en AFc derecha, se posiciona un stent semiabierto en aorta supracelíaca de 24mm de diámetro: Wallstent® endoprosthesis (Boston Scientific Medi-Tech, Natick, MA, EE.UU.) (fig. 2). Para su retirada se avanza el introductor hasta la localización del stent y este es extraído semiabierto en su interior. Durante el procedimiento no se registran eventos isquémicos y el paciente es dado de alta al quinto día con tratamiento anticoagulante. A los 48 meses de seguimiento el paciente está asintomático y el angio-TAC de control muestra un correcto posicionamiento de la endoprótesis, sin endofugas, ni defectos de repleción.
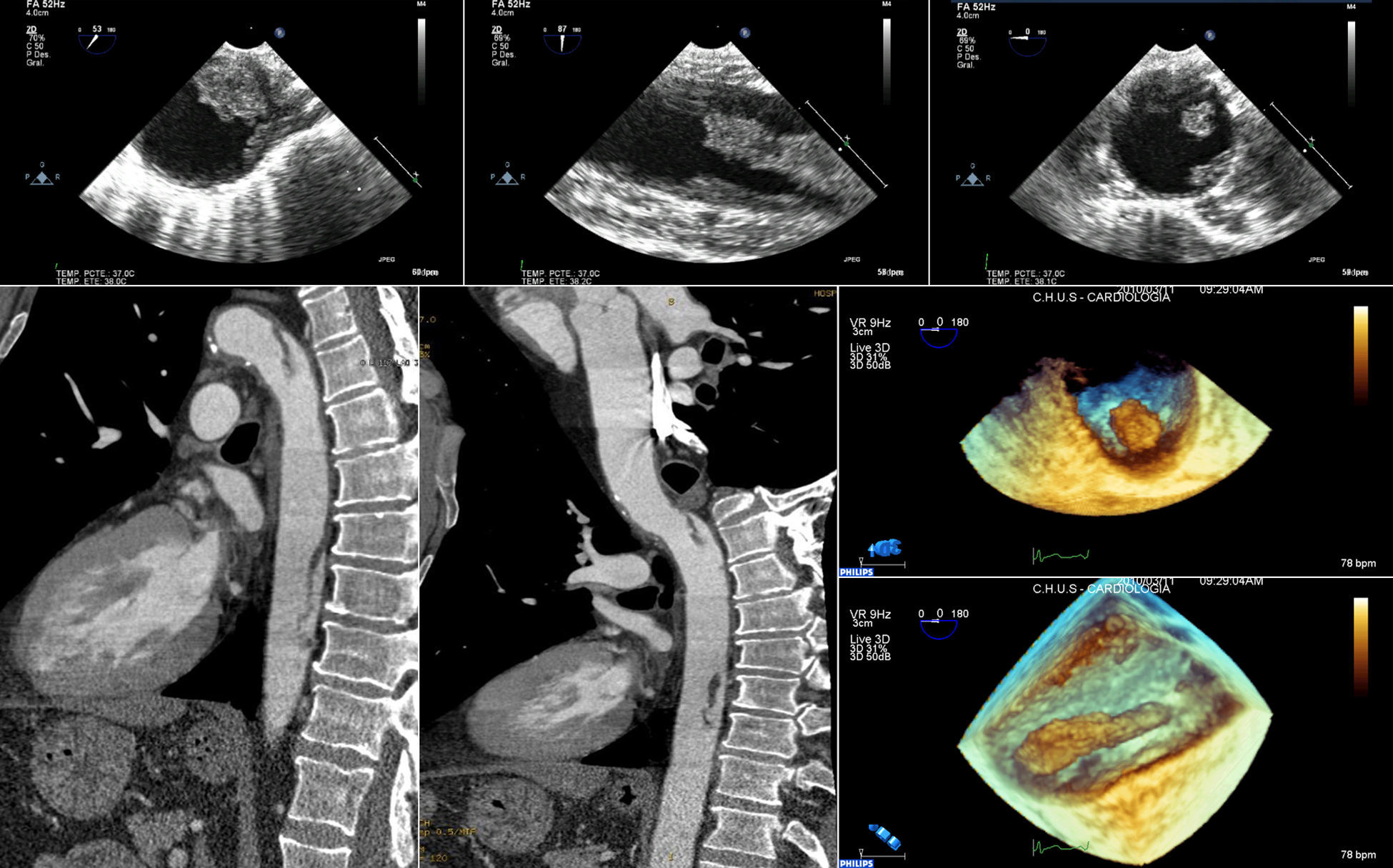
Pruebas complementarias: Cortes transversales y sagitales de ecografía transesofágica, se aprecia pared aórtica ateromatosa con imágenes sugestivas de trombos móviles. Corte sagital de la tomografía computarizada torácica, defectos de repleción elongados a nivel del cayado aórtico y pared posterior de la aorta descendente.
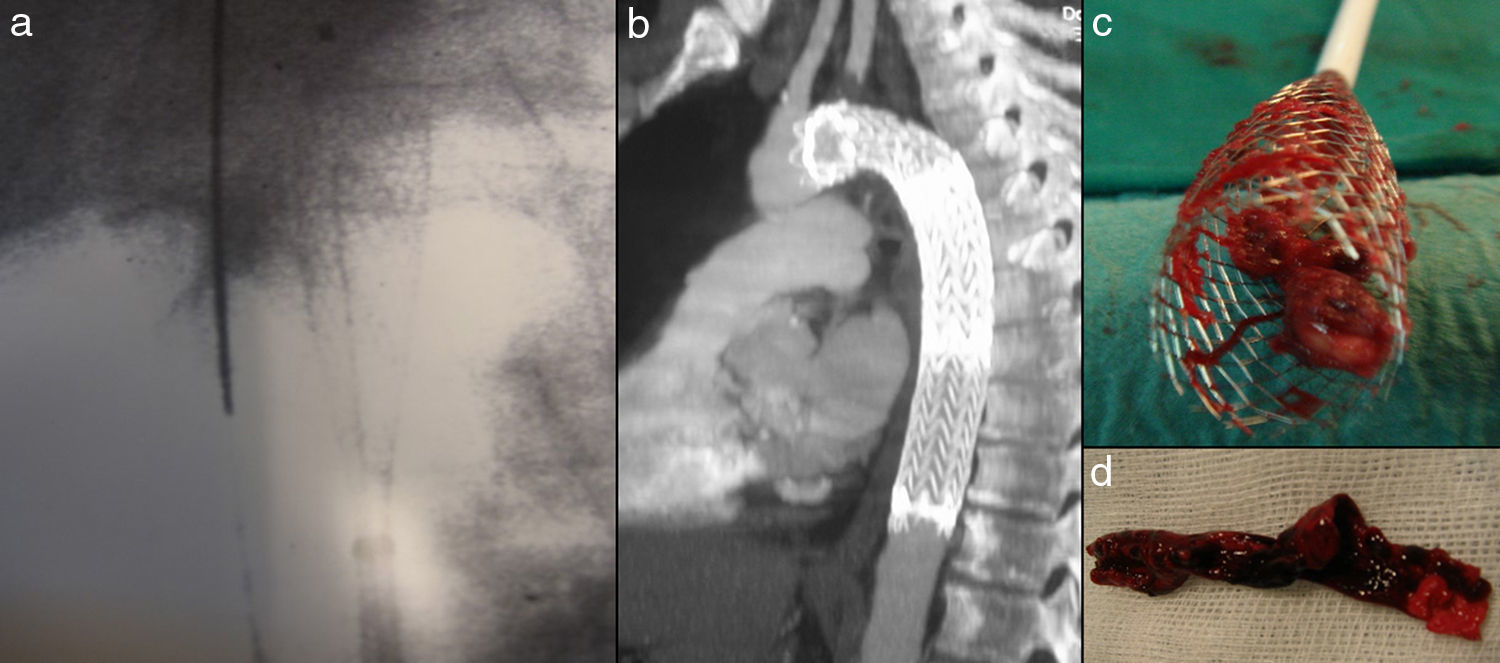
Imágenes del procedimiento: a) Stent semiabierto a nivel de la aorta supracelíaca como protección distal; b) Correcto implante de la endoprótesis ocluyendo el ostium de la arteria subclavia izquierda (necesario para cubrir la úlcera a ese nivel); c y d) Stent una vez retirado, podemos observar en su interior el material embolizado durante el procedimiento.
Es bien conocido el papel de las lesiones en la aorta torácica como fuente de embolismos. La prueba diagnóstica de referencia es la ETE1. Desde su incorporación en algunos centros como prueba rutinaria en las isquemias agudas, la detección de esta enfermedad está aumentando2. Se calcula que son responsables entre un 0,1-9% de los eventos embólicos. Verma et al. registraron una incidencia del 20% en su serie2. Al ser considerados clásicamente una entidad infrecuente pasan desapercibidos y el paciente presenta cuadros recurrentes de isquemia aguda hasta que son diagnosticados, teniendo una posibilidad no despreciable de embolia mesentérica o cerebral. En cuanto al tratamiento, no existen directrices claras. Hasta hace años se consideraba la anticoagulación como primera opción terapéutica. Sus altos índices de recidiva no la hacen el tratamiento ideal. Por otra parte, las cifras elevadas de mortalidad y de complicaciones perioperatorias relacionadas con la cirugía la relegan al segundo plano3. En los últimos años están aumentando las publicaciones que describen las técnicas endovasculares como una buena alternativa4–6. La principal desventaja es la alta probabilidad de embolización al manipular la pared aortica7.
En nuestro caso se descartó tratamiento conservador por 2 motivos: 1) Presencia de embolismo recurrente a pesar del tratamiento anticoagulante, y 2) Las características descritas del trombo los definían como de alto riesgo embolígeno. Nuestra elección fue el implante de una endoprótesis. El reto de la intervención no estaba en implantar un dispositivo a nivel de la aorta torácica, sino cómo minimizar el riesgo de la embolización distal. En la actualidad no existen dispositivos indicados para este fin: los filtros de vena cava no son apropiados para la aorta; las técnicas descritas en la literatura como son, la oclusión de la salida distal mediante introductores en ambos ostium de arterias ilíacas6 o la utilización del balón de oclusión3, son de precisión dudosa. La elección de este stent se basó en su mecanismo de liberación reposicionable que permite desplegarlo hasta la mitad sin ser liberado. La técnica descrita demuestra su utilidad, mediante la ausencia de eventos embólicos durante el procedimiento y comprobación de material trombótico en el interior del stent, una vez retirado.
En resumen, en el diagnóstico diferencial de eventos embólicos debe tenerse en cuenta la aorta torácica como foco embolígeno. Por tal motivo, nos parece de gran utilidad la ETE como prueba de imagen de primera línea en pacientes seleccionados. En vista del buen resultado del caso clínico, podemos considerar la utilización de este stent como un recurso válido para evitar embolismos en el tratamiento endovascular de esta enfermedad.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Caso clínico presentado como comunicación en el 9.° Simposio Internacional de Terapéutica Endovascular, Barcelona, mayo 2011, y como Póster en Leipzig Interventional Course, enero 2011.