Diversas series han indicado que el tratamiento endovascular (EVAR) del aneurisma de aorta roto (AAAr) podría disminuir la mortalidad respecto a la cirugía convencional abierta (OR). Sin embargo, un factor confusional en estos hallazgos puede ser la anatomía aortoilíaca del aneurisma. El EVAR solo es posible si los pacientes tienen una anatomía quirúrgica apropiada.
ObjetivoEl objetivo de este estudio ha sido analizar los resultados del tratamiento quirúrgico de los AAAr en presencia o no de una anatomía EVAR-favorable.
Material y métodosSe diseñó un estudio retrospectivo de todos los AAAr atendidos en nuestro hospital entre junio de 2005 y junio de 2010. Los pacientes se agruparon de acuerdo con la idoneidad anatómica para EVAR basados en el análisis ciego de la angio-TAC preoperatoria. Se analizó la mortalidad perioperatoria y las complicaciones según la idoneidad anatómica de los pacientes intervenidos.
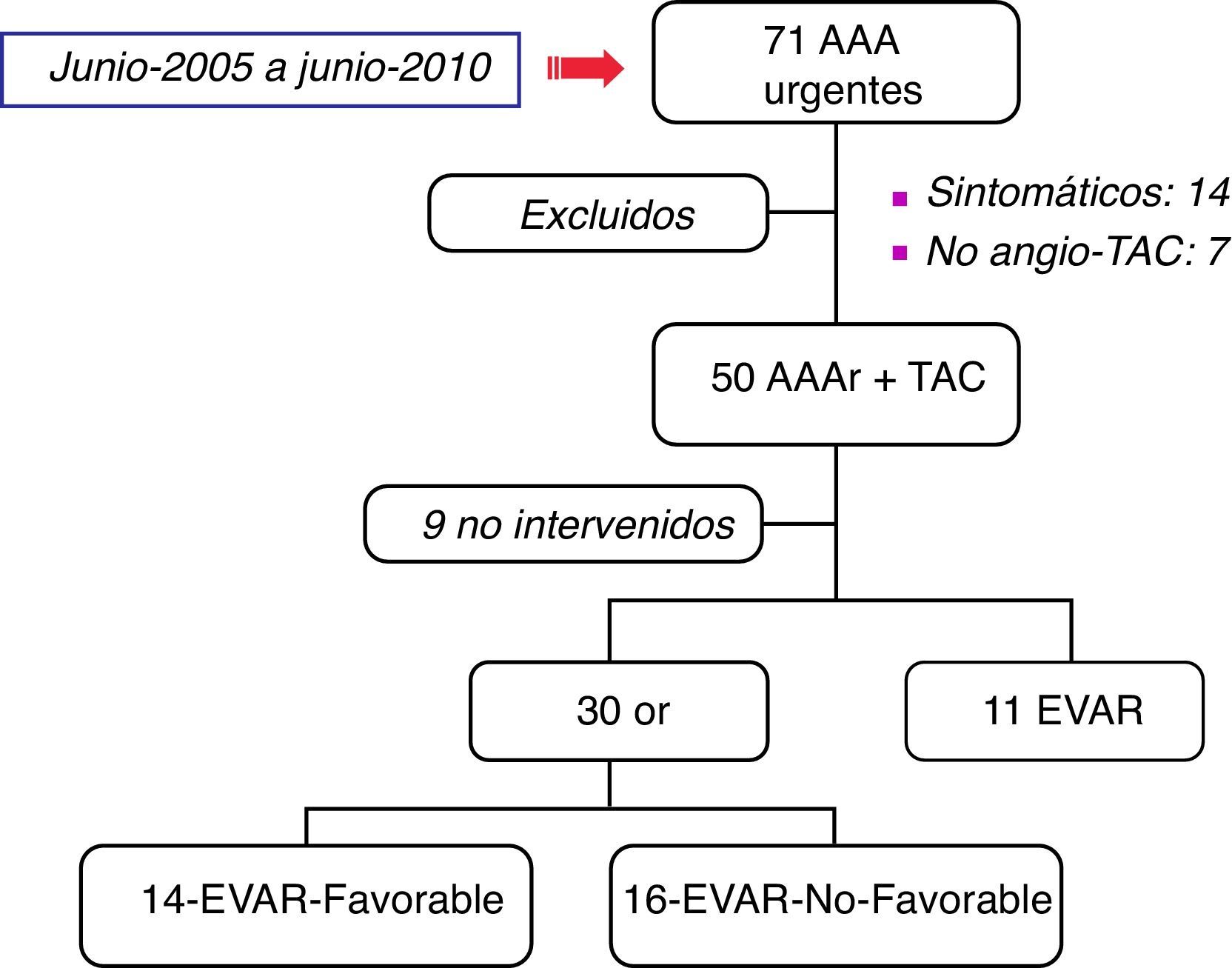
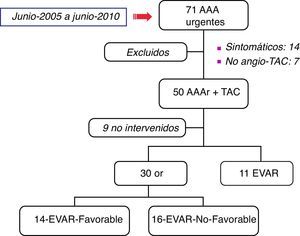
ResultadosDe 71 pacientes atendidos, 50 disponían de angio-TAC. Solo se intervino a 41 (30-OR, 11-EVAR). De los 30-OR, 14 fueron EVAR-favorable y 16 no lo fueron. Ambos grupos fueron homogéneos con un Glasgow-aneurysm-score de 90±13,8 y 92,1±14,6, respectivamente. Se observó una reducción significativa en la mortalidad a 30 días en el grupo EVAR-favorable (21,4%) en comparación con el grupo EVAR-no favorable (56,3%) (p = 0,05), lo que se tradujo en una menor tasa de transfusiones, complicaciones sistémicas y estancia hospitalaria.
ConclusiónLa idoneidad anatómica para EVAR mejora significativamente el pronóstico a corto plazo de los pacientes tratados de AAAr. Esto indica que la reducción de la mortalidad debida al EVAR probablemente esté sesgada por la selección de pacientes con mejor configuración anatómica.
Several comparative studies have suggested that endovascular treatment (EVAR) of ruptured abdominal aortic aneurysms (AAAr) could reduce mortality compared to conventional open repair (OR). A confounding factor in these findings could be the aorto-iliac anatomy. EVAR is suitable if patients have an appropriate surgical anatomy.
ObjectiveThe purpose of this study was to analyze the results of surgical treatment of rAAA in the presence or not of an EVAR-friendly anatomy.
Material and methodsA retrospective study was designed and conducted on consecutive patients with rAAA treated in our hospital between June 2005 and June 2010. Patients were categorized according to the anatomical suitability for EVAR, based on a blinded analysis of preoperative CT-angiography. Perioperative mortality and complications were determined in each group.
ResultsOf the 71 patients studied, 50 underwent preoperative CT. Of these, only 41 patients were operated on (30-OR, 11 EVAR). In the 30 patients who underwent OR, 14 were suitable for EVAR, and 16 showed a hostile anatomy. Both groups were homogeneous with a Glasgow-aneurysm-score of 90±13.8 and 92.1±14.6, respectively. A significant reduction in mortality at 30 days in the EVAR suitable group (21.4%) was observed in comparison to the EVAR unsuitable group (56.3%) (P=.05). A lower transfusion requirement, length of stay, and in hospital morbidity was shown in patients with a friendly anatomy.
ConclusionAnatomical suitability for EVAR significantly improves short-term prognosis of patients treated with rAAA. This suggests that the reduction in mortality from EVAR is probably biased by the selection of patients with a better anatomical configuration.
La mortalidad de los pacientes tratados de aneurisma de aorta abdominal rotos (AAAr) mediante cirugía abierta (OR) sigue siendo elevada a pesar de un manejo perioperatorio más efectivo1,2. La reparación endovascular de los aneurismas (EVAR) ha emergido como una alternativa frente a la cirugía convencional, dado su carácter menos invasivo y los consiguientes beneficios derivados de su menor morbilidad. La mortalidad ha variado entre las series, pero en general los estudios observacionales han señalado una tasa de muerte superior en la OR (47,6%) que en la cirugía endovascular (39,3%)3. Sin embargo, 3 estudios aleatorizados recientes (AJAX, ECAR, IMPROVE) no han mostrado diferencias significativas entre ambos grupos4–6. De hecho, la mortalidad a 30 días en el IMPROVE-trial fue del 35% con EVAR versus 37% con OR.
Un factor confusional en estos hallazgos puede ser la anatomía aortoilíaca del aneurisma. El EVAR solo es posible si los pacientes tienen una anatomía quirúrgica apropiada. Aquellos pacientes que no son anatómicamente favorables de acuerdo con la angio-TAC suelen ser tratados con cirugía convencional mediante resección e injerto protésico. Este potencial sesgo de selección puede justificar unos resultados mejores en los pacientes tratados con EVAR.
El objetivo de este estudio ha sido analizar los resultados del tratamiento quirúrgico de los AAAr en presencia o no de una anatomía EVAR-favorable. Nuestra hipótesis es que los AAAr tratados con OR y una anatomía favorable para EVAR tendrán menor mortalidad y menor tasa de complicaciones que aquellos con una anatomía hostil para EVAR, dada su menor complejidad técnica.
Material y métodosSe diseñó un estudio retrospectivo en el que se revisaron todos los AAAr atendidos de forma consecutiva en nuestro hospital entre junio de 2005 y junio de 2010. Se consideró criterio de inclusión para el análisis la confirmación con angio-TAC preoperatoria de la existencia de una rotura aórtica, definida esta como la presencia de una extravasación de sangre o hematoma fuera del aneurisma. Fueron excluidos todos aquellos pacientes con ausencia de angio-TAC, aneurismas sintomáticos con ausencia de sangrado activo, aneurismas de aorta con afectación suprarrenal o pacientes con cirugía aortoilíaca previa. Este estudio fue aprobado por la Comisión Hospitalaria de Ética e Investigación.
Se revisaron las historias clínicas de los pacientes y se registraron las características demográficas y el estado clínico de presentación en urgencias mediante la escala predictiva de Glasgow. La escala de Glasgow es usada para predecir la mortalidad hospitalaria de pacientes con AAA7. Pacientes con una puntuación menor de 70 son considerados de bajo riesgo, mientras que los pacientes con puntuación mayor de 85 son de alto riesgo operatorio.
El tratamiento empleado en cada caso (OR convencional o EVAR) fue el indicado por el cirujano de guardia, sin que hubiera unos criterios definidos que decidieran el tipo de intervención.
Todas las angio-TAC fueron valoradas de manera ciega por un investigador y clasificadas como favorables o no favorables para EVAR de acuerdo con las recomendaciones de las guías de cirugía endovascular electiva. Idóneo para EVAR se consideró un cuello proximal al menos de 15mm de longitud, con un diámetro transversal menor de 32mm, una angulación <60° y menos del 50% de trombo circunferencial o calcificación. Además, el acceso ilíaco no debería estar excesivamente calcificado o ser tan tortuoso que impidiese la navegación endovascular y tener un diámetro máximo inferior a 20mm en la zona de anclaje.
El objetivo primario del estudio fue analizar la mortalidad perioperatoria (<30 días) de los pacientes intervenidos con OR convencional según la anatomía fuese o no favorable para EVAR. Secundariamente, se compararon las complicaciones y los resultados asociados a la idoneidad anatómica de los aneurismas.
Los datos se incluyeron en una base de datos y se analizaron estadísticamente mediante el programa SPSS para Windows (versión 14.0, SPSS, Chicago, Illinois, EE. UU.). Un estudio descriptivo fue calculado para todas las variables. Las variables continuas se expresaron como media ± desviación estándar, mientras las categóricas como porcentajes. Un test Chi-cuadrado o exacto de Fisher se utilizó para determinar las diferencias de los datos categóricos entre grupos. Un test t-Student no pareado o Mann-Whitney se aplicó para las variables continuas. Una significación estadística se consideró con un valor de p ≤ 0,05.
ResultadosEntre junio de 2005 y junio de 2010, 71 pacientes fueron identificados y atendidos consecutivamente en nuestro hospital por un AAAr. De ellos, 15 pacientes fueron excluidos del análisis por ser sintomáticos sin evidencia de rotura y 7 no disponían de angio-TAC preoperatoria antes de su intervención.
De los 50 pacientes con angio-TAC (48 hombres y 2 mujeres), solo se intervino a 41, que se distribuyeron en 30 OR y 11 EVAR (fig. 1). Los 9 pacientes restantes fueron desestimados por el cirujano de guardia por su precario estado de salud (situación de shock irreversible). La mortalidad global de los pacientes intervenidos fue del 43,9%, siendo la tasa de fallecimiento a 30 días del 40,0% en el grupo con OR y del 54,5% en el grupo EVAR. Esta diferencia probablemente esté justificada por la inclusión de 4 pacientes con anatomía hostil en los tratados con EVAR (36,4%). La reparación EVAR fue aortomonoilíaca en 8 pacientes (72,7%) y de configuración bifurcada en 3 (27,3%). La tasa de complicaciones respiratorias fue del 36,4% y de complicaciones renales del 54,5%. No se registraron complicaciones cardiológicas. Un síndrome compartimental se desarrolló en 4 pacientes (36,4%), 2 de los cuales precisaron de reintervención para drenaje del hematoma y descompresión abdominal.
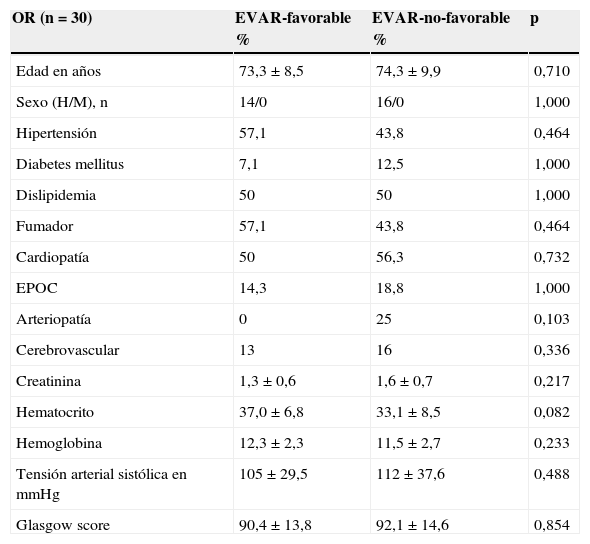
De los 30 pacientes tratados con cirugía convencional (OR), 19 pacientes se repararon con resección e injerto protésico termino-terminal (63,3%), mientras 11 lo hicieron con un injerto protésico bifurcado (36,7%). De acuerdo con los hallazgos radiológicos, 14 aneurismas fueron clasificados como anatómicamente EVAR-favorable, mientras 16 no lo fueron (tabla 1). Cuando se compararon ambos grupos se observó la homogeneidad de la muestra en cuanto a edad (73 vs. 74 años), sexo (ninguna mujer) y factores de riesgo cardiovascular. De igual modo, la presentación clínica en urgencias no difirió entre ambos grupos, con unas cifras de creatinina, hemoglobina, hematocrito y tensión arterial similares. De hecho, la puntuación en la escala de Glasgow fue de 90,4±13,8 en el grupo EVAR-favorable vs. 92,1±14,6 en el grupo EVAR-no favorable (p=0,854).
Características basales de los pacientes
| OR (n=30) | EVAR-favorable % | EVAR-no-favorable % | p |
|---|---|---|---|
| Edad en años | 73,3±8,5 | 74,3±9,9 | 0,710 |
| Sexo (H/M), n | 14/0 | 16/0 | 1,000 |
| Hipertensión | 57,1 | 43,8 | 0,464 |
| Diabetes mellitus | 7,1 | 12,5 | 1,000 |
| Dislipidemia | 50 | 50 | 1,000 |
| Fumador | 57,1 | 43,8 | 0,464 |
| Cardiopatía | 50 | 56,3 | 0,732 |
| EPOC | 14,3 | 18,8 | 1,000 |
| Arteriopatía | 0 | 25 | 0,103 |
| Cerebrovascular | 13 | 16 | 0,336 |
| Creatinina | 1,3±0,6 | 1,6±0,7 | 0,217 |
| Hematocrito | 37,0±6,8 | 33,1±8,5 | 0,082 |
| Hemoglobina | 12,3±2,3 | 11,5±2,7 | 0,233 |
| Tensión arterial sistólica en mmHg | 105±29,5 | 112±37,6 | 0,488 |
| Glasgow score | 90,4±13,8 | 92,1±14,6 | 0,854 |
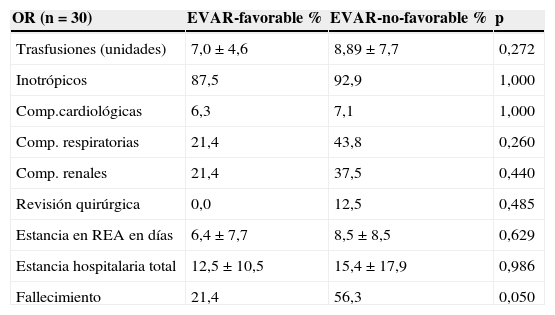
Aunque los resultados perioperatorios no mostraron diferencias significativas entre ambos grupos, se observó una tendencia positiva en los pacientes con anatomía EVAR-favorable (tabla 2). De hecho, estos pacientes precisaron de menos unidades de hematíes transfundidos (7,0±4,6 vs. 8,89±7,7), menos fármacos inotrópicos (87,5vs.92,9%) y tuvieron menos complicaciones cardiológicas, respiratorias y renales. Todo ello condicionó que la estancia en REA fuese inferior (6,4±7,7 vs. 8,5±8,5 días), que no se reinterviniese a ningún paciente en este grupo y que la estancia hospitalaria global fuese menor en los pacientes EVAR-favorable (12,5±10,5 vs. 15,4±17,9 días). Estos datos pueden justificar que la mortalidad a 30 días fuese significativamente menor en el grupo EVAR-favorable (21,4%) que en el grupo EVAR-no favorable (56,3%) (p=0,048).
Resultados y complicaciones postoperatorias
| OR (n=30) | EVAR-favorable % | EVAR-no-favorable % | p |
|---|---|---|---|
| Trasfusiones (unidades) | 7,0±4,6 | 8,89±7,7 | 0,272 |
| Inotrópicos | 87,5 | 92,9 | 1,000 |
| Comp.cardiológicas | 6,3 | 7,1 | 1,000 |
| Comp. respiratorias | 21,4 | 43,8 | 0,260 |
| Comp. renales | 21,4 | 37,5 | 0,440 |
| Revisión quirúrgica | 0,0 | 12,5 | 0,485 |
| Estancia en REA en días | 6,4±7,7 | 8,5±8,5 | 0,629 |
| Estancia hospitalaria total | 12,5±10,5 | 15,4±17,9 | 0,986 |
| Fallecimiento | 21,4 | 56,3 | 0,050 |
Cuando en el análisis de resultados se consideró a los 41 pacientes intervenidos (30-OR y 11-EVAR) y estos se categorizaron de acuerdo con la idoneidad anatómica de los aneurismas, independientemente de la modalidad terapéutica aplicada, la diferencia en la tasa de muerte a 30 días se hizo aún más llamativa entre ambos grupos: 39,1% en los EVAR-favorables vs. 66,7% en los EVAR-no-favorables (p=0,05).
DiscusiónDe acuerdo con nuestros datos, este estudio muestra que la mortalidad perioperatoria de los AAAr está influida por las características morfológicas de los aneurismas, de modo que se encuentra reducida si los pacientes tienen una anatomía favorable para EVAR.
La homogeneidad de las características demográficas y la similitud en la escala de Glasgow entre los pacientes EVAR-favorables y los que presentaban una anatomía hostil refuerza el que ambos grupos fuesen comparables. De hecho, los valores hallados en nuestra serie (90,4±13,8 vs. 92,1±14,6) indican que el estado perioperatorio de los pacientes fue crítico en el momento de su intervención.
La única diferencia identificada entre ambos grupos en relación con la mortalidad correspondió a la idoneidad anatómica del aneurisma. Esta circunstancia soporta su posible influencia en el resultado, es decir, las características morfológicas del aneurisma parecen reducir por sí solas la mortalidad de los pacientes tratados mediante OR convencional, de modo que es mejor en los pacientes con una anatomía EVAR-favorable que en aquellos que presentan una anatomía hostil para EVAR. Por tanto, el concepto de que el carácter menos invasivo del EVAR independientemente mejora los resultados inmediatos de supervivencia en comparación con la OR de los pacientes con AAAr puede ser deficiente y sesgado por la selección de pacientes.
Perrot et al.8 y Richards et al.9 encontraron resultados análogos a los nuestros en sus series, aunque Ten Bosch et al.10 y van Beek et al.11 indicaron que los hallazgos no están asociados. Recientemente, el subanálisis de 279 pacientes incluidos en el AJAX-trial ha mostrado que la mortalidad de los pacientes operados con cirugía abierta por AAAr era comparable entre los pacientes con una anatomía aortoilíaca favorable (38%) u hostil para EVAR (30%), si bien los criterios aplicados de selección y la distribución no balanceada de pacientes entre ambos grupos (71 favorables vs. 208 no favorables) pueden explicar los resultados. Aquí en nuestro país, la experiencia en el Hospital Juan Canalejo12 y Hospital 12 de Octubre13 parecen reforzar nuestra hipótesis de que la presencia de una anatomía aórtica hostil puede justificar peores resultados quirúrgicos. En este sentido, un reciente estudio retrospectivo de 233 pacientes analizados en el condado de Berna (Suiza) corroboró en el análisis multivariante que el riesgo de muerte a 30 días era más alto en aquellos pacientes con una anatomía no favorable para EVAR (odd ratio: 24%; CI 95%: 17-33)14.
El impacto de la idoneidad anatómica para EVAR en la tasa de muerte de nuestra serie se hizo incluso más significativo cuando se consideró a los 41 pacientes intervenidos de urgencia, independientemente de la modalidad terapéutica aplicada. En este caso, la mortalidad fue del 39,1 para los pacientes EVAR-favorable frente a un 66,9% en los pacientes EVAR-no-favorable.
Probablemente en nuestros resultados haya influido la curva de aprendizaje de los equipos quirúrgicos de urgencias en el empleo de procedimientos endovasculares y su disponibilidad durante los años 2005-2010 (enfermeras, técnicos de radiología y cirujanos). Además, la inclusión de un 36,4% de pacientes con anatomía hostil que fueron intervenidos con EVAR puede explicar el aumento de mortalidad en este subgrupo. Estas circunstancias pueden justificar que un número mayor de pacientes con EVAR fueran reintervenidos en el periodo perioperatorio inmediato, todos ellos en relación con la aparición de un síndrome compartimental abdominal que obligó a su drenaje.
La naturaleza retrospectiva del estudio, el pequeño tamaño muestral de la serie y la influencia del aprendizaje técnico de los nuevos procedimientos endovasculares pueden limitar nuestras observaciones, pero justifica el que este hecho sea analizado por otros grupos.
En conclusión, nuestro estudio muestra que la idoneidad anatómica para la reparación endovascular de AAAr mejora significativamente el pronóstico a corto plazo de los pacientes tratados con OR abierta, lo que implica que esta variable pueda influir en los resultados de supervivencia. Este hallazgo indica que la reducción de la mortalidad debida al EVAR probablemente esté sesgada por la selección de pacientes con mejor configuración anatómica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.