Paciente masculino de 51 años de edad, con antecedentes de hipertensión arterial sistémica de larga duración y sin otros datos clínicos relevantes, que padecía episodios paroxísticos de palpitaciones rápidas, por lo general autolimitadas, de 2 años de evolución. Un ECG obtenido durante uno de esos episodios en el Servicio de Emergencias mostró una taquicardia regular con complejos QRS estrechos (frecuencia: 140lpm). El ecocardiograma bidimensional con Doppler fue normal. Los síntomas persistieron durante el tratamiento con diltiazem en dosis de 180mg diarios, decidiéndose su evaluación electrofisiológica y la ablación por radiofrecuencia.
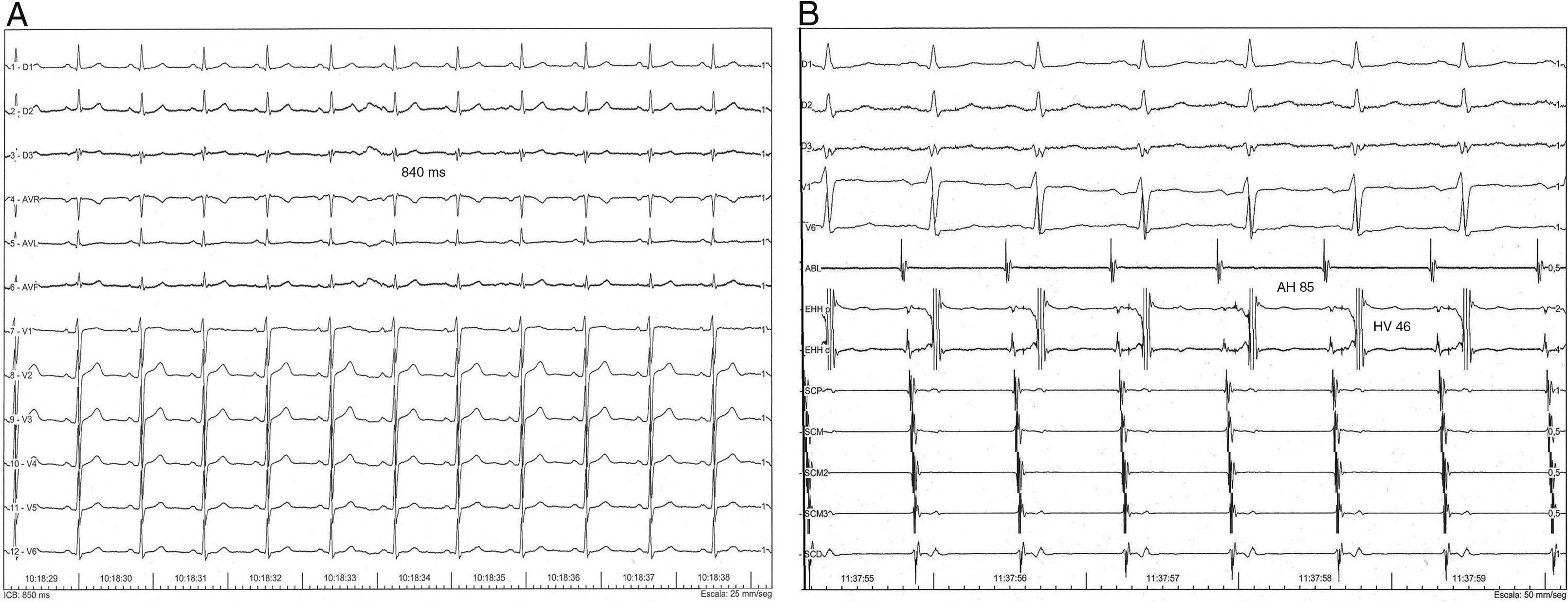
Durante el ritmo sinusal espontáneo, a un intervalo del ciclo de 840ms, los intervalos AH y HV fueron normales (fig. 1).
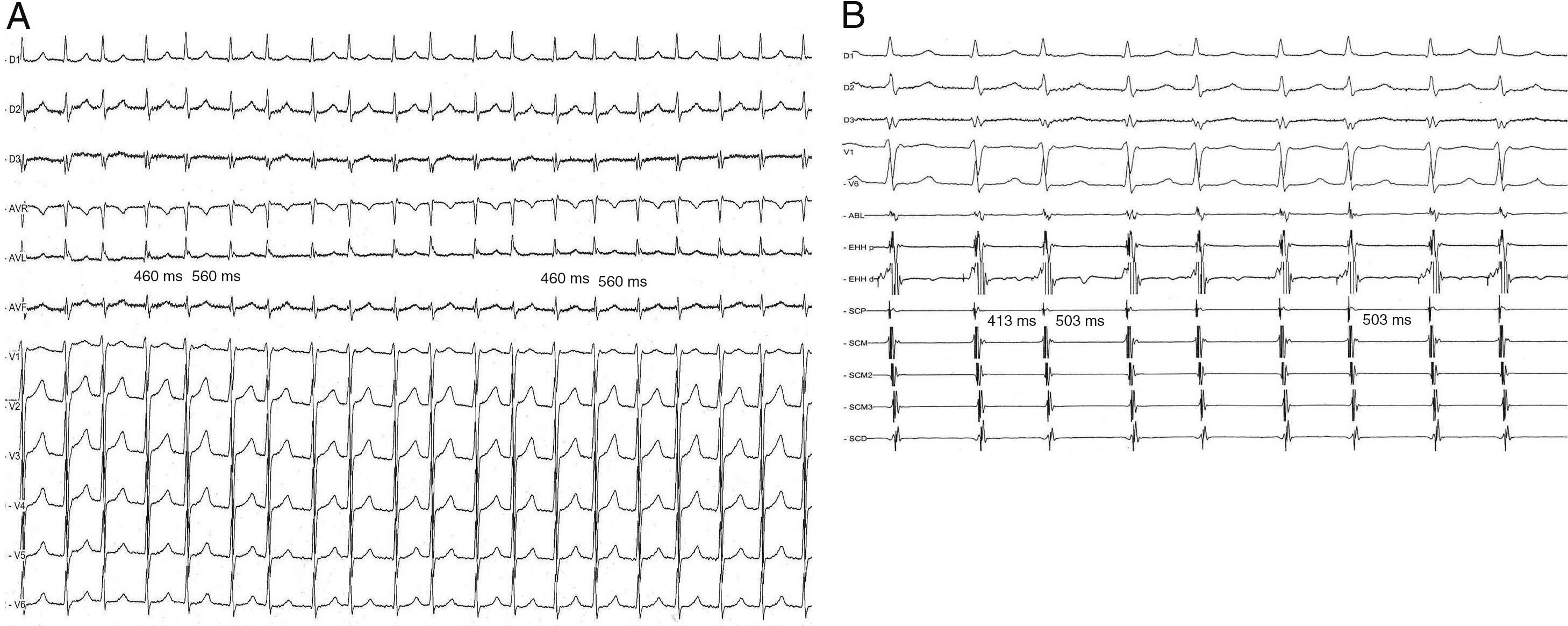
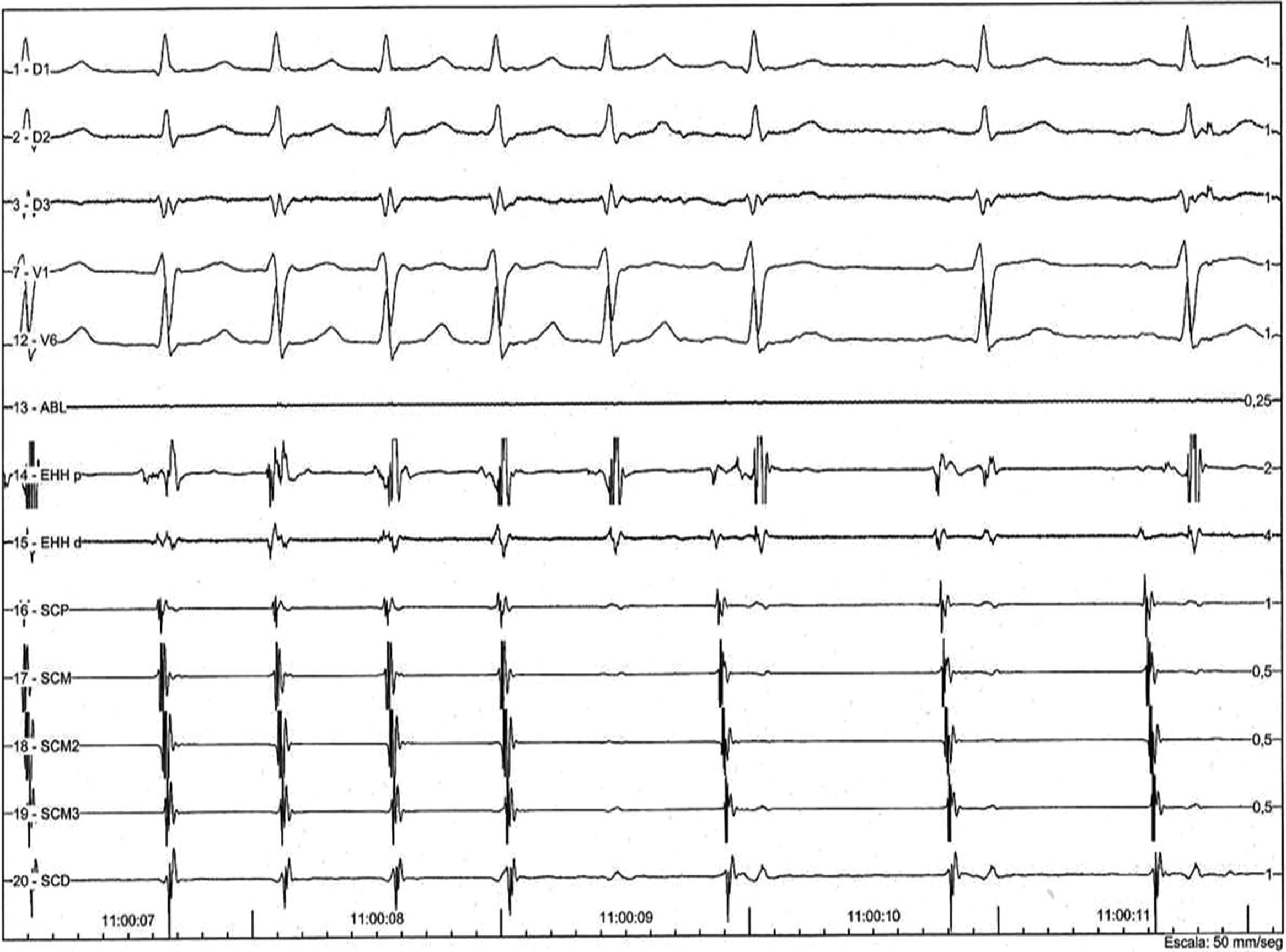
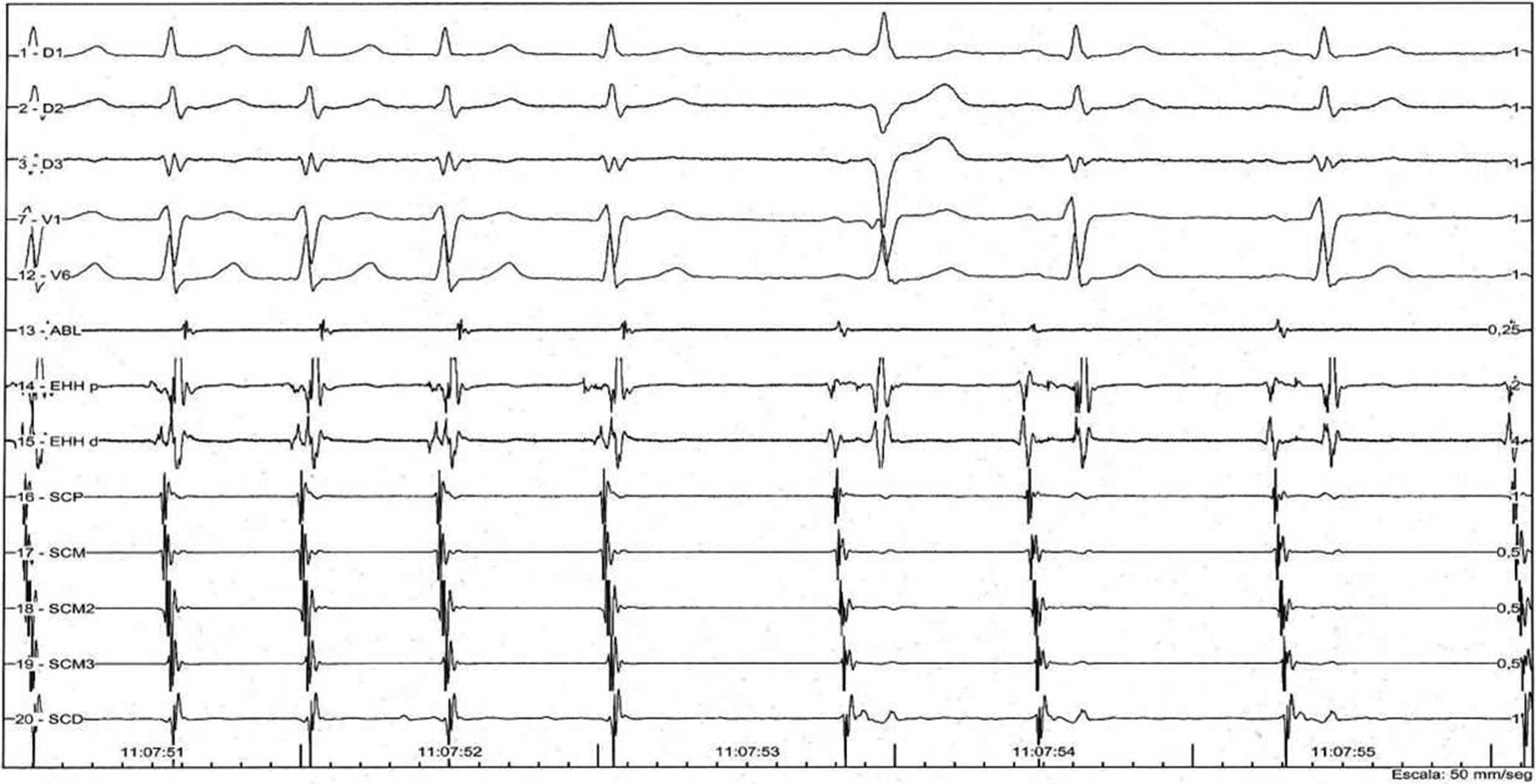
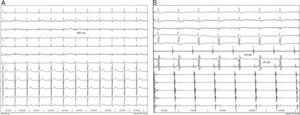
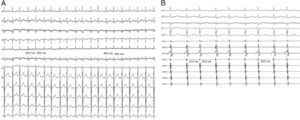
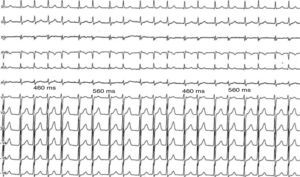
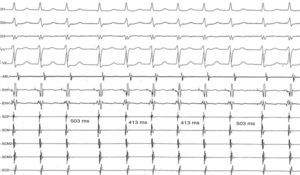
Mediante estimulación auricular programada (S1-S1: 600ms; S1-S2: 310-350ms) se indujeron múltiples episodios de taquicardia supraventricular por reentrada nodal AV «lenta-rápida», en algunos de los cuales se observaron agrupamientos variables de los complejos QRS, alternancia del intervalo del ciclo (figs. 2–4), y que se interrumpieron de manera espontánea, tanto en la rama retrógrada como en la anterógrada del circuito de la taquicardia (figs. 5 y 6, respectivamente).
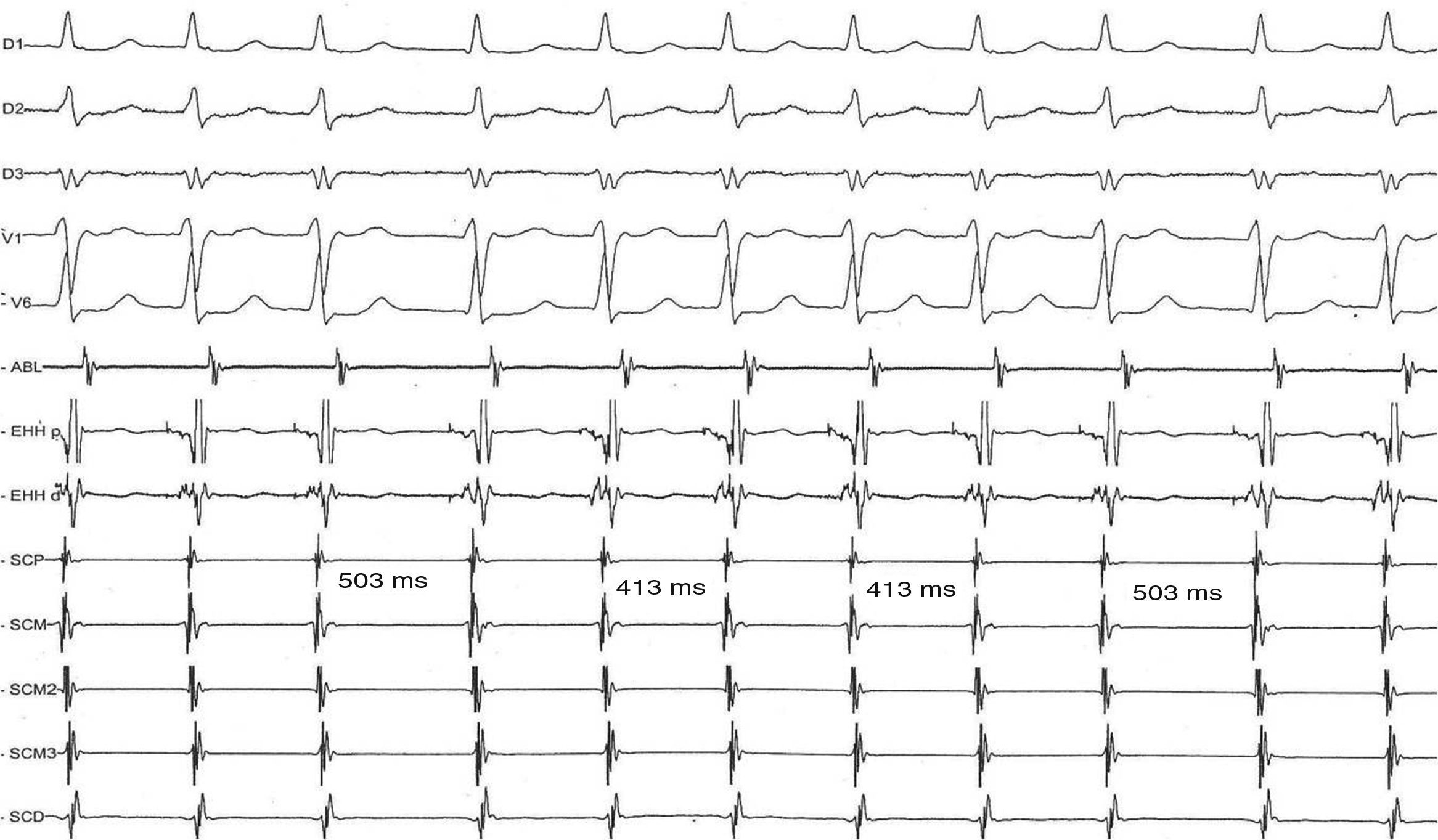
A) Registro de 12 derivaciones de superficie que muestra el fenómeno de alternancia de ciclo durante la taquicardia por reentrada nodal AV. B) Registro simultáneo en las derivaciones electrocardiográficas i, ii, iii, V1 y V6 y los electrogramas de la aurícula derecha alta (ADA), del haz de His proximal y distal (EHH p y EHH d, respectivamente)y del seno coronario proximal (SCP), medio (SCM) y distal (SCD) que muestra la taquicardia por reentrada nodal AV, con el fenómeno de alternancia en el intervalo del ciclo debido a alternancia en el intervalo -AH 413ms y 503ms), en tanto los intervalos HA y HV permanecen invariables.
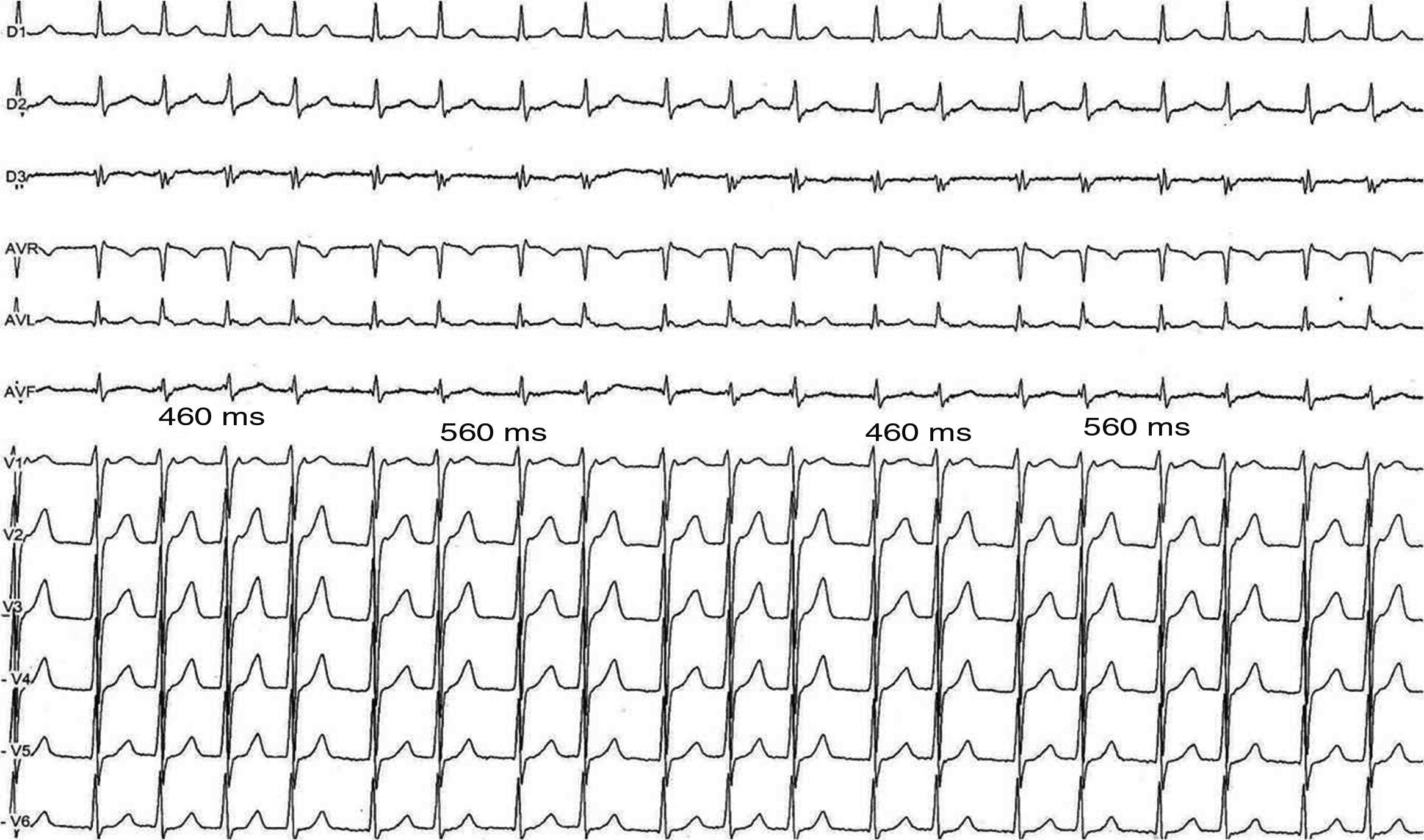
Electrocardiograma en las 12 derivaciones simultáneas durante la taquicardia por reentrada nodal AV, con agrupamientos variables de los complejos QRS (4, 2 y 3 complejos QRS hasta la mitad del trazado, separados por intervalos del ciclo prolongados) y luego el fenómeno de alternancia que se describió en la figura 3.
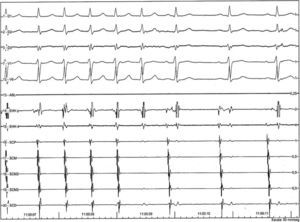
Registro electrocardiográfico e intracavitario que muestra la secuencia de agrupamiento de cuatro complejos QRS separados por intervalos del ciclo más prolongados. Adviértase que los intervalos AH más breves son idénticos, 413ms) y que los intervalos más prolongados también lo son. Estos no están precedidos por ningún cambio que preanuncie su aparición. EHH d: haz de His distal; EHH p: haz de His proximal; SCD: seno coronario distal; SCM: seno coronario medio; SCP: seno coronario proximal.
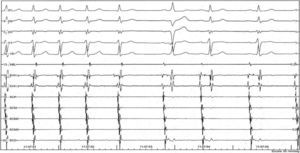
Interrupción espontánea de la taquicardia por reentrada nodal AV en la rama anterógrada del circuito, con prolongación previa del intervalo AH. EHH d: haz de His distal; EHH p: haz de His proximal; SCD: seno coronario distal; SCM: seno coronario medio; SCP: seno coronario proximal.
Una característica de los agrupamientos de los complejos QRS fue que en esos periodos no hubo modificaciones discernibles de los intervalos del ciclo y tampoco de los intervalos AH, HV ni HA, hasta la aparición de un intervalo del ciclo prolongado con persistencia del mecanismo de la taquicardia. Ello indica que el bloqueo del impulso en la vía lenta anterógrada se producía de manera inusual, sin la prolongación del tiempo de conducción característica del bloqueo nodal AV (prolongación que se observó en uno de los episodios con terminación espontánea [fig. 6]). Por otra parte, el mantenimiento de la taquicardia después de la prolongación ostensible del intervalo AH indicaba que una segunda vía lenta también se hallaba vinculada al circuito de la arritmia.
Luego del estudio electrofisiológico se realizó la ablación por radiofrecuencia del acceso a la vía «lenta» anterógrada, guiada por la ubicación anatómica de los catéteres por radioscopia y por los electrogramas intracavitarios, lográndose evitar la inducción de la arritmia por estimulación programada y durante la infusión intravenosa de isoproterenol (hasta 4mcg/min).
ComentariosEs bien conocido que, en la variedad «común» de taquicardia supraventricular por reentrada nodal AV, la conducción anterógrada utiliza una vía «lenta», y la conducción retrógrada, una vía «rápida»1. Aún no se han definido con precisión absoluta la conformación exacta del circuito de reentrada ni los tejidos que lo integran. La evidencia electrofisiológica y farmacológica disponible indica que la vía anterógrada «lenta» está compuesta por tejido nodal AV1–4. En cambio, la vía retrógrada «rápida» puede estar constituida por un tejido de respuesta «rápida»5,6 o por tejido nodal AV4,7,8. La interrupción de la arritmia, espontánea o provocada, ocurre en la vía anterógrada «lenta» (el eslabón más vulnerable del circuito), precedida por una lentificación progresiva de la conducción (bloqueo tipo Mobitz I). En cambio, la interrupción espontánea de la arritmia en la vía retrógrada «rápida» puede ser súbita e inesperada (bloqueo tipo Mobitz II). Este comportamiento indica que las vías involucradas en el circuito de estas taquicardias estarían compuestas, al menos en un número de casos, por poblaciones celulares disímiles, de respuesta «lenta» y de respuesta «rápida».
Si bien el bloqueo de tipo Mobitz I es característico del nódulo AV normal o anormal, también puede ocurrir en el sistema de His-Purkinje anormal1. La interrupción espontánea de la taquicardia por reentrada nodal AV en la modalidad Mobitz I coincide con las bien conocidas propiedades electrofisiológicas del nódulo AV e indica que la vía anterógrada «lenta» involucra a un tejido de respuestas «lentas» genuinas1–4,8,9. El bloqueo de tipo Mobitz II es característico de los tejidos con «respuestas rápidas deprimidas», como el sistema de His-Purkinje dañado10,11 y también se observa en vías accesorias AV manifiestas u ocultas12,13. Por lo tanto, el bloqueo tipo Mobitz II en la vía anterógrada «lenta» observado en nuestro caso sugiere que esa vía estaba integrada, por lo menos en parte, por un tejido de respuesta «rápida». El fenómeno de «fatiga» de la conducción, es decir, el deterioro acumulativo (tiempo y frecuencia-dependiente) de la propagación del impulso que ocurre a frecuencias cardiacas rápidas fue descrito por primera vez en el nódulo AV normal14, pero también ocurre en el sistema de His-Purkinje dañado y en vías accesorias AV, por la presencia de respuestas rápidas deprimidas, sin ningún cambio que lo preanuncie. Este mecanismo permitiría explicar el comportamiento tan peculiar de los intervalos del ciclo en la taquicardia por reentrada nodal AV descrito en este artículo.
El bloqueo de tipo Mobitz II en la vía anterógrada lenta es similar al que conduce a la interrupción espontánea de esta arritmia en la vía retrógrada rápida, descrito en varios artículos, un comportamiento idéntico al que ocurre en el sistema de His-Purkinje dañado por alguna enfermedad, incluso en estadios tempranos. Este hecho se relaciona con una prolongación de la refractariedad por sobreestimulación en el tejido de conducción afectado. En efecto, en esas condiciones, el periodo refractario puede experimentar una prolongación progresiva, tiempo dependiente, aun cuando el intervalo del ciclo no se modifique, de modo tal que el bloqueo del impulso ocurre cuando la duración del periodo refractario iguala al intervalo del ciclo o lo supera.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.