Puntos clave
• La relación clínica está atravesando profundos cambios éticos, con un mayor protagonismo del paciente en la toma de decisiones sanitarias.
• La legislación sanitaria reciente ha recogido parte de los cambio éticos en la relación clínica, sobre todo del reconocimiento de la autonomía del paciente.
• Se reconoce también un elevado valor social y político del bien «salud».
• El reconocimiento explícito en la legislación sanitaria de aspectos éticos debería favorecer un sistema sanitario con mayor fundamentación ética y tendente a la excelencia moral.
• Pacientes, profesionales y gestores deben tener un conocimiento básico de la legislación sanitaria, y en concreto, de sus referencias éticas, para poder ejercer sus derechos y cumplir sus obligaciones en un entorno de máxima calidad.
Así como la moral, si quiere ser mantenida, necesita a las leyes, también las leyes, si tienen que ser observadas, necesitan a la moral.
Maquiavelo
La relación clínica ha cambiado más en los últimos 25 años que en los 25 siglos precedentes, y cabe destacar el mayor protagonismo y participación de los pacientes en la toma de decisiones sanitarias y una mayor tendencia a respetar su autonomía frente al clásico paternalismo profesional1,2. Ha tenido que sucederse una serie de cambios sociales, políticos, económicos y éticos para que se haya llegado a la situación actual3,4. Y acompañándolos siempre, antes o después, han aparecido las normas escritas que delimitan los mínimos de lo que hay que hacer, quién, cómo, cuándo y dónde hacerlo. Las leyes, que no siempre van de la mano de los cambios sociales, pero los acompañan, van cimentando los cambios, los fortalecen y regulan. En el entorno sanitario, los últimos años han sido decisivos para llegar al actual marco jurídico sanitario:
1978: la Constitución Española recoge en su artículo 43 tanto el reconocimiento del derecho a la protección de la salud como la competencia de los poderes públicos en la organización y tutela de la salud pública a través de medidas preventivas y de las prestaciones y servicios necesarios. Añade, además, que la ley establecerá los derechos y deberes de todos al respecto.
1986: la Ley General de Sanidad (LGS) recoge, fundamentalmente en su artículo 10, algunos de los cambios de la relación entre los sanitarios y los pacientes, declarando derechos y deberes de unos y otros; cierto es que aunque el «espíritu» de la LGS era favorable, la «letra» ha dado no pocos quebraderos de cabeza a sanitarios, pacientes, juristas, especialistas en bioética, etc.
1997: el Convenio de Oviedo5 sobre los derechos humanos y la biomedicina (que no entró en vigor en España hasta el año 2000) reconduce ese espíritu hacia la autonomía del paciente y deja sentadas las bases de la futura Ley 41/2002 básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica6, que entra en vigor en el año 2003.
Las modificaciones legislativas suelen responder a cambios ya operados en la realidad social, o bien pretenden regularlos. Pero para ello necesitan el cambio de actitudes, tanto en los pacientes como en los profesionales y gestores de la sanidad para que, cada uno a su nivel, introduzca los elementos necesarios (información, formación, recursos, políticas sanitarias, etc.) para su operatividad. Se hace necesario, por tanto, conocer los contenidos de estas leyes cuya lectura es indispensable para reconocer y asumir las «reglas del juego sanitario» y continuar madurando, desde esa perspectiva, el talante ético propio de nuestras profesiones de ayuda y cuidado.
En el año 2003 se promulgaron otras 3 importantes leyes sanitarias que han actualizado algunos aspectos legislativos pendientes desde la Ley General de Sanidad: Ley de Cohesión y Calidad (LCC)7, Ley de Ordenación de las Profesiones Sanitarias (LOPS)8 y el Estatuto Marco (EM)9, completándose así el marco jurídico sanitario básico que regula el derecho a la protección de la salud.
Estas leyes presentan contenidos éticos, tanto en forma de derechos y deberes de profesionales y usuarios como en forma de los principios y valores que deben regir en el Sistema Nacional de Salud.
Mediante la lectura crítica de estas 4 leyes se han identificado los contenidos éticos (desde un punto de vista formal, esto es, referido al «texto/letra» de la ley) de la legislación sanitaria reciente: ley de autonomía, ley de cohesión y calidad, ley de ordenación de las profesiones sanitarias y estatuto marco.
Metodología
Se han identificado los contenidos formales en la ley que se refieran a principios éticos (beneficencia, justicia, no maleficencia y autonomía), valores implicados en la relación clínica y en la toma de decisiones sanitarias (dignidad, libertad, respeto, etc.), derechos y deberes de profesionales (deontología) y usuarios (intimidad, confidencialidad, consentimiento, etc.), así como aspectos relacionados con la calidad y la humanización de la asistencia sanitaria.
Resultados
Las 4 leyes presentan contenidos éticos formales diferentes, referidos tanto a la ética de mínimos, que engloba los principios de justicia y no maleficencia, como a la ética de máximos, en la que se encuentran los principios de autonomía y beneficencia10. De las leyes analizadas, la ley de autonomía, el EM y la LOPS son las que llegan a una mayor concreción en cuanto a derechos y deberes éticos de profesionales y pacientes, mientras que la LCC enuncia principios más generales relacionados con la justicia.
Exponemos a continuación algunos comentarios sobre cada una de las leyes:
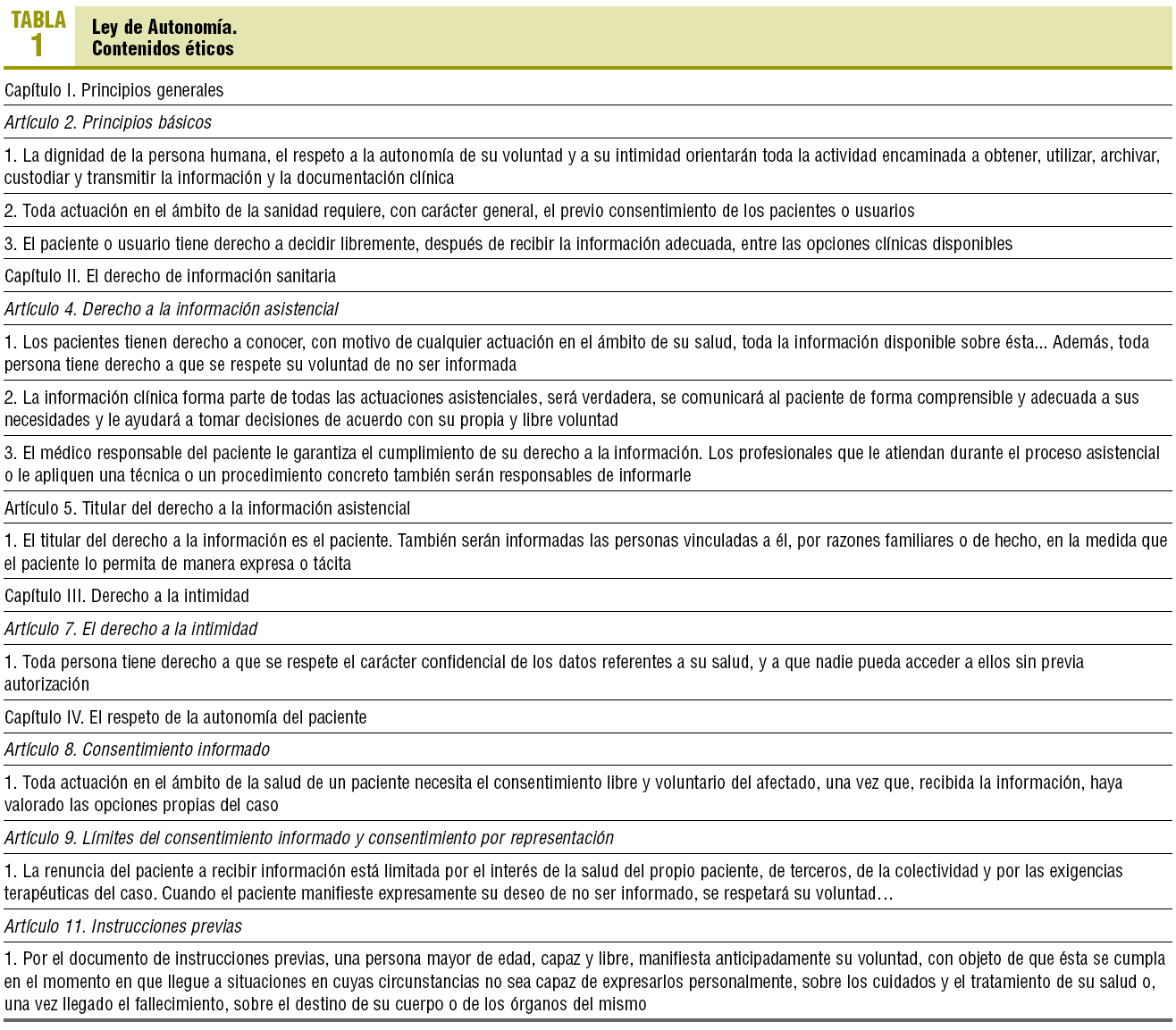
1. La ley de autonomía se inicia con un preámbulo que es una excelente y auténtica fundamentación histórica y ética. Una vez introducidos, presenta los 6 capítulos de que consta, en los que se desarrollan los principios generales (dignidad, autonomía e intimidad), el derecho a la información sanitaria, el derecho a la intimidad, el respeto a la autonomía del paciente (consentimiento informado, instrucciones previas), la historia clínica y, por último, el informe de alta y otra documentación clínica. En todos ellos los contenidos éticos son evidentes y aparecen sintetizados en la tabla 1. Esta ley es, de todas las revisadas, la que de forma más clara enmarca los cambios en el paradigma de la relación clínica, subrayando el principio de autonomía como el rector de esa nueva relación.
2. La LCC establece las acciones de coordinación y cooperación de las administraciones públicas sanitarias para asegurar a los ciudadanos el derecho constitucional a la protección de la salud, con el objetivo de garantizar la equidad, la calidad y la participación social en el Sistema Nacional de Salud. Se encuadra el marco ético en la humanización de la asistencia sanitaria y en la reducción de las desigualdades en salud, en clara alusión al principio de justicia. Al ser una ley muy genérica, los contenidos éticos son poco específicos (tabla 2) y más bien marcan líneas generales de actuación.
3. La LOPS tiene por finalidad conseguir la mayor integración de los profesionales en el servicio sanitario, garantizando unos niveles de competencia necesarios para salvaguardar el derecho a la protección de la salud. Es más específica en cuanto a los principios y valores que deben estar presentes en las profesiones sanitarias, y de forma particular en la relación con las personas atendidas y en las distintas funciones de los profesionales (tabla 3). En esta ley hay referencias al principio de beneficencia (servicio a la sociedad e interés por la salud del ciudadano), al de justicia (uso racional de recursos), autonomía (respeto, dignidad, intimidad, toma de decisiones informada y consentimiento) y al de no maleficencia (derecho a renunciar a la atención en determinadas condiciones siempre que esto no perjudique al enfermo).
4. El EM regula los aspectos generales y básicos de las materias que componen el régimen jurídico del personal estatutario. Tras reconocer el elevado valor social y político del bien salud, detalla los principios que presiden el régimen estatutario de los servicios de salud, enumerando de forma detallada los derechos y deberes individuales y colectivos de los profesionales, determinados desde la perspectiva de la esencial función de protección de la salud que estos profesionales desempeñan (tabla 4). Cabe resaltar el reconocimiento del derecho del personal estatutario a que sea respetada su dignidad e intimidad en el trabajo. El resto de los deberes para con los pacientes tienen que ver fundamentalmente con los principios de autonomía y beneficencia ya recogidos en la LOPS.
Las leyes comentadas en este trabajo recogen una serie de contenidos éticos en los que se debe enmarcar el trabajo de los profesionales sanitarios. Éstos tienen la obligación de conocerlos si quieren mantenerse dentro del marco legal y ofrecer un servicio adecuado a las expectativas de los ciudadanos, exigiendo a las distintas administraciones e instituciones sanitarias que hagan posible una adecuada prestación de los servicios sanitarios.
En conjunto, y dado el elevado valor del bien salud en nuestra sociedad, la legislación sanitaria analizada pretende asegurar el derecho a la protección de dicho bien, garantizando la calidad técnica y ética de los servicios y la equidad y la participación social de las instituciones sanitarias, en un intento de reducir las desigualdades en salud. Con el objetivo de humanizar la asistencia, todo el proceso asistencial y la tarea de los profesionales que en él se implican debe partir del respeto a la dignidad de la persona y sus derechos inalienables, concretados de la siguiente forma:
Derecho (cuyo titular es el propio paciente) a una información asistencial continuada, veraz, comprensible y adecuada a su situación; derecho, también, a renunciar a ella cuando dicha renuncia no sea perjudicial para el propio paciente o la sociedad.
Derecho a decidir libremente sobre las actuaciones sanitarias propuestas, siendo imprescindible el consentimiento expreso del paciente o sus representantes, salvo situaciones excepcionales de urgencia o de interés social; derecho a formular instrucciones previas para supuestos futuros en los que el interesado no tenga capacidad de decisión.
Derecho a la intimidad y a la confidencialidad de la información.
Para ello, los profesionales y las instituciones sanitarias deben garantizar el ejercicio real y concreto de los derechos mencionados, además de prestar una atención de calidad, tanto técnica como ética, respetando los principios de la deontología profesional. Deberán, además, utilizar racional y legítimamente los medios puestos a su disposición para prestar la atención sanitaria.
También el profesional es objeto de derechos, que no pueden partir de otra fuente que la del respeto de su dignidad e intimidad personal, los cuales deben hacerse compatibles con el ejercicio de su profesión.
De las leyes revisadas, la de mayor impacto en las publicaciones del ámbito de la salud es la ley de autonomía, a juzgar por los diferentes artículos que en su momento intentaron aproximarla fundamentalmente a los profesionales sociosanitarios11-16. Esto puede reflejar la reflexión ética previa a la legislación sobre el cambio en el paradigma de la relación clínica, además de una voluntad de los poderes públicos de reforzar y consolidar ese cambio, no ya sólo de actitudes, sino de comportamientos concretos. Sería necesario determinar realmente el grado de conocimiento e implantación de esta ley entre gestores, profesionales y usuarios para poder delimitar la necesidad de nuevas campañas de difusión de ésta.
El reconocimiento expreso y explícito en la legislación sanitaria vigente de aspectos éticos básicos debería favorecer un sistema sanitario con mayor fundamentación ética y tendente a la excelencia moral, que permita a los profesionales desarrollar todas sus potencialidades éticas, además de posibilitar a los usuarios el ejercicio de sus derechos y recordar a las distintas administraciones su responsabilidad en el cumplimiento de la legislación vigente, para lo cual debe adecuar los recursos humanos y los materiales a las necesidades de salud de los ciudadanos.
De esta forma podría darse un paso más en la mejora integral de las estructuras, prestaciones y atención sanitarias, de forma que se siga intentando «derogar» la «profética maldición» de la Exposición de motivos de la Ley General de Sanidad, que textualmente dice: «De todos los empeños que se han esforzado en cumplir los poderes públicos desde la emergencia misma de la Administración contemporánea, tal vez no haya ninguno tan reiteradamente ensayado ni con tanta contumacia frustrado como la reforma de la sanidad. Es, en efecto, un dato histórico fácilmente verificable que las respuestas públicas al reto que en cada momento ha supuesto la atención a los problemas de salud de la colectividad han ido siempre a la zaga de la evolución de las necesidades sin conseguir nunca alcanzarlas, de manera que se ha convertido en una constante entre nosotros la inadaptación de las estructuras sanitarias a las necesidades de cada época»17.
Correspondencia: B. Ogando Díaz.
Mozart, 44, 6.º A. 28008 Madrid. España.
Correo electrónico: beatriz@ogando.net
Manuscrito recibido el 4-10-2006.
Manuscrito aceptado para su publicación el 11-12-2006.