Introducción y objetivos
Más de 30 millones de personas en el mundo toman diariamente algún AINE1,2. En Cataluña el consumo de estos fármacos se sitúa alrededor de las 30 dosis diarias definidas por 1.000 habitantes y día (DHD)3.
Entre un 15 y un 30% de la población que consume AINE de forma continuada desarrolla lesiones gástricas o duodenales detectadas mediante observaciones endoscópicas4. La incidencia anual de efectos secundarios gastrointestinales graves se estima entre el 1 y el 2%4. La letalidad atribuida a los casos muy graves que requieren hospitalización es del 10%5.
El riesgo de aparición de efectos secundarios gastrointestinales (ESGI) en población expuesta a AINE es más elevado cuando las personas que los consumen son mayores de 65 años, tienen antecedentes previos de enfermedad gastrointestinal o reciben tratamientos concomitantes con corticoides, antiagregantes o anticoagulantes4,6.
La frecuencia de complicaciones graves y de ulcus sintomáticos en poblaciones de riesgo elevado alcanzan un 4-5% y un 30-40%, respectivamente7-9.
La reciente comercialización de los nuevos AINE selectivos de la COX-2 (rofecoxib y celecoxib) permite disponer de una alternativa terapéutica teóricamente más segura, aunque más cara.
Con el propósito de racionalizar la selección de la terapia antiinflamatoria adecuada se evalúan las consecuencias sanitarias y económicas que supondría la prescripción de COX-2, particularmente del rofecoxib, en lugar de las alternativas habituales de la práctica asistencial en un centro de atención primaria.
Metodología
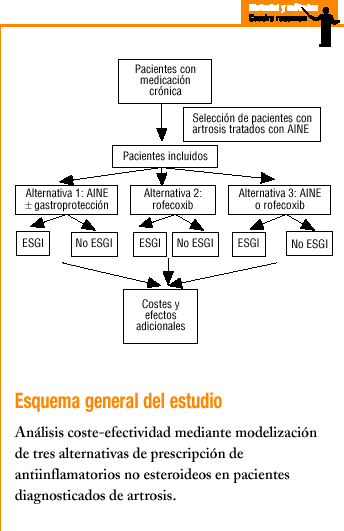
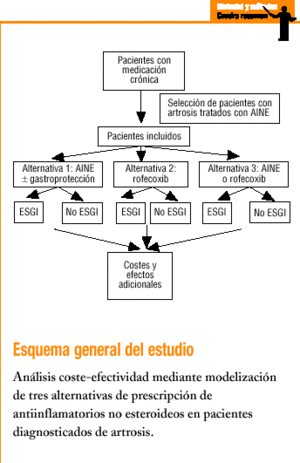
Se compara mediante modelización la relación coste/efectividad de tres estrategias de prescripción de AINE para el alivio sintomático en pacientes con artrosis. Se tiene en cuenta los recursos utilizados directamente en atención primaria y los consumidos de forma diferida en otros ámbitos asistenciales. El horizonte temporal del estudio es de un año y se circunscribe al ámbito de cobertura del centro de atención primaria de la Barceloneta (CAPB). La población de referencia es de unas 19.000 personas, de las que 16.385 disponían de historia clínica abierta en 2000. Una cuarta parte de la población tiene 65 años o más.
Alternativas comparadas
Las alternativas consideradas en el análisis son las siguientes:
Alternativa 1: protocolo actual del CAPB, según el que los pacientes con artrosis que requieren AINE y no presentan un riesgo elevado de complicaciones gastrointestinales sólo reciben AINE, mientras que a los pacientes con riesgo se les prescribe AINE con gastroprotección.
Alternativa 2: sustitución de la terapia habitual por rofecoxib (25 mg/día) a todos los pacientes que requieren AINE.
Alternativa 3: sustitución de la terapia combinada de AINE y gastroprotección en pacientes de alto y medio riesgo por rofecoxib (25 mg/día).
Población y riesgos considerados en el análisis
El consumo global de AINE en 2000 en el CAPB fue de 19,2 dosis diarias por 1.000 habitantes y día. Se utilizó la Tarjeta de Medicación Crónica informatizada (TMCI) para identificar a los pacientes con artrosis que recibían AINE. Los pacientes con artrosis que recibieron prescripciones de medicamentos de forma continuada (entre 3 meses y un año) fueron 248. El 50% de la medicación utilizada estuvo constituida por analgésicos (paracetamol) y el otro 50% por AINE. El tiempo medio de tratamiento con AINE por paciente con artrosis fue de 6 meses. A efectos de simplificar los cálculos se consideró que el 50% de los pacientes (124) recibió AINE de forma continuada durante un año. Así, la cohorte expuesta a AINE que se ha considerado como base de la comparación ha sido de 124 pacientes. No se ha incluido en la valoración a otros pacientes con diagnóstico de artrosis que hayan podido recibir AINE de forma ocasional por períodos más cortos de 3 meses, ya que no se dispone de esta información de forma individualizada. Los AINE consumidos por la cohorte incluida en el estudio suponen el 20% del consumo global de AINE del centro durante un año.
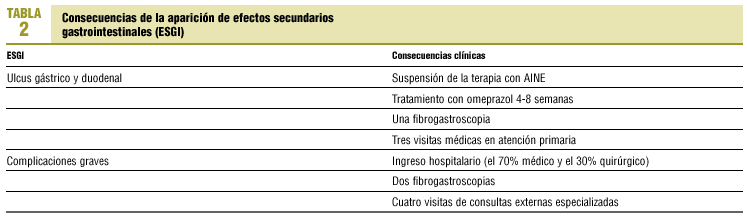
Únicamente se ha tenido en cuenta en este estudio ESGI moderadamente graves (ulcus sintomáticos) y graves (complicaciones de ulcus sintomáticos). De acuerdo con los datos disponibles en la TMCI el 40% de las 124 personas incluidas en el estudio recibía gastroprotección.
El 44% de los AINE prescritos fue ibuprofeno, el 21% diclofenaco, el 9% indometacina, el 6% aceclofenaco, el 4% naproxeno y el 16% restante otros. La pauta de gastroprotección fue siempre de 20 mg diarios de omeprazol.
A cada una de las alternativas de tratamiento analizadas le corresponde una determinada probabilidad de presentar ESGI (tabla 1). De la presentación de estos efectos se derivan las actuaciones clínicas pertinentes elaboradas según la opinión de los clínicos del centro (tabla 2).
Costes
Se consideran únicamente los siguientes costes:
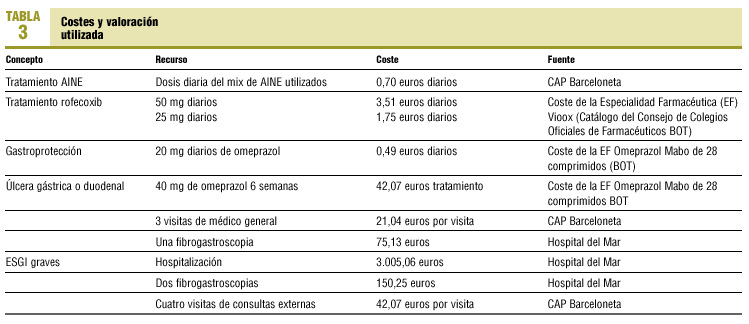
Costes de los AINE: consumo de AINE para la cohorte de pacientes incluidos valorados según el coste medio ponderado de 2000.
Coste de gastroprotección: omeprazol a dosis de 20 mg/día.
Coste de rofecoxib: 25 mg diarios.
Costes atribuibles a los efectos secundarios: a) tratamiento de úlceras gástricas o duodenales, y b) tratamiento de los ESGI graves. Se asume que todos los casos se hospitalizan. La estimación de estos costes resulta de la aplicación de la tarifa que el hospital de referencia factura al comprador público de servicios.
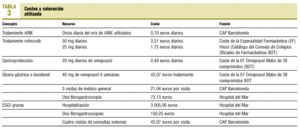
En la tabla 3 se detallan los costes correspondientes a cada intervención y las fuentes de información utilizadas.
Efectividad
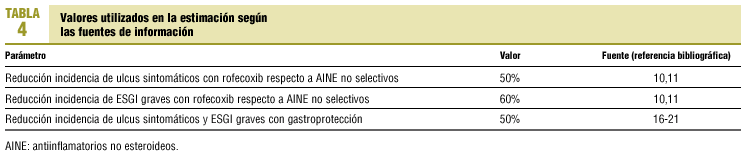
La eficacia antiinflamatoria del rofecoxib y de los AINE no selectivos se puede considerar equivalente. La frecuencia de ESGI graves y moderadamente graves identificada en metaanálisis publicados10 es del 1,33% en el grupo tratado con rofecoxib y del 2,6% entre los tratados con otros AINE (ibuprofeno, diclofenaco o nabumetona); la dosis media de rofecoxib utilizada en estos estudios fue de 25 mg.
Por otro lado, en el estudio VIGOR11 se detectaron 2,1 ESGI graves y moderadamente graves por cada 100 pacientes y año entre los tratados con rofecoxib (50 mg diarios) frente a 4,5 por 100 pacientes y año entre los tratados con naproxeno (1.000 mg diarios). La incidencia de ESGI graves fue del 0,6 frente al 1,4%, respectivamente.
La estimación de la reducción esperada de la incidencia de ESGI utilizando gastroprotección procede de una revisión bibliográfica extensa12-24.
El fármaco seleccionado para gastroprotección en el CAPB es el omeprazol (20 mg al día). Si bien este fármaco ha demostrado en estudios controlados buena tolerancia y alta eficacia en la prevención de ulcus inducidos por AINE16-20 se dispone de poca evidencia de su efectividad en la prevención de complicaciones21. El análisis realizado asume que su alta eficacia en la prevención ulcerosa es generalizable al resto de las complicaciones gastrointestinales. En el análisis de sensibilidad se ha contemplado la opción en la que la gastroprotección con omeprazol tuviera un efecto nulo sobre la prevención de ESGI graves (0%).
En la tabla 4 se exponen los valores de la reducción de la incidencia de ESGI en las diferentes alternativas utilizadas en el estudio. Se ha asumido una incidencia similar de ESGI graves o moderadamente graves para cualquiera de los AINE que se utilizan en el CAPB.
Cálculo de la eficiencia
La eficiencia de cada una de las alternativas se expresa mediante el coste por ESGI grave o moderadamente grave evitado.
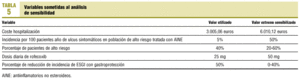
Finalmente, se procede al análisis de la sensibilidad individual a eventuales modificaciones que pueden afectar a una serie de variables seleccionadas. En la tabla 5 se exponen los valores extremos de variabilidad considerados.
Resultados
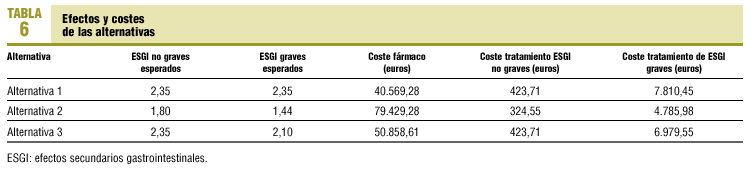
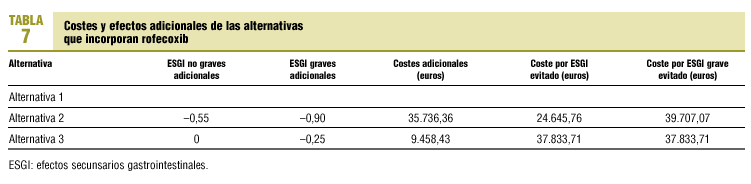
En la tabla 6 se presentan los efectos y los costes de cada una de las alternativas comparadas, cuyos efectos y costes adicionales se relacionan en la tabla 7.
La utilización de rofecoxib en todos los pacientes analizados (alternativa 2) en lugar de la prescripción habitual (alternativa 1) evitaría 1,45 casos de ESGI graves o moderadamente graves (0,55 ulcus sintomáticos y 0,90 casos de complicaciones graves) con un coste adicional de 35.820,32 euros. Cada caso de ESGI evitado costaría 24.641,50 euros y cada caso grave evitado 39.666,80 euros.
La opción del uso selectivo de rofecoxib (alternativa 3) en pacientes de riesgo evaluados evitaría, frente a la opción actual, 0,25 casos de ESGI grave, con un coste adicional de 9.435 euros y un coste por caso evitado de 37.863,76 euros.
Análisis de sensibilidad
Si la probabilidad de aparición de efectos adversos fuera menor que la supuesta, o la gastroprotección resultara más eficaz, los costes por caso evitado de las alternativas 2 y 3 serían mayores. En el caso extremo de que la gastroprotección con omeprazol tuviera un efecto nulo sobre la prevención de complicaciones (0%), los costes de la opción 1 se incrementarían hasta los 53.490,98 euros anuales y los costes por caso evitado de ESGI graves y moderadamente graves entre las opciones 2 y 3 y la 1 se situarían respectivamente en 7.813,16 euros y 829,40 euros anuales (el signo negativo indica que se ahorraría dinero y se evitarían, además, efectos secundarios). En este último caso se deberá tener en cuenta que las opciones 2 y 3 evitarían, respectivamente, 4 casos (2,2 graves) y 2,8 casos (1,5 graves) de ESGI. En esta situación la opción 3 sería claramente dominante, ya que mejora resultados y es más económica.
Un aumento de la dosis de rofecoxib de hasta 50 mg incrementaría en un 55% los costes adicionales de las alternativas 2 y 3. En este escenario los costes por ESGI evitado de la alternativa 2 respecto a la 1 serían de 49.282,99 euros y de 19.232,39 euros por ESGI grave evitado. Los costes por ESGI evitado de la alternativa 3 respecto de la 1 serían de 73.924,49 euros.
El aumento de la incidencia de ulcus sintomático (ESGI moderadamente graves) en los grupos de pacientes de medio y alto riesgo tiene un impacto relativamente bajo en los resultados, debido a los bajos costes asociados con el tratamiento de estos episodios. Así, un incremento de la incidencia de este tipo de ESGI hasta un 50% en los pacientes de alto y medio riesgo expuestos supondría una disminución de un 10% de los costes adicionales y los costes por caso evitado en las alternativas 2 y 3 con respecto a la 1.
Si la hospitalización costara el doble, cada ESGI grave evitado al aplicar las alternativas 2 y 3 costaría un 10% menos que el considerado en la hipótesis inicial.
Impacto sobre el presupuesto del centro
El impacto económico directo anual para el CAPB si se adoptara la alternativa 2 supondría unos 36.000 euros y el de la alternativa 3, 9.600 euros. Estas cifras representan un incremento del presupuesto total de farmacia de 2000 del 1,3 y el 0,35%, respectivamente. Una evaluación correcta de este impacto debería tener en cuenta también las opciones que se debe considerar en los tratamientos no continuados de menos de 3 meses dirigidos a pacientes con artrosis que lo requirieran ya que este estudio únicamente ha tenido en cuenta a pacientes con exposiciones cronificadas a AINE.
Discusión
El análisis se ha limitado al rofecoxib porque ha sido el primer AINE inhibidor selectivo de la COX-2 en el mercado español y por ser objeto de utilización en el CAPB. El análisis se podría extrapolar a otros coxib, modificando los costes directos del fármaco y adaptándolo a las indicaciones autorizadas.
Los escenarios y las estimaciones utilizados en este estudio adolecen de algunas limitaciones. La probabilidad de aparición de efectos adversos se ha redondeado por exceso en el caso de los ESGI graves, tanto en el grupo de consumidores de riesgo medio-elevado (5%) como en los de bajo riesgo (1,5%) con el propósito de no minusvalorar las ventajas de la nueva medicación en el aspecto de la seguridad7-9. Por el contrario, la probabilidad de aparición de ESGI de gravedad moderada (ulcus sintomáticos) utilizada podría considerarse baja entre los pacientes de alto riesgo7-9. No obstante, el análisis de sensibilidad indica que aun aumentando esta frecuencia a un 50% en este grupo de pacientes el resultado se modificaría menos de un 10% en los costes adicionales y en el coste por efecto evitado.
Tampoco se han considerado costes indirectos como los ocasionados por las bajas laborales. La incorporación de este tipo de costes en el análisis económico es objeto de discusión metodológica25.
En cuanto a la estimación de la seguridad del rofecoxib, hay que tener en cuenta algunas limitaciones de la información disponible como la derivada de la corta duración de los estudios y la infrarrepresentación de casos de alto riesgo en éstos. Asimismo, como en cualquier fármaco de reciente incorporación al mercado, el perfil de seguridad de rofecoxib, sobre todo en lo referente a efectos adversos diferentes de los gastrointestinales, puede modificarse en el futuro26.
El elemento que más incertidumbre incorpora al análisis es la eficacia de la gastroprotección con omeprazol de las complicaciones o ESGI graves, ya que sólo existe evidencia disponible de esta reducción para misoprostol. La intolerancia a las dosis elevadas de este fármaco y la superioridad contrastada en estudios experimentales de omeprazol en la prevención de úlceras inducidas por AINE (básicamente en las duodenales) han llevado, en muchos casos, a recomendar este último fármaco, asumiendo que su alta eficacia en la prevención ulcerosa es extrapolable también a la prevención de complicaciones. Como se ha podido observar en el análisis de sensibilidad, una eficacia nula para omeprazol en la prevención de complicaciones o ESGI graves convertiría las alternativas 2 y especialmente la 3 en mejores opciones, ya que, a cambio de costes adicionales bajos o incluso ahorros, se obtendrían reducciones significativas de ESGI graves. Si bien los datos disponibles no aclaran la posible eficacia de omeprazol en la prevención de complicaciones, no resulta verosímil que sea nula o más baja que la obtenida con misoprostol a dosis altas.
También, el supuesto de que la seguridad de los AINE COX-2 es similar a la de los convencionales más gastroprotección no se basa en estudios comparativos directos, ya que no existe todavía evidencia empírica al respecto. Tampoco está claro que el empleo de COX-2 no requiera de gastroprotección concomitante en al menos algunos pacientes de alto riesgo, como por ejemplo los expuestos a antiagregantes tipo ácido acetilsalicílico, lo que, dada la información disponible, parece razonable27.
En este estudio no se han considerado ESGI leves, como el malestar o la gastritis inducidos por los AINE convencionales, ya que tales efectos no comportan alteraciones patológicas destacables aunque sí pueden condicionar el cumplimiento y la efectividad de los tratamientos y generar un consumo asistencial mayor, si bien se trata de acontecimientos difícilmente cuantificables y que, en todo caso, también se ven significativamente reducidos por la utilización de gastroprotección con omeprazol.
También hay que tener en cuenta la infraestimación derivada de no incluir tratamientos con AINE de menos de 3 meses, que suponen el 80% del consumo del CAPB, aunque seguramente estos casos serían los menos susceptibles de sustitución, debido a la baja probabilidad de presentar efectos secundarios en exposiciones cortas. También hay que recordar que el estudio se ha centrado en la valoración de las alternativas en pacientes con artrosis (indicación autorizada para rofecoxib en España), lo que supondría el uso idóneo de este fármaco. La realidad de uso de estos fármacos posiblemente podría superar esta indicación, como nos sugieren las cifras actuales de consumo de coxib en España y la necesidad en algunas comunidades autónomas de exigir autorización previa para su utilización.
En conclusión, los elementos que favorecerían la incorporación de rofecoxib como terapéutica habitual son, básicamente, los siguientes:
Una efectividad igual o mayor de rofecoxib a dosis diarias de 25 mg o menores.
La confirmación de que el perfil de efectos secundarios no gastrointestinales de este fármaco no es peor que el de los AINE convencionales.
La confirmación de que los tratamientos de AINE inhibidores selectivos de la COX-2 pueden prescindir de gastroprotección.
La protección gástrica procurada por el omeprazol fuera menor que la supuesta.
Las particularidades del CAPB impiden una extrapolación directa de los resultados de este análisis a cualquier entorno. Los criterios de prescripción habitual del CAPB en cuanto a cantidad y tipos de AINE, dosis o indicación de la gastroprotección, así como las características de la población atendida, son específicas de esta situación. Del mismo modo, los costes de utilización de servicios especializados (visitas médicas, hospitalizaciones, fibrogastroscopias, etc.) corresponden a nuestro entorno y podrían variar en otros.
Además de las implicaciones específicas para nuestra práctica, la valoración del impacto de las innovaciones terapéuticas en los presupuestos de farmacia de los centros sanitarios es otro elemento que se debe tener en cuenta e incluir en las evaluaciones habituales de las novedades terapéuticas. El planteamiento actual de los compradores de servicios tiende a responsabilizar casi en exclusiva a los prescriptores del ámbito de atención primaria de sus consecuencias económicas. Como se ha podido comprobar en este ejemplo, los beneficios potenciales en términos sanitarios que se derivarían de la introducción de algunas novedades terapéuticas se producen en el conjunto del sistema, de forma que reducir costes en los ámbitos especializados y hospitalarios implica un incremento de los correspondientes a los dispositivos de la atención primaria.
Si bien la eficiencia y la mejora de la calidad son un objetivo básico de la atención primaria, los criterios actuales de financiación no consideran de forma adecuada situaciones como ésta, de modo que podría darse la paradoja de que a un centro determinado le resultara prohibitivo incorporar una alternativa terapéutica, a pesar de producir beneficios globales al sistema.
Agradecimiento
Queremos expresar nuestro agradecimiento al Dr. Carlos Corral por sus comentarios a una versión anterior del artículo.
Correspondencia: José Luis Segú. Centro de Atención Primaria Barceloneta. P.º Marítim, s/n. 08003 Barcelona. España. Correo electrónico: serveismedics@mixmail.com
El estudio no ha recibido financiación específica de ninguna fuente.
Manuscrito aceptado para su publicación el 4-III-2002.