La entrevista motivacional ha sido ampliamente desarrollada como método clínico para promover en los pacientes cambios de conducta, ayudando a resolver su ambivalencia para obtener sus propias motivaciones. En el presente artículo ofrecemos una revisión de los principales metaanálisis y revisiones, tanto sistemáticas como narrativas, sobre la eficacia de la entrevista motivacional, centrándonos en el ámbito de la atención primaria de salud.
The motivational interview has been widely used as a clinical method to promote behavioural changes in patients, helping them to resolve their ambivalence to obtain their own motivations. In the present article, a review is made of the main meta-analyses and systematic and narrative reviews on the efficacy of the motivational interview in the primary health care environment.
Uno de los principales retos para la salud en la actualidad es el abordaje de las enfermedades crónicas. Según datos de la OMS, 6 de cada 10 muertes se deben a enfermedades no transmisibles1, siendo las enfermedades cardiovasculares (ECV) la primera causa de mortalidad en los países desarrollados. Existe amplia evidencia de la correlación entre determinados estilos de vida saludables y la disminución de la morbimortalidad por las principales enfermedades crónicas. Se estima que el 80% de las ECV, el 90% de las diabetes mellitus tipo 2 y el 30% de los cánceres se podrían prevenir siguiendo una dieta saludable, un adecuado nivel de actividad física y abandono del tabaco2.
Una de las tareas prioritarias de los profesionales sanitarios es la promoción de comportamientos saludables en los pacientes. Sin embargo, ello no es tarea fácil. Tradicionalmente se han empleado estilos de consejo informativos, confrontativos o persuasivos, con una gran variabilidad de resultados clínicos, en general bastante modestos.
Entrevista motivacionalLa entrevista motivacional (EM) fue inicialmente utilizada como una intervención clínica en pacientes con abuso de alcohol. El concepto fue desarrollado por Miller y Rollnick3 quienes la definieron como «un método directivo, centrado en el paciente, que trata de aumentar la motivación intrínseca para el cambio, ayudando al paciente a explorar y resolver su ambivalencia». Las estrategias de la EM se basan en un estilo colaborativo, evocativo y de respeto a la autonomía del paciente. Su práctica se fundamenta en 4 procesos fundamentales: a) establecer una relación; b) trazar un objetivo; c) evocar y d) establecer un plan de acción4; siendo también 4 sus principios básicos: evitar el reflejo de redireccionamiento, entender las motivaciones del paciente, escuchar de manera empática, y capacitar al paciente5.
Desde sus comienzos, la EM ha despertado gran interés y ha sido probada en múltiples comportamientos problema, demostrando su aplicabilidad tanto en la reducción de conductas perjudiciales, como en la promoción de hábitos saludables o adherencia a la medicación6. Desde las publicaciones iniciales7,8, la producción científica en este campo ha crecido exponencialmente y desde los años noventa es utilizada por los profesionales de la salud en una gran variedad de campos9 y formatos, desde las clásicas entrevistas psiquiátricas a intervenciones breves, o variaciones como la terapia de potenciación motivacional (MET) del proyecto MATCH10. Además, una serie de revisiones han encontrado una fuerte evidencia de la EM combinada con intervenciones más directivas como la terapia cognitivo-conductual en áreas de dependencia a sustancias y otras conductas relacionadas con la salud, así como en el enfoque de trastornos psicológicos11. El escenario natural de la EM suele ser el encuentro personal sanitario-paciente, pero también se ha visto su utilidad en consultas telefónicas y en formato de grupo, y en contextos tan diferentes como hospitales generales, servicios de urgencias o en la práctica médica general.
Sin embargo, a día de hoy podemos decir que los estudios en los que se ha probado la EM arrojan resultados controvertidos y existen todavía incertidumbres y múltiples cuestiones por resolver.
Metaanálisis y revisiones más relevantes en entrevista motivacionalVarios metaanálisis y revisiones se han publicado hasta la fecha sobre la eficacia de la EM (tablas 1 y 2).
Metaanálisis y revisiones realizadas en entrevista motivacional
| Autor/año | N.o de estudios | Observaciones |
| Dunn et al.12, 2001 | 29 | Evidencia más sólida para EM en abuso de sustancias |
| Burke et al.13, 2003 | 30 | Efectos EM equivalentes a tratamientos activos y superiores a no tratamiento en alcohol, drogas, dieta/ejercicio |
| Burke et al.14, 2004 | 38 | Potenciales efectos en bulimia y cumplimiento terapéutico, pero evidencia insuficiente |
| Rubak et al.15, 2005 | 72 | Efecto significativo en varias de las áreas examinadas. Mayor probabilidad de éxito a mayor número encuentros y mayor periodo de seguimientoSin diferencias en función del perfil del profesional |
| Hettema et al.16, 2005 | 72 | Efecto sinérgico EM con otros tratamientos conductualesPeores resultados cuando los profesionales se guían por manual |
| Knight et al.19, 2006 | 8 | Sin conclusiones sólidas en enfermedades crónicas y cuidados de salud debido a la baja calidad de los estudios |
| Vasilaski et al.20, 2006 | 15 | EM efectiva en alcohol comparada con tratamiento activo o con no tratamiento |
| Martins et al.21, 2009 | 37 | Se debe examinar la utilidad de EM por distintos así como la persistencia en el tiempo de los efectos de la EM |
| Lai et al.22, 2010 | 14 | Mejores resultados con sesiones más largas pero no existen conclusiones claras sobre el número óptimo de sesiones |
| Piñeiro et al.23, 2010 | 33 | Gran heterogeneidad de los estudios que impide sacar conclusiones en el ámbito del tabaquismo |
| Lundhal et al.24, 2010 | 119 | Diferente potencia de la EM según las situaciones tratadasLos resultados se ven influidos por los participantes y los factores de aplicación de la EM |
| Thomson et al25, 2011 | 4 metaanálisis, una revisión sistemática, 3 revisiones de la literatura, 5 estudios principales | EM potencial prometedor en el campo de la salud cardiovascular. Se necesita identificar el perfil de personas con más probabilidades de responder |
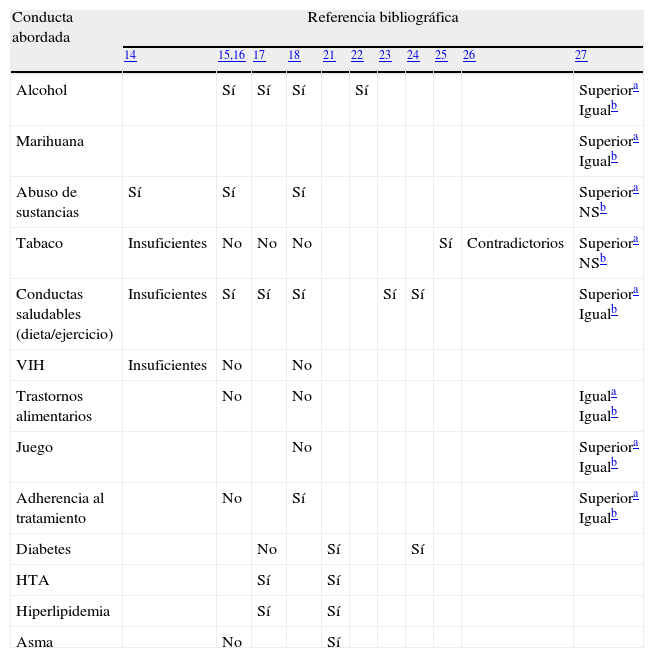
Eficacia de la entrevista motivacional en los principales metaanálisis y revisiones
| Conducta abordada | Referencia bibliográfica | ||||||||||
| 14 | 15,16 | 17 | 18 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | |
| Alcohol | Sí | Sí | Sí | Sí | Superiora Igualb | ||||||
| Marihuana | Superiora Igualb | ||||||||||
| Abuso de sustancias | Sí | Sí | Sí | Superiora NSb | |||||||
| Tabaco | Insuficientes | No | No | No | Sí | Contradictorios | Superiora NSb | ||||
| Conductas saludables (dieta/ejercicio) | Insuficientes | Sí | Sí | Sí | Sí | Sí | Superiora Igualb | ||||
| VIH | Insuficientes | No | No | ||||||||
| Trastornos alimentarios | No | No | Iguala Igualb | ||||||||
| Juego | No | Superiora Igualb | |||||||||
| Adherencia al tratamiento | No | Sí | Superiora Igualb | ||||||||
| Diabetes | No | Sí | Sí | ||||||||
| HTA | Sí | Sí | |||||||||
| Hiperlipidemia | Sí | Sí | |||||||||
| Asma | No | Sí | |||||||||
Una primera revisión sistemática realizada por Dunn et al.12 examina el impacto de intervenciones breves siguiendo los principios de la EM. El 60% de los estudios reportaron al menos un tamaño de efecto significativo en el cambio de conducta, encontrándose la evidencia más sólida en el abuso de drogas, con pruebas sustanciales de que la EM es eficaz cuando es utilizada por clínicos no expertos en el tratamiento de comportamientos adictivos. Sin embargo, los datos eran insuficientes para juzgar su efecto en áreas como el abandono de tabaco, reducción de conductas de riesgo de VIH o modificaciones en dieta/ejercicio.
Burke et al.13 investigan en un metaanálisis los efectos de varias adaptaciones de la EM en diversos problemas de conducta. Sugieren que sus efectos son equivalentes a los de otros tratamientos activos, y moderadamente superiores a no tratamiento y/o placebo en problemas de abuso de alcohol, drogas o dieta y ejercicio, no apoyando su eficacia para otras conductas examinadas. Posteriormente, ampliaron la investigación14 obteniendo hallazgos coincidentes con los anteriores y destacando la existencia de problemas metodológicos en los estudios que dificultan la obtención de conclusiones.
El metaanálisis de Rubak et al.15 estimó que la EM producía un efecto clínico en el 74% de los estudios, tanto en problemas psicológicos como físicos. La revisión demuestra que intervenciones cortas, incluso de solo 15 min, son efectivas, y que la probabilidad de éxito aumenta con el número de encuentros con el paciente y con periodos de seguimiento más prolongados. Esta revisión arroja nueva luz sobre la hipótesis de que la eficacia de la EM depende de la formación y el perfil del profesional, ya que no se observó diferencia significativa en el porcentaje de los estudios que obtenían un efecto a favor de la EM si esta había sido conducida por psicólogos, psiquiatras o médicos generales.
Hettema et al.16 revisan 72 estudios en los que la EM se utilizó como intervención única o más feedback o combinada con otro tipo de abordajes. Se encontró el apoyo más fuerte para la EM en los estudios sobre abuso de sustancias, con la excepción del abandono del tabaco, así como efectos positivos en la adherencia a la dieta, ejercicio físico y cumplimiento terapéutico. Esta revisión destaca 2 observaciones: una gran variabilidad en las magnitudes del efecto en los diferentes estudios en función del problema dominante, la población, los terapeutas o la duración del seguimiento, y que los efectos de la EM, aunque tienden a verse precozmente, decaen con el paso del tiempo, lo que coincide con lo señalado por otros autores17. Miller18 hace constatar que este declive temporal es algo común a muchos tratamientos, incluso farmacológicos, concluyendo que lo sorprendente es que los efectos de una intervención breve persistan tras muchos meses después de su aplicación. Los hallazgos de Hettema indican un potencial efecto sinérgico cuando la EM es utilizada conjuntamente con otros tratamientos conductuales.
Una revisión sistemática de estudios que utilizan la EM en diferentes enfermedades crónicas y en cuidados de salud19 encuentra que la mayoría de ellos muestran resultados positivos en cambios fisiológicos y estilos de vida, pero destaca la baja calidad y validez de los estudios que impide sacar conclusiones firmes sobre su efectividad.
Vasilaski et al.20, en un metaanálisis con una cuidadosa selección de estudios, demuestran la eficacia de la EM en la reducción de consumo de alcohol, pareciendo beneficiar más a bebedores jóvenes.
Martins et al.21 publican una revisión sistemática de estudios abarcando diversos ámbitos de la salud física cuyos resultados señalan que la EM es eficaz, pero coincidiendo también en la necesidad de investigación adicional, sobre todo para evaluar los elementos que podrían preservar la eficacia a medida que se hace cada vez más adecuada para entornos de atención sanitaria de gran volumen y ritmo rápido.
En el tabaquismo, los resultados son contradictorios. Una revisión Cochrane22 sobre intervenciones motivacionales concluye que la EM parece tener éxito moderado en comparación con la atención habitual o el asesoramiento breve, y que las sesiones largas, de 20 min o más, parecen obtener mejores resultados que las más breves. Otra interesante conclusión es que las intervenciones realizadas por médicos generales obtienen mayores beneficios que las conducidas por las enfermeras, consejeros o el equipo de investigación, aunque estos hallazgos se fundamentan solo en 2 estudios. Piñeiro et al.23 destacan que la gran variabilidad y heterogeneidad de los estudios dificulta su comparación e impide sacar conclusiones firmes en cuanto a la eficacia de la EM.
El último y más completo metaanálisis realizado hasta la fecha es el publicado por Lundhal et al.24, con un total de 119 estudios, incluyendo solo aquellos con diseños que aíslan la contribución de la EM o que comparan la EM con otro tratamiento. El mayor porcentaje de los ensayos considerados se centran en el campo de las adicciones y en comportamientos saludables. De este análisis se extraen interesantes conclusiones:
- -
En cuanto a su eficacia, la EM ejerce pequeños pero importantes efectos positivos en una amplia gama de problemas, aunque muestra una potencia diferente según las áreas y no funciona en todos los casos. El 75% de los estudios obtienen una mejora y solo el 25% muestran tamaños de efecto que van de cero a resultados muy negativos. La EM demostró su eficacia no solo en consumo de sustancias tóxicas, sino también en la adicción al juego, o mejora de conductas saludables. Además, se asocia con beneficios positivos en las medidas de bienestar general. Comparándola con otras intervenciones, es sin duda superior a no tratamiento mostrando ventaja en 11 de los 14 comportamientos específicos analizados al ser comparada con «tratamientos débiles» (entrega de material escrito o tratamiento habitual inespecífico), independientemente de la gravedad de los síntomas, la edad o el sexo.
- -
La EM es coste-efectiva, produce los mismos efectos que otros tratamientos activos y específicos sin consumir más recursos, pudiendo incluso requerir menos tiempo para lograr resultados similares.
- -
Sus efectos son duraderos, ya que no hubo diferencias en los resultados medidos inmediatamente después del tratamiento, o hasta un año después de concluir el mismo.
- -
Más tiempo de tratamiento parece relacionarse con mejores resultados, aunque con los datos existentes hasta el momento no se pueden sugerir mínimos o máximos de dosis de EM.
- -
Los resultados señalan que la EM puede ser particularmente eficaz en las minorías étnicas, especialmente en grupos que han sufrido rechazo social, porque adopta un enfoque humanista que premia la autodeterminación.
Por último, una reciente revisión de Thompson et al.25 que examina los estudios publicados entre 1999 y 2009 concluye que la EM es un medio atractivo y eficaz para lograr cambios en el comportamiento con un potencial muy prometedor para mejorar la salud cardiovascular, pero todavía restan ciertas lagunas que deberán ser abordadas. Incide en la necesidad de garantizar una formación adecuada de los profesionales que utilizan la EM.
Entrevista motivacional y atención primaria de saludLos profesionales de atención primaria de salud (APS) tienen un papel protagonista en el campo de la promoción de la salud y prevención de la enfermedad. En nuestro país, alrededor del 80% de la población ha consultado al médico de familia en un año, con una frecuentación real de 6,7 consultas/usuario y año26. Este hecho, junto con la naturaleza longitudinal de la APS, hace que los profesionales dispongan de múltiples oportunidades de intervención con el fin de promover cambios hacia conductas más saludables.
El número de ensayos clínicos desarrollados en APS a día de hoy para tratar de demostrar la aplicabilidad y eficacia de la EM es ya de una importancia considerable. Sin embargo, todavía resulta difícil extraer conclusiones en este ámbito.
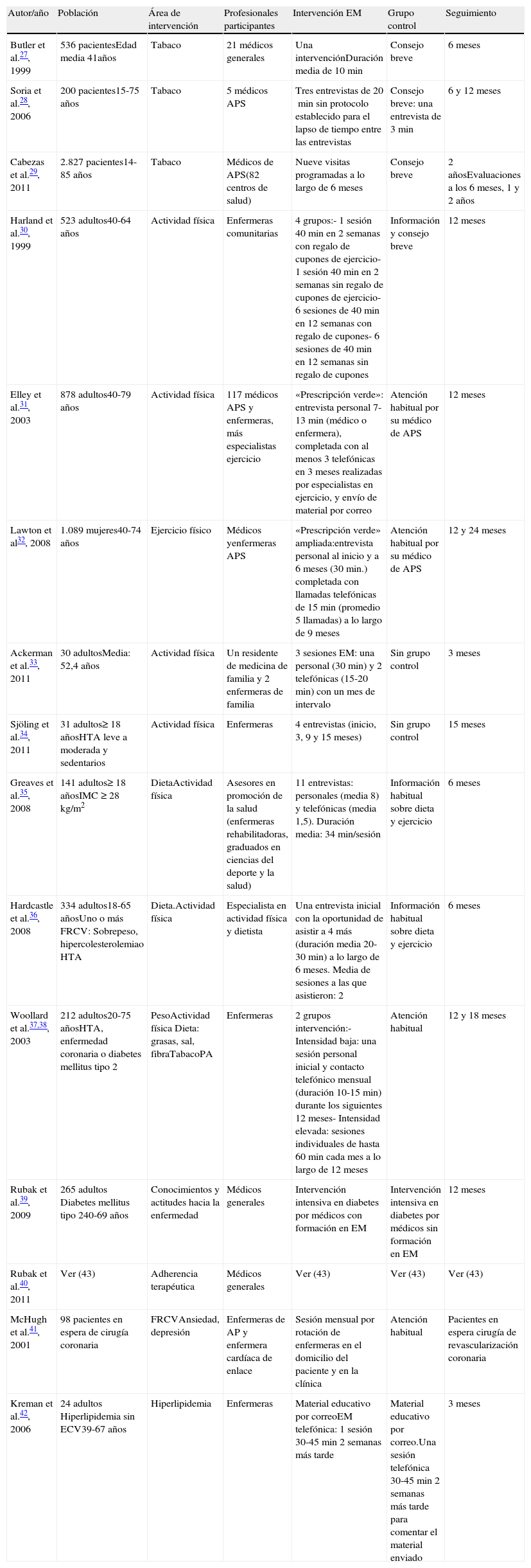
La tabla 3 muestra los estudios más relevantes realizados en el entorno de APS.
Estudios sobre entrevista motivacional en atención primaria
| Autor/año | Población | Área de intervención | Profesionales participantes | Intervención EM | Grupo control | Seguimiento |
| Butler et al.27, 1999 | 536 pacientesEdad media 41años | Tabaco | 21 médicos generales | Una intervenciónDuración media de 10min | Consejo breve | 6 meses |
| Soria et al.28, 2006 | 200 pacientes15-75 años | Tabaco | 5 médicos APS | Tres entrevistas de 20min sin protocolo establecido para el lapso de tiempo entre las entrevistas | Consejo breve: una entrevista de 3min | 6 y 12 meses |
| Cabezas et al.29, 2011 | 2.827 pacientes14-85 años | Tabaco | Médicos de APS(82 centros de salud) | Nueve visitas programadas a lo largo de 6 meses | Consejo breve | 2 añosEvaluaciones a los 6 meses, 1 y 2 años |
| Harland et al.30, 1999 | 523 adultos40-64 años | Actividad física | Enfermeras comunitarias | 4 grupos:- 1 sesión 40min en 2 semanas con regalo de cupones de ejercicio- 1 sesión 40min en 2 semanas sin regalo de cupones de ejercicio- 6 sesiones de 40min en 12 semanas con regalo de cupones- 6 sesiones de 40min en 12 semanas sin regalo de cupones | Información y consejo breve | 12 meses |
| Elley et al.31, 2003 | 878 adultos40-79 años | Actividad física | 117 médicos APS y enfermeras, más especialistas ejercicio | «Prescripción verde»: entrevista personal 7-13min (médico o enfermera), completada con al menos 3 telefónicas en 3 meses realizadas por especialistas en ejercicio, y envío de material por correo | Atención habitual por su médico de APS | 12 meses |
| Lawton et al32, 2008 | 1.089 mujeres40-74 años | Ejercicio físico | Médicos yenfermeras APS | «Prescripción verde» ampliada:entrevista personal al inicio y a 6 meses (30min.) completada con llamadas telefónicas de 15min (promedio 5 llamadas) a lo largo de 9 meses | Atención habitual por su médico de APS | 12 y 24 meses |
| Ackerman et al.33, 2011 | 30 adultosMedia: 52,4 años | Actividad física | Un residente de medicina de familia y 2 enfermeras de familia | 3 sesiones EM: una personal (30min) y 2 telefónicas (15-20min) con un mes de intervalo | Sin grupo control | 3 meses |
| Sjöling et al.34, 2011 | 31 adultos≥ 18 añosHTA leve a moderada y sedentarios | Actividad física | Enfermeras | 4 entrevistas (inicio, 3, 9 y 15 meses) | Sin grupo control | 15 meses |
| Greaves et al.35, 2008 | 141 adultos≥ 18 añosIMC ≥ 28 kg/m2 | DietaActividad física | Asesores en promoción de la salud (enfermeras rehabilitadoras, graduados en ciencias del deporte y la salud) | 11 entrevistas: personales (media 8) y telefónicas (media 1,5). Duración media: 34min/sesión | Información habitual sobre dieta y ejercicio | 6 meses |
| Hardcastle et al.36, 2008 | 334 adultos18-65 añosUno o más FRCV: Sobrepeso, hipercolesterolemiao HTA | Dieta.Actividad física | Especialista en actividad física y dietista | Una entrevista inicial con la oportunidad de asistir a 4 más (duración media 20-30min) a lo largo de 6 meses. Media de sesiones a las que asistieron: 2 | Información habitual sobre dieta y ejercicio | 6 meses |
| Woollard et al.37,38, 2003 | 212 adultos20-75 añosHTA, enfermedad coronaria o diabetes mellitus tipo 2 | PesoActividad física Dieta: grasas, sal, fibraTabacoPA | Enfermeras | 2 grupos intervención:- Intensidad baja: una sesión personal inicial y contacto telefónico mensual (duración 10-15min) durante los siguientes 12 meses- Intensidad elevada: sesiones individuales de hasta 60 min cada mes a lo largo de 12 meses | Atención habitual | 12 y 18 meses |
| Rubak et al.39, 2009 | 265 adultos Diabetes mellitus tipo 240-69 años | Conocimientos y actitudes hacia la enfermedad | Médicos generales | Intervención intensiva en diabetes por médicos con formación en EM | Intervención intensiva en diabetes por médicos sin formación en EM | 12 meses |
| Rubak et al.40, 2011 | Ver (43) | Adherencia terapéutica | Médicos generales | Ver (43) | Ver (43) | Ver (43) |
| McHugh et al.41, 2001 | 98 pacientes en espera de cirugía coronaria | FRCVAnsiedad, depresión | Enfermeras de AP y enfermera cardíaca de enlace | Sesión mensual por rotación de enfermeras en el domicilio del paciente y en la clínica | Atención habitual | Pacientes en espera cirugía de revascularización coronaria |
| Kreman et al.42, 2006 | 24 adultos Hiperlipidemia sin ECV39-67 años | Hiperlipidemia | Enfermeras | Material educativo por correoEM telefónica: 1 sesión 30-45min 2 semanas más tarde | Material educativo por correo.Una sesión telefónica 30-45min 2 semanas más tarde para comentar el material enviado | 3 meses |
AP: atención primaria; ECV: enfermedad cardiovascular; EM: entrevista motivacional; FRCV: factores de riesgo cardiovascular; HbA1c: hemoglobina glucosilada; HTA: hipertensión arterial; IMC: índice de masa corporal; min: minutos.
Destacan 3 grandes estudios dirigidos a pacientes fumadores. El primero27 compara una intervención motivacional realizada por médicos de familia con el consejo breve. Se obtuvo un mayor porcentaje de abstención autorreferida en el último mes entre los fumadores que recibieron EM, pero sin alcanzar significación estadística. Sin embargo, pocos abandonaron el consumo de tabaco. Los autores señalan que una capacitación más intensiva de los profesionales podría producir mejores resultados.
El segundo ensayo clínico, realizado por Soria et al.28, compara la EM frente al consejo breve. En ambos grupos, a los pacientes con gran dependencia de la nicotina se les ofreció la posibilidad de tratamiento farmacológico concomitante. La eficacia de las intervenciones se valoró midiendo el número de cigarrillos/día, el grado de dependencia a la nicotina y nivel de CO en aire espirado. Los resultados mostraron que la intervención motivacional fue más exitosa que el consejo antitabaco, con una abstinencia del 18,4% a los 12 meses frente al 3,4% en el grupo control. Las diferencias en la frecuencia de la intervención en ambos grupos (3 sesiones en el grupo experimental frente a una en el grupo control) indican que la intensidad de la intervención puede ser responsable del mayor grado de abstinencia en el grupo de EM. Los autores consideran que los mejores resultados obtenidos con respecto al estudio de Butler et al.27 pueden atribuirse en parte al hecho de que los profesionales que realizan las entrevistas fueron los médicos de APS habituales de los pacientes. Otra diferencia importante radica en la intensidad de la intervención: 3 entrevistas en el estudio de Soria frente a una sola en el de Butler.
Finalmente, un estudio multicéntrico realizado por Cabezas et al.29 a través de la Red de Actividades Preventivas y Promoción de la Salud en Atención Primaria (redIAPP) evaluó una intervención intensiva durante 6 meses siguiendo las directrices de la EM y con apoyo de agentes farmacológicos. La intervención mostró ser eficaz a largo plazo, con una pequeña, pero estadísticamente significativa, mayor tasa de abstinencia continua de un año tras 2 años de seguimiento.
Ejercicio, dieta y pesoUn gran número de enfermedades crónicas están relacionadas con comportamientos asociados con la inactividad, una mala alimentación y la obesidad. No resulta sorprendente por tanto el predominio de ensayos clínicos que han focalizado su atención en intervenciones de promoción de hábitos saludables de dieta, ejercicio y control de peso.
Harland et al.30 evaluaron la eficacia de las combinaciones de 3 métodos para promover la actividad física en adultos sedentarios, comparando 2 intervenciones motivacionales de diferente intensidad con un grupo control que recibía consejo breve. Observaron una mejora significativa de la actividad en los grupos de intervención en relación con los controles a las 12 semanas, sin diferencias entre la intervención motivacional de mayor o menor intensidad. Al año de seguimiento, no hubo diferencias en la actividad física entre los grupos de intervención y el grupo control, debido tanto a un decaimiento de los efectos en el grupo de intervención como a una ligera mejoría en el grupo control. Una limitación de este estudio es que el número medio de sesiones de EM en el grupo de intervención más intensiva fue solo 3 de las 6 posibles.
Elley et al.31 evalúan, en un ensayo aleatorio, la eficacia a largo plazo de una intervención de asesoramiento sobre actividad física por medio de entrevistas personales y telefónicas. Observaron un aumento significativo en el grupo de intervención en la actividad física y el gasto total de energía, así como en la salud general, función física, vitalidad y dolor corporal. Se evidenció una tendencia hacia la disminución de la presión arterial en el grupo de intervención, pero sin diferencia significativa con el grupo control, como tampoco en el cambio en el riesgo coronario. Los autores consideran que la intervención es sostenible en la práctica médica general.
En la misma línea, Lawton et al.32 evalúan la eficacia de una intervención en APS basada en la prescripción de ejercicio en mujeres relativamente inactivas. Aunque ambos grupos aumentaron su actividad física, una mayor proporción alcanzó la meta de 150 min semanales en el grupo de intervención a los 12 meses, con niveles decrecientes pero todavía significativamente diferentes a los 2 años.
Un estudio realizado por Ackerman et al.33 trataba de comprobar si los adultos que reciben una breve EM por su médico de familia avanzan en las etapas del cambio en relación con aumentar su actividad física. El 80% de los participantes avanzaron al siguiente estadio de cambio y aumentaron su actividad. A pesar de sus importantes limitaciones (muestra pequeña y ausencia de grupo control) el estudio aporta evidencia de que la EM puede ser implementada en APS y además con una coste-efectividad aceptable.
Sjöling et al.34 publicaron recientemente un estudio combinando EM y prescripción de actividad física en sujetos con hipertensión leve a moderada. Observaron reducciones significativas en la presión arterial, frecuencia cardíaca, peso, índice de masa corporal y perímetro abdominal, así como en la captación máxima de oxígeno. La calidad de vida relacionada con la salud indicó también una mejora en función física, vitalidad y dolor corporal. Sin embargo, aunque este estudio proporcionó datos muy interesantes, no permite extraer conclusiones firmes ya que se concibió como un estudio piloto.
Greaves et al.35 analizaron si un programa basado en EM en pacientes con sobrepeso captados en APS logra reducir el riesgo de diabetes mediante la pérdida de peso y aumento de actividad física en mayor medida que la intervención habitual. Una proporción significativamente mayor en el grupo de intervención alcanzó la meta del 5% de pérdida de peso. En cuanto a actividad física, no hubo diferencias significativas. La principal limitación de este estudio es su corto periodo de seguimiento (6 meses).
Un ensayo clínico para comprobar la eficacia para reducir los factores de riesgo cardiovascular (FRCV)36 también compara un abordaje motivacional con el estándar. El grupo de intervención incrementó significativamente su nivel de actividad física, produciéndose una reducción de peso, presión arterial y colesterol sérico. Estos efectos fueron mayores en los que asistieron a mayor número de sesiones.
Enfermedades crónicasWoollard et al.37,38 trataron de demostrar cómo un programa implementado por enfermeras de APS con entrenamiento intensivo (170 h de formación) en técnicas de counseling utilizando la EM podría reducir los FRCV en pacientes con riesgo vascular elevado. En contra de lo esperado, los resultados no muestran diferencias significativas entre los grupos de intervención (2 grupos con distinto número y duración de las sesiones) ni con el grupo control. Se observaron mejoras en la dieta y perfil lipídico en los 3 grupos pero sin diferencias significativas, así como tampoco en el grado de control de la presión arterial38 a los 12 y 18 meses, aunque sí hubo una reducción en el número de fármacos antihipertensivos en el grupo con la intervención de mayor intensidad. Por tanto, un programa formativo intensivo de las enfermeras no ha mostrado beneficios en relación con la atención de rutina proporcionada por los médicos generales interesados.
Con el fin de examinar si la formación en EM de los médicos generalistas mejora en pacientes con diabetes mellitus tipo 2 el conocimiento de su enfermedad, sus creencias sobre prevención y tratamiento, y su motivación para el cambio de comportamiento, Rubak et al.39 diseñaron un ensayo con asignación aleatoria de los profesionales a 2 grupos, uno con y otro sin formación en EM. Las conclusiones indican que, en los pacientes de los médicos con formación específica, se obtiene una mejora significativa en los aspectos mencionados. En un seguimiento posterior, los mismos autores evidencian una adherencia terapéutica cercana al 100%, así como una mejora significativa en las cifras de HbA1c, pero sin diferencias entre en ambos grupos40. Los autores atribuyen estos resultados al hecho de que los profesionales del grupo control pueden haber tomado los elementos básicos de EM, y los médicos formados en EM utilizaron menos de 2 de cada 3 consultas previstas. El seguimiento de este estudio a 5 años revelará si la EM tiene efectos durante un periodo de tiempo más largo.
McHugh et al.41 estudiaron la efectividad de un programa de cuidado compartido dirigido por enfermeras para mejorar los FRCV y el estado de salud en los pacientes en espera de cirugía de revascularización coronaria. En comparación con los pacientes que recibieron la atención habitual, los participantes del programa probado mejoraron en el manejo de los FRCV, la ansiedad y la depresión, así como en la percepción de su estado de salud.
En el estudio de Kreman et al.42 se examinan los efectos de una intervención telefónica basada en EM en personas con hiperlipidemia. A los 3 meses hubo una reducción significativa en el colesterol total y colesterol LDL en el grupo de intervención. En el grupo control, aunque hubo una disminución, no fue estadísticamente significativa. El pequeño tamaño de la muestra y el breve periodo de seguimiento impiden extraer conclusiones consistentes de este ensayo.
Como conclusión final de esta revisión resaltamos que las numerosas evidencias indican que la EM puede ser incorporada en una amplia gama de intervenciones de promoción de la salud y prevención de la enfermedad, y parece tener una aplicación potencial a través de diversos profesionales y centros de atención sanitaria, incluyendo los de APS. De los metaanálisis existentes se desprende además la presencia de un efecto positivo de la EM en un elevado número de ensayos al compararse con lo que podemos llamar «tratamiento habitual», y la mejora con el aumento de la intensidad (cantidad de entrevistas), pareciendo ser eficaz incluso con breves encuentros. Sin embargo, como sus autores reconocen, la EM no es una panacea para el abordaje de todas las situaciones y problemas a los que debe enfrentarse el profesional de salud.
La investigación en este campo presenta una serie de problemas identificados que son comunes a la mayoría de estudios: tamaños de muestra pequeños, falta de poder estadístico o validación inadecuada de las medidas. Asimismo, en muchas ocasiones no se proporciona información sobre la calidad de la intervención aplicada y mucho menos se documenta la fidelidad de su aplicación ni los instrumentos de medida de la misma, como tampoco la formación de los profesionales que utilizan la EM.
Son necesarios pues estudios de calidad metodológica adecuada que arrojen más luz y confirmen la utilidad y aplicabilidad de la EM en distintos ámbitos, en particular en el entorno de APS, con las limitaciones de tiempo y la gran variabilidad de problemas y población atendida y en un contexto como el actual que no podemos considerar como el más propicio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.