Caracterizar la situación actual del médico gestor de la demanda (MGD) en la atención primaria de salud (APS), desde las percepciones de aquellos que cumplen ese rol, sus pares médicos y los directivos de los centros de salud familiar (CESFAM).
DiseñoEstudio transversal cualitativo con enfoque de teoría fundamentada.
EmplazamientoCuatro CESFAM del Servicio de Salud Metropolitano Sur Oriente en Santiago, Chile.
ParticipantesMédico gestor de la demanda, médicos generales y directores de CESFAM.
MétodoSe utilizó la entrevista semiestructurada y el grupo de discusión como técnica de recolección de datos. Se realizó codificación abierta, axial y selectiva con el apoyo del software NVivo v.12.
ResultadosEl MGD realiza en la práctica más funciones que las definidas para el cargo por el Ministerio de Salud, generando una sensación de falta de tiempo para realizar su labor, lo que representa su principal barrera en el trabajo y refleja la falta de apoyo institucional que reciben de sus jefaturas. Entre estas funciones invisibles están: retroalimentar al equipo médico, liderar reuniones clínicas y generar protocolos de referencia. Para el buen desempeño del MGD es necesario contar con competencias técnicas y ser reconocido por sus pares. Se estimó que el médico de familia es el profesional más apto para el cargo. La labor del MGD está limitada por factores institucionales como las listas de espera, la falta de especialistas y la baja coordinación entre niveles asistenciales.
ConclusionesEstandarizar las funciones del MGD es un elemento necesario para su consolidación y lograr cumplir los objetivos de mantener la continuidad del cuidado en la población.
Characterize the current situation of the demand manager physician (DMP) in primary health care (PHC), from the perceptions of those who fulfill this role, their medical peers and the directors of the family health centers (CESFAMs).
DesignQualitative cross-sectional study with a grounded theory approach.
SiteFour CESFAMs from the South East Metropolitan Health Service in Santiago, Chile.
ParticipantsDemand manager physician, general practitioners and directors of CESFAM.
MethodA semi-structured interview and discussion group were used as data collection technique. Open, axial, and selective coding was carried out with the support of the NVivo12 software.
ResultsIn practice, DMP performs more functions than those defined for the position by the Ministry of Health, generating the feeling of lack of time to carry out their work, what represents their main barrier at work and reflects the absence of institutional support they receive from their employees. Among these invisible functions are: providing feedback to the medical team, leading clinical meetings, and generating reference protocols. For the good performance of the DMP it is necessary to have technical skills and be recognized by their peers. It was estimated that the family doctor is the most suitable professional for the position. The work of the DMP is limited by institutional factors such as waiting lists, lack of specialists, and poor coordination between levels of care.
ConclusionsStandardizing the functions of the DMP is a necessary element for its consolidation and achieving the objectives of maintaining continuity of care in the population.
La Atención Primaria de Salud (APS) constituye la base y primer contacto al sistema de salud1–3. En Chile, el modelo de atención integral en salud familiar y comunitaria establece los principios fundamentales para el funcionamiento de la APS: integralidad, centrado en el usuario y continuidad del cuidado entre niveles asistenciales4,5.
Una baja coordinación y alta fragmentación del sistema puede disminuir la calidad de la atención y empeorar los resultados en salud6. En América Latina es reconocido que los niveles de fragmentación del sistema de salud, han tenido como efecto la entrega de servicios de salud de baja calidad técnica, un uso ineficiente de los recursos y una pérdida en la continuidad de la atención7,8.
Es por esto, que el país implementó el modelo de redes integradas de servicios de salud que tiene el propósito de mejorar la coordinación entre niveles, contribuyendo al desarrollo de sistemas de salud basados en la APS y a la prestación de servicios de salud más accesibles, equitativos, eficientes, de mejor calidad técnica y que satisfagan mejor las expectativas de la población9,10.
En Chile, el gestor de red es el responsable del funcionamiento de la red en su servicio de salud y la efectiva coordinación con otras redes, con el fin de satisfacer las necesidades de salud de la población a cargo11,12. Por su parte, cada Centro de Salud Familiar (CESFAM) de la APS cuenta con un médico gestor de la demanda (MGD), quien está a cargo de mejorar la resolutividad, así como mantener la continuidad del cuidado entre la APS, el nivel hospitalario y la prestación de servicios en otras instituciones12,13.
A pesar de esto, el MGD sigue teniendo roles diferenciados por CESFAM, los cuales no han sido suficientemente estudiados. Muchas veces asume diversas funciones para mejorar la coordinación del cuidado, específicamente en aquellas que apuntan a mejorar los procesos de transición de casos. Por ejemplo, utiliza funciones de gestión de casos entre niveles del sistema que en muchos de los países es realizado por profesionales de enfermería14 y, por otro lado, cumple una función de auditoría interna al realizar un control y retroalimentación a pares para mejorar los flujogramas clínicos que, generalmente, recae en las figuras de dirección15.
El objetivo de este trabajo es caracterizar la situación actual del MGD, desde las experiencias de aquellos que cumplen ese rol, sus pares que se desempeñan en APS, y los directivos de los CESFAM.
Participantes y métodosDiseñoEstudio cualitativo de método interpretativo, con enfoque de teoría fundamentada16. Se utilizó la entrevista semiestructurada y el grupo de discusión como técnica de recolección de datos. Las pautas de las entrevistas y grupo de discusión fueron elaboradas a partir de la bibliografía revisada. El guión se estructuró en 3 apartados: 1) Representaciones generales, que buscó conocer las percepciones iniciales de los participantes sobre la figura del médico gestor y su importancia para el sistema de salud; 2) Experiencia y juicio profesional, que exploró especificidades sobre las funciones y elementos para un buen desempeño del cargo y 3) Evaluación general y propuestas, donde se recogieron impresiones y recomendaciones de los actores en vista a las brechas percibidas. Las entrevistas se fueron ajustando en sus contenidos según los temas emergentes que iban surgiendo, permitiendo que aparecieran elementos nuevos en el estudio no considerados al inicio de la investigación. Las entrevistas en promedio duraron 25min (13 a 73min) y el grupo de discusión 50min.
El trabajo de campo fue realizado por el equipo investigador entre octubre de 2019 y enero de 2020. Las entrevistas fueron realizadas en los lugares de trabajo de los participantes. El protocolo de investigación fue aprobado por el Comité de Ético Científico de la Pontificia Universidad Católica de Chile (ID 190514003). Todos los participantes del estudio firmaron el correspondiente consentimiento informado.
Muestra y participantesSe realizó un muestreo teórico basado en la clasificación de distintos roles dentro de la APS que permitiera obtener información representativa de la gama de experiencias, perspectivas y comportamientos vinculados al tema de investigación, como es el propósito de los estudios cualitativos17,18. Es por esto que se definieron 3 grupos de entrevistados: médicos generales que se desempeñan en APS, MGD y directores de CESFAM, pertenecientes al Servicio de Salud Metropolitano Sur Oriente (SSMSO) en Santiago, Chile. Se consideraron como criterios de inclusión: experiencia de al menos 6 meses de ejercicio en el cargo para médicos generales y gestores y de 12 meses para directores, ser profesionales chilenos o extranjeros, contratados por jornada completa (44h semanales) a través de la Ley N.° 19.378 (Estatuto de la Atención Primaria) o de la Ley N.° 19.664 (Ley Médica).
AnálisisEl análisis de datos se realizó por los autores de la investigación a través de la metodología basada en la teoría fundamentada propuesta por Glaser16,17,19. Las entrevistas fueron grabadas en audio y transcritas de manera textual. Se realizó un análisis de forma concurrente con la recolección de los datos, identificando características relevantes que representen patrones claves, realizando una codificación abierta, axial y selectiva con el apoyo del software NVivo v.12. Se utilizaron además, memos teóricos, analíticos y descriptivos que sirvieron para la interpretación de los datos y la identificación de la categoría central20.
Con estos insumos y a través de un proceso inductivo se procedió hasta la emergencia de un marco teórico que permita dar una coherencia comprensiva a los hallazgos21. Los avances en la generación de la teoría se contrastaron de forma iterativa entre el análisis de los datos, la revisión de sus relaciones y potenciales generalizaciones, considerando fragmentos de los textos que representen puntos de convergencia, así como elementos atípicos o extremos dentro de lo expuesto por los distintos entrevistados.
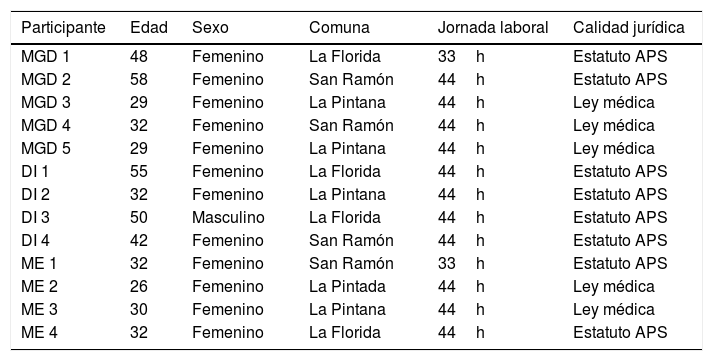
ResultadosLa muestra final estuvo compuesta por 13 personas (12 mujeres y un hombre), se realizaron 13 entrevistas semiestructuradas y un grupo de discusión en 3 comunas del SSMSO (La Florida, San Ramón y La Pintana) (tabla 1).
Caracterización de la muestra final de participantes
| Participante | Edad | Sexo | Comuna | Jornada laboral | Calidad jurídica |
|---|---|---|---|---|---|
| MGD 1 | 48 | Femenino | La Florida | 33h | Estatuto APS |
| MGD 2 | 58 | Femenino | San Ramón | 44h | Estatuto APS |
| MGD 3 | 29 | Femenino | La Pintana | 44h | Ley médica |
| MGD 4 | 32 | Femenino | San Ramón | 44h | Ley médica |
| MGD 5 | 29 | Femenino | La Pintana | 44h | Ley médica |
| DI 1 | 55 | Femenino | La Florida | 44h | Estatuto APS |
| DI 2 | 32 | Femenino | La Pintana | 44h | Estatuto APS |
| DI 3 | 50 | Masculino | La Florida | 44h | Estatuto APS |
| DI 4 | 42 | Femenino | San Ramón | 44h | Estatuto APS |
| ME 1 | 32 | Femenino | San Ramón | 33h | Estatuto APS |
| ME 2 | 26 | Femenino | La Pintada | 44h | Ley médica |
| ME 3 | 30 | Femenino | La Pintana | 44h | Ley médica |
| ME 4 | 32 | Femenino | La Florida | 44h | Estatuto APS |
APS: atención primaria de salud; DI: director; ME: médico general; MGD: médico gestor de la demanda.
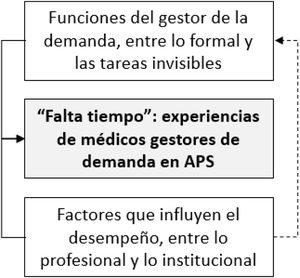
Se identificaron 3 categorías principales sobre la experiencia de los MGD que se presentan a continuación (fig. 1).
«Falta tiempo»: experiencias de los médicos gestores de las demandas en atención primaria de salud«Falta tiempo» fue la categoría identificada como central en el estudio y hace referencia al tiempo insuficiente que perciben los MGD para desarrollar la diversidad de funciones que involucra la gestión de la interconsulta (referencia), esto limita el alcance de sus funciones y es el principal factor de desempeño percibido de su trabajo. «También creo que el tema del horario [tiempo] es súper importante en el sentido que la sobrecarga asistencial con la que uno vive en APS es súper fuerte y termina generando un agotamiento de parte de todos y cuando uno no logra tener un espacio para hacer bien tu trabajo no te da ganas de hacer más cosas» (MGD3).
Esta falta de tiempo no es solo una experiencia de los MGD, sino que también de los médicos generales que tienen dificultades para re-emitir una referencia que ha sido corregida por el MGD. «Debiese haber un momento que estuviese protegido para interconsultas, que como normalmente te rebotan, tú estás con pacientes entonces las vas postergando tú también por no tener un espacio que esté protegido para revisar bien tu interconsulta y corregirla» (ME4).
Contar con este tiempo asignado es fundamental para relevar la importancia del MGD en cumplir su función de mejorar la calidad de la atención, la resolutividad de la APS y favorecer la continuidad de la atención clínica entre niveles asistenciales, lo que también refleja el apoyo institucional que los directivos entregan al trabajo del MGD.
Funciones del gestor de la demanda, entre lo formal y las tareas invisiblesLa principal tarea formal del MGD es la gestión de la interconsulta hacia el nivel secundario, debiendo evaluar su pertinencia según los criterios de referencia y clasificar el riesgo para asignar una prioridad de atención. «Cuando tú lees una interconsulta no estás viendo al paciente, te tienes que hacer una idea de lo que el otro vio y escribió, pero cuando lees tienes que sentir que se justifica esa derivación po’ o sea no me está mandando una derivación que no se justifica» (MGD1). «Eeh, también prioriza las enfermedades, por ejemplo, el cáncer se preocupa de que sea de alto riesgo, los deriva rápido y en menos de 15 días debería tener la atención, más o menos de eso se trata el rol del contralor [médico gestor de la demanda]» (MGD3).
Sin embargo, los MGD señalan tener otros roles —muchas veces no explicitados— más allá de la revisión de la interconsulta. Por ejemplo, retroalimentan a las jefaturas de programas y al equipo médico sobre la calidad y la pertinencia de las interconsultas, proceso fundamental para mejorar la resolutividad de la APS.
Por otro lado, los MGD contribuyen a organizar al equipo médico realizando retroalimentaciones a los médicos que generan interconsultas no pertinentes, coordinando reuniones médicas donde se discuten casos clínicos, protocolos clínicos locales y los criterios de referencia. Esta tarea también involucra realizar inducciones a médicos que se incorporan al centro de salud y en algunos casos coordinar con las jefaturas sanciones a médicos que persistentemente realizan derivaciones no pertinentes. «O sea, más que nada como en, en dirigir como un poco el cómo se están haciendo las cosas, porque finalmente es él quien decide si un paciente se va a quedar en nivel primario o se va a derivar al secundario, entonces igual puede decirte como “oye podrías hacer esto primero” como cosa de evitar una derivación muy temprana por las listas de espera y todo, entonces como que igual ayuda en ese sentido» (ME2).
Por último, en las entrevistas se observó una alta heterogeneidad del cargo incluso al interior de la misma comuna, al no tener horarios y funciones establecidas desde las jefaturas. «Como que no existimos, no hay una, no hay algo establecido de que diga el médico contralor es tal, hace tal cosa, tiene que tener ciertos requisitos, tanto tiempo, entonces es un ente, es como un fantasma» (MGD4).
En las experiencias sobre el desempeño del cargo de MGD, los actores identifican factores tanto profesionales como institucionales que influyen en su día a día. Entre los factores profesionales destaca las competencias técnicas, es decir, el conjunto de habilidades y destrezas con los que cuenta el MGD para ejercer su función. Esto requiere un alto nivel de capacitación en medicina ambulatoria en todo el ciclo vital, como también de experiencia clínica.
Sin embargo, los conocimientos no bastan para ejercer adecuadamente el cargo, también es necesario el reconocimiento de sus pares como un médico(a) con altas competencias y liderazgo, junto con eso es necesario tener habilidades blandas, entendidas como habilidades comunicacionales para dar retroalimentación efectiva y manejar situaciones difíciles, percibiéndose al médico de familia (MF) como el especialista más capacitado para la labor, por sobre el médico general. «O sea ella tiene un súper buen liderazgo y por eso te digo que en realidad nosotros nunca habíamos tenido un médico familiar, esta es la primera vez y realmente tú te das cuenta de la diferencia de lo que es tener la especialidad» (DI4).
Por otra parte, entre los factores institucionales, tener una buena coordinación con el nivel secundario es uno de los factores más importantes de la experiencia de los MGD. Esta coordinación se concreta en instancias de reunión periódica con el referente de nivel secundario encargado de analizar en conjunto criterios de referencia y contra-referencia, así como mantener al tanto de cambios en los protocolos. «Poder coordinar ordenadamente la red y que todos hablemos el mismo idioma, los mismos flujogramas y que tengamos claro que si se deriva de cierta forma se va a aceptar y si no aceptó, no se aceptó hay que ordenar eso para que funcione parejito en toda la red» (MGD3).
Las limitaciones del hospital en torno a los tiempos de espera, la falta de especialistas y la coordinación de protocolos de referencias se perciben como una barrera institucional que dificulta la continuidad entre niveles.
DiscusiónLa caracterización realizada por los entrevistados respecto al MGD en este estudio deja en evidencia el desafío que constituye el cargo. El MGD realiza íntegramente las funciones definidas por el Ministerio de Salud, sin embargo, se constató que, además existe transversalmente otras tareas no explicitadas y que también forman parte de su trabajo, lo que podría estar influyendo en la percepción de falta de tiempo como categoría central del estudio. Esto revela la necesidad de estandarizar a nivel nacional sus funciones y tiempos, siendo una posibilidad incluir al MGD en las orientaciones para la planificación y programación en red, lo que permitiría su implementación por los servicios de salud en todo el territorio nacional.
Considerando que el cargo de MGD se creó en el año 201422, los CESFAM se encontrarían aún en una fase de implementación y consolidación de la estrategia, lo que podría explicar la heterogeneidad percibida con relación a las funciones que desempeñan, inclusive entre distintos CESFAM dentro de la misma comuna.
El problema de la falta de tiempo en los profesionales de medicina es una preocupación ascendente en muchos países, donde se observa que las atenciones clínicas son cada vez más complejas y requieren más tiempo de dedicación administrativa, dado el número de cronicidades de los usuarios23. Un estudio realizado en Colombia determinó que uno de los problemas para la coordinación de la red asistencial relacionado a los factores organizativos era la falta de tiempo, la cual no solamente era reconocido por profesionales de APS, sino también por el nivel secundario y terciario24. Por otro lado, entre los directivos y tomadores de decisiones, existiría poca claridad respecto a los diferentes tipos de intervenciones como también su real impacto y recursos necesarios, lo cual produce que se invisibilicen funciones que cada vez son más relevantes para mantener la atención de una población con complejidad ascendente25,26.
El MF fue señalado como el más competente para desempeñar el cargo si se tuviese que escoger un especialista para el rol, lo que es concordante con las competencias definidas para la especialidad27–30 y refleja la consolidación del MF como líder dentro del equipo en APS.
Este es el primer estudio en Chile sobre los MGD, lo que abre la puerta al desarrollo de nuevas investigaciones que logren establecer estrategias de mejora al cargo. Sin embargo, es preciso señalar nuestras limitaciones, una de ellas es que fue desarrollado únicamente en el Servicio de Salud Metropolitano Sur Oriente, predominando además participantes del sexo femenino, lo que podría condicionar la extrapolación de los resultados al rol de todos los médicos gestores en Chile.
- -
La evaluación de la estrategia de redes integradas de servicios de salud en Chile, ha mostrado que la coordinación entre los distintos niveles del sistema de salud presenta aún brechas.
- -
El MGD fue creado el año 2014 por el Ministerio de Salud (MINSAL) para optimizar el proceso de referencia y contra-referencia en la APS.
- -
El MGD evalúa la pertinencia y prioridad de la referencia para dar continuidad del cuidado con otros prestadores de la APS y con otros niveles (secundario y terciario).
- -
El MGD realiza más funciones que las definidas por el MINSAL: retroalimenta a los médicos sobre la calidad de sus referencias, coordina reuniones clínicas y es un líder para su equipo.
- -
El tiempo para realizar sus funciones se percibe como escaso, lo que puede estar con relación a las funciones adicionales que realiza.
- -
Es necesario estandarizar desde el MINSAL todas las funciones que en la práctica realiza el MGD, brindando un tiempo adecuado.
El MGD es una figura relevante para la APS de reciente surgimiento que ha permitido lograr visibilizar la necesidad de nuevas y mejores intervenciones de coordinación del cuidado para satisfacer la demanda de complejidad ascendente de los usuarios, por lo tanto, la estandarización de sus funciones es un elemento necesario para su consolidación y lograr cumplir los objetivos de mantener la continuidad del cuidado en la población.
FinanciaciónColegio Médico de Chile, Regional Santiago (Fondo Concursable edición 2018).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A las/los directores de los centro de salud familiar de las comunas de la Pintana, La Florida y San Ramón por autorizar la realización de la investigación en sus centros.