Introducción
En las últimas décadas, en los países desarrollados la esperanza de vida se eleva a la vez que la utilización de servicios sanitarios. En la atención primaria (AP) en particular se observan incrementos del 17% (Encuesta Vasca de Salud, período 1992-1997) para un mismo número de habitantes1,2, con problemas de coste, demoras en la cobertura de servicios, desencuentro entre oferta-expectativas, dudas sobre coste-efectividad, equidad, calidad de los servicios y alta presión asistencial (la de España es de las más altas de Europa)3-8.
Algunos servicios públicos comienzan a abandonar el sistema de provisión basado en necesidades y recursos para aplicar un enfoque de «tratamiento de la demanda», en un intento de racionalizarla, identificar los tipos, los motivos y el abordaje más apropiados, incidir en los usuarios, los profesionales y la organización, con especial énfasis en proporcionar información real y equilibrada a los pacientes para conseguir su participación responsable, cambiar el marco social desde los derechos sanitarios a los compromisos compartidos (sobre qué se financia, quién, cómo y cuándo se utilizan los servicios) y una selección que escalone los cuidados con líneas de apoyo y la participación de enfermeras, farmacéuticos y médicos3,5,9-11.
El crecimiento de la demanda se relaciona con múltiples factores, cuya influencia se explica por modelos centrados en las características del individuo12 o en la interacción de redes sociales13. El modelo de Andersen12, el más utilizado en los servicios sanitarios14, establece factores predisponentes, factores facilitadores o barreras y factores de necesidad de cuidados, que disparan la decisión de utilizar los cuidados sanitarios. Según algunos autores, las características de la población explicarían el 50% de las variaciones de utilización, y factores del profesional y la organización el otro 50%10. En cambio, otros autores atribuyen el 82% de la frecuentación a la edad y el estado de salud15,16. Estas diferencias, unidas a variaciones de diseño y rigor metodológico en los estudios, hacen necesario conocer las características de cada población y de su sistema de provisión de servicios para diseñar estrategias de utilización de la demanda que garanticen su calidad y sostenibilidad17-22.
Los hiperfrecuentadores (HP) (definidos en algunos estudios como > 14 años y con más de 8 visitas/médico/año y en otros por un número de visitas superior a 2 desviaciones estándar de la media de frecuentación)15 son una parte importante de la demanda, ya que suponen el 12-21% de los pacientes de AP y causan el 46-50% de las consultas16,23,24. En estudios cuantitativos se ha descrito los determinantes fundamentales de su conducta y un perfil de personas de edad media, predominio femenino y múltiples problemas de salud (físicos crónicos y de salud mental), mientras que los factores del profesional o de la organización son factores favorecedores8,18,22,24-27.
Encontramos pocos estudios con metodología cualitativa en nuestra población en los que se haya abordado la visión personal de los HF sobre sus percepciones, actitudes o conducta. Este diseño puede ayudar a comprender cómo piensan, sienten y actúan los HF al complementar la visión del profesional, el investigador y el sistema sanitario para orientar la organización de los cuidados28,29.
Diseñamos una investigación con grupos focales para conocer los motivos, que según los propios HF, condicionan la utilización de consultas de AP, con el objetivo final de que dicho conocimiento ayude a organizar la demanda y la calidad de la asistencia a este grupo particular de pacientes.
Métodos
Tipo de diseño
Técnica de grupo focal (5 grupos) basada en las opiniones de los pacientes recogidas a través de la discusión en grupos pequeños.
Ámbito
Dos centros de salud de la ciudad de Sevilla, con un nivel socioeconómico medio-bajo y una población cercana a 45.000 usuarios. Muestreo intencional no probabilístico.
Población
Se seleccionó e incluyó a varones y mujeres mayores de 45 años, sin limitación por tipo o características de la enfermedad, con 2 perfiles preestablecidos (basados en las variables descritas25-27) según la edad y la afiliación al Servicio Andaluz de Salud (SSPA): a) varones y mujeres de 45-65 años, no pensionistas, y b) varones y mujeres > 65 años, pensionistas. Se conformaron 2 grupos por perfil y 4-12 participantes por grupo. Se añadió un quinto grupo para completar el perfil de > 65 porque sólo participaron 3 personas en uno de los grupos. Se realizaron sesiones de discusión de 1,5 horas, grabadas en vídeo, con un guión previo de preguntas relacionadas con las posibles causas de la conducta agrupadas en categorías.
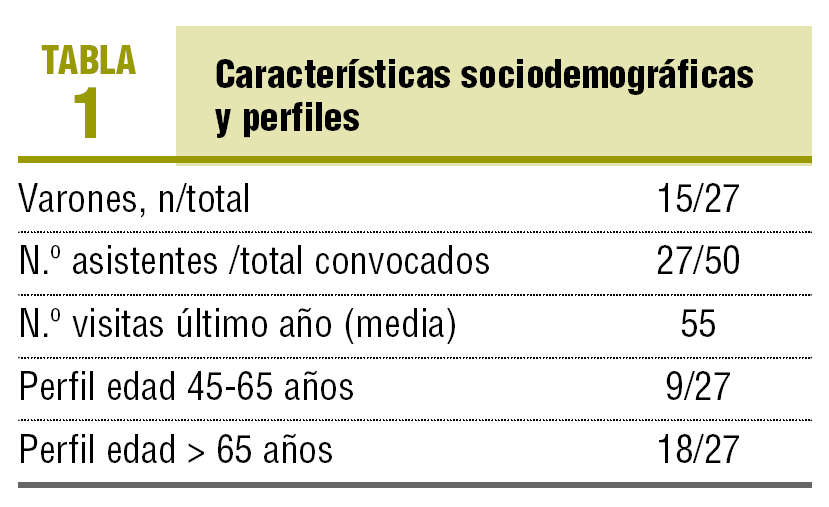
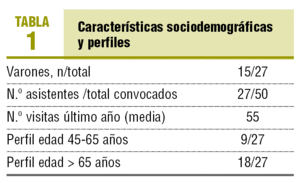
Las reuniones fueron conducidas por un moderador con experiencia en conducción de grupos, no conocido previamente por los participantes, y se recogieron las impresiones de un observador durante y después de las reuniones. Se evitó comunicar las opiniones de los investigadores a los participantes, ya que se buscaba su participación e interrelación espontánea (tablas 1 y 2).
Variables
Las variables de segmentación fueron la edad y la filiación; no se incluyó el sexo, pero en la selección se buscó un número equilibrado de varones y mujeres.
Análisis e interpretación
La valoración de las transcripciones se llevó a cabo en 3 fases (básica, intermedia, global) mediante la identificación de fragmentos de texto relevantes, la confección de un listado de conceptos, categorías y tipologías, y el análisis de contenidos relevantes por grupos y categorías buscando similitudes y contrastes en cada transcripción y en el conjunto. Se realizaron una elaboración y una síntesis independientes (por el moderador y el observador) con posterior ordenación, puesta en común y elaboración del marco y la hipótesis, que se contrastaron con las transcripciones y fueron validadas por otra investigadora respecto al marco teórico del estudio y con una nueva búsqueda actualizada de estudios.
Resultados
Se obtuvo información de 5 grupos, realizados entre el 26 de noviembre y el 12 de diciembre de 2003, de los cuales 3 grupos eran de edad > 65 años y 2 de 45-65 años. En total había 27 personas (tabla 1) con 55 visitas (media) en el último año.
La información recogida se presenta en 4 bloques (tabla 2) que se corresponden con los del guión de la entrevista (presentación, 4 bloques de preguntas sobre determinantes de conducta y resumen final de motivos más importantes), las hipótesis y el marco explicativo.
Percepción de la enfermedad o problema
El motivo por el que se acude al centro de salud se valora siempre como importante; las enfermedades cardiovasculares son más importantes que otras (dolor o problemas psíquicos) que afectan a la calidad de vida, pero la gravedad relativa de los diferentes problemas influye poco en su conducta (tabla 3, categorías 1-4). La edad avanzada y los problemas crónicos/múltiples se consideran razones lógicas e importantes para acudir más veces al centro de salud (tabla 3, categorías 5-8). Tanto los problemas físicos como los psicológicos se valoran como aceptables y lógicos, aunque los profesionales puedan considerar estos últimos como poco justificados (tabla 3, categorías 9-14).
Organización de la atención sanitaria (tabla 3, categorías 15-23)
Los entrevistados se manifestaron contentos con la atención recibida (sobre todo con los profesionales) y señalaron aspectos mejorables (urgencias en el centro de salud, esperas, trámites de bajas laborales, medicación y atención especializada), pero opinaron que estos factores influyen poco en la decisión de acudir al centro de salud; asimismo, las dificultades de accesibilidad pueden influir poco en el número de consultas, aunque provocan incomodidades y una mejor organización aumentaría algo la asistencia al centro de salud, aunque se compensaría al simplificar los trámites. El nivel económico no se considera importante para acudir, aunque podría influir en la utilización de los servicios privados.
Relación con el médico y la enfermera (tabla 3, categorías 24-30)
Se considera muy importante la confianza con el médico/enfermera, superior a la relación con los especialistas, ya que produce comodidad y satisfacción pero sin una influencia importante para acudir. Si la confianza no es adecuada, simplemente, cambian de profesional.
Personalidad, cultura y otros recursos (tabla 3, categorías 31-40)
La personalidad, la cultura, las creencias (creer en la medicina, la religión) y la experiencia previa en el centro de salud influyen poco a la hora de acudir a éste, mientras que creer en la organización y tener buenas experiencias tienden a aumentar el contacto; en cambio, la falta de apoyo familiar o de amigos se considera como un factor importante para acudir al centro de salud.
Hipótesis explicativa
Los factores relacionados con la necesidad de cuidados (percepción de necesidad física o psíquica o de apoyo emocional, tipo y duración de la enfermedad) son valorados por los participantes como «fundamentales» para explicar/determinar su conducta, ya que consideran que son una amenaza grave (problemas cardiovasculares), o deterioran su calidad de vida (osteoarticulares) o sus interacciones sociales (problemas emocionales). A éstos se unen (necesarios pero no suficientes) factores facilitadores (conocimiento, accesibilidad a los servicios, experiencias previas, actuación y buena relación con los profesionales) y predisponentes (pensamientos sobre la salud, personalidad, nivel económico, edad, sexo, red social) para tomar la decisión de utilizar los servicios. Algunos de estos pueden actuar como facilitadores/barreras para la decisión de utilización y para mantenerla.
Discusión
En opinión de los HP, el motivo fundamental de su conducta es su necesidad percibida junto con la expectativa de una respuesta eficaz, en concordancia con el modelo de Andersen12. Así, actuaciones dirigidas a estos factores podrían ser más efectivas para la demanda que actuaciones sobre factores poco modificables (edad, enfermedades crónicas) o factores de organización (accesibilidad, trámites burocráticos) y del profesional.
En los estudios con entrevistas semiestructuradas de Neal et al29 y Hogdson et al30 se valoran como factores fundamentales la necesidad percibida, las expectativas, la red de apoyo y los aspectos psicológicos, mientras que la accesibilidad y la relación con el profesional modulan la conducta de forma importante. Nuestro estudio difiere en que se concede menor influencia a la accesibilidad y la relación con el profesional. Los HF manifestaron estar muy satisfechos con la atención, lo cual puede haber actuado como un facilitador importante pese a ser valorado escasamente por los HF.
No segmentar por sexos o situación laboral y no haber realizado grupos con personas de baja frecuentación puede limitar la generalización de las opiniones de las personas que participaron en nuestro estudio (centros de salud urbanos, nivel socioeconómico medio-bajo, demanda alta), pero las condiciones de realización del estudio (pocos investigadores, sin financiación específica) nos han impedido ser más ambiciosos en el número de grupos incluidos. Además, nuestro objetivo se centraba en los HF como parte importante de la demanda y no en la población general que demanda los servicios. Reproducir el estudio en pacientes con niveles socioeconómicos altos, personas con baja utilización, profesionales y gestores sanitarios completaría la información sobre la demanda de servicios sanitarios.
A la luz de lo anterior concluimos que, en opinión de los HF, los determinantes principales de su conducta son sus expectativas y necesidades percibidas, y los factores moderadores, los aspectos organizativos y del profesional.
Agradecimientos
Queremos agradecer la ayuda de Dolores Alguacil Herrero, directora del DAP Sevilla, por su autorización y apoyo a la realización del estudio; de Ramón Fernández e Inmaculada Partido, por la grabación de las reuniones, y de las direcciones y unidades de Atención al Ciudadano de los centros de salud Candelaria y Pumarejo de Sevilla por su participación, así como a los pacientes y colaboradores que han participado desinteresadamente en el proyecto.
Lo conocido sobre el tema
• El desajuste entre oferta y demanda es uno de los mayores problemas que enfrentan los servicios sanitarios.
• La demanda generada por los pacientes hiperfrecuentadores supone una parte muy importante de dicho problema.
• Racionalizar la demanda supone actuar sobre el paciente, los profesionales o la propia organización de cuidados sanitarios.
Qué aporta este estudio
• Es el primer estudio empírico, en nuestro contexto, que analiza las opiniones de los pacientes hiperfrecuentadores sobre su propia conducta.
• Actuaciones dirigidas a factores considerados fundamentales por los pacientes, como la percepción de la enfermedad y las expectativas de ayuda, podrían ser más efectivas para racionalizar la demanda que las actuaciones sobre factores poco modificables (edad, enfermedades crónicas) o sobre factores de la organización, como accesibilidad y trámites burocráticos.
Correspondencia: J.A. Guerra.
Calle de la María, 26. 41008 Sevilla. España.
Correo electrónico: med010042@saludalia.com.
Manuscrito recibido el 30-7-2006.
Manuscrito aceptado para su publicación el 5-11-2006.