María es una mujer de 27 años de edad, secundigesta, con un embarazo normal, que acude a la consulta de atención primaria para su visita de seguimiento de embarazo, correspondiente a la semana 16 de gestación. En esta ocasión presenta un urocultivo positivo para Streptococcus agalactiae del grupo B.
Este cuadro se incluye dentro de las denominadas bacteriurias asintomáticas, que siguiendo las indicaciones de las guías de práctica clínica deben tratarse para prevenir complicaciones tanto en la madre como en el feto. El tratamiento de estos cuadros se realiza con antibióticos y nuevo control bacteriológico una semana después de haber finalizado el tratamiento, como cualquier bacteriuria asintomática.
María, preocupada por lo que esto pueda suponer para el buen desarrollo de su embarazo, nos plantea las siguientes cuestiones: ¿Qué es el estreptococo del grupo B (EGB)? ¿Hay riesgo de transmisión al feto? ¿Qué trastornos puede producir? ¿Cómo se diagnostica? ¿Cuál es el tratamiento? Si tuviera otro embarazo, ¿qué debería hacer mi médico de familia?
¿Qué es el estreptoco del grupo B?
El EGB es un microorganismo coco grampositivo, anaerobio facultativo, catalasa y oxidasa negativo, que forma parte de la flora normal del tracto gastrointestinal, desde donde puede llegar a colonizar la vagina y a veces el tracto urinario. Causa infecciones fundamentalmente en recién nacidos, embarazadas y adultos con enfermedades de base, y si no se aplican medidas profilácticas constituye la causa más frecuente de infección bacteriana perinatal de transmisión vertical en el mundo occidental2,7,8,9.
La incidencia de infección neonatal por EGB se encuentra en la actualidad en 3 por 1.000 recién nacidos vivos, con una mortalidad aproximada del 4-5%9. Dependiendo de la población en estudio, entre el 15 y el 40% de las mujeres gestantes presentan colonización vaginal por EGB en el momento del parto1,3,5,8. En nuestra población la tasa de colonización oscila entre el 11 y el 18,2%8.
¿Hay riesgo de transmisión al feto?
La colonización vaginal del EGB ocurre de forma intermitente y la transmisión de la madre al hijo se produce en el momento del parto, bien por vía ascendente en el útero materno, bien en el tracto genital de la madre al paso del feto. Se estima que la tasa de transmisión del EGB, si no se aplica quimioprofilaxis, oscila entre el 40 y el 73%; la cifra más recogida es la del 50%, aunque solamente un 1-2% de los recién nacidos desarrollarán enfermedad1,3,4,5,8,9. En embarazos en los cuales se realiza cesárea electiva antes del comienzo del parto, la tasa de transmisión maternofetal del EGB es muy baja8.
Existen varios factores asociados a un incremento del riesgo de transmisión del EGB al recién nacido1,3,4,5,8:
Hijo anterior con infección por EGB.
Prematuridad (< 37 semanas de gestación).
Rotura prolongada de membranas (> 18 h).
Fiebre intraparto.
Bacteriuria para EGB positiva en el transcurso del embarazo.
También se ha observado que en niños nacidos de mujeres con alta densidad de colonización vaginal por EGB y de mujeres con un título bajo de anticuerpos frente al EGB la tasa de colonización se incrementa8.
¿Qué trastornos puede producir?
La colonización de EGB puede dar lugar a trastornos tanto en la madre como en el feto2,7. En la madre puede ocasionar la aparición de corioamnionitis, endometritis posparto, infección de la herida quirúrgica tras cesárea e infecciones del tracto urinario. Por otro lado, se ha relacionado la bacteriuria por EGB durante el embarazo con un aumento del riesgo de parto pretérmino y de rotura prematura de membranas.
En el feto da lugar a la aparición de neumonía, meningitis y sepsis neonatal. El EGB es la primera causa de sepsis neonatal, cuya incidencia se estima en 3 casos por 1.000 nacidos vivos. La mortalidad de la infección neonatal por EGB es próxima al 10% de los afectados por el EGB (0,2-0,5 por 1.000 nacidos vivos).
¿Cómo se diagnostica?
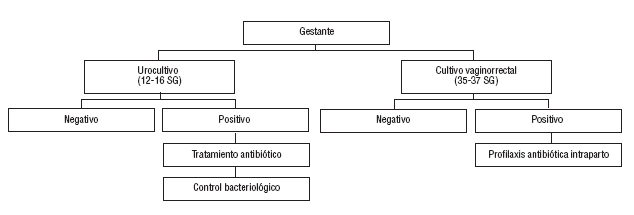
En todas las mujeres gestantes debe realizarse entra las semanas 12 y 16 de gestación, además del resto de determinaciones analíticas necesarias para el buen seguimiento del embarazo, un urocultivo para la detección de bacteriuria asintomática (fig. 1). Todas las guías de práctica clínica que recogen la evidencia científica recomiendan el cribado de EGB, mediante cultivo vaginal y rectal, entre las semanas 35 y 37 de gestación1,3,4,5,8. Si el parto se retrasara y hubieran transcurrido más de 5 semanas desde la toma de la muestra para el cultivo vaginal y rectal, se recomienda nueva realización del cultivo, dada la intermitencia de la colonización por EGB, ya que podría ser que el cultivo fuera negativo y, al haber transcurrido mucho tiempo, ya existiera colonización, y en este caso aumentaría el riesgo de infección neonatal8.
Fig. 1. Algoritmo diagnóstico terapéutico de la colonización por estreptococos del grupo B en gestantes.
Este cribado se realizará tomando una muestra con escobillón del tercio externo de la vagina y del ano (puede usarse el mismo escobillón, siempre y cuando la primera muestra recogida sea la vaginal), sin haber realizado previamente ninguna manipulación y sin utilizar espéculo. El escobillón se introducirá en su medio de transporte y se remitirá con una demora máxima de 24 h (a poder ser, se enviará el mismo día de la toma de la muestra) al laboratorio de microbiología.
En el laboratorio estos escobillones se cultivarán en medios de cultivo enriquecidos selectivamente para el EGB, como son el caldo BHI o Todd-Hewitt con colistina y ácido nalidíxico, o gentamicina y ácido nalidíxico. Tras esto se realizará un posterior subcultivo en agar sangre o en el medio Granada. Una alternativa es el cultivo directo de los escobillones en el medio Granada9.
Tras el cultivo no se considera necesaria la realización de un antibiograma de forma reglada, ya que hasta este momento no existen cepas de EGB resistentes a penicilinas8.
Si la gestante, como es el caso de nuestra paciente, ha presentado un urocultivo positivo para EGB durante el embarazo o ha tenido un hijo anterior con infección por el EGB, no sería necesaria la realización del cultivo vaginal y rectal entre las semanas 35 y 37 de gestación, ya que en estos casos estaría indicada directamente la profilaxis intraparto, independientemente del resultado del cultivo de exudado vaginal y rectal1,3,4,5,8.
¿Cuál es el tratamiento?
En caso de cultivo positivo para EGB en el exudado vaginal y rectal, no es necesario el tratamiento antibiótico durante el embarazo, sino que la intervención recomendada, para evitar la infección del recién nacido y sus complicaciones, es la profilaxis antibiótica al inicio del parto1,3,4,5,8. Siempre anotaremos en el documento de salud de la embarazada o cartilla maternal, en un lugar visible, el resultado positivo del exudado vaginal y rectal.
El tratamiento de una bacteriuria asintomática por EGB en una gestante, como es el caso de María, se realiza con antibióticos, según el antibiograma, y se comprueba su eficacia con un control bacteriológico una semana después de haber terminado el tratamiento indicado. Además, es necesaria la profilaxis antibiótica en el momento del parto para evitar la transmisión vertical al recién nacido.
Las indicaciones para la realización de profilaxis antibiótica intraparto con el fin de prevenir la infección neonatal por EGB son1,3,4,5,8:
Todas las gestantes con cultivo de exudado vaginal y rectal positivo para EGB.
Todas las gestantes con bacteriuria por EGB durante el embarazo, independientemente del resultado del cultivo vaginal y rectal o de si se le ha realizado.
Todas las gestantes con un hijo anterior con infección neonatal por EGB, independientemente del resultado del cultivo vaginal y rectal o de si se le ha realizado.
Existencia de fiebre intraparto (38 ºC o más).
Rotura de membranas de más de 18 h de evolución.
Parto en gestante con menos de 37 semanas de gestación en quien se desconoce la existencia o no de colonización por EGB.
La profilaxis antibiótica no estaría indicada en los siguientes casos:
Cultivo vaginal y rectal negativo en la presente gestación cuando no se cumple ninguno de los criterios de indicación de la profilaxis.
Cesárea programada, sin comienzo del parto y con membranas íntegras, aunque el cultivo haya sido positivo para EGB.
Parto tras más de 37 semanas de gestación sin factores de riesgo cuando no se haya realizado cultivo de exudado vaginal y rectal y se desconozca si existe o no colonización por EGB (en este caso se recomienda observación clínica del neonato).
La profilaxis antibiótica de la infección por EGB en el recién nacido se recomienda realizarla con1,3,4,5,8:
Penicilina G intravenosa, 5 millones de unidades al inicio del parto y 2,5 millones de unidades cada 4 h hasta su finalización (evidencia AII).
Como alternativa a la penicilina, si no se dispone de ésta, se recomienda ampicilina intravenosa, 2 g al inicio del parto y posteriormente 1 g cada 4 h hasta su finalización.
En gestantes alérgicas a betalactámicos la profilaxis se realizará con clindamicina intravenosa, a dosis de 900 mg/8 h, o con eritromicina intravenosa, a dosis de 500 mg/6 h, hasta la finalización del parto.
En caso de sospecha clínica de infección materna o neonatal, la administración de antibióticos adquiere carácter terapéutico, con lo que se amplía el espectro patógeno a cubrir y se deben utilizar antibióticos de más amplio espectro1,3,4,5,8.
Si tuviera otro embarazo, ¿qué debería hacer mi médico de familia?
Las actuaciones que el médico de familia debería realizar ante un nuevo embarazo serían:
Realización de urocultivo entre las 12 y 16 semanas de gestación para la detección de bacteriuria asintomática. Si el urocultivo fuera positivo, se indicaría tratamiento antibiótico, con urocultivo de control posterior. En estos casos no se efectúa cultivo de exudado vaginal y rectal en la semana 36 de gestación, ya que está directamente indicada la realización de profilaxis antibiótica intraparto para prevenir la infección neonatal.
Con urocultivo negativo, se realizará cultivo de exudado vaginal y rectal entre las semanas 35 y 37 de gestación. Si éste fuera positivo para EGB, sería necesaria la profilaxis antibiótica intraparto.
Si el recién nacido del embarazo en curso presentara infección neonatal por EGB, en el siguiente embarazo sería obligatoria la profilaxis intraparto, independientemente de la existencia o no de evidencias de colonización por EGB en ese embarazo.