El médico de familia se enfrenta diariamente con un gran número de personas; cada una de ellas portadora de una agenda propia con síntomas o aspectos que reflejan un determinado estado biopsicosocial, que debe interpretarse después mediante un complejo sistema de percepciones, asociaciones e interpretaciones, para realizar una adecuada valoración del cuadro y aplicar medidas de seguimiento y de atención1.
El abordaje paternalista clásico de la profesión médica marca claramente la conducta que debe seguirse ante cada caso2. Actualmente es necesario adoptar una conducta no paternalista e informativa, tanto por razones éticas y deontológicas3,4 como por el hecho de que los pacientes están cada vez más capacitados para convivir y responsabilizarse de sus problemas. Lo mismo ocurre con la terapéutica5. Las razones para ir al médico, las expectativas sobre la importancia de los signos y de los síntomas, la valoración que se hace de éstos, la interpretación del conjunto global percibido y por fin la orientación dada por el médico, en el que se confía, son los aspectos clave de la consulta. La adherencia del paciente depende de cómo se transmita la información y se desarrolle el encuentro6. Así pues, está justificado un estudio en profundidad de los motivos que llevan al paciente a la consulta y de los aspectos más importantes que éste quiere conocer sobre sus enfermedades o problemas de salud, en función del sexo, la edad, la profesión y la formación académica. Mediante la utilización de un cuestionario específicamente elaborado y validado, se ha realizado un estudio descriptivo sobre individuos que han dado su consentimiento tras un contacto personalizado con las encuestadoras mientras esperaban la consulta. El cuestionario es anónimo y el paciente lo autocumplimenta. La muestra de conveniencia y no probabilística se calculó para representar por sexos y grupos de edad a la población residente de la zona urbana del área de influencia del Centro de Salud de Eiras, según los resultados de un test piloto. Se distinguieron 2 grupos de edad para mayores y menores de 51 años, personas activas y no activas, y grupo de formación académica baja, media o superior.
Se estudió una muestra de 180 personas (tabla 1), con una edad media de 47,3 ± 17,0 años (no significativo por sexos), entre 18 y 93 años; 85 eran varones (47,2%) que, además de representar por grupos de edad y sexo a la población residente en esta área, también representaron a la población que acudió al centro en los diferentes días de la semana.
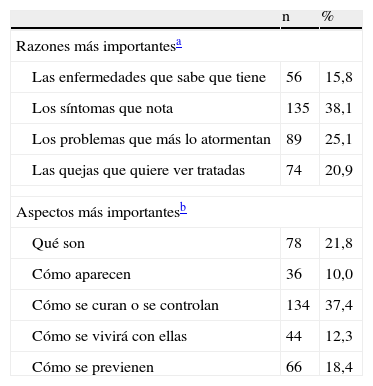
Razones de consulta cuando se acude al médico espontáneamente y aspectos más importantes que el paciente quiere conocer sobre sus enfermedades o dolencias
| n | % | |
| Razones más importantesa | ||
| Las enfermedades que sabe que tiene | 56 | 15,8 |
| Los síntomas que nota | 135 | 38,1 |
| Los problemas que más lo atormentan | 89 | 25,1 |
| Las quejas que quiere ver tratadas | 74 | 20,9 |
| Aspectos más importantesb | ||
| Qué son | 78 | 21,8 |
| Cómo aparecen | 36 | 10,0 |
| Cómo se curan o se controlan | 134 | 37,4 |
| Cómo se vivirá con ellas | 44 | 12,3 |
| Cómo se previenen | 66 | 18,4 |
Los pacientes refieren mayor preocupación por los síntomas, seguidos por los problemas y, por último, por las dolencias o las enfermedades. Los pacientes activos están más preocupados por los síntomas y las dolencias para las que solicitan tratamiento, mientras que los pacientes no activos lo están por los problemas. Los pacientes de más edad se preocupan más por las enfermedades que presentan, en el caso del varón, mientras que la mujer tiene una mayor preocupación e interés por las dolencias para las que solicita tratamiento. Los 2 aspectos más importantes que quieren conocer sobre sus enfermedades o dolencias son «cómo se curan o se controlan» y «qué son». Así, se puede concluir que los síntomas percibidos dominan la agenda de problemas de los pacientes que frecuentan la consulta de medicina familiar. Una adecuada comunicación mejora el tratamiento y puede evitar consultas reiteradas y complejas, con el consiguiente impacto sobre el gasto sanitario. La agenda del paciente no se debe considerar una barrera, sino que, por el contrario, es un hecho que el médico debe trabajar y percibir para mejorar la comprensión del paciente en un contexto de aprendizaje continuo.