Introducción. El síndrome neuroléptico maligno (SNM) es una entidad clínica poco frecuente1,2, caracterizada por la aparición de una tríada sintomática característica, en el contexto del inicio de un tratamiento con fármacos neurolépticos3. La presentación incompleta de los síntomas clínicos puede favorecer su infradiagnóstico. Así, pese a que la aparición de los nuevos neurolépticos de última generación (olanzapina y otros) parece que ha disminuido el riesgo de SNM, es de vital importancia la sospecha diagnóstica de dicho cuadro en pacientes en tratamiento con neurolépticos.
Caso clínico. Varón de 56 años ingresado en un centro asistencial de larga estancia, diagnosticado de esquizofrenia indiferenciada, independiente para las actividades de la vida diaria, y con una vida social y de relación estable. Seguía tratamiento crónico diario desde hacía más de 4 años con 400 mg de clometiazol, 15 mg de trifluoperazina y 10 mg de olanzapina.
Presentó, de forma súbita y sin desencadenante aparente, un cuadro de agitación psicomotriz y desorientación temporoespacial completa, hipotonía de extremidades y sudación profusa. Se le suspendió la medicación antipsicótica durante 24 h y fue tratado con 10 mg diazepam por vía intramuscular en su centro, desde donde, al no presentar mejoría, fue remitido al hospital de referencia.
En el servicio de urgencias hospitalario presentó estos hallazgos patológicos: tempreatura de 37,5 ºC; presión arterial de 160/80 mmHg; frecuencia cardíaca de 100 lat/min; valores de creatincinasa de 26.820 U/l; CK-MB: 460 U/l (un 1,71% de la CK total); lactógeno deshidrogenasa de 1.400 U/l; GOT de 342 U/l; GPT de 140 U/l; sistemático de orina con sangre de 3+ y 5-7 hematíes por campo, y aldolasa sérica de 195,3 U/l (valores normales, 1-7,6 U/l). Se instauró tratamiento de mantenimiento con fluidoterapia salina hipertónica, que consistió en 2,5 mg de haloperidol por vía intravenosa, 25 mg de levomepromazina por vía intramuscular y 1 g de metamizol por vía intravenosa, y se le diagnosticó de delirio sin filiar y posible SNM.
La evolución del paciente durante su ingreso fue favorable: cedió la agitación en 24 h, presentó febrícula de hasta 37,6 ºC, autolimitada, y no requirió cuidados intensivos o críticos.
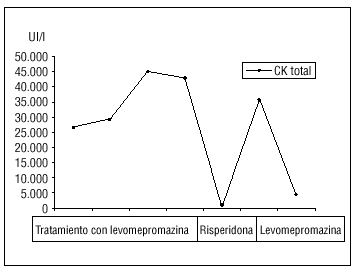
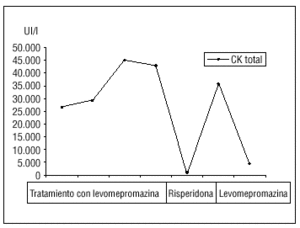
La evolución de las cifras de CK se expone en la figura 1. Cabe destacar el descenso progresivo de dichas cifras con el tratamiento de mantenimiento y el rebrote sufrido tras la introducción de risperidona por vía oral. Tras la retirada de este tratamiento y la reintroducción de la levomepromazina (utilizada en el servicio de urgencias sin efectos secundarios colaterales), volvieron a normalizarse las cifras de CK, y el paciente fue dado de alta al octavo día de ingreso, con analítica dentro de los límites de la normalidad y tratamiento de mantenimiento con 25 mg diarios de levomepromazina por vía oral.
FIGURA 1. Evolución de la creatincinasa total.
Discusión y conclusiones. La sospecha clínica del SNM es esencial ante la presentación de cuadros clínicos compatibles con dicho proceso. En este caso el paciente presenta un clínica incompleta, aun cuando llega a cumplir los criterios diagnósticos establecidos por Levenson et al4, pero no así los planteados por Keck et al5. La agitación inicial del cuadro no mejoró tras la administración de benzodiacepinas y sí lo hizo con neurolépticos como el haloperidol y, sobre todo, con la levomepromazina, tratamiento de mantenimiento con el que el paciente fue dado de alta.
Planteamos la duda del diagnóstico de SNM en este caso con clínica incompleta, que puede considerarse un SNM-like o light. La ausencia de fiebre podría explicarse debido a la falta de rigidez muscular. La prueba diagnóstica de confirmación de la etiología del cuadro fue el rebrote del pico de CK tras la introducción de la risperidona por vía oral6. Pese a ello, y tras la posterior reintroducción de la levomepromazina por vía oral, la evolución del cuadro fue satisfactoria y el paciente fue dado de alta el octavo día de ingreso, asintomático y con valores de CK cerca de los límites de la normalidad.
La evolución posterior del enfermo no ha sufrido variaciones, y ha permanecido asintomático 6 meses después de este episodio, con tratamiento oral con levomepromazina a dosis de 25 mg/día como única medicación antipsicótica.