Introducción. La mayor parte de las infecciones de las vías aéreas son autolimitadas, y las revisiones recientes sugieren que el beneficio de los antibióticos es marginal en las sinusitis agudas1. Sin embargo, su prescripción es muy elevada en nuestro país; por ejemplo, Picazo et al2 encontraron una tasa de prescripción antibiótica del 92% en esta infección.
Objetivo. Investigar si una intervención basada en una mejora de la calidad asistencial consigue disminuir la prescripción de antibióticos en la sinusitis en España.
Diseño. Estudio de control de calidad con un diseño controlado no aleatorizado.
Emplazamiento. Atención primaria de salud.
Participantes. Un total de 54 médicos registraron todos los pacientes mayores de 14 años con infecciones sinusales durante 3 semanas (15 días laborables).
Intervenciones. Un total de 17 médicos efectuaron la auditoría antes (año 2002) y después (2005) de una intervención que consistía en feedback de los resultados obtenidos en el registro anterior por cada uno de los médicos participantes y se efectuó una sesión educacional interactiva sobre el manejo de las infecciones de vías aéreas altas de acuerdo con las guías de práctica clínica existentes. Además, para ayudar a los clínicos en diferenciar la etiología viral de la bacteriana se les instruyó en la utilización de la proteína C reactiva en sangre capilar (Orion QuickRead CRP). Los otros 37 médicos participaron como grupo control (año 2005).
Mediciones principales. Antibióticos prescritos y tipo de antibiótico. Se clasificaron los antibióticos según la clasificación anatómico-terapéutico-química (ATC) definida por la Organización Mundial de la Salud3.
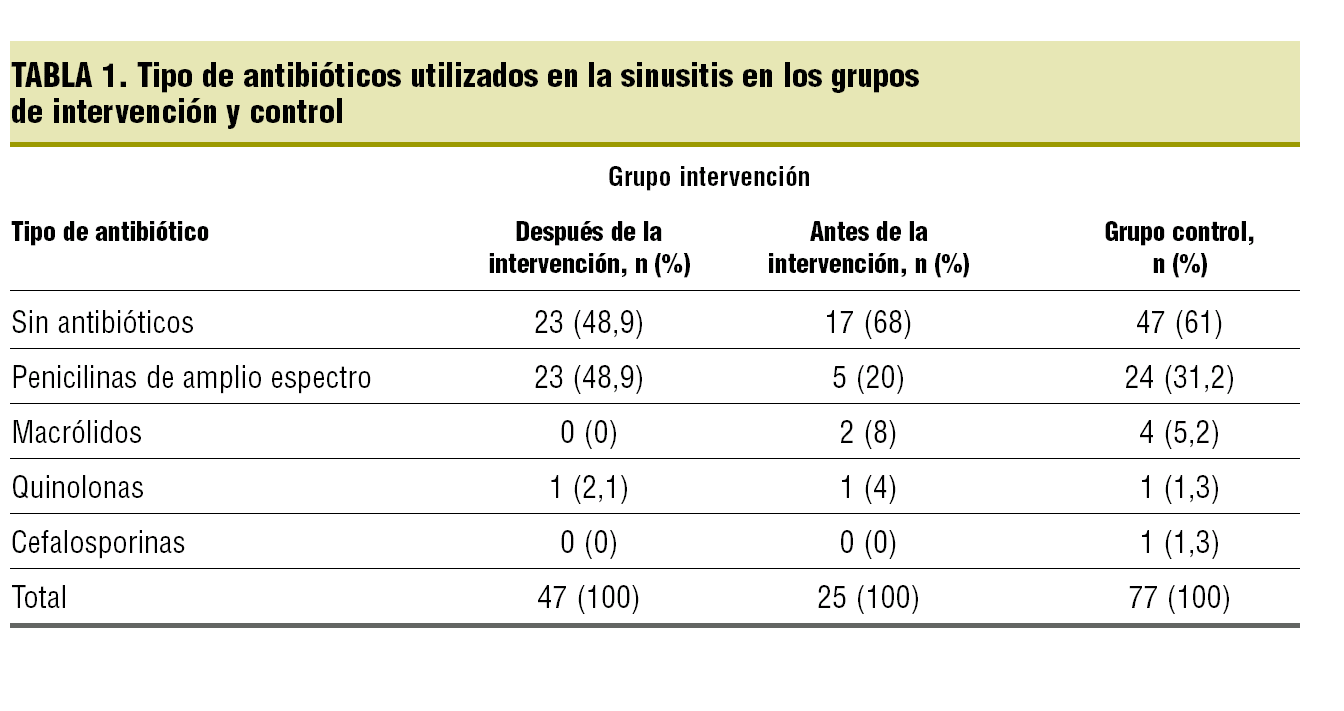
Resultados. Los médicos asignados a los grupos intervención y control fueron comparables en cuanto a edad, sexo y número de años de ejercicio profesional. Se registraron un total de 149 consultas (47 después de la intervención, 25 antes y 77 en el grupo control). Se determinó la proteína C reactiva en 15 casos, suponiendo un 10,1% de las visitas en estas infecciones. Se prescribieron antibióticos en el 49% (intervalo de confianza [IC] del 95%, 31-67) de las consultas después de la intervención, el 68% antes (IC del 95%, 46-84) y el 61% (IC del 95%, 47-74) en el grupo control. Los criterios que más se acompañaron de prescripción antibiótica fueron la fiebre (entre un 100% en el grupo de antes de la intervención y el 84,4% hallado después de ésta) y la rinorrea purulenta (entre el 86,8% en el grupo control y el 58,6% observado después de la intervención). Después de la intervención no se prescribieron macrólidos ni cefalosporinas, mientras que la prescripción de penicilinas de amplio espectro supuso casi la mitad de todas las visitas (tabla 1).
Conclusiones. Una intervención dirigida a los médicos de familia para conseguir una mejoría en la calidad del manejo diagnóstico y terapéutico de las infecciones sinusales consigue reducir la prescripción de antibióticos en nuestro país. No sólo se observa una disminución global en la prescripción de antibióticos, sino también un cambio cualitativo de su prescripción.
Agradecimientos
Los autores de este trabajo quieren agradecer a los médicos de atención primaria su participación en este estudio.