Introducción
El éxito del tratamiento farmacológico depende de la activa participación de los pacientes, los cuales requerirán la cooperación necesaria de los profesionales de la salud para obtener el máximo beneficio terapéutico y evitar los efectos secundarios de los tratamientos1-4. Cuando los pacientes utilizan los medicamentos, son posibles distintos tipos de resultados. Frecuentemente los pacientes se benefician de las intervenciones farmacoterapéuticas; sin embargo, pueden observarse acontecimientos relacionados con una falta de efectividad o seguridad de los tratamientos medicamentosos1-4. Cualquier desviación de los efectos beneficiosos deseados de los medicamentos provoca un problema relacionado con los medicamentos (PRM)3-5. Se han definido los PRM como problemas de salud, entendidos como resultados clínicos negativos, derivados de la farmacoterapia que, producidos por diversas causas, conducen a que no se consiga el objetivo terapéutico o a la aparición de efectos no deseados5. Está demostrado que los PRM son la causa de la morbilidad y mortalidad relacionadas con medicamentos5-11 y requieren que se implementen estrategias para efectuar un adecuado abordaje de este problema10,11.
Mediante las actividades de atención farmacéutica (AF) los farmacéuticos, en colaboración con los pacientes y médicos, mejoran los resultados de la farmacoterapia al prevenir, detectar y resolver los PRM, para así tratar de evitar la morbilidad y mortalidad relacionadas con los medicamentos2-4,12-15. Una de las actividades derivadas de la AF es el seguimiento farmacoterapéutico (SFT), que puede definirse como la práctica profesional en la que el farmacéutico se responsabiliza de las necesidades del paciente relacionadas con su medicación mediante la detección, prevención y resolución de PRM, de forma continuada, sistematizada y documentada, en colaboración con el propio paciente y con los demás profesionales del sistema de salud, con el fin de alcanzar resultados concretos que mejoren la calidad de vida del paciente15. Se han demostrado los resultados del SFT en diferentes escenarios del ejercicio profesional del farmacéutico, logrando una efectiva resolución de los PRM16-24.
El Programa Dáder de SFT25 fue creado por el Grupo de Investigación de AF de la Universidad de Granada (España), y es esencialmente un programa docente creado para farmacéuticos en ejercicio16,17,25,26. La implementación del Programa Dáder en la provincia de Córdoba (Argentina) se realizó a través de un convenio entre el Grupo de Investigación de AF de la Universidad de Granada, la Facultad de Ciencias Químicas de la Universidad Nacional de Córdoba y el Colegio de Farmacéuticos de la Provincia de Córdoba26. En este trabajo se presentan y analizan los resultados obtenidos durante el primer año de actividades con este método de trabajo.
Material y métodos
El Programa Dáder tiene protocolizados los procesos y los instrumentos de registros que se deben adoptar para proporcionar SFT a los pacientes, a fin de poder lograr la mayor eficiencia en la identificación y resolución de los PRM25. Se basa en la obtención de la historia farmacoterapéutica del paciente, esto es, los problemas de salud que presenta y los medicamentos que utiliza, y la evaluación de su estado de situación a una fecha determinada, para identificar y resolver los posibles PRM que el paciente pueda estar padeciendo. Luego se realizan las intervenciones farmacéuticas (IF) necesarias para resolver los PRM, siendo indispensable involucrar al paciente y en la mayoría de los casos al médico que lo trata2,3,14,15,25. Se considera que una IF ha sido efectiva cuando el PRM que ha identificado el farmacéutico se ha resuelto favorablemente25.
El método de SFT consta de las siguientes fases: a) oferta del servicio; b) primera entrevista; c) estado de situación; d) fase de estudio; e) fase de evaluación; f) fase de intervención; g) resultado de la intervención; h) nuevo estado de situación, e i) entrevistas sucesivas.
Los farmacéuticos participantes pertenecen a farmacias comunitarias y ejercen su actividad en el ámbito del Colegio de Farmacéuticos de la Provincia de Córdoba. Como el Programa Dáder es un programa formativo, la tutela de los farmacéuticos inscritos se realizó de forma continua a través de un Comité Científico creado a tal efecto, el cual coordinó las actividades del programa que están relacionadas fundamentalmente con la realización periódica de sesiones clínicas, donde se presentaron y discutieron los casos; la recepción y registro de las IF que se generaron, y el envío trimestral de un informe a los farmacéuticos participantes donde se registraron y evaluaron los avances que realizó cada uno de ellos13,26. La inclusión de los farmacéuticos que participaron en el programa fue voluntaria y se realizó después de una fase de capacitación inicial de 10 h26.
La inclusión de los pacientes en el programa de SFT se basó en las necesidades observadas por cada uno de los farmacéuticos participantes, e involucró a todos los pacientes o sus cuidadores que acudieron a las farmacias a lo largo del período de estudio manifestando alguna preocupación o solicitando algún tipo de información con respecto a su estado de salud o farmacoterapia. A estos pacientes se les ofreció el servicio de SFT, y a quienes lo aceptaron se les citó para una primera entrevista25,26.
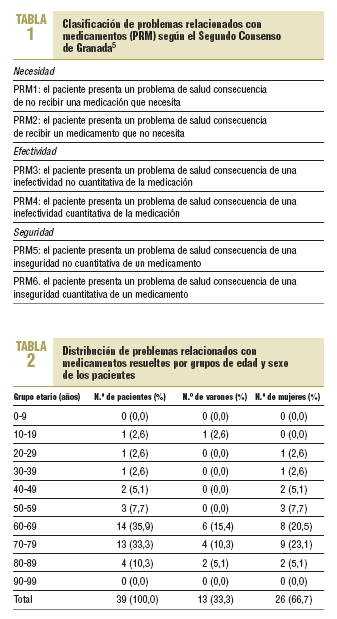
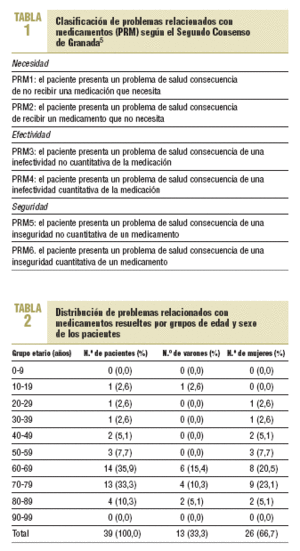
Los datos que se presentan se obtuvieron de los registros de IF comunicadas por los farmacéuticos comunitarios y abarcan el período comprendido entre septiembre de 2000 y agosto de 2001, ambos inclusive. Se efectuó un análisis estadístico descriptivo utilizando el programa STATISTICA (Version 6 StatSoft, Inc. 2001). Para clasificar los PRM se utilizó el Segundo Consenso de Granada sobre Problemas Relacionados con Medicamentos (tabla 1), que considera las 3 necesidades básicas que debe cumplir todo tratamiento farmacológico: necesidad, efectividad y seguridad5.
Se catalogaron las causas de PRM como: interacción, incumplimiento, duplicidad y otras. Se consignaron el sexo y la edad de los pacientes con IF, el número de medicamentos utilizados y la cantidad de visitas a la farmacia necesarias para resolver el PRM. Los fármacos implicados en los PRM se analizaron en función de la clasificación ATC (Anatomical Therapeutic Chemical)27.
Resultados
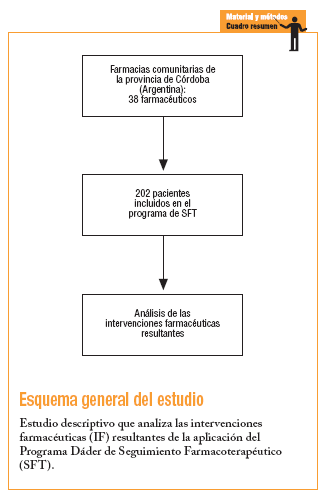
Participaron en el programa de SFT un total de 38 farmacéuticos, de los cuales el 68,4% (n = 26) registraron IF. Se incluyó a un total de 202 pacientes, de los cuales se registraron IF en 108 de ellos (53,5%). La cantidad total de IF ascendió a 280, con un promedio de IF por farmacéutico que notificó resultados de 10,8 (intervalo de confianza [IC] del 95%, 5,4-16,2; rango: 1-49). Cada paciente con IF utilizó un promedio de 4,7 medicamentos (IC del 95%, 4,4-5,0; rango: 0-10) y la cantidad de visitas a la farmacia necesarias para resolver un PRM fue de 4,0 (IC del 95%, 3,6-4,3).
El número de PRM resueltos fue de 218, y la efectividad de las IF fue del 77,9% (IC del 95%, 70,6-86,2).
En la tabla 2 se recoge la distribución de PRM resueltos por grupos de edad y sexo de los pacientes en los casos en que se registraron el sexo y la edad. La distribución de los PRM basada en las 3 necesidades básicas de la farmacoterapia fue la siguiente: necesidad del 25%, efectividad del 37% y seguridad del 38%.
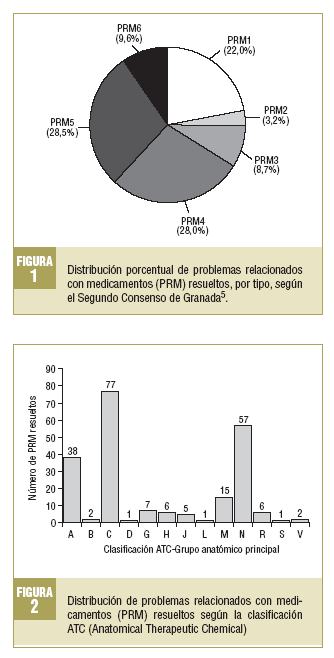
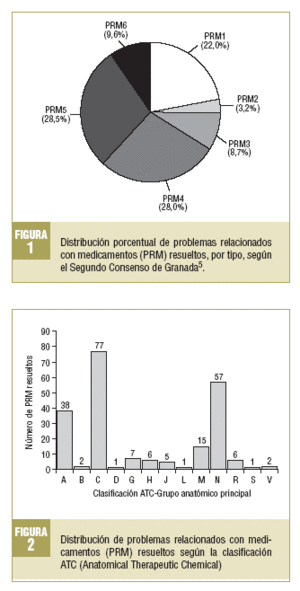
En la figura 1 se muestra la distribución porcentual de los PRM resueltos. Dentro de los PRM relacionados, en la efectividad se observa un predominio PRM4 (28,0%) y en la seguridad, de PRM5 (28,4%).
En cuanto a las causas de los PRM resueltos, un 4,1% (n = 9) se debió a interacciones medicamentosas y un 16,1% (n = 35) a incumplimientos de los tratamientos, un 1,4% (n = 3) a duplicidad y un 74,8% (n = 171) a otras causas que no se categorizaron.
Con relación a las vías de comunicación empleadas para la resolución de los PRM, un 25% los resolvieron entre el farmacéutico y su paciente, mientras que un 75% requirió la participación del médico, lográndose en este último caso una aceptación de las IF del 74,6% (IC del 95%, 67,8-82,6).
Se planteó además la distribución de PRM de acuerdo con los principios activos involucrados según la clasificación ATC. En la figura 2, donde se describen los PRM resueltos según esta clasificación, se observa un predominio significativo en orden descendente de los fármacos que actúan sobre el sistema cardiovascular, sistema nervioso y aparato digestivo y metabolismo.
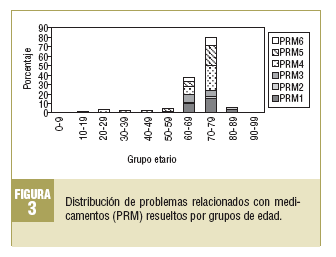
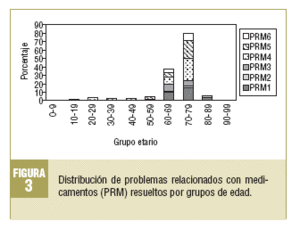
En los 2 grupos de edad mayoritarios (60-69 y 70-79 años) se observa una alta incidencia de PRM1 (falta de medicación necesaria), y también de los PRM de seguridad, que están relacionados fundamentalmente con la aparición de reacciones adversas a medicamentos (PRM5). Se destaca, además, que los PRM6 (inseguridad cuantitativa de un medicamento) y los PRM4 (inefectividad cuantitativa de un medicamento) se presentan con una mayor frecuencia en el grupo de edad de 70-79 años (fig. 3).
Discusión
La realización de actividades de AF relacionadas con el SFT es la primera experiencia en Argentina vinculada a un grupo de farmacéuticos comunitarios que trabajan de forma organizada y siguen un único método de trabajo en la identificación y resolución de PRM en sus pacientes. La integración de las universidades en asociaciones profesionales para la implementación de este tipo de actividades permite canalizar adecuadamente estas iniciativas, que redundan en beneficio de la sociedad en su conjunto. Es importante destacar la colaboración brindada por el Centro de Información del Medicamento (CIME) de la Universidad Nacional de Córdoba, ya que la información objetiva y actualizada que proporcionó llevó a los farmacéuticos a que realizasen sus IF con fundamentos sólidos y avalados por la evidencia científica.
El elevado porcentaje de resolución de PRM, del 77,9%, es similar al de otros trabajos publicados21,22 que han utilizado el Programa Dáder, y podría demostrar que la generalización de esta actividad constituye un medio válido para prevenir la morbilidad y mortalidad relacionadas con medicamentos y tiene, en consecuencia, un impacto positivo en la salud de la población que acude a las farmacias comunitarias.
El predominio del sexo femenino (66,7%) dentro del grupo de pacientes podría estar relacionado con que son las mujeres quienes acuden de forma mayoritaria a este tipo de establecimientos, de modo que existe un contacto directo que permite ofrecer el servicio de SFT por parte de los farmacéuticos.
Con respecto a la distribución de los PRM teniendo en cuenta las 3 necesidades básicas de toda farmacoterapia, se observa una proporción muy similar entre los PRM relacionados con la efectividad y seguridad de los medicamentos. Dentro de los PRM relacionados con la efectividad, es destacable el predominio de los de tipo 4 (28%), fundamentalmente relacionados con incumplimientos. Estos PRM se solucionaron entre el paciente y el farmacéutico en el 76,2% de los casos, lo que demuestra la importancia de la farmacia comunitaria en la resolución de este tipo de problemas de adherencia a los tratamientos.
En el ámbito de la seguridad se observa un predominio de los PRM5, relacionados con inseguridad cualitativa, aspecto que demuestra la posibilidad de promover y realizar actividades de farmacovigilancia que pueden articularse perfectamente con este programa de SFT a través de la notificación voluntaria al Sistema Nacional de Farmacovigilancia.
El análisis de los PRM resueltos, teniendo en cuenta los fármacos involucrados según la clasificación ATC, señala una alta proporción de los que actúan sobre el sistema cardiovascular como grupo anatómico principal, seguidos, en orden descendente, por los que actúan sobre el sistema nervioso y sobre el aparato digestivo y metabolismo. Es importante señalar que, en cuanto al grupo terapéutico principal, se observa que en más del 50% de los PRM resueltos prevalecen 7 tipos distintos de fármacos, que son, en orden descendente: fármacos activos sobre el sistema renina-angiotensina, psicolépticos, antidiabéticos, bloqueadores de los canales del calcio, antiinflamatorios-antirreumáticos, analgésicos y psicoanalépticos. Estos datos indicarían que los pacientes que utilizan este tipo de medicamentos serían más susceptibles a la aparición de PRM, de modo que se requerirían la promoción y el desarrollo de estrategias de SFT más intensivas para ellos.
Los problemas de seguridad de medicamentos, tanto cualitativos como cuantitativos, son los que se manifiestan con mayor frecuencia en los pacientes de los grupos de edad más avanzada (70-79 y 60-69 años), lo cual indica la necesidad de efectuar SFT en esta población, ya que aparece como la más susceptible a la aparición de dichos pro-
blemas.
Al analizar las IF que requirieron la participación del médico para su resolución, se observa un elevado porcentaje de aceptación (74,6%), que se relaciona con otros trabajos publicados16,17. Esto demuestra que es posible la labor conjunta para el SFT de los pacientes. Es necesario concienciar a los profesionales del equipo de salud sobre la necesidad de este tipo de prácticas multidisciplinarias que redundan en resultados favorables para los pacientes y favorecen la integración de los servicios de salud.
Entre las limitaciones de este estudio se puede señalar que las muestras de farmacéuticos y pacientes no son representativas, lo que limita en consecuencia la extrapolación de los resultados. Además, no existe un grupo control, ya que no se considera éticamente aceptable negar el servicio de SFT a un determinado grupo de pacientes.
Esta experiencia evidencia la necesidad de sumar un mayor número de farmacéuticos para que realicen activida-des de SFT, con la intención de poder demostrar así su impacto significativo en la morbilidad y mortalidad relacionadas con medicamentos en la sociedad28. Debe obtenerse además el compromiso de las instituciones de promoción de la salud, tanto públicas como privadas, para apoyar y mantener en el tiempo estas actividades de SFT, que son factibles desde las farmacias comunitarias.
Agradecimientos
Al Colegio de Farmacéuticos de la Provincia de Córdoba, a la magíster Sonia Uema por la revisión de los manuscritos, y a los farmacéuticos comunitarios que participaron: Rubio de Morales, Felisa; Álvarez de Besso, Inés; Antonello, Andrea; Armando, Pedro; Badra, Silvia; Bauducco, Martha; Birolo, David; Borgogno, Rossana; Cariddi, Stella; Cavalli, Mariel; Cestilli, María Inés; Coiset, Laura; Coppetti, María Angélica; Cravero, María Emilia; Checa, Patricia; Dutto, Javier; Gabaglio, Alicia; Garrera, María; Grosso, Cristina; Hernández, María Francisca; Hernández, María Mercedes; Herrera, Viviana; Lenarduzzi, Stella; Luna, Carlos Alberto; Minatta, Silvia; Mondino, Carina; Peralta, Laura; Pessina, Graciela; Picossi, Patricia; Quiroga de Arce, Laura; Ricciuti, Cristina; Roberts, Matilde; Robledo, Jorge; Semeria, Nora; Tenllado, María Isabel; Terbonati, Aldo; Trusendi, Fernando, y Vilca, Claudia.