La dificultad de comprender y realizar ciertas actividades, junto con factores como la soledad, la pérdida del nivel económico, etc., hacen del anciano un paciente de riesgo a la hora de iniciar una insulinización. Un control metabólico estricto en estos pacientes supone un riesgo alto de hipoglucemias. Por ello, hay que valorar cuidadosamente los criterios que nos llevan a instaurar la terapia con insulina y garantizar una educación diabetológica adaptada al anciano. El sistema de inyección y el tipo de las insulinas utilizadas son factores importantes. Los análogos de insulina de acción prolongada, al conseguir una meseta sostenida de insulinemia, se adaptan mejor a las necesidades basales fisiológicas y disminuyen el riesgo de hipoglucemias. Además, la utilización de análogos de insulina de acción rápida en los ancianos, en vez de insulina humana regular, permite reducir las hipoglucemias posprandiales, al tener éstas una actuación más parecida a la insulina endógena. Por último, la utilización de insulinas bifásicas con insulina regular y NPH estaría parcialmente desaconsejada, pues conlleva más riesgo de hipoglucemia y además, ocasiona mayor aumento de peso.
The difficulty to understand and to perform certain activities together with factors such as loneliness, loss of economic status, etc., make the elderly patient a person at risk to start insulin therapy. A strict metabolic control in these patients is associated with a high risk of hypoglycemia. Therefore, it's necessary a carefully selection criteria to begin insulin therapy and to ensure a diabetes education tailored to the elderly patient. Consequently, the injection system and the type of insulin preparations used are important. Long-acting insulin analogues that achieve a sustained plasma insulin plateau are better suited to replace the basal physiological needs reducing the risk of hypoglycemia. In addition, the use of short-acting insulin analogues in the elderly, instead of regular human insulin, may reduce postprandial hypoglycemia due to a more more similar profile to endogenous insulin. Finally, biphasic insulin combining regular human insulina and NPH insulin are not recommended due to an increased hypoglycemia risk and also higher weight gain.
Action to Control CardiOvascular Risk in Diabetes
accidente cerebrovascular
American Diabetes Association
Action in Diabetes and Vascular disease: PreterAx and diamicroN
Controlled Evaluation
análogos de insulina prolongados
análogos de insulina rápida
diabetes mellitus
inhibidores de la dipeptidilpeptidasa tipo 4
European Association for the Study of Diabetes
glucagon like peptide-1
hemoglobina glucosilada
insulina regular
neutral protamine Hagedorn insulin (insulina protamina neutra de Hagedorn)
Veterans Affairs with Diabetes type Two.
El envejecimiento es un proceso biológico continuo en el que se produce un declive de las capacidades sensoriales y las funciones superiores del individuo que le limita en su actividad diaria. La dificultad de comprender y realizar ciertas actividades, junto con factores como la soledad, la pérdida del nivel económico, etc., hacen del anciano un paciente de riesgo a la hora de realizar cambios en su vida diaria. Asimismo, le costará adaptarse a ellos (como en el tema de la insulinización), pues suponen modificaciones importantes en su estilo de vida.
Sin embargo, el envejecimiento no es un proceso que afecte por igual a las personas. Existe una gran variabilidad según los individuos debido a la situación psicofísica, la carga vivencial, las experiencias y la capacidad de adaptación y aprendizaje1-3. De ahí que el profesional sanitario (médico, personal de enfermería, etc.) deba ser especialmente paciente con estas personas a la hora de valorar su capacidad de adaptarse a los cambios y los recursos personales y familiares con los que cuentan para amoldarse a algunas situaciones, como la insulinización.
Características del anciano con diabetesEl anciano, en general, presenta mayor propensión a padecer diabetes mellitus (DM), dado el declive natural de las células betapancreáticas, la insulinorresistencia que acompaña a la edad, la menor actividad física y la presencia de otras enfermedades que precisan tratamientos que empeoran esta patología. Por otro lado, en el anciano se produce un declive de las funciones superiores que se manifiesta fundamentalmente en la movilidad, en los sen tidos y, sobre todo, en alteraciones de la esfera cognitiva. Estas alteraciones cognitivas muchas veces van a la par con la DM, pues ésta es un factor de riesgo precoz de la arteriosclerosis cerebral. No es de extrañar que el riesgo de accidente cerebrovascular (ACV) sea de 2 a 6 veces superior en el paciente con diabetes y que el riesgo de demencia sea también mayor en ellos (1,5 veces superior) que en los no diabéticos. Por tanto, en el paciente con DM se darán, además de las complicaciones relacionadas con la edad, las propias de la diabetes. Existen alteraciones estructurales relacionadas con la resistencia a la insulina, modificaciones microvasculares dependientes de la hiperglucemia crónica y alteraciones debidas a la formación de placas seniles compuestas de β-amiloide que están relacionadas con la atrofia cortical o subcortical y con lesiones en la sustancia blanca. A su vez, estas lesiones están relacionadas con la alteración de la memoria, la capacidad de atención, el procesamiento de la información, la comunicación y con la merma de la psicomotricidad.
Otras complicaciones de la DM que incidirán en la movilidad tienen que ver con la polineuropatía, la arteriopatía periférica o la afectación de los órganos de los sentidos, del tipo presbiacusia, retinopatía, disgeusia y alteración del tacto. Otras, a su vez, están relacionadas con la macroangiopatía, como la cardiopatía isquémica, la insuficiencia cardiaca o las secuelas debidas a un ACV, que harán del anciano diabético una persona de riesgo para cualquier cambio terapéutico en general y, en particular, para la insulinizacion1-5.
Objetivos glucémicos en el anciano con diabetesTras los últimos estudios ACCORD (Action to Control Cardiovascular Risk in Diabetes), ADVANCE (Action in Diabetes and Vascular disease: preterAx and diamicroN MR Controlled Evaluation) y VATD (Veterans Affairs with Diabetes type Two), en los que se ha puesto de manifiesto que un control metabólico estricto no es garantía de mejoría cardiovascular, y en los que, además, se sugiere que los episodios hipoglucémicos podrían estar relacionados con complicaciones cardiovasculares, los objetivos metabólicos de mantener la hemoglobina glucosilada (HbA1c) por debajo del 7% se han hecho mucho más laxos en el anciano diabético6-10.
Si bien es cierto que se ha apuntado que, además de las hipoglucemias, la variabilidad glucémica podría ser causa del deterioro del anciano con DM, no existen estudios que la relacionen con la demencia vascular. Sin embargo, sí que es conocido que las hipoglucemias (sintomáticas o asintomáticas) son capaces de producir alteraciones estructurales que se manifiestan como mermas cognitivas, especialmente destacables en las variaciones de la memoria inmediata. Estas alteraciones, en casos graves, pueden conducir a daños neurológicos irreversibles en forma de zonas de necrosis difusas en la corteza cerebral4,5,11,12.
La hipoglucemia que acompaña a ciertos tratamientos en el anciano puede no ser clínicamente manifiesta y presentar síntomas muy sutiles, como debilidad, confusión, mareos, caídas, etc., lo que hace difícil su identificación. De ahí que en el anciano, los riesgos generados por las posibles hipoglucemias sean mayores, y los posibles beneficios de un control óptimo sean menores que en personas de menor edad; razones que hacen que debamos ser cautos e individualizar los objetivos cuando instauremos una insulinoterapia.
Con todo, al margen del control metabólico, el objetivo último del control glucémico será el de evitar las descompensaciones de la enfermedad, las complicaciones crónicas derivadas de la hiperglucemia excesiva (micro y macrovasculares), los síntomas catabólicos, los riesgos derivados de la hipoglucemia y, por último, mantener una buena calidad de vida1-3,10.
Valoración previa a la insulinización del paciente ancianoLa valoración inicial del anciano con DM debe incluir aspectos que van desde la edad del paciente hasta la edad de inicio de la DM, la evolución temporal del control metabólico, la utilización de fármacos orales y las comorbilidades concomitantes, entre otros. Debemos tener en cuenta, además, la expectativa de vida (<5 años), el nivel cultural y económico, los apoyos sociales y los recursos con los que cuenta.
Asimismo, debemos valorar cuidadosamente los criterios que nos llevan a instaurar una insulinoterapia, criterios que, por lo señalado con anterioridad, deberían estar suficientemente fundamentados en estos pacientes, pues debe ser el último recurso de toda una cascada terapéutica. Dichos criterios irán desde el fracaso de la terapia oral, las descompensaciones hiperglucémicas agudas o la pérdida de peso súbita, hasta situaciones con cetonuria intensa. Por ello, no debemos olvidar la valoración inicial del peso corporal y su evolución en el tiempo, pues a veces es un dato importante que nos pone sobre la pista de que el paciente puede necesitar insulina. Si presenta insulinopenia, tendrá una pérdida de peso importante; si es insulinorresistente, padecerá sobrepeso u obesidad. En el primer caso, la insulinoterapia será la opción terapéutica; en el segundo, la metformina debería ser la mejor opción en la mayoría de los casos.
Debe hacerse también una valoración del estado psicofisiológico y de la comorbilidad acompañante. Es fundamental valorar la función renal y cardiaca, y tener en cuenta las alteraciones hepáticas o respiratorias, así como los tipos de fármacos utilizados (betabloqueadores, diuréticos, etc.), y, por último, las incapacidades físicas, el grado de movilidad, el estado de los sentidos (vista, audición) y el estado cognitivo (trastornos cognitivos mínimos, alteración de la memoria, demencia…). Todo ello nos permitirá valorar su situación orgánica y el nivel de dependencia del anciano con DM1,3,11,12.
Educación diabetológicaDebemos garantizar una educación diabetológica adaptada al anciano en la que se vayan introduciendo de manera simple y gradual los conocimientos que le permitan comenzar el tratamiento; unos conocimientos mínimos sobre la dieta, el ejercicio físico, los fármacos y sobre aspectos esenciales para el autocontrol de la DM, máxime cuando se introduzca la terapia insulínica (autonálisis/autocontrol). El grado de dependencia y de soledad, el nivel cultural y económico y el apoyo familiar con el que cuentan deben ser siempre valorados. La agudeza visual, la hipoacusia, los aspectos psicológicos y las incapacidades físicas que impidan medir correctamente las unidades de insulina deberán tenerse en cuenta también a la hora de formar y capacitar al anciano. Por último, es interesante informar desde el inicio de la DM, e independientemente de la edad, de que ésta es una enfermedad progresiva y que, al margen de su control, exigirá cada vez mayor medicación, entre la cual es posible que se llegue a utilizar insulina. Esto nos ahorrará resistencias a la hora de instaurar la insulinoterapia cuando sea preciso, y evitará que ésta sea considerada por el anciano como una condena.
En el caso de plantear la insulinoterapia, será necesario reforzar la información/formación diabetológica, poniendo especial énfasis en los aspectos dedicados al autoanálisis y al autocontrol, a la dieta, al ejercicio y a la detección y manejo de las hipoglucemias, y haciéndole ver que el objetivo de instaurar la insulina es mantener la glucemia dentro un rango de normalidad que le evitará complicaciones crónicas y le permitirá mantener una buena calidad de vida. Conviene instarle (en general) a hacer una monitorización de las glucemias basales diariamente y perfiles glucémicos periódicos, que serán más frecuentes al inicio y en las descompensaciones1-3,13-17.
Aspectos particulares de los fármacos antidiabéticos en el paciente ancianoLos aspectos cognitivos y sensoriales hacen del anciano con diabetes un paciente especial que requerirá unas precauciones mínimas para llevar a buen puerto el tratamiento, evitando errores y complicaciones innecesarias. Por ello, existen ciertas particularidades del tratamiento en las que se debe insistir.
Fármacos oralesSerá necesario introducir o cambiar a fármacos orales con mínimo riesgo de hipoglucemias. En este aspecto, la American Diabetes Association (ADA) y la European Association for the Study of Diabetes (EASD) recomiendan empezar con metformina desde el diagnóstico, dados sus efectos beneficiosos sobre las resistencias periféricas, el peso corporal y a nivel cardiovascular, y debido también a su bajo coste. Otros fármacos que no presentan riesgos de hipoglucemias serán los inhibidores de las glucosidasas intestinales (como la acarbosa y el miglitol), las glitazonas y los inhibidores de la dipeptidilpeptidasa 4 (DDP-4); los análogos del glucagon like peptide (GLP-1) no están aprobados para ser empleados en edades avanzadas16,18-23. Ahora bien, tendremos especial cuidado con las sulfonilureas y las glinidas, porque estos fármacos sí pueden provocar hipoglucemias.
InsulinasPrescribiremos aquellas que, por su sistema de aplicación y por su farmacocinética, generen menos errores en su administración y ocasionen menos hipoglucemias y menos variabilidad.
Los tres sistemas en los que se presentan las insulinas son: viales (sistema clásico, confinado actualmente al ámbito hospitalario), cartuchos (en desuso) y jeringas precargadas o plumas. Todos ellos tienen sus ventajas e inconvenientes. Los modernos sistemas en forma de bolígrafos o plumas permiten una mejor conservación de la insulina y ofrecen una manera más fácil de inyectarla, lo que los hace más cómodos para el paciente y les permite mayor autonomía e independencia. Con todo, existen diferencias entre ellos que, para el anciano, son importantes. Por ejemplo, que los dispositivos garanticen que los cambios en las unidades que se hagan sean reversibles, evitando errores, o que permitan gran cantidad de unidades o sistemas de recarga superiores a 50 UI, para evitar dos pinchazos en un mismo tiempo, o que los números sean fácilmente visualizables y sonoros («clics») y, por último, que una vez cargada la insulina el émbolo se presione sin dificultad.
Es importante insistir a los ancianos y a sus cuidadores en que los dos análogos de insulina prolongados (AIP) glargina y detemir, al contrario que la insulina NPH (neutral protamine Hagedorn), se presentan en soluciones transparentes y no precisan agitarse antes de la inyección subcutánea. También que en ambas está prohibido su mezcla con otras insulinas, como los análogos de insulina rápidos (AIR). Con todo, su presentación en plumas impide esta confusión. Las diferencias entre los dos análogos lentos tienen que ver con la duración de su acción «en meseta», que es mayor en la insulina glargina. El resto de acciones (hipoglucemias, control glucémico, etc.) son semejantes, si bien es cierto que para conseguir los mismos objetivos de control metabólico la insulina detemir precisó dos dosis diarias en varios estudios, mientras que la insulina glargina sólo precisa una, generalmente. Asimismo, la ganancia de peso es, en general, inferior con la insulina detemir, aunque con un mayor número de unidades24-26. Por ello, ambos análogos no son intercambiables, pues el número de unidades de ambas no es equivalente.
La utilización de AIP, al conseguir una meseta sostenida de insulinemia, se adaptaría mejor a las necesidades basales fisiológicas de insulina y evitaría fluctuaciones glucémicas en el periodo interprandial, además de disminuir el riesgo de hipoglucemias. Por tanto, los análogos de insulina prolongados serían en general preferibles a la insulina NPH. Por otro lado, se ha descrito una mayor cantidad de reacciones locales en el lugar de la inyección con insulina detemir frente a glargina.
La utilización de AIR en los ancianos, en vez de insulina regular (IR), permite reducir las hipoglucemias posprandiales, al tener una actuación más parecida a la insulina endógena. Es decir, actúa de manera más rápida y tiene menor duración que la IR. Tanto la insulina lispro como la aspart y la glulisina, aunque presentan estructuras distintas, tienen un comportamiento farmacocinético y farmacodinámico parecido, que se traduce en alcanzar una concentración máxima en la mitad de tiempo que la IR -lo que permite su administración en el momento de las comidas (10-15 minutos antes, durante o, excepcionalmente, después)– y en una reducción de las hipoglucemias antes de la siguiente comida. La IR, por contra, precisa ser administrada 30-45 minutos antes de las comidas, lo que en ancianos desganados también puede ser causa de hipoglucemias13-15.
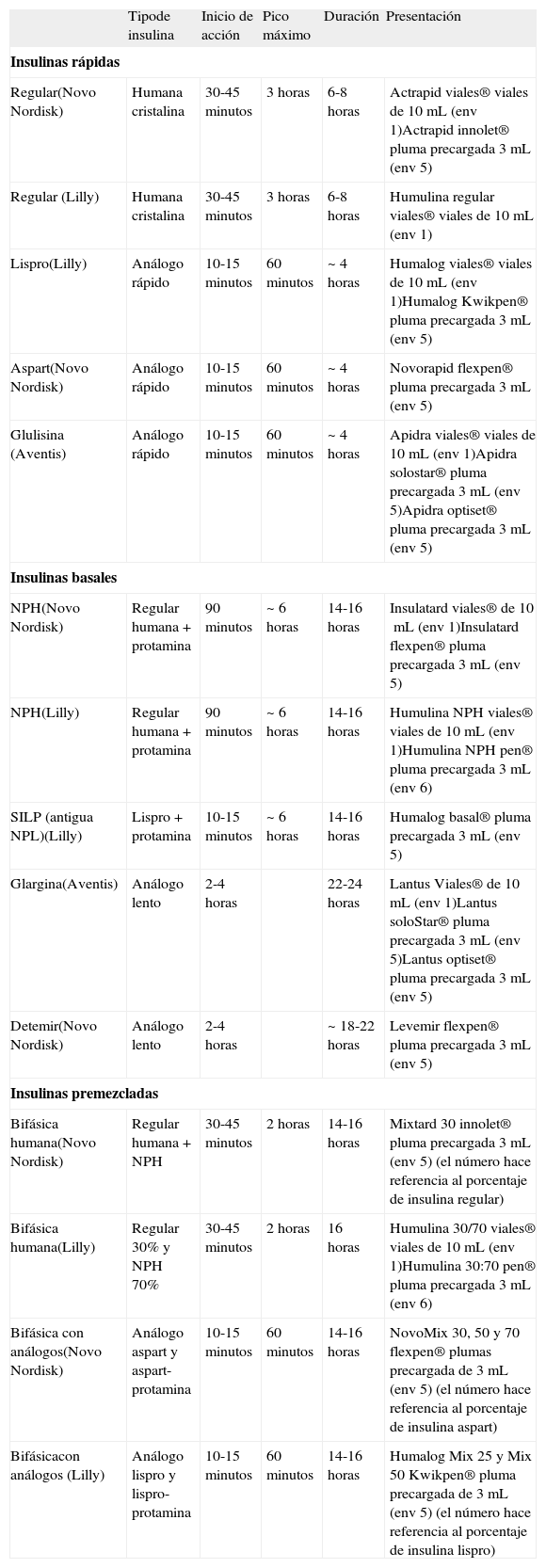
Las insulinas premezcladas o bifásicas no son más que combinaciones fijas de insulina basal y prandial que intentan simular el comportamiento de la glucemia a lo largo del día. Se introdujeron con la pretensión de disminuir el número de pinchazos y hacer más cómoda la administración de la insulina. Se administran generalmente en dos pinchazos, uno en el desayuno y otro en la cena. Clásicamente han existido insulinas premezcladas con proporciones diversas de IR y NPH (10/90, 20/80, etc.), aunque en la actualidad sólo existe la proporción 30/70. Estas mezclas que llevan insulina regular están siendo sustituidas por mezclas que incluyen análogos rápidos y lentos, que aportan la ventaja de mejorar el control posprandial y, además, su sistema de inyección (tan sólo 10-15 minutos antes de las ingestas) es más cómodo. Ahora bien, conllevan más riesgo de hipoglucemia que el empleo de una insulina basal y varias dosis de análogos rápidos antes de las comidas y, además, ocasionan aumento de peso27-30. En la tabla 1 se especifican varias características y los nombres comerciales de todas las insulinas comercializadas actualmente en el mercado español.
Insulinas disponibles en España (2010)
| Tipode insulina | Inicio de acción | Pico máximo | Duración | Presentación | |
| Insulinas rápidas | |||||
| Regular(Novo Nordisk) | Humana cristalina | 30-45 minutos | 3 horas | 6-8 horas | Actrapid viales® viales de 10mL (env 1)Actrapid innolet® pluma precargada 3mL (env 5) |
| Regular (Lilly) | Humana cristalina | 30-45 minutos | 3 horas | 6-8 horas | Humulina regular viales® viales de 10mL (env 1) |
| Lispro(Lilly) | Análogo rápido | 10-15 minutos | 60 minutos | ~4 horas | Humalog viales® viales de 10mL (env 1)Humalog Kwikpen® pluma precargada 3mL (env 5) |
| Aspart(Novo Nordisk) | Análogo rápido | 10-15 minutos | 60 minutos | ~4 horas | Novorapid flexpen® pluma precargada 3mL (env 5) |
| Glulisina (Aventis) | Análogo rápido | 10-15 minutos | 60 minutos | ~4 horas | Apidra viales® viales de 10mL (env 1)Apidra solostar® pluma precargada 3mL (env 5)Apidra optiset® pluma precargada 3mL (env 5) |
| Insulinas basales | |||||
| NPH(Novo Nordisk) | Regular humana + protamina | 90 minutos | ~6 horas | 14-16 horas | Insulatard viales® de 10mL (env 1)Insulatard flexpen® pluma precargada 3mL (env 5) |
| NPH(Lilly) | Regular humana + protamina | 90 minutos | ~6 horas | 14-16 horas | Humulina NPH viales® viales de 10mL (env 1)Humulina NPH pen® pluma precargada 3mL (env 6) |
| SILP (antigua NPL)(Lilly) | Lispro + protamina | 10-15 minutos | ~6 horas | 14-16 horas | Humalog basal® pluma precargada 3mL (env 5) |
| Glargina(Aventis) | Análogo lento | 2-4 horas | 22-24 horas | Lantus Viales® de 10mL (env 1)Lantus soloStar® pluma precargada 3mL (env 5)Lantus optiset® pluma precargada 3mL (env 5) | |
| Detemir(Novo Nordisk) | Análogo lento | 2-4 horas | ~18-22 horas | Levemir flexpen® pluma precargada 3mL (env 5) | |
| Insulinas premezcladas | |||||
| Bifásica humana(Novo Nordisk) | Regular humana + NPH | 30-45 minutos | 2 horas | 14-16 horas | Mixtard 30 innolet® pluma precargada 3mL (env 5) (el número hace referencia al porcentaje de insulina regular) |
| Bifásica humana(Lilly) | Regular 30% y NPH 70% | 30-45 minutos | 2 horas | 16 horas | Humulina 30/70 viales® viales de 10mL (env 1)Humulina 30:70 pen® pluma precargada 3mL (env 6) |
| Bifásica con análogos(Novo Nordisk) | Análogo aspart y aspart-protamina | 10-15 minutos | 60 minutos | 14-16 horas | NovoMix 30, 50 y 70 flexpen® plumas precargada de 3mL (env 5) (el número hace referencia al porcentaje de insulina aspart) |
| Bifásicacon análogos (Lilly) | Análogo lispro y lispro-protamina | 10-15 minutos | 60 minutos | 14-16 horas | Humalog Mix 25 y Mix 50 Kwikpen® pluma precargada de 3mL (env 5) (el número hace referencia al porcentaje de insulina lispro) |
Todas las insulinas disponibles en España se presentan en una concentración de 100 UI/mL
Adaptada de Artola Menéndez S et al.14.
La insulina se instaurará en función de la historia natural de la diabetes cuando el deterioro de las células betapancreáticas conduzca al fracaso de la terapia con antidiabéticos orales en su objetivo de mantener la HbA1c alrededor del 7%, algo que ocurre aproximadamente a los 10-14 años del diagnóstico.
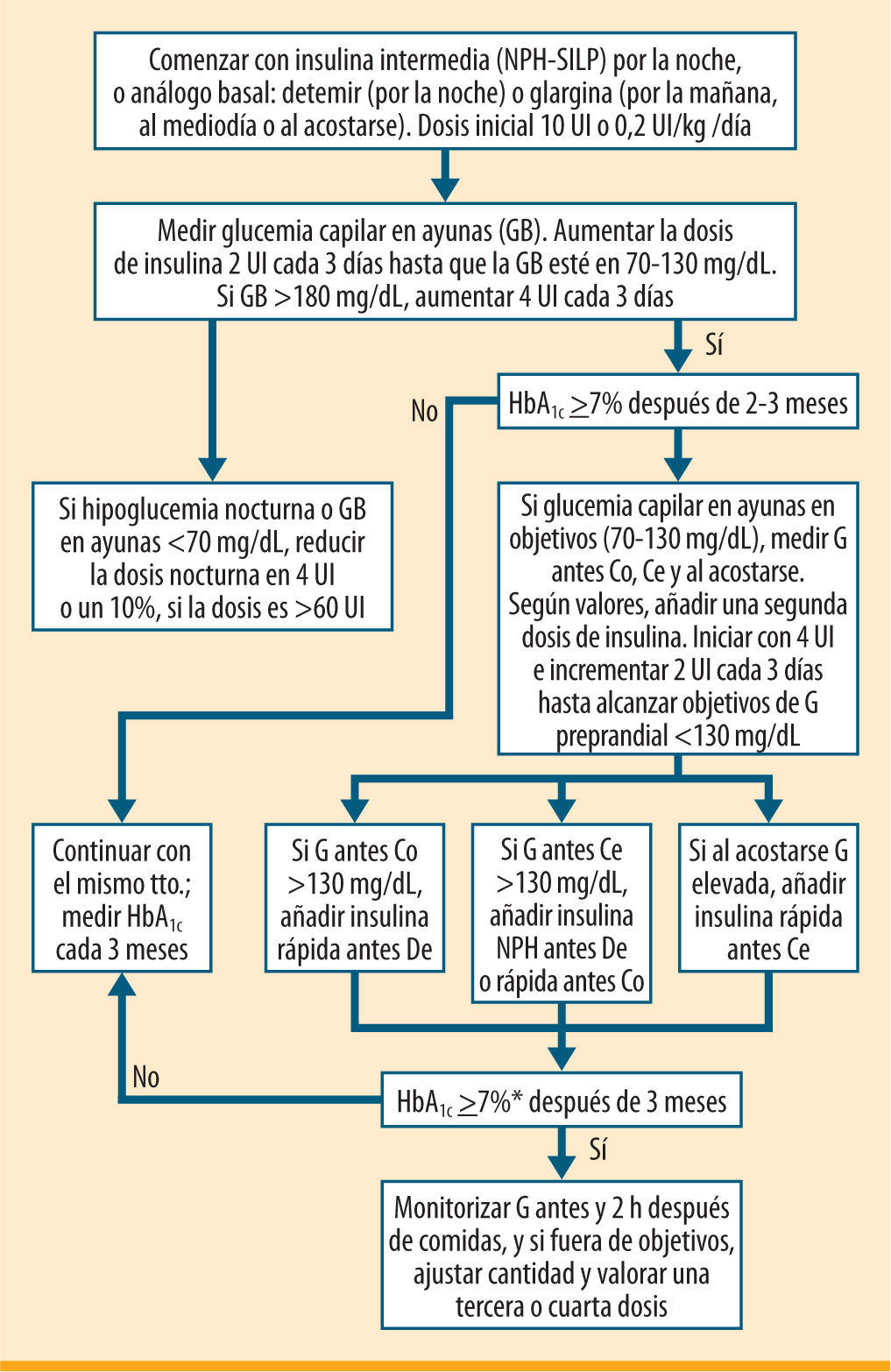
Las dosis iniciales de insulina basal, bien sean un AIP o insulina NPH, suele ser de 10-12 UI (o bien 0,2 UI/kg/día) en una sola inyección nocturna o, en el caso de la insulina glargina, puede ser también en el desayuno o en el almuerzo. En la figura 1 se muestra el algoritmo de tratamiento con insulina en la DM tipo 2 que proponen la ADA y la EASD16. Esta pauta es la más sencilla y ofrece la ventaja de que es la que presenta menor ganancia ponderal y genera menos hipoglucemias en el anciano. La terapia bolo-basal es la pauta que mejor se adaptaría al comportamiento fisiológico de la insulina endógena, pero en general es más incómoda y difícil de seguir para el paciente de edad avanzada que las pautas con insulinas premezcladas. Sin embargo, la ADA no recomienda en estos pacientes introducir una insulina bifásica tras el fracaso de los fármacos orales. En caso de preferencia por parte del paciente y/o del médico (menos pinchazos), deberíamos empezar con una insulina bifásica, 10 UI en el desayuno y 10 UI en la cena (o 0,2 UI/kg/día, repartida al 50% entre el desayuno y en la cena) y retirar los fármacos orales (salvo la metformina). La inyección se hará de manera inminente si la insulina bifásica incluye análogos, o media hora antes si lleva IR y NPH13-16.
- •
Los aspectos cognitivos y sensoriales que conlleva la edad avanzada hacen del anciano con diabetes una persona especial, que requerirá unas precauciones exquisitas.
- •
Los fármacos orales que ocasionen frecuentemente hipoglucemias, como las sulfonilureas o las meglitinidas, deben evitarse a favor de otros que no las provoquen.
- •
Los análogos lentos y rápidos de insulina han probado disminuir significativamente las hipoglucemias comparados con las insulinas regular y NPH, y por ello son preferibles en los pacientes ancianos.
- •
Las mezclas de insulinas con análogos (insulinas con acción bifásica) suponen un menor número de inyecciones diarias y precisan menos controles glucémicos que cuando se sigue la pauta bolo-basal habitual; ahora bien, ocasionan más hipoglucemias y mayor aumento de peso.
Algoritmo de inicio y ajuste del tratamiento insulínico para pacientes con DM de tipo 2 (ADA/EASD 2009). Adaptado de Nathan DM, et al16.
*La cifra de HbA1c ≥7% es orientativa, debe individualizarse en función de la edad, la esperanza de vida y la comorbilidad.
De: desayuno; Co: comida; Ce: cena. GB: glucemia en ayunas; G: glucemia; NPH: Neutral Protamina Hagedorm; SILP: suspensión de insulina lispro
A la hora de ajustar la dosis, se recomienda realizar perfiles glucémicos de 6 puntos (antes y después de las tres principales ingestas), y llevar a cabo modificaciones cada 2-3 días. El control de la HbA1c debe realizarse cada 2-3 meses hasta el buen control metabólico; más tarde, será suficiente con hacer los controles analíticos cada 6 meses14,15.
La posibilidad de añadir un fármaco oral a la insulina basal que actúe sobre la glucemia posprandial del tipo metiglinida (repaglinida), con un máximo de 4mg/día, es una alternativa que se ha apuntado en algún estudio31. No obstante, si no se consiguieran glucemias posprandiales adecuadas, sería conveniente prescindir de la repaglinida, y añadiríamos una dosis de AIR para así iniciar una pauta basal-plus y continuar hacia una pauta bolo-basal.
ConclusionesEl diabético anciano presenta características propias que se deben a su fragilidad y dificultad de adaptación a los cambios, lo que lo hace susceptible de presentar complicaciones y errores a la hora de introducir la insulinoterapia. Por ello, el equipo sanitario (médico, personal de enfermería, dietista, podólogo, etc.) debe ser paciente y, tras un proceso continuo de educación sanitaria, intentar capacitarlo, o en su defecto al cuidador, en el proceso que supone la insulinización. Las pautas que se van a aplicar tendrán que ser lo más sencillas posible para que permitan el mínimo número de inyecciones diarias. Ahora bien, es preciso intentar siempre conseguir un control metabólico con valores de HbA1c lo más cercanos al 7%, evitando con especial cuidado las hipoglucemias. ¿
Declaración de conflicto de interesesEl autor declara no tener ningún conflicto de intereses en la redacción de este artículo.




 EASD 2009). Adaptado de Nathan DM, et al16. *La cifra de
EASD 2009). Adaptado de Nathan DM, et al16. *La cifra de 