Estudiar las diferencias de las características clínicas, bioquímicas y epidemiológicas entre inmigrantes no europeos (I-NE) y españoles ingresados por descompensación hiperglucémica aguda en un servicio de endocrinología y nutrición.
Material y métodosAnalizar prospectivamente 98 pacientes ingresados consecutivamente durante 30 meses con el diagnóstico de descompensación hiperglucémica aguda. Los pacientes fueron divididos en dos grupos según el origen étnico, comparando las características epidemiológicas, clínicas y terapéuticas.
ResultadosLos I-NE representaron el 42,9% del total, presentando diabetes tipo 2 (DM2) en más de la mitad de los casos, así como una mayor incidencia de debut diabético. Los españoles presentaron hiperglucemias y acidosis más severas. Los anticuerpos anticélulas insulares (ICA) fueron más frecuentes entre los I-NE con debut de diabetes tipo 1 (DM1). Previo al ingreso, los I-NE usaban insulina no prandial y no seguían tratamiento para los factores de riesgo cardiovascular.
ConclusionesLos I-NE representan un alto porcentaje de ingresos hospitalarios por descompensación diabética, con mejor perfil metabólico, siendo la DM2 el diagnóstico más frecuente. El perfil inmunológico en la DM1 podría variar según la etnia. Las diferencias socioculturales que ello implica podrían condicionar la terapia insulínica y de prevención de comorbilidades.
We aimed to study whether significant differences exist between non European immigrants (NE-I) and native Spaniards (N-S) in clinical, biochemical and epidemiological characteristics when admitted for acute hyperglycaemic crisis at the Endocrinology and Nutrition Department.
MethodsA prospective analysis of 98 adults consecutively admitted for acute hyperglycaemic crisis during 30 months was performed. Patients were divided into groups according ethnicity. Epidemiological, clinical and therapeutic data were compared between both groups.
ResultsImmigrants represented 42.9% of cases. More than half of the cases NE-I were diagnosed with type 2 diabetes (T2DM). Rate of new onset diabetes was higher among NE-I. N-S had more severe hyperglycaemia and acidosis. Positive ICA were more frequent in NE-I with type 1 diabetes (T1DM). Before admission, no prandial insulin was being used for NE-I either T1DM or T2DM.
ConclusionsNE-I represent a high percentage of admission due to hyperglycaemic crisis, with a better metabolic profile. Among this group, T2DM is more frequent than T1DM. The immunological profile (ICA) of patients with T1DM could differ according ethnicity and the medical management of diabetes, and prevention of comorbidities could be influenced by socio-cultural differences.
anticuerpos antiácido glutámico decarboxilasa
dislipemia
diabetes mellitus
diabetes mellitus tipo 1
diabetes mellitus tipo 2
españoles nativos
grupos relacionados por el diagnóstico
hemoglobina glucosilada
bicarbonato
lipoproteínas de alta densidad
hipertensión arterial
anticuerpos anticélulas insulares
inmigrantes no europeos
lipoproteínas de baja densidad
no significativo
presión arterial diastólica
presión arterial sistólica
terapia convencional intensificada con insulinas humanas
La población inmigrante representa alrededor del 9,9% de la población española, lo que supone 4,5 millones de habitantes1. Datos recientes indican que la prevalencia de diabetes está aumentando en esta población, tanto en los países de origen como en los países de acogida. Por otra parte, estudios realizados en Estados Unidos sugieren que la diabetes mellitus tipo 2 (DM2) representa un porcentaje importante de los ingresos hospitalarios por cetoacidosis, especialmente en individuos de procedencia latina y afroamericana2. Sin embargo, la información sobre las características de la descompensación diabética aguda en función de la etnia en Europa es escasa. Por ello, se realizó un estudio con el fin de analizar las diferencias clínico-epidemiológicas y terapéuticas de los pacientes adultos que ingresan por descompensación diabética aguda en nuestro medio.
Pacientes y métodosSe estudiaron de forma prospectiva los datos clínicos, epidemiológicos, bioquímicos y terapéuticos de los 98 pacientes que ingresaron de forma consecutiva por descompensación diabética aguda en el servicio de endocrinología y nutrición de un hospital de tercer nivel, desde enero de 2005 hasta junio de 2007. Se excluyeron al inicio los pacientes de nacionalidad europea que no eran españoles.
Se definió como paciente ingresado por descompensación diabética aguda aquel que presentaba un cuadro clínico compatible con hiperglucemia (>240 mg/dL), cetonemia y/o acidosis metabólica (pH sérico <7,37 y HCO3 sérico <22 meq/L) y/o hiperosmolaridad (osmolaridad plasmática >350 mosmol/L)3.
En el grupo de pacientes estudiados se diferenciaron dos poblaciones: una de pacientes nacidos en España y otra extranjera (definida como aquella nacida fuera de la Unión Europea y cuyos individuos pertenecían a países de escasos recursos económicos). La etnia de procedencia se identificó mediante los datos administrativos del hospital y, en los casos de pacientes sin documentación, por entrevista clínica. Para ampliar los datos de la anamnesis se utilizó el recurso informático eSIAP (aplicación informática corporativa utilizada en atención primaria para registrar la historia clínica electrónica del paciente).
Los pacientes diabéticos se clasificaron como DM1 o DM2 siguiendo los criterios de la American Diabetes Association4. Se consideraron las siguientes variables:
- •
Variables sociodemográficas: edad, sexo y nacionalidad.
- •
Variables clínico-epidemiológicas: hábitos tóxicos (tabaquismo activo, enolismo moderado/severo [>30 g de alcohol/ día]). Antecedentes familiares de primer grado de DM. Patología concomitante: hipertensión arterial (HTA) (PAS >140 mmHg y/o PAD >90 mmHg y/o tratamiento con hipotensores); dislipemia (DLP) (definida cuando la cifra de colesterol total es >250 mg/dL y/o la cifra de colesterol LDL (c-LDL) >160 mg/dL, al menos en dos ocasiones, registrado como tal en la historia clínica, o bien bajo tratamiento hipolipemiante); cardiopatía isquémica (evidencia clínica de infarto de miocardio o isquemia miocárdica clínicamente significativa, historia de cirugía o angioplastia coronaria, o evidencia de arteriosclerosis coronaria registrada en la historia clínica, estuviera o no en tratamiento médico); enfermedad renal crónica a partir de estadio III (cuando el filtrado glomerular es <30 mL/min/1,73 m2)5; ictus (definido como afectación cerebral focal y aguda producida por un trastorno circulatorio, no convulsivo, de más de 24 horas de evolución con tomografía computarizada/resonancia magnética concordante con la clínica6 y/o evidencia registrada en la historia clínica). Causa precipitante del ingreso: infecciosa, transgresión dietética, pancreatitis aguda, corticoterapia, abuso de alcohol, cardiopatía isquémica, ictus, otras.
- •
Variables bioquímicas al ingreso: glucosa, pH venoso, HCO3, cetonuria, HbA1c, anticuerpos anti-GAD y/o IA2, anticuerpos anticélulas insulares (ICA), ionograma, creatinina, perfil lipídico (colesterol total, colesterol HDL (c-HDL), c-LDL, triglicéridos), hormonas tiroideas e índice albúmina/creatinina en orina. Los pacientes se clasificaron, según el índice albúmina/ creatinina (mg/g), en tres grupos: normoalbuminúricos (con valores <30 mg/g), microalbuminúricos (30–299 mg/g) y macroalbuminúricos (≥300 mg/g)7.
- •
Variables terapéuticas al ingreso: tratamiento antihipertensivo, tratamiento hipolipemiante, antiagregantes, antidiabéticos orales, regímenes de insulina.
- •
Variables de gestión: se evaluó la complejidad de la casuística para cada grupo a partir del peso del grupo relacionado por el diagnóstico (GRD) de cada ingreso, facilitado por el departamento de codificación del hospital. Asimismo, se estimó la media de la estancia hospitalaria en días para cada grupo.
El análisis de los datos se realizó utilizando el programa estadístico SPSS-PC versión 8.0. Para contrastar la normalidad de las variables continuas se utilizó la prueba no paramétrica de Kolmogorov-Smirnov. La diferencia entre las medias de las distribuciones de dos variables se examinó a través de la prueba de la t de Student, y los datos se expresan como media ± desviación estándar. El grado de asociación entre dos variables cualitativas se investigó mediante la prueba de la ji al cuadrado o la prueba exacta de Fisher, en función del número de la muestra y el valor esperado en los diferentes subgrupos. En todos los casos se excluyó la hipótesis de nulidad cuando el error alfa fue inferior al 5%.
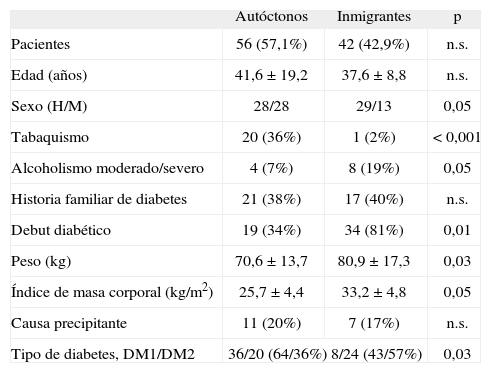
ResultadosCaracterísticas clínico-epidemiológicasLas características clínico-epidemiológicas de los 98 pacientes que ingresaron por descompensación diabética aguda se detallan en la tabla 1.
Datos clínicos y epidemiológicos de los pacientes
| Autóctonos | Inmigrantes | p | |
| Pacientes | 56 (57,1%) | 42 (42,9%) | n.s. |
| Edad (años) | 41,6 ± 19,2 | 37,6 ± 8,8 | n.s. |
| Sexo (H/M) | 28/28 | 29/13 | 0,05 |
| Tabaquismo | 20 (36%) | 1 (2%) | <0,001 |
| Alcoholismo moderado/severo | 4 (7%) | 8 (19%) | 0,05 |
| Historia familiar de diabetes | 21 (38%) | 17 (40%) | n.s. |
| Debut diabético | 19 (34%) | 34 (81%) | 0,01 |
| Peso (kg) | 70,6 ± 13,7 | 80,9 ± 17,3 | 0,03 |
| Índice de masa corporal (kg/m2) | 25,7 ± 4,4 | 33,2 ± 4,8 | 0,05 |
| Causa precipitante | 11 (20%) | 7 (17%) | n.s. |
| Tipo de diabetes, DM1/DM2 | 36/20 (64/36%) 8/24 (43/57%) | 0,03 | |
n.s.: p >0,05.
Destaca la elevada prevalencia de la población no nativa, que representaba el 42,9% de la muestra. De ésta, el 45,2% de los sujetos eran de origen magrebí (n= 19) y el género masculino el predominante (69% [n= 29]), en contraste con el grupo autóctono (50% [n= 28]; p= 0,04). Entre los hábitos tóxicos, los nativos presentaron de forma significativa un mayor porcentaje de fumadores activos, y los extranjeros un mayor consumo de alcohol.
El debut diabético fue el diagnostico más frecuente entre la población no autóctona. La DM2 representó la etiología predominante entre los inmigrantes (57%) y la DM1 entre los nativos (64%). Asimismo, en relación con la menor prevalencia de DM2, se observó un menor índice de masa corporal en la población autóctona.
El análisis de la casuística basada en el sistema de GRD indica una tendencia a una mayor complejidad del ingreso en la población nativa, aunque sin alcanzar significación estadística (peso medio GRD: 1,065 ± 0,561 frente a 0,979 ± 0,388; p= 0,3). A pesar de ello, la estancia media fue menor en el grupo de población local (5,59 ± 2,7 frente a 6,03 ± 3,23 días), si bien tampoco alcanzó significación estadística.
Tipo de diabetesEl porcentaje total de pacientes con DM1 fue del 55% (n= 54). Dentro de éstos, el 67% (n= 36) de los casos se observaron en población autóctona (p= 0,03).
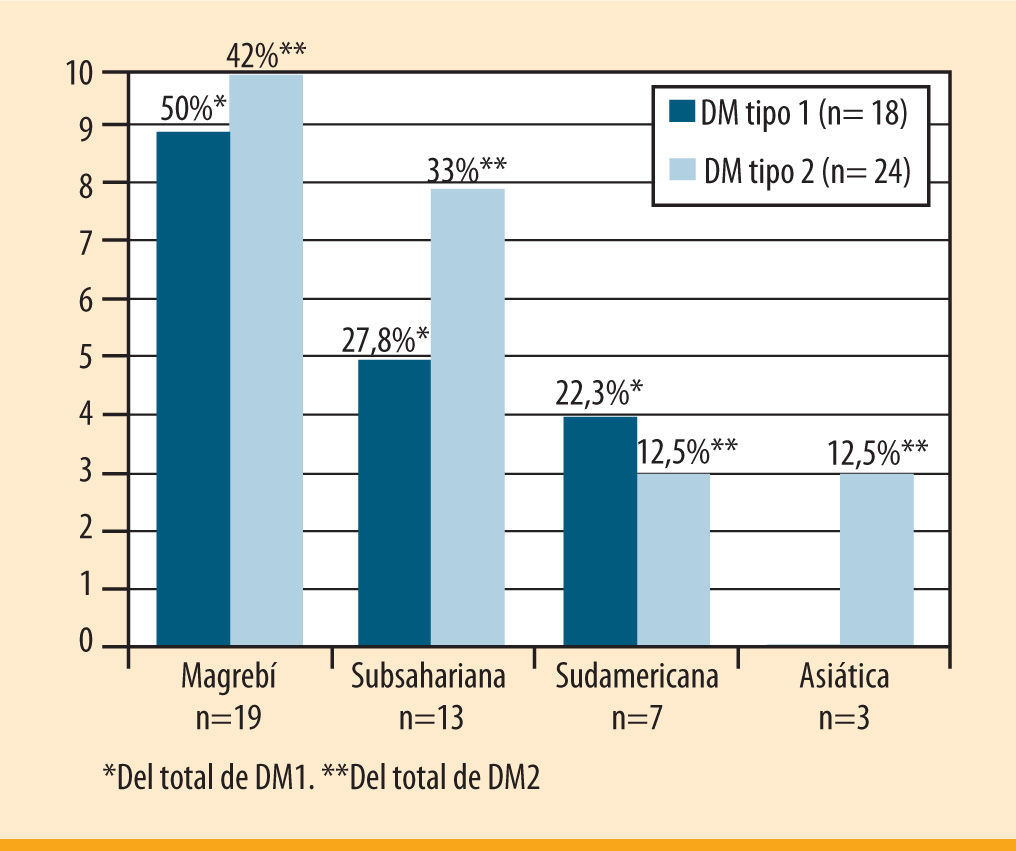
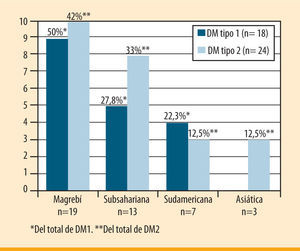
Diabetes mellitus tipo 1Características clínicas de la descompensación aguda en la DM1 en función de la etniaEn la figura 1 se representa la nacionalidad de los extranjeros con DM1.
En la población inmigrante, la descompensación actual fue el debut de la enfermedad en el 72% (13/18) de los casos de DM1, en contraste con el 33% (12/36) de los nativos (p= 0,02). Los nacionales presentaron mayor descompensación por cetoacidosis (50% frente a 11,2%; p= 0,01). No encontramos diferencias significativas entre los factores de riesgo cardiovascular y la afectación de órganos diana entre las dos poblaciones estudiadas, a excepción de la microalbuminuria, más frecuente en la población nativa, tal como se detalla en el siguiente apartado.
Es importante resaltar que no se identificó ningún paciente de origen asiático con el diagnóstico de DM1.
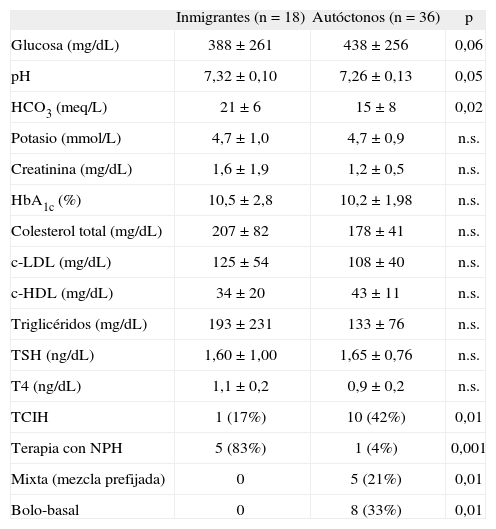
Características bioquímicas e inmunológicas en la DM1Los valores de laboratorio de los pacientes estudiados se detallan en la tabla 2.
Características bioquímicas y terapéuticas en la diabetes mellitus tipo 1 al inicio del ingreso
| Inmigrantes (n= 18) | Autóctonos (n= 36) | p | |
| Glucosa (mg/dL) | 388 ± 261 | 438 ± 256 | 0,06 |
| pH | 7,32 ± 0,10 | 7,26 ± 0,13 | 0,05 |
| HCO3 (meq/L) | 21 ± 6 | 15 ± 8 | 0,02 |
| Potasio (mmol/L) | 4,7 ± 1,0 | 4,7 ± 0,9 | n.s. |
| Creatinina (mg/dL) | 1,6 ± 1,9 | 1,2 ± 0,5 | n.s. |
| HbA1c (%) | 10,5 ± 2,8 | 10,2 ± 1,98 | n.s. |
| Colesterol total (mg/dL) | 207 ± 82 | 178 ± 41 | n.s. |
| c-LDL (mg/dL) | 125 ± 54 | 108 ± 40 | n.s. |
| c-HDL (mg/dL) | 34 ± 20 | 43 ± 11 | n.s. |
| Triglicéridos (mg/dL) | 193 ± 231 | 133 ± 76 | n.s. |
| TSH (ng/dL) | 1,60 ± 1,00 | 1,65 ± 0,76 | n.s. |
| T4 (ng/dL) | 1,1 ± 0,2 | 0,9 ± 0,2 | n.s. |
| TCIH | 1 (17%) | 10 (42%) | 0,01 |
| Terapia con NPH | 5 (83%) | 1 (4%) | 0,001 |
| Mixta (mezcla prefijada) | 0 | 5 (21%) | 0,01 |
| Bolo-basal | 0 | 8 (33%) | 0,01 |
n.s.: p >0,05. TCIH: terapia convencional intensificada con insulinas humanas.
Al comparar ambas poblaciones, los autóctonos presentaron mayor alteración metabólica, representada por niveles más bajos de pH sérico y bicarbonato junto con valores mayores de glucemia sérica. Se diagnosticó de microalbuminuria al 33% (n= 12) de los nativos, en contraste con el 17% (n= 3) de los extranjeros (p= 0,05).
En los pacientes de ambas poblaciones con diagnóstico reciente de DM1, se observaron altos porcentajes de anticuerpos relacionados con la DM (autóctonos 92% [n= 11] frente a inmigrantes 93% [n= 12]; p >0,05). Los anticuerpos anti-GAD (autóctonos 67% [n= 8] frente a inmigrantes 46% [n= 6]; p >0,05) y anti-IA2 (autóctonos 83% [n= 10] frente a inmigrantes 62% [n= 8]; p >0,05) no mostraron mayor frecuencia en ninguno de los dos grupos. Únicamente los ICA fueron más frecuentes en la población inmigrante (autóctonos 17% [n= 2] frente a inmigrantes 38% [n= 5]; p= 0,05).
Características terapéuticas previas al ingreso en la población con DM1 conocidaEn la tabla 2 se representan los regímenes terapéuticos insulínicos seguidos por los pacientes con DM1 conocida antes del ingreso.
Al ingreso, el 42% de los pacientes nativos recibían terapia convencional intensificada con insulinas humanas (TCIH) y el 33% terapia bolo-basal con análogos. Por el contrario, la mayoría de la población extranjera recibía un régimen fijo de insulina NPH (83%).
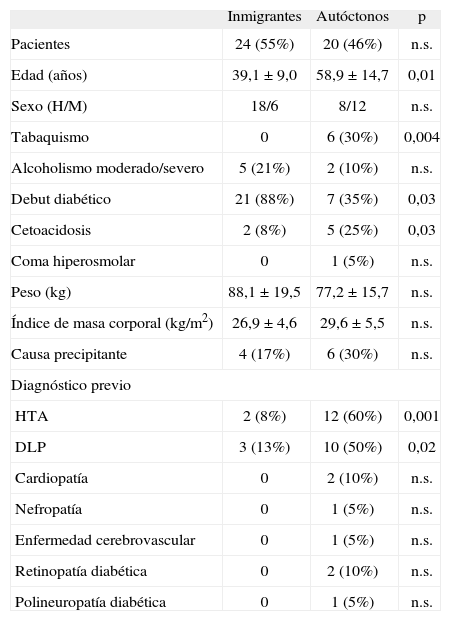
Diabetes mellitus tipo 2Características clínicas de la descompensación aguda en la DM2 en función de la etniaLas características clínicas de la descompensación aguda de la DM2 en función de la etnia se detallan en la tabla 3. En la figura 1 se especifican las nacionalidades de la población DM2 extranjera.
Datos clínico-epidemiológicos de los pacientes diagnosticados de diabetes mellitus tipo 2
| Inmigrantes | Autóctonos | p | |
| Pacientes | 24 (55%) | 20 (46%) | n.s. |
| Edad (años) | 39,1 ± 9,0 | 58,9 ± 14,7 | 0,01 |
| Sexo (H/M) | 18/6 | 8/12 | n.s. |
| Tabaquismo | 0 | 6 (30%) | 0,004 |
| Alcoholismo moderado/severo | 5 (21%) | 2 (10%) | n.s. |
| Debut diabético | 21 (88%) | 7 (35%) | 0,03 |
| Cetoacidosis | 2 (8%) | 5 (25%) | 0,03 |
| Coma hiperosmolar | 0 | 1 (5%) | n.s. |
| Peso (kg) | 88,1 ± 19,5 | 77,2 ± 15,7 | n.s. |
| Índice de masa corporal (kg/m2) | 26,9 ± 4,6 | 29,6 ± 5,5 | n.s. |
| Causa precipitante | 4 (17%) | 6 (30%) | n.s. |
| Diagnóstico previo | |||
| HTA | 2 (8%) | 12 (60%) | 0,001 |
| DLP | 3 (13%) | 10 (50%) | 0,02 |
| Cardiopatía | 0 | 2 (10%) | n.s. |
| Nefropatía | 0 | 1 (5%) | n.s. |
| Enfermedad cerebrovascular | 0 | 1 (5%) | n.s. |
| Retinopatía diabética | 0 | 2 (10%) | n.s. |
| Polineuropatía diabética | 0 | 1 (5%) | n.s. |
n.s.: p >0,05.
La población autóctona presentó una media de edad mayor (58,9 ± 14,7 frente a 39,1 ± 9,0 años; p= 0,01). Al revisar los antecedentes patológicos conocidos se constató una mayor comorbilidad asociada a la DM en la población nativa, destacando de forma significativa la hipertensión arterial (p= 0,001) y la hiperlipidemia (p= 0,02). La nacionalidad más frecuente entre los inmigrantes con DM2 fue la magrebí, con un 42%.
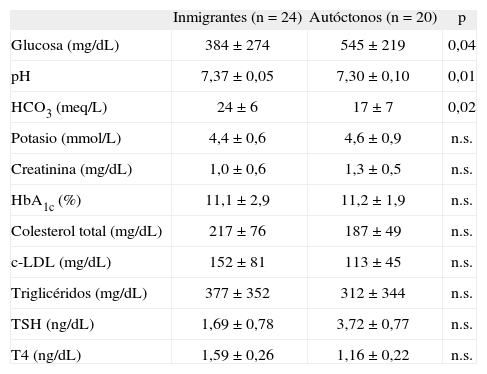
Características bioquímicas en la DM2Las características bioquímicas de los pacientes con DM2 se detallan en la tabla 4.
Características bioquímicas en la diabetes mellitus tipo 2
| Inmigrantes (n= 24) | Autóctonos (n= 20) | p | |
| Glucosa (mg/dL) | 384 ± 274 | 545 ± 219 | 0,04 |
| pH | 7,37 ± 0,05 | 7,30 ± 0,10 | 0,01 |
| HCO3 (meq/L) | 24 ± 6 | 17 ± 7 | 0,02 |
| Potasio (mmol/L) | 4,4 ± 0,6 | 4,6 ± 0,9 | n.s. |
| Creatinina (mg/dL) | 1,0 ± 0,6 | 1,3 ± 0,5 | n.s. |
| HbA1c (%) | 11,1 ± 2,9 | 11,2 ± 1,9 | n.s. |
| Colesterol total (mg/dL) | 217 ± 76 | 187 ± 49 | n.s. |
| c-LDL (mg/dL) | 152 ± 81 | 113 ± 45 | n.s. |
| Triglicéridos (mg/dL) | 377 ± 352 | 312 ± 344 | n.s. |
| TSH (ng/dL) | 1,69 ± 0,78 | 3,72 ± 0,77 | n.s. |
| T4 (ng/dL) | 1,59 ± 0,26 | 1,16 ± 0,22 | n.s. |
n.s.: p >0,05.
La población autóctona con DM2 mostró al ingreso un peor perfil bioquímico, con valores de glucemia más elevados (545 ± 219 frente a 384 ± 274 mg/dL; p= 0,04), mayor tendencia a la acidosis (pH sérico 7,30 ± 0,10 frente a 7,37 ± 0,05 [p= 0,01]; bicarbonato sérico 17 ± 7 frente a 24 ± 6 mg/dL [p= 0,02]). Los niveles lipídicos en la población no autóctona tendían a ser más elevados que en la población nativa, a pesar de no alcanzar diferencias significativas. El diagnóstico de microalbuminuria fue más frecuente en la población local (6/20; 30%) que en la población inmigrante (3/24; 13%), si bien esta diferencia no alcanzó significación estadística.
Características terapéuticas de los pacientes con DM2Al ingreso no se encontró, en ninguna de las dos poblaciones, tratamiento antihipertensivo ni hipolipemiante a pesar de estar presentes dichas patologías en ambos grupos. El 20% de la población autóctona recibía tratamiento antiagregante, en contraste con el 0% de la población no nativa (p= 0,02).
El 92% (12/13) de la población autóctona y el 100% (3/3) de los extranjeros con diagnóstico de DM2 conocida al ingreso recibían tratamiento con insulina; de éstos, sólo los nativos seguían algún régimen de terapia que incluía insulina prandial (terapia intensificada con insulinas humanas 31%; mezclas prefijadas 23%; bolo-basal con análogos 23%). Por el contrario, los extranjeros únicamente seguían un régimen con NPH en dosis fija (frente al 15% en los nacionales; p= 0,01).
DiscusiónLa comprensión del nexo entre migración y salud resulta hoy imprescindible no sólo para la salud y el bienestar de los inmigrantes, sino también para la sanidad pública de la sociedad de acogida8.
La prevalencia de la DM aumenta de forma progresiva. En la última década, el número de personas a las que se les ha diagnosticado DM ha aumentado en casi un 50%. Para el año 2025, es posible que esta enfermedad se diagnostique a más de 300 millones de personas de todo el mundo9. La diabetes representa una importante amenaza para la salud de los millones de personas que cada año se trasladan de una a otra parte de la geografía. En España, la inmigración representa el 9,9% de la población española (4,5 millones de habitantes)1; por ello, conocer las características clínico-epidemiológicas y bioquímicas de estos pacientes diagnosticados de DM permitirá una mejor clasificación de la DM, así como el desarrollo de estrategias terapéuticas y preventivas a corto y largo plazo con el fin de mejorar el control de esta enfermedad en nuestra sociedad.
En nuestros datos, destaca el alto porcentaje de ingresos hospitalarios que representó el grupo de los pacientes extranjeros (43% del total de ingresos), teniendo en cuenta la baja proporción que representan en nuestra sociedad. Este fenómeno podría explicarse en parte por un aumento de la prevalencia de DM en esta población. En este sentido, en nuestro país, en el ámbito de la atención primaria, Roca et al. han apreciado una mayor prevalencia de DM en población marroquí10. En la misma línea, estudios recientes realizados en Europa coinciden en que la población inmigrante tiene una probabilidad de desarrollar DM mayor que la población autóctona11–14.
En nuestro estudio, al igual que en otros15–17, la DM2 fue el diagnóstico más frecuente entre los extranjeros. Ello apoya la hipótesis de que la migración es un factor de riesgo, especialmente para la DM2. La clave podría estar en los hábitos de vida no saludables adoptados por esta población (malos hábitos alimentarios, consumo de tóxicos y menor actividad física), en ocasiones asociados a un bajo estatus socioeconómico. En este sentido, nuestros datos indican un mayor consumo de alcohol entre la población no nativa. Recientemente se ha comunicado una clara relación entre la prevalencia de DM2 y la inmersión cultural en población inmigrante18.
Otra explicación para el elevado porcentaje de ingresos podría estar en relación con un uso incorrecto de los distintos dispositivos asistenciales, recurriéndose de forma casi exclusiva a la atención sanitaria hospitalaria a través de los servicios de urgencias. Quizá se trate de población que, por desconocimiento de la estructura sanitaria pública o bien por motivos sociolaborales, frecuente menos el centro de salud para revisiones periódicas, se someta menos a programas de medicina preventiva primaria y no realice controles de salud laboral dada su precaria situación laboral. Así, algunos estudios europeos han observado, en población extranjera, un menor uso de la atención primaria en detrimento de la hospitalaria12,13,17. En esta línea, un dato que nos ha llamado la atención es la baja comorbilidad conocida que se asocia a los pacientes extranjeros diagnosticados de novo de DM2, así como la presencia de un perfil metabólico menos deteriorado al ingreso, que en muchas ocasiones, a nuestro juicio, no hubiera necesitado una hospitalización. En relación con esta menor gravedad del ingreso, hemos observado una tendencia a una menor complejidad de la casuística, evaluada por el análisis del peso del GRD. Un dato destacable es que, al contrario de lo que cabría esperar para un GRD con menor peso, hemos observado una tendencia hacia una estancia media más prolongada. Probablemente el alargamiento de la estancia pueda estar relacionado con barreras culturales e idiomáticas que dificultan la educación de supervivencia necesaria para el alta hospitalaria.
En relación con el perfil inmunológico de la DM1, llama la atención la mayor prevalencia de positividad para los ICA en nuestra población inmigrante. Otros estudios indican que la población europea muestra una menor presencia de ICA respecto a la población de otros países, siendo los anticuerpos anti-GAD y anti-IA2 más frecuentes. Estos resultados sugieren que, desde el punto de vista inmunológico, podría existir un cierto grado de heterogenicidad para la DM1 en función de la etnia19–21.
Otro dato que destacar es el origen magrebí de la mayoría de nuestros pacientes extranjeros, compatible con la distribución étnica de la población de inmigrantes españoles1. De la misma manera, hay que resaltar una observación constatada en otros estudios21,22: la tendencia de la población asiática a desarrollar de forma casi exclusiva DM2; así, ninguno de nuestros pacientes asiáticos fue diagnosticado de DM1.
Respecto al tratamiento insulínico23, observamos que los pacientes inmigrantes con DM conocida antes del ingreso, independientemente del tipo de diabetes, únicamente seguían regímenes fijos de insulina NPH. Este tipo de tratamiento va en contra de la tendencia actual de usar insulina prandial, ya sea en régimen de mezclas prefijadas, en tratamiento convencional intensificado con insulinas humanas o como tratamiento bolo-basal con análogos de insulina. Esta observación podría estar relacionada con la barrera idiomática y cultural, que en ocasiones puede llevar a elegir no el mejor tratamiento, sino el más adecuado a la situación sociocultural del paciente.
Un dato llamativo es la falta de tratamiento para factores de riesgo cardiovascular conocidos observado en ambos grupos de población, y especialmente en el de pacientes extranjeros. Esta observación nos parece preocupante, y estimula a investigar el grado de seguimiento de las guías clínicas en la población diabética de nuestra comunidad. Tal vez el gasto adicional que suponen las estatinas, los hipotensores y los fármacos antiagregantes sea un factor económico limitante para la prescripción o la adherencia a estos tratamientos en una población con recursos económicos limitados.
En conclusión, la población inmigrante representa un alto porcentaje de ingreso hospitalario por descompensación diabética en nuestro medio, siendo el debut de una DM2 el diagnóstico más frecuente. Es destacable que los pacientes extranjeros presentan una menor gravedad –con un mejor perfil metabólico– al ingreso, lo que podría estar relacionado con un mal uso de la atención primaria en detrimento de la atención hospitalaria. Asimismo, observamos que los pacientes con DM1 extranjeros muestran con mayor frecuencia positividad para ICA, lo que indica que el perfil inmunológico en la DM1 podría variar en función de la etnia. Por último, nuestro estudio sugiere que las diferencias socioculturales vinculadas a la inmigración podrían condicionar la terapia insulínica y de prevención de comorbilidades.
Estas observaciones apoyan la necesidad de estudios multicéntricos en nuestra comunidad. Los resultados de estos estudios permitirán evaluar de forma adecuada la necesidad de estrategias educativas, diagnósticas, terapéuticas y preventivas específicas en función de la población de origen.
Declaración de potenciales conflictos de interesesA. Villoslada, R. Fortuny, A. Gómez, I. Rodríguez, J. Olivares y L. Masmiquel declaran que no existen conflictos de intereses en relación con el contenido del presente artículo.