El síncope es un motivo frecuente de consulta a urgencias hospitalarias. Hallar el origen del mismo puede suponer un reto debido a su presentación y las múltiples etiologías que lo originan; de ahí la necesidad de creación de las llamadas «unidades de síncope» hospitalarias. Nuestro objetivo fue analizar la fiabilidad diagnóstica de dichas unidades.
Materiales y métodosAnálisis prospectivo observacional de 465 pacientes evaluados en nuestra unidad de síncope, donde se evalúan las modificaciones del diagnóstico etiológico inicial en la misma durante el seguimiento a largo plazo.
ResultadosTras el seguimiento se modificó el diagnóstico inicial en un pequeño porcentaje de casos (6,7%). La mortalidad global fue del 5,6%, de la que solo el 0,9% era de origen cardiovascular. De entre los pacientes con síncope catalogado como cardiogénico tras el seguimiento no hubo muertes de origen cardiovascular.
ConclusionesExiste un pequeño porcentaje de modificación del diagnóstico inicial del síncope tras seguimiento en las unidades de síncope. Nuestro estudio sugiere que estas unidades son estructuras fiables a la hora de hallar el diagnóstico etiológico del mismo. Dada la variabilidad en la asistencia de este síndrome entre centros, serían necesarios más estudios para evaluar qué modelo organizativo presenta mejores resultados.
Syncope is a frequent reason for consulting the hospital emergency department. Finding the ethiology can be a challenge due to its presentation and the multiple causes that originate it; hence the need to create so-called “syncope units”. Our objective was to analyze the diagnostic reliability of these units.
Materials and methodsProspective observational analysis of 465 patients evaluated in our syncope unit, where modifications of the initial etiological diagnosis during long-term follow-up are evaluated.
ResultsAfter follow-up, the initial diagnosis was modified in a small percentage of cases (6.7%). The overall mortality was 5.6%, of which only 0.9% was of cardiovascular origin. Among the patients with syncope cataloged as cardiogenic after the follow-up, there were no deaths of cardiovascular origin.
ConclusionsThere is a small percentage of change in the initial diagnosis of syncope after follow-up in the syncope unit. Our study suggests that the syncope units are reliable structures when it comes to finding the etiological diagnosis of it. Given the variability in the attendance of this syndrome between centers, more studies would be necessary to evaluate which organizational model presents the best results.
El síncope es un motivo frecuente de asistencia a urgencias hospitalarias1, asociado a un pronóstico fatal según su origen2-4. Existe una alta incidencia del uso de servicios de salud asociados a esta afección y la utilización de pruebas diagnósticas que en general presentan baja utilidad clínica, lo que determina que la evaluación del síncope se asocie a altos costos1.
Existen diversas referencias en la literatura5-7 que avalan la organización de la asistencia sanitaria mediante la inclusión de los pacientes con síncope en las denominadas unidades de síncope (US), relacionando dichas unidades con una mejora en la precisión diagnóstica del origen del mismo y una mejor optimización de los recursos disponibles para lograrlo, reduciendo tasas de hospitalización y estancia en urgencias, basándose en la estratificación de riesgo inicial y posterior clasificación de los pacientes candidatos a evaluación en dichas unidades. Sin embargo, actualmente ningún protocolo de evaluación de riesgos parece ser satisfactorio para la aplicación universal2, de ahí la necesidad de establecer recomendaciones de consenso en este campo. Un estudio prospectivo multicéntrico6 evaluó la implementación del modelo organizativo propuesto en las guías de Síncope del 2004 de la Sociedad Europea de Cardiología, sugiriendo una mejoría en el costo/efectividad del proceso diagnóstico con respecto a la evaluación habitual. Sin embargo, existía una acusada variabilidad entre distintos centros en cuanto al nivel de implementación de las recomendaciones establecidas por las guías, hecho que persiste en la actualidad y que se enfatiza en las reciente actualización de las guías publicadas por la Sociedad Europea de Cardiología en 20187, por lo que existe controversia en cuanto a la utilidad de las US, sugiriendo la necesidad de estudios clínicos que demuestren la superioridad de las US con respecto a un manejo convencional.
Nuestro objetivo fue analizar la fiabilidad diagnóstica de nuestra US, comparando el grado de concordancia entre el diagnóstico establecido tras la evaluación inicial de los pacientes, con respecto al diagnóstico tras completar un seguimiento a largo plazo. Se analizaron además los factores relacionados con el origen cardiogénico de los mismos.
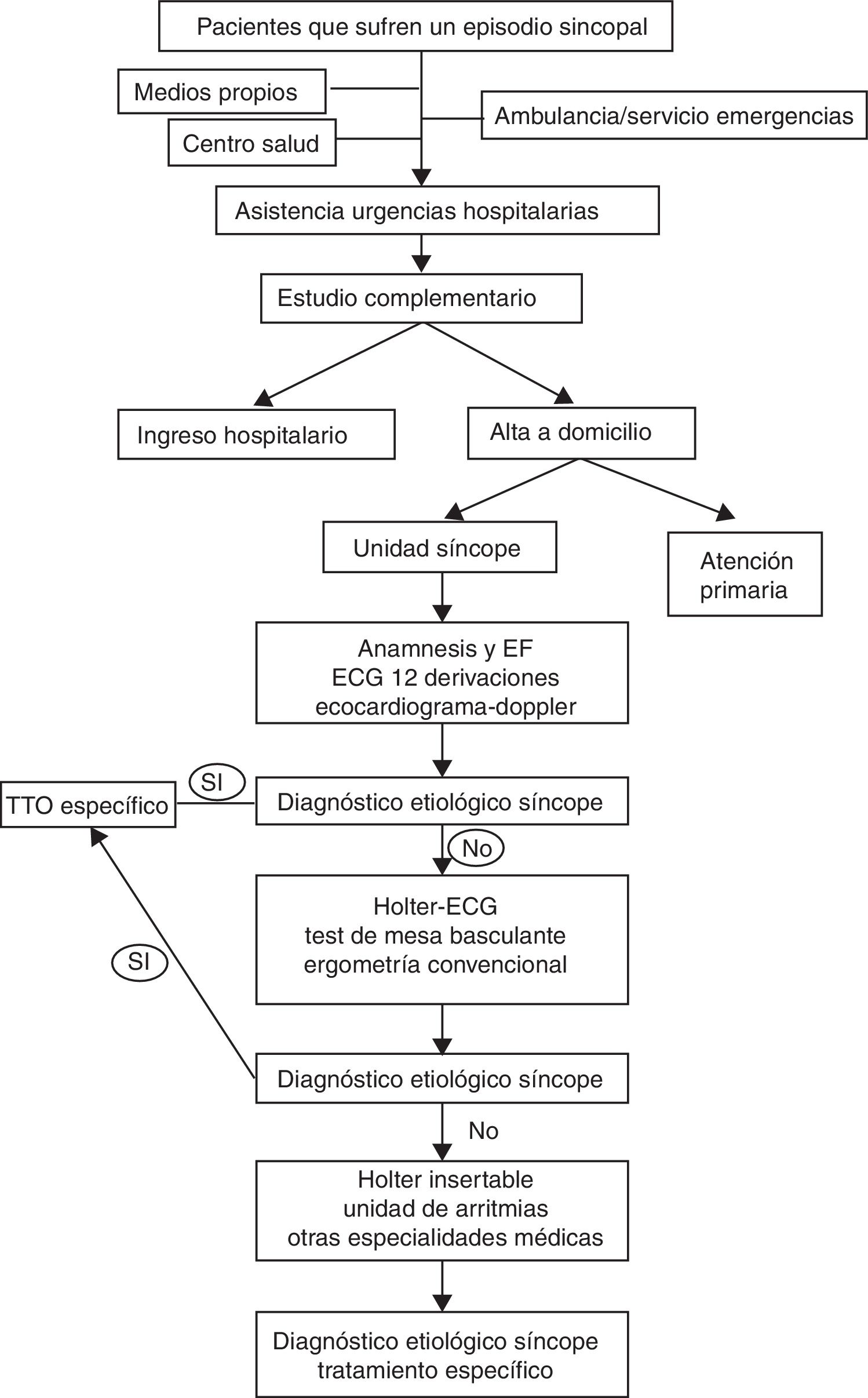
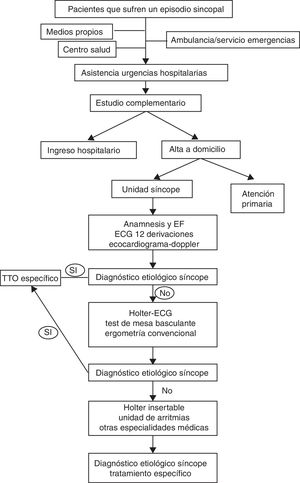
Material y métodosAnálisis prospectivo observacional de pacientes consecutivamente evaluados en nuestra US de forma programada, derivados desde el servicio de urgencias con este diagnóstico por el facultativo especialista de dicha área. Los pacientes fueron derivados a la US si la etiología no se había filiado en ese momento y si no cumplían criterios de ingreso hospitalario que sugirieran alto riesgo (sospecha de origen cardiogénico, traumatismo craneoencefálico, edad, comorbilidades). En la evaluación inicial en la US, realizada por un cardiólogo en la primera semana tras la visita a urgencias, se realizaron una anamnesis y exploración dirigidas; así como test de bipedestación activa y masaje del seno carotídeo. A todos los pacientes se les realizó un ecocardiograma transtorácico y un electrocardiograma de 12 derivaciones de forma protocolizada; además se realizaron las pruebas diagnósticas referidas en la tabla 1 en función de la sospecha clínica y el protocolo preestablecido (fig. 1). Se catalogaron como anormales aquellos electrocardiogramas que presentaron evidencia de posible cardiopatía subyacente (trastornos de la conducción, hipertrofia ventricular, cardiopatía isquémica, miocardiopatías, canalopatías, bradiarritmias o taquiarritmias). Se consideraron ecocardiogramas anormales aquellos con evidencia de cardiopatía isquémica, disfunción ventricular, miocardiopatía o enfermedad valvular significativa.
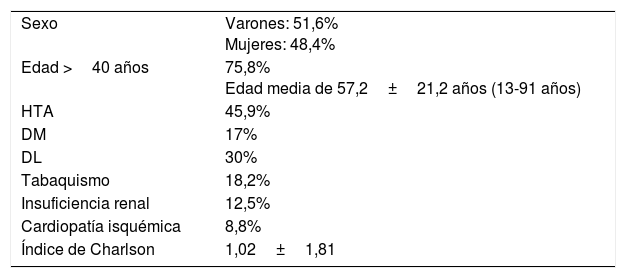
Características de la población estudiada
| Sexo | Varones: 51,6% Mujeres: 48,4% |
| Edad >40 años | 75,8% Edad media de 57,2±21,2 años (13-91 años) |
| HTA | 45,9% |
| DM | 17% |
| DL | 30% |
| Tabaquismo | 18,2% |
| Insuficiencia renal | 12,5% |
| Cardiopatía isquémica | 8,8% |
| Índice de Charlson | 1,02±1,81 |
DL: dislipemia; DM: diabetes mellitus; HTA: hipertensión arterial.
Se estudiaron diversas variables clínicas y epidemiológicas, y se compararon los diagnósticos establecidos tras la primera evaluación realizada en la US junto a las pruebas complementarias realizadas en dicha unidad, con respecto a las modificaciones de los mismos tras completar un seguimiento a largo plazo, con una mediana de 46,4 meses (rango intercuartílico: 21,8-55,4), realizado de forma sistemática a todos los pacientes, mediante revisiones protocolizadas en la US establecidas a criterio del cardiólogo a cargo de la misma, además de la revisión de recurrencias y nuevas asistencias a urgencias por síncope durante dicho tiempo.
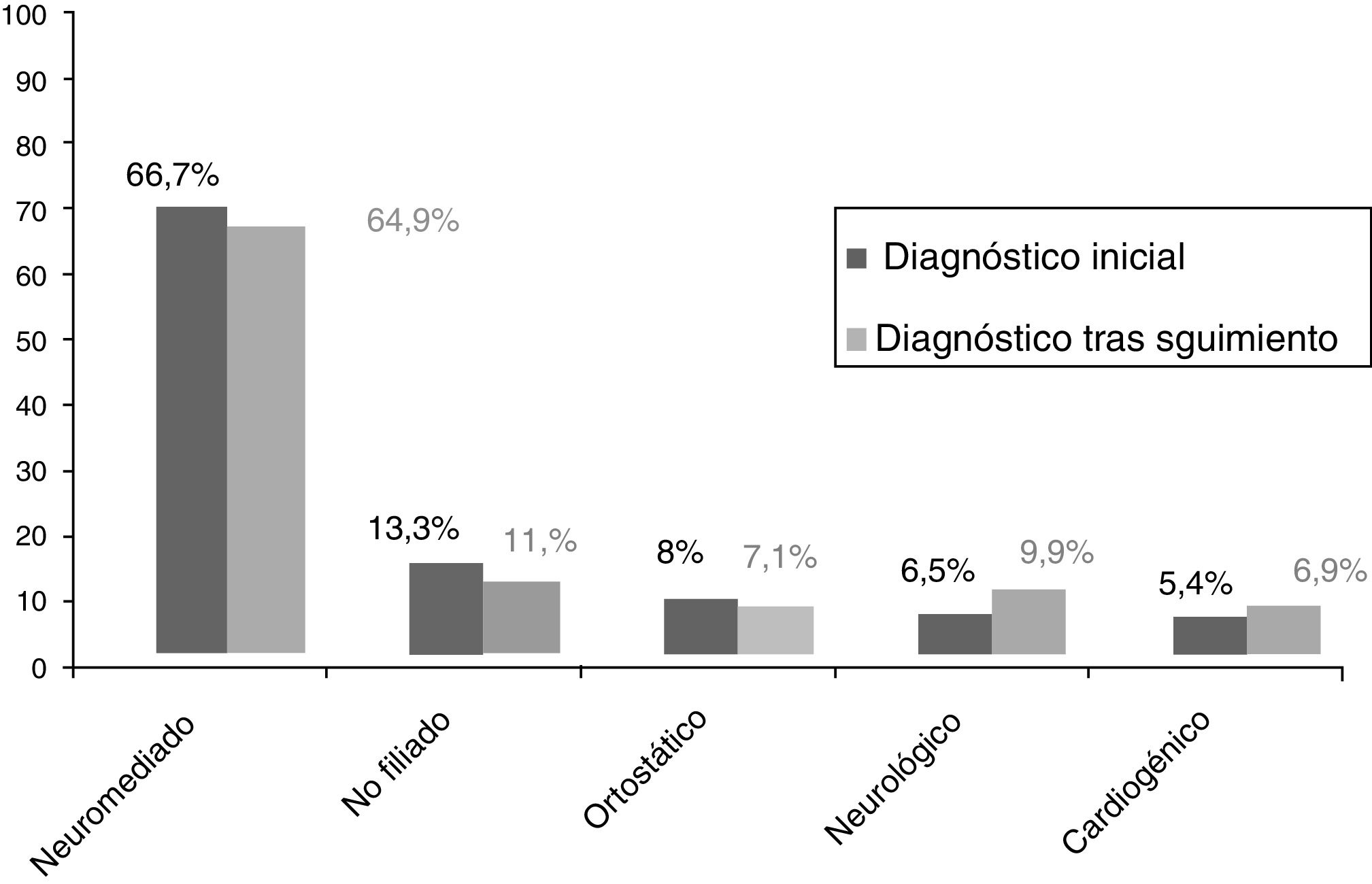
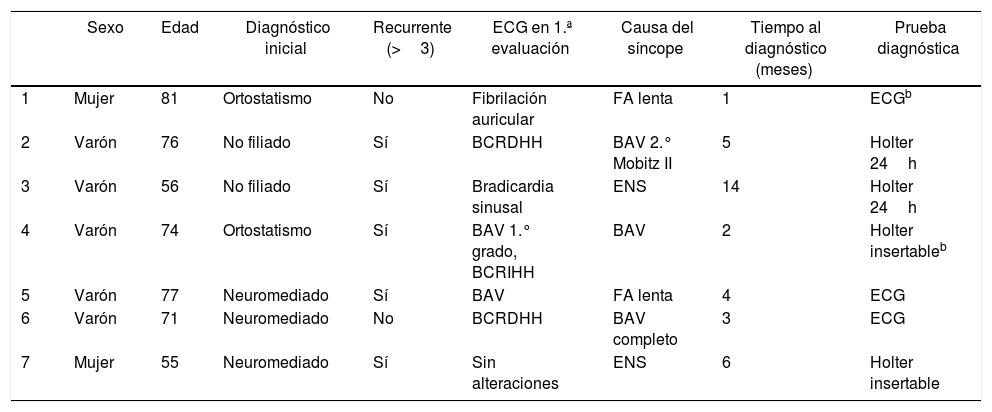
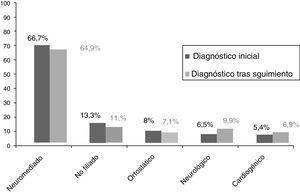
ResultadosEn el periodo comprendido entre enero de 2012 a diciembre de 2016, se incluyeron 465 pacientes que fueron derivados desde el servicio de urgencias con diagnóstico de síncope. Las características de la población estudiada se describen en la tabla 1. Tras el análisis y las pruebas complementarias realizadas, se estableció el diagnóstico de síncope neuromediado como el más frecuente (66,7% del total), seguido del no filiado (13,3%), ortostático (8%), neurológico/psiquiátrico (6,5%) y cardiogénico (5,4%). Un total de 19 pacientes precisaron implante de marcapasos definitivo, fundamentalmente secundario a bloqueo AV transitorio (8 pacientes) y en 2.° lugar a disfunción del nodo sinusal (5 pacientes). Tras completar el seguimiento (fig. 2), se modificó el diagnóstico inicial en 31 pacientes (6,7%), estableciéndose el origen cardiogénico en otros 7 pacientes (1,5% del total); las características de este grupo se describen en la tabla 2. De entre estos últimos, 3 pacientes habían sido catalogados inicialmente como de origen ortostático, 2 como neuromediado y otros 2 pacientes como origen no filiado, y la modificación diagnóstica se realizó debido a nuevas recurrencias. Se requirió implante de marcapasos definitivo en 6 de ellos.
Pacientes con diagnóstico de síncope cardiogénico inicialmente clasificados con otra etiologíaa
| Sexo | Edad | Diagnóstico inicial | Recurrente (>3) | ECG en 1.ª evaluación | Causa del síncope | Tiempo al diagnóstico (meses) | Prueba diagnóstica | |
|---|---|---|---|---|---|---|---|---|
| 1 | Mujer | 81 | Ortostatismo | No | Fibrilación auricular | FA lenta | 1 | ECGb |
| 2 | Varón | 76 | No filiado | Sí | BCRDHH | BAV 2.° Mobitz II | 5 | Holter 24h |
| 3 | Varón | 56 | No filiado | Sí | Bradicardia sinusal | ENS | 14 | Holter 24h |
| 4 | Varón | 74 | Ortostatismo | Sí | BAV 1.° grado, BCRIHH | BAV | 2 | Holter insertableb |
| 5 | Varón | 77 | Neuromediado | Sí | BAV | FA lenta | 4 | ECG |
| 6 | Varón | 71 | Neuromediado | No | BCRDHH | BAV completo | 3 | ECG |
| 7 | Mujer | 55 | Neuromediado | Sí | Sin alteraciones | ENS | 6 | Holter insertable |
BAV: bloqueo aurículo-ventricular; BCRDHH: bloqueo completo de rama derecha del haz de His; BCRIHH: bloqueo completo de rama izquierda del haz de His; ECG: electrocardiograma; ENS: enfermedad del nodo sinusal; FA: fibrilación auricular.
La mortalidad total de la muestra fue del 5,6% (26 pacientes). De esta, solo el 0,9% (4 pacientes) era de origen cardiovascular (2 pacientes por insuficiencia cardíaca refractaria y otros 2 pacientes por síndrome coronario agudo con elevación de segmento ST complicado con insuficiencia cardíaca). De entre los pacientes con síncope catalogado finalmente como cardiogénico hubo 3 muertes, pero ninguna de origen cardiovascular. Ninguno de los pacientes referidos a la US presentó recurrencias durante el periodo de espera hasta la primera asistencia en la unidad.
Existieron pródromos vasovagales (malestar, náuseas, sudoración, etc.) en el 75,9% de los casos, siendo el síncope recurrente en el 30,8%. Tras el ajuste, el síncope cardiogénico se asoció a mayor edad, con un RR: 1,07 e IC 95%: 1,02-1,12; a la presencia del ECG basal patológico, con un RR: 6,45 e IC 95%: 2,26-9,63, y a la ausencia de pródromos vagales, con un RR: 10,30 e IC 95%: 3,87-13,42. El sexo masculino se asoció con un incremento del riesgo de precisar marcapasos definitivo en el seguimiento, con una OR: 2,65 e IC 95%: 1,01-7,01; p=0,05.
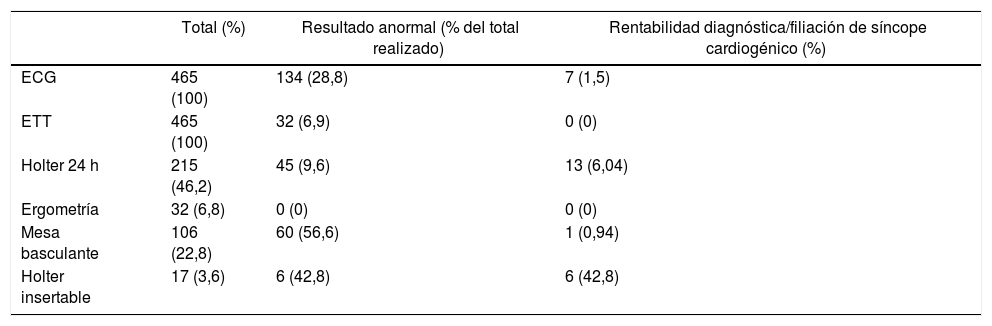
En cuanto a las pruebas complementarias realizadas (tabla 3), se destaca que el electrocardiograma basal, fue considerado normal en el 71,3% de los casos. El Holter ECG de 24h fue considerado anodino o no diagnóstico en el 90,4% de los casos y el 93,1% de los pacientes no presentaba cardiopatía estructural en la ecocardiografía, la cual se realizaba de forma protocolaria a todos los pacientes evaluados en la US.
Pruebas diagnósticas realizadas y rendimiento diagnósticoa
| Total (%) | Resultado anormal (% del total realizado) | Rentabilidad diagnóstica/filiación de síncope cardiogénico (%) | |
|---|---|---|---|
| ECG | 465 (100) | 134 (28,8) | 7 (1,5) |
| ETT | 465 (100) | 32 (6,9) | 0 (0) |
| Holter 24 h | 215 (46,2) | 45 (9,6) | 13 (6,04) |
| Ergometría | 32 (6,8) | 0 (0) | 0 (0) |
| Mesa basculante | 106 (22,8) | 60 (56,6) | 1 (0,94) |
| Holter insertable | 17 (3,6) | 6 (42,8) | 6 (42,8) |
ECG: electrocardiograma; ETT: ecocardiograma transtorácico.
En la primera columna, se expresa el global de pruebas diagnósticas realizadas en la población estudiada; en la segunda columna el porcentaje de las mismas que tuvieron resultado anormal; en la tercera columna se describe cuáles de esas pruebas anormales fueron diagnósticas de síncope de origen cardiogénico.
Los pacientes valorados por una US presentan un perfil clínico variado. En general, la prevalencia en nuestra población de cada una de las etiologías del síncope fue similar a la descrita en otras series6. Cabe destacar que la rentabilidad diagnóstica de las pruebas complementarias fue en general baja, de ahí la necesidad de la inclusión de este tipo de pacientes en un proceso asistencial estructurado desde su asistencia a urgencias. En nuestro estudio, tras un seguimiento a largo plazo, existió un pequeño porcentaje de modificación del diagnóstico inicial del síncope, destacando un incremento en el número de casos atribuibles a origen neurológico o psiquiátrico. Un pequeño grupo de pacientes con sospecha inicial de síncope neuromediado (3 pacientes), de ortostático (2 pacientes) o no filiados (2 pacientes), fueron filiados a posteriori de mecanismo cardiogénico (tabla 2); la mayoría de ellos eran varones con alteraciones basales en el ECG; esto sugiere que los pacientes con dichas alteraciones en el ECG en el que el origen del síncope no está esclarecido, tras realizar pruebas diagnósticas no invasivas, deberían tener un seguimiento más estrecho, aunque cabe destacar que en este último grupo no hubo muertes de origen cardiovascular o atribuibles a la etiología del síncope.
Otra característica de nuestra muestra es que no se incluyeron aquellos pacientes que presentaron criterios de riesgo para ser ingresados en el hospital tras la primera visita a urgencias por síncope, lo cual podría incurrir en un sesgo de selección; si bien el objetivo de nuestro estudio fue evaluar la fiabilidad y la seguridad de realizar el estudio ambulatorio precoz en la US a aquellos pacientes cuya situación clínica o riesgo lo permitiera.
Aunque existe indicación de estudio electrofisiológico en determinados pacientes con síncope y alteraciones basales de la conducción, no se disponía de dicha prueba en nuestro centro, por lo que se limitaba su realización a pacientes ingresados. Esta limitación quizá explicara en parte la tendencia de nuestra muestra a la indicación mayor de Holter insertables y de un mayor número de pruebas con menor rendimiento diagnóstico, como es el Holter ECG de 24h o el ecocardiograma. Este último fue realizado a todos los pacientes de nuestra serie con objeto de descartar cardiopatía estructural, si bien las guías actuales recomiendan la realización de ecocardiografía en caso de sospecha clínica de la misma y solo no por el hecho de haber presentado un síncope7. La baja rentabilidad de la ecocardiografía resultante en nuestra serie apoya dichas recomendaciones.
ConclusionesLos resultados de nuestro estudio exponen una buena concordancia entre el diagnóstico etiológico inicial y a largo plazo en una US, lo que sugiere una buena fiabilidad, certeza y seguridad de la misma a la hora de precisar su origen. Cabe destacar la baja rentabilidad de algunas pruebas diagnósticas en el proceso diagnóstico del síncope, en concreto del Holter ECG de 24h y del ecocardiograma transtorácico, por lo que estos resultados apoyan la recomendación de no indicarlas de forma rutinaria o generalizada a todos los pacientes evaluados en la US.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.