Evaluar la variabilidad circadiana en la frecuencia y características de los eventos extrahospitalarios de parada cardiorrespiratoria.
MetodologíaEstudio observacional retrospectivo circunscrito al País Vasco (España). Se recogió información clínica sobre los pacientes adultos en parada cardiorrespiratoria de etiología cardiaca considerados para reanimación asistidos por unidades de soporte vital básico durante 18meses. Los casos fueron estratificados, según la hora de alerta al servicio de emergencias, en 3 tramos de 8h y se estudió su asociación estadística con la frecuencia de los eventos y las principales características definidas en los registros Utstein.
ResultadosSe analizaron 269 casos de parada cardiaca. Durante la franja horaria de 8:00-15:59h se registraron 127 eventos (47,2%; IC95% 41,2-53,2), 93 casos (34,6%; IC95% 28,9-40,3) en el tramo de 16:00-23:59h y 49 (18,2%; IC95% 13,6-22,8) en el de 24:00-7:59h. El 51,2% (IC95% 42,2-60,1) de los ritmos electrocardiográficos detectados en el rango horario 8:00-15:59 fueron desfibrilables, una proporción significativamente superior a la del resto de tramos horarios. También se detectó una menor probabilidad de que un testigo iniciase alguna medida de reanimación previa a la llegada de la ambulancia (14,3%; IC95% 5,9-27,4) durante el periodo nocturno (24:00-7:59h).
ConclusionesLa frecuencia de eventos de parada cardiorrespiratoria es mayor durante las horas matinales, así como la probabilidad de presentar un ritmo electrocardiográfico tributario de desfibrilación. El número de reanimaciones practicadas por testigos antes de la llegada del primer equipo asistencial es bajo, especialmente en el periodo nocturno.
To evaluate the circadian variability in the frequency and characteristics of out-of-hospital sudden cardiac arrests.
MethodsAn observational retrospective study, confined to the Basque Country (Spain), was performed. It was recovered clinical data from cardiologic etiology cardiac arrests considered for resuscitation by basic life support ambulances during 18months. All cases were stratified according to time to emergency alert in 3 sections of 8hours and it was studied the statistical association with the frequency of events and the main characteristics defined in Utstein style records.
ResultsWe analyzed 269 events of cardiac arrest. During the first time slot (8:00 to 15:59h) 127 events (47.2%, 95%CI 41.2 to 53.2) were recorded, 93 cases (34.6%, 95%CI 28.9 to 40.3) on the second slot (16:00 to 23:59h) and 49 (18.2%, 95%CI 13.6 to 22.8) in the third (24:00 to7:59h). The 51.2% (95%CI 42.2 to 60.1) of electrocardiographic rhythms detected in the 8:00 to 15:59 time range were shockable, a significantly higher proportion than other time slots. We also founded a lower probability that a bystander initiate any resuscitation to the arrival of the ambulance (14.3%, 95% CI 5.9 to 27.4) during the night (24:00 to 7:59h).
ConclusionsThe frequency of events of sudden cardiac death is highest during the morning hours and the probability of having a defibrillation electrocardiographic rhythm. The number of resuscitations performed by bystanders before the arrival of the first medical team is low, especially in the night time.
La parada cardiorrespiratoria (PCR) constituye, a día de hoy, un importante motivo de activación de los Sistemas de Emergencias Médicas (SEM), con una incidencia anual cercana a los 4 casos por 100.000 habitantes en la Comunidad del País Vasco (España)1.
A pesar de los esfuerzos dirigidos en la última década a la creación de estrategias que maximicen la posibilidad de éxito tras un colapso cardiaco, la supervivencia de la PCR extrahospitalaria continúa siendo baja2,3. Son múltiples las causas que se han asociado a la mayor o menor supervivencia tras un evento de PCR, como el intervalo de tiempo desde el colapso hasta el inicio de las maniobras de soporte vital o el tipo de arritmia letal de presentación del evento. Pero también se ha apuntado a la existencia de un posible patrón temporal tanto en la incidencia como en el pronóstico de las paradas cardiacas que acontecen fuera del entorno hospitalario4-6.
Los ritmos circadianos constituyen un reloj biológico con una duración cercana a 24h que regula la actividad metabólica, hormonal y conductual diaria y persiste aun en ausencia de estímulos ambientales. A pesar de que el estudio y la comprensión de la cronobiología de la muerte súbita cardiaca podría resultar interesante desde el momento en que puede ayudar a desarrollar estrategias de prevención u optimizar la gestión de recursos de respuesta prehospitalaria, la variabilidad de la incidencia y características de las PCR en función del momento del día no ha sido una temática ampliamente trabajada.
Es por ello que el objetivo de esta investigación se centra en evaluar la variabilidad en la frecuencia y las características de los eventos extrahospitalarios de PCR en función del momento del día en el contexto geográfico del País Vasco (España).
MétodoSe ha realizado un estudio observacional descriptivo y analítico, de carácter retrospectivo, tomando como muestra a todas las personas con edad igual o superior a 16años (momento en el que el Sistema Sanitario Vasco deja de considerar al paciente como pediátrico) que presentaron una PCR de presumible etiología cardiológica fuera del ámbito hospitalario y que fueron asistidas por alguno de los recursos de soporte vital básico que componen la red de transporte sanitario urgente del País Vasco entre julio de 2009 y diciembre de 2010. No se incluyeron aquellos pacientes en los que no se iniciaron las maniobras de reanimación cardiopulmonar (RCP), bien por la existencia de órdenes expresas de no resucitación o al ser considerado fútil cualquier intento de reanimación, de acuerdo con los criterios del European Resuscitation Council7.
La etiología cardiogénica fue presumida a juicio del equipo sanitario ante la ausencia de causas externas (traumatismos, ahogamiento, asfixia, sobredosis…) o tras descartar otras posibles causas internas no cardíacas (enfermedades de evolución fatal, patología cerebrovascular, enfermedad pulmonar…).
Los datos fueron extraídos, previa autorización, de la base de datos anonimizada de PCR extrahospitalarias gestionada por el SEM autonómico y construida a partir de la documentación clínica aportada por los trabajadores de las ambulancias integradas en la red de emergencias, mediante un formulario normalizado basado en las recomendaciones Utstein8 para el registro de datos sobre PCR.
Se extrajeron las variables fecha, sexo y edad de los pacientes, presumible etiología de la PCR, ritmo electrocardiográfico detectado tras la aplicación del desfibrilador externo semiautomático, presencia de testigos del evento, cualquier intento de reanimación antes de la llegada del primer recurso asistencial (como compresiones torácicas guiadas por teléfono…), cardiopatía previa y factores de riesgo cardiovascular conocidos (hipertensión arterial, diabetes mellitus, dislipidemia y/o tabaquismo) e intervalo de respuesta desde la recepción de la llamada en el SEM hasta el inicio de las maniobras de soporte vital. También se registró el resultado final tras el cese de las maniobras de reanimación: fallecimiento en el lugar o retorno de la circulación espontánea y posterior ingreso en el Servicio de Urgencias Hospitalario.
En función de la hora de activación del SEM, se calculó la distribución horaria de los sucesos para determinar el pico máximo (acrofase) de incidencia. Para realizar comparaciones entre el número de PCR asistidas, los casos fueron estratificados en 3 periodos horarios, cada uno de 8hs (mañana, 8:00-15:59h; tarde, 16-23:59h; noche, 24:00-7:59h).
Tras la aplicación del test de normalidad Shapiro-Wilk y dada la distribución no normal de los datos, la caracterización de la población de estudio se realizó mediante estadísticos descriptivos robustos (mediana y rango intercuartil [RIQ]) y porcentajes.
Se emplearon las pruebas no paramétricas de Mann Whitney y Kruskal Wallis en el contraste de medianas, considerándose significación estadística un valor bilateral de p<0,05. Para la estimación de la diferencia entre proporciones se construyeron los intervalos de confianza al 95% (IC95%) mediante el método exacto de Fisher.
Como soportes informáticos en el tratamiento estadístico se utilizaron Epi Info 7 para estadística descriptiva y PASW v20 en la fase analítica.
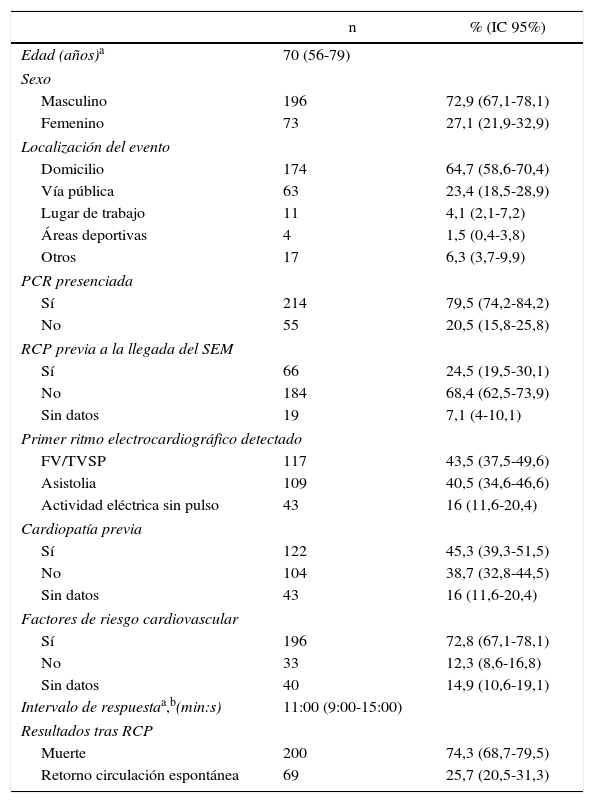
ResultadosDurante el periodo de estudio, los recursos de soporte vital básico del País Vasco asistieron 1.043 eventos de PCR tributarios de reanimación en pacientes adultos. En 560 casos no se pudo filiar con seguridad el probable origen etiológico y 269 casos fueron atribuibles a una causa cardiaca. De este último grupo, objeto de este estudio, 196 (72,9%) eran hombres con una mediana de edad de 76años (RIQ: 63-82), significativamente superior (p<0,001) a la de las mujeres (66años, RIQ: 54-76). El 64,7% de los eventos aconteció en el domicilio y el 79,5% fueron presenciados por un testigo, a pesar de lo cual tan solo en el 24,5% de las situaciones se intentaron maniobras de reanimación previas a la llegada del primer recurso asistencial. A la llegada de la ambulancia, en el 43,5% de los pacientes se detectó un patrón electrocardiográfico tributario de desfibrilación. El resto de características generales de las PCR atendidas se representan en la tabla 1.
Características generales de los casos asistidos (n=269)
| n | % (IC 95%) | |
|---|---|---|
| Edad (años)a | 70 (56-79) | |
| Sexo | ||
| Masculino | 196 | 72,9 (67,1-78,1) |
| Femenino | 73 | 27,1 (21,9-32,9) |
| Localización del evento | ||
| Domicilio | 174 | 64,7 (58,6-70,4) |
| Vía pública | 63 | 23,4 (18,5-28,9) |
| Lugar de trabajo | 11 | 4,1 (2,1-7,2) |
| Áreas deportivas | 4 | 1,5 (0,4-3,8) |
| Otros | 17 | 6,3 (3,7-9,9) |
| PCR presenciada | ||
| Sí | 214 | 79,5 (74,2-84,2) |
| No | 55 | 20,5 (15,8-25,8) |
| RCP previa a la llegada del SEM | ||
| Sí | 66 | 24,5 (19,5-30,1) |
| No | 184 | 68,4 (62,5-73,9) |
| Sin datos | 19 | 7,1 (4-10,1) |
| Primer ritmo electrocardiográfico detectado | ||
| FV/TVSP | 117 | 43,5 (37,5-49,6) |
| Asistolia | 109 | 40,5 (34,6-46,6) |
| Actividad eléctrica sin pulso | 43 | 16 (11,6-20,4) |
| Cardiopatía previa | ||
| Sí | 122 | 45,3 (39,3-51,5) |
| No | 104 | 38,7 (32,8-44,5) |
| Sin datos | 43 | 16 (11,6-20,4) |
| Factores de riesgo cardiovascular | ||
| Sí | 196 | 72,8 (67,1-78,1) |
| No | 33 | 12,3 (8,6-16,8) |
| Sin datos | 40 | 14,9 (10,6-19,1) |
| Intervalo de respuestaa,b(min:s) | 11:00 (9:00-15:00) | |
| Resultados tras RCP | ||
| Muerte | 200 | 74,3 (68,7-79,5) |
| Retorno circulación espontánea | 69 | 25,7 (20,5-31,3) |
FV/TVSP: fibrilación ventricular/taquicardia ventricular sin pulso; IC 95%: intervalo de confianza al 95%; PCR: parada cardiorrespiratoria; RCP: reanimación cardiopulmonar; SEM: Sistema de Emergencias Médicas.
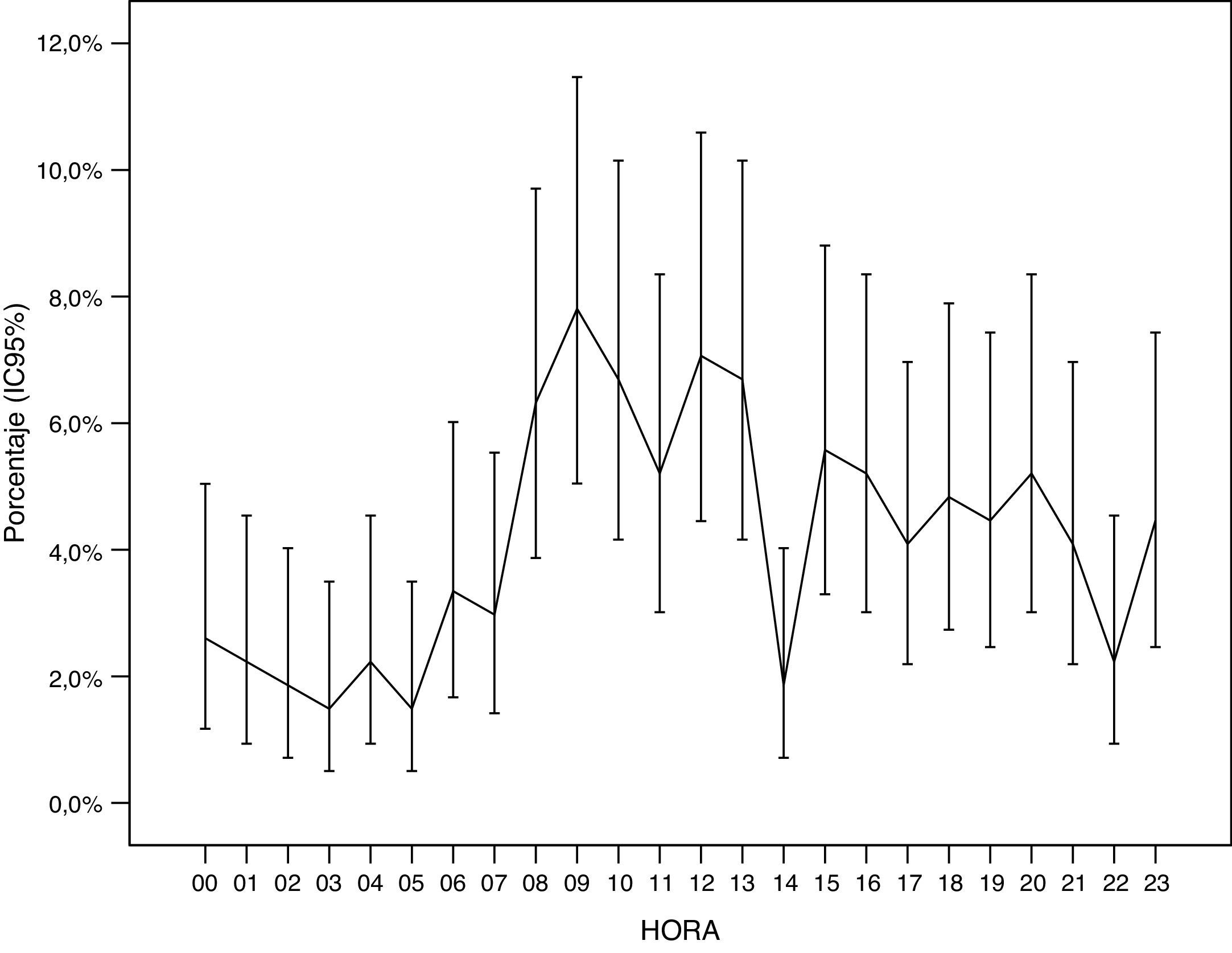
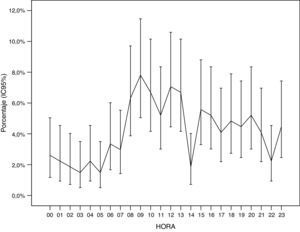
La distribución horaria de los eventos de PCR se muestra en la figura 1. La frecuencia de las PCR experimenta importantes variaciones a lo largo del día, objetivándose un pico máximo entre las 8:00 y las 13:00h y un pico mínimo entre las 1:00 y las 5:00h. No se observaron diferencias estadísticamente significativas en la distribución horaria de las PCR en función del sexo.
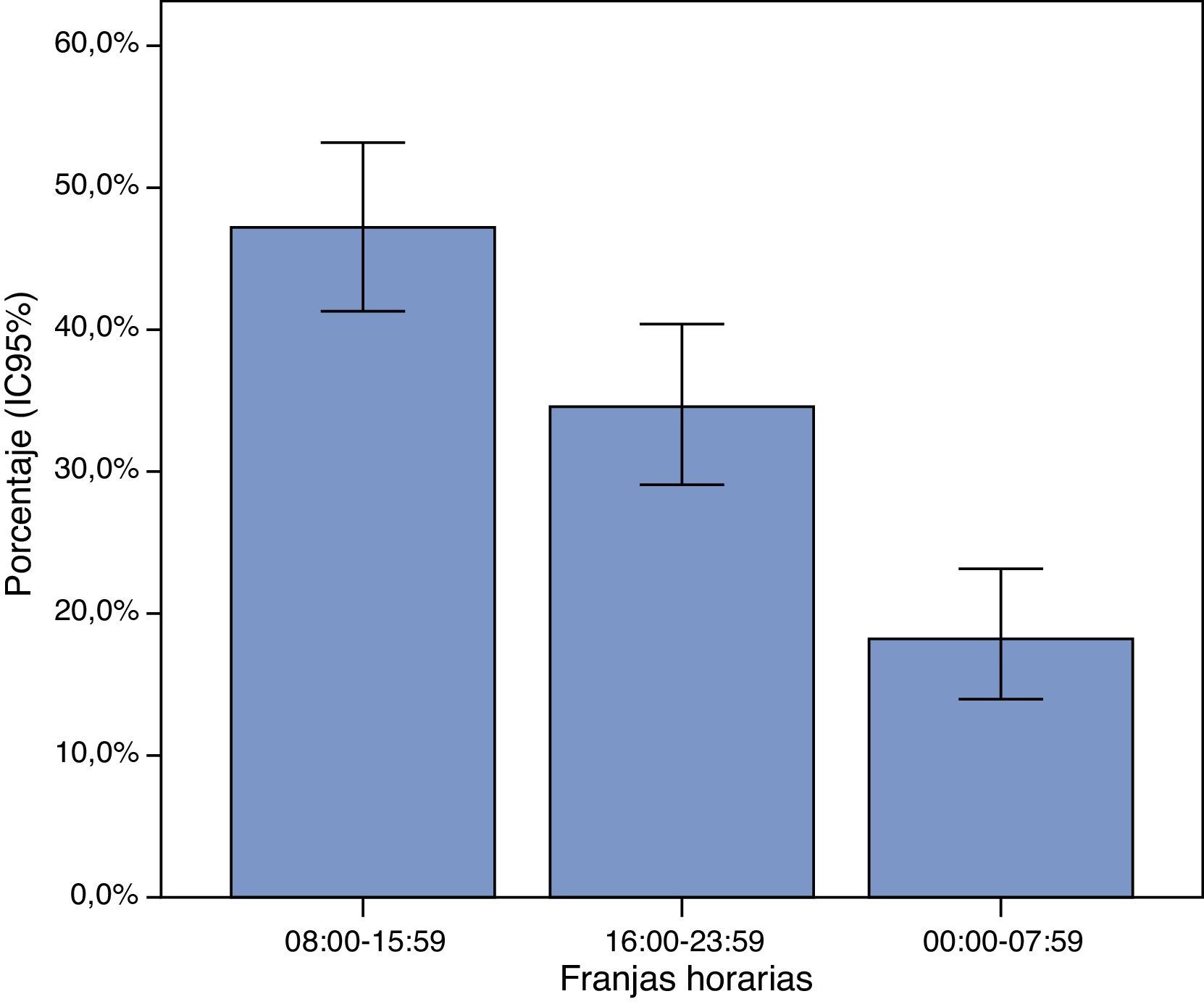
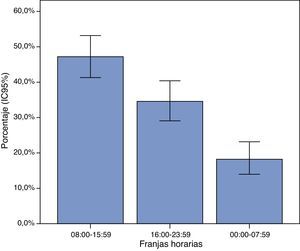
Durante la franja horaria de 8:00-15:59h se registraron 127 eventos de PCR (47,2%; IC95% 41,2-53,2), una proporción significativamente superior (p<0,05) al resto de tramos horarios (fig. 2). También se observaron diferencias estadísticamente significativas entre la frecuencia de eventos sucedidos en la franja horaria de tarde (93 casos; 34,6%; IC95% 28,9-40,3) y noche (49 casos; 18,2%; IC95% 13,6-22,8).
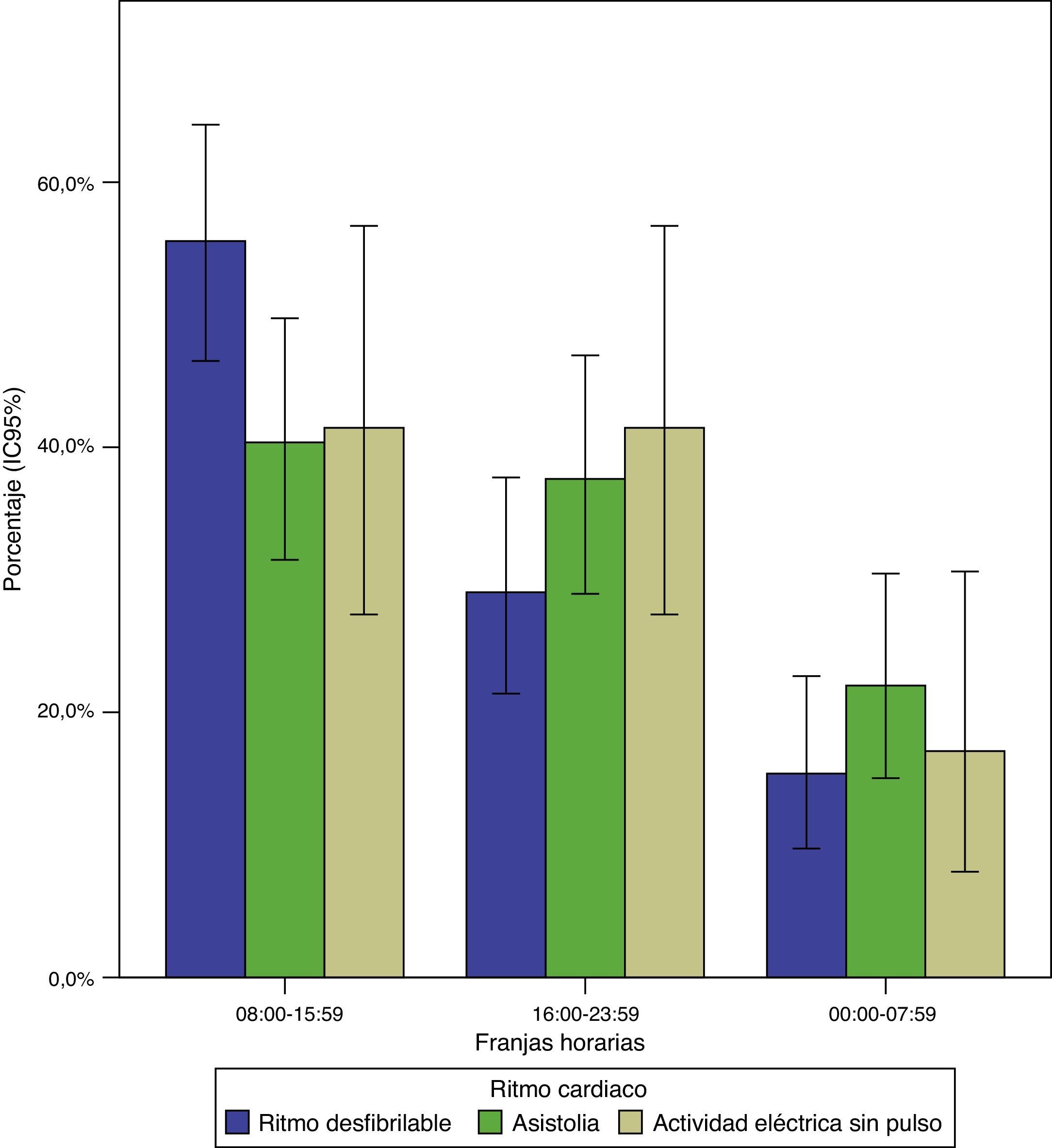
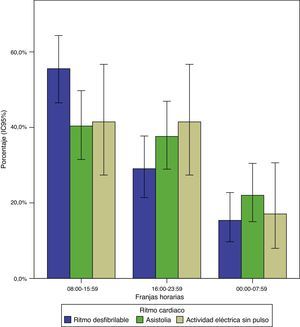
No se hallaron diferencias estadísticamente significativas al contrastar las variables edad, sexo, localización (domiciliaria/extradomiciliaria), presencia de testigos del evento, cardiopatía previa o factores de riesgo cardiovascular conocidos del paciente, intervalo de respuesta del SEM o resultado final tras las maniobras de reanimación (retorno de la circulación espontánea o muerte) en función de los rangos horarios (tabla 2). Sin embargo, se objetivó una mayor proporción de ritmos desfibrilables en el rango horario 8:00-15:59h frente al resto (fig. 3), así como una menor probabilidad de que un testigo iniciase alguna medida de reanimación previa a la llegada de la ambulancia durante el periodo nocturno (24:00-7:59h).
Características de las paradas cardiorrespiratorias extrahospitalarias asistidas según la franja horaria
| Franja horaria | ||||
|---|---|---|---|---|
| 8:00-15:59 n=127 n (%; IC 95%) | 16:00-23:59 n=93 n (%; IC 95%) | 24:00-7:59 n=49 n (%; IC 95%) | p | |
| Edada | 72 (58,75-78) | 70,5 (58-80) | 65 (54-76,5) | 0,39 |
| Sexo masculino | 95 (74,8; 66,3-82,1) | 62 (66,7; 56,1-76,1) | 39 (79,6; 65,7-89,8) | |
| Localización en domicilio | 80 (63; 54-71,4) | 61 (65,6; 55-75,1) | 33 (67,3; 52,5-80) | |
| Presencia de testigos | 99 (77,9; 69,7-84,8) | 78 (83,9; 74,8-90,7) | 37 (75,5; 61,1-86,7) | |
| RCP por testigos | 36 (28,3; 20,7-37) | 23 (24,7; 16,4-34,8) | 7 (14,3; 5,9-27,4) | |
| Ritmo electrocardiográfico inicial desfibrilable | 65 (51,2; 42,2-60,1) | 34 (36,6; 26,8-47,2) | 18 (36,7; 23,2-50,2) | |
| Cardiopatía previa | 55 (43,3; 34,5-52,4) | 45 (48,4; 38-59) | 22 (44,9; 30,7-59,8) | |
| Factores de riesgo cardiovascular | 91 (71,65; 63-79,3) | 68 (73,1; 62,9-81,8) | 37 (75,5; 61,1-86,7) | |
| Intervalo de respuestaa,b (min:s) | 10:00 (9:00-14:00) | 12:00 (9:00-15:00) | 13:00 (9:00-17:30) | 0,165 |
| Retorno circulación espontánea | 36 (28,3; 20,5-37) | 23 (24,7; 16,4-34,8) | 10 (20,4; 10,2-34,3) | |
IC 95%: intervalo de confianza al 95%; RCP: reanimación cardiopulmonar.
La variabilidad temporal y su asociación con episodios agudos de patología cardiovascular (como infartos de miocardio o accidentes cerebrovasculares) es un hecho conocido y bien documentado9-11. Sin embargo, a tenor de la escasa bibliografía localizada, los aspectos cronobiológicos relacionados con la incidencia y la supervivencia de la PCR han sido escasamente tratados en la literatura biomédica. La distribución circadiana del inicio de diferentes patologías sugiere la existencia de desencadenantes con organización temporal, y diversos estudios epidemiológicos demuestran un mayor riesgo de sufrir un episodio cardiovascular durante las primeras horas del día. Investigaciones previas han identificado diferentes fenómenos fisiológicos con fluctuaciones circadianas que pueden influir en la aparición de eventos cardiacos, como la secreción de catecolaminas y otras hormonas12.
Los hallazgos de este estudio son consistentes con los resultados publicados en la literatura nacional5,6: existe un predominio matinal en el número de casos de PCR, y un claro descenso durante el periodo nocturno. A pesar de que no se apreciaron cambios en cuanto a la recuperación de la circulación espontánea tras las maniobras de reanimación, en este estudio no se aborda la supervivencia a los 30días de la PCR. Resultaría este último un hecho de sumo interés, puesto que recientes investigaciones han hallado indicios de una mayor supervivencia a los 30días en aquellas PCR que sucedieron en horario diurno frente al nocturno, aun cuando la supervivencia inmediata no había presentado una asociación en función del momento del día13-15. Esta limitación ha venido determinada por la indisponibilidad de los datos hospitalarios en la base de datos utilizada.
El predominio matinal en el número de eventos de PCR puede ser atribuido a interacciones complejas entre los sistemas de regulación hemodinámicos y biológicos, como el incremento matutino de los niveles plasmáticos de catecolaminas o el aumento de la agregabilidad plaquetaria o de las resistencia vasculares12,16,17.
La menor presencia de reanimadores circunstanciales durante el periodo nocturno y, sobre todo, la mayor proporción de taquiarritmias ventriculares tributarias de desfibrilación en las horas matinales son hallazgos habituales en otras publicaciones internacionales15,18,19. Partiendo del hecho constatado de que cuanto más se demora la atención en un PCR menor es la probabilidad de encontrar un ritmo desfibrilable, los mayores tiempos de respuesta de los recursos sanitarios registrados en los turnos de tarde y noche podrían explicar, al menos parcialmente, este fenómeno. Sin embargo, otros autores6 también han documentado mayores proporciones de taquiarritmias desfibrilables durante las horas de la tarde.
Resulta destacable que, a pesar de la elevada prevalencia de eventos de PCR presenciados por testigos, tan solo en la cuarta parte del total se aplicó alguna medida de reanimación previa a llegada de la asistencia especializada. Este dato se enmarca en la línea de los resultados de otras publicaciones nacionales, con tasas de RCP por parte de testigos comprendidas entre el 2 y el 36,8%1,3, y destaca la deficiencia existente en la población a la hora de identificar y/o tratar de forma inmediata una situación de parada cardiaca.
Por otro lado, no se han encontrado asociaciones entre los distintos periodos del día y otras características de las PCR, como pueden ser la localización o los antecedentes médicos personales.
La principal limitación presente en este estudio está relacionada con la dificultad de filiar la causa probable de la PCR (que ha invalidado casi la mitad de los registros). La inclusión de los casos de causa fehacientemente cardiovascular a criterio del equipo asistencial ha mermado considerablemente el tamaño muestral, pero otorga garantías de no sesgar los resultados con eventos de otra etiología. La posible causa cardiogénica ha correspondido al 55,7% de los casos en que se registró la etiología más probable, una proporción inferior a la mayoritariamente publicada en otros estudios epidemiológicos sobre PCR3. Este hecho tal vez pueda atribuirse a una limitación durante la categorización, ya que las causas no cardiacas (como traumatismos, ahogamientos o intoxicaciones) son fácilmente identificables, pero los eventos de causa cardiaca presentan serias dificultades en la atribución fidedigna de una causa etiológica. Podría haber ocurrido, por lo tanto, que un buen número de las situaciones en las que no se filió la causa etiológica se tratasen, en realidad, de PCR de origen cardiaco.
Por otro lado, debe destacarse la ausencia de inclusión de los datos clínicos referentes a PCR asistidas exclusivamente por unidades de soporte vital avanzado (debido a limitaciones en el acceso a la base de datos clínica). Sin embargo, puesto que los criterios para no activar una unidad de soporte vital básico como avance hasta la llegada de la unidad medicalizada ante una PCR (dentro de las estrategias de atención con «doble respuesta») corresponden a cuestiones meramente logísticas (como la indisponibilidad en el momento de un recurso cercano al lugar) y no clínicas, resulta razonable la calidad representativa de la muestra empleada.
Otras posibles fuentes de sesgo radican en el hecho de que se ha tomado la hora de activación del SEM como aproximación a la hora de inicio de la PCR o la posibilidad de haberse realizado por parte del equipo asistencial reanimaciones en personas con criterios objetivos para no iniciar medidas de soporte vital (como pacientes terminales o con mala calidad de vida o procesos evolucionados en el tiempo).
Los resultados de este trabajo reflejan una mayor frecuencia de eventos de PCR durante las horas matinales, así como una mayor probabilidad de presentar un ritmo electrocardiográfico tributario de desfibrilación. El número de reanimaciones practicadas por testigos antes de la llegada del primer equipo asistencial es bajo, especialmente en el periodo nocturno, lo que sugiere la necesidad de enfatizar la sensibilización y la formación de la población al respecto de técnicas básicas de RCP. Finalmente, es razonable pensar que el conocimiento de la variabilidad circadiana de la PCR extrahospitalaria podría contribuir a la planificación eficiente y a la distribución de los recursos dentro del sistema de emergencias.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A Emergentziak-Osakidetza, por el acceso a las bases de datos clínicos, y a los trabajadores de las empresas integradas en la red de transporte sanitario urgente del País Vasco, por su esfuerzo en la recogida de los mismos.