Este artículo representa el primer informe oficial del Registro Nacional Español de Asistencia Mecánica Circulatoria (ESPAMACS), y en él se expone la actividad del registro desde que comenzó a funcionar en octubre de 2014 hasta mayo de 2016. A lo largo de este periodo se han registrado 369 dispositivos de asistencia mecánica circulatoria implantados en 18 centros de nuestro país: 319 de corta duración (86,4%) y 50 de larga duración (13,6%). Se analiza el perfil de los pacientes (datos demográficos, comorbilidades, enfermedad de base, grado de insuficiencia cardiaca), el tipo de dispositivos implantados, las indicaciones, los datos operatorios y los resultados (evolución postoperatoria, duración del soporte, grado de consecución de objetivos, efectos adversos, supervivencia y causas de muerte).
The present article represents the first official report of Spanish Registry for Mechanical Circulatory Support (ESPAMACS) and summarizes the registry activity since it began operating in October 2014 to May 2016. Along this period, 369 mechanical circulatory support devices implanted at 18 different centers of our country have been registered: 319 for short-term support (86.4%) and 50 for long-term support (13.6%). The profile of the assisted patients (demographic data, comorbidities, underlying disease, grade of heart failure), type of implanted devices, indications, operative data and outcomes (postoperative outcome, duration of support, degree of achievements of objectives, adverse events, survival and causes of death) are analyzed.
ESPAMACS es el Registro Español de Asistencia Mecánica Circulatoria (AMC) elaborado por el Grupo de Trabajo de AMC y Trasplante Cardiaco de la Sociedad Española de Cirugía Torácica-Cardiovascular (SECTCV). Las características y el funcionamiento de ESPAMACS han quedado bien definidos en un artículo anterior1. Técnicamente, es una base de datos online vinculada a una página web dinámica a través de la programación informática, cuyo objetivo fundamental es registrar los dispositivos de AMC tanto de corta (ESPAMACS-C) como de larga duración (ESPAMACS-L) implantados en España. Su creación obedece a una doble necesidad: por un lado, contar con un registro de una actividad en auge en nuestro país como es la AMC, y por otro lado, facilitar al máximo a los profesionales la introducción de los datos, haciendo posible su actualización en tiempo real y desde cualquier puesto con acceso a Internet. El presente artículo constituye el primer reporte oficial de datos de ESPAMACS y pretende reflejar su actividad desde su puesta en marcha en octubre de 2014.
Análisis estadísticoLas variables discretas son analizadas como número total de eventos o porcentaje de observaciones, mientras que las variables continuas se analizan y expresan como media, mediana y rango de las observaciones. Para el análisis de la supervivencia global, la supervivencia libre de eventos mayores y la probabilidad de trasplante en función del tiempo de asistencia se han generado curvas de Kaplan-Meier. A efectos de publicar este artículo, el seguimiento de la serie se interrumpió el 31 de mayo de 2016. Cada registro se consideró cerrado en el momento del fallecimiento del paciente o en el instante en que se retiró la asistencia por recuperación, cambio de tipo o trasplante.
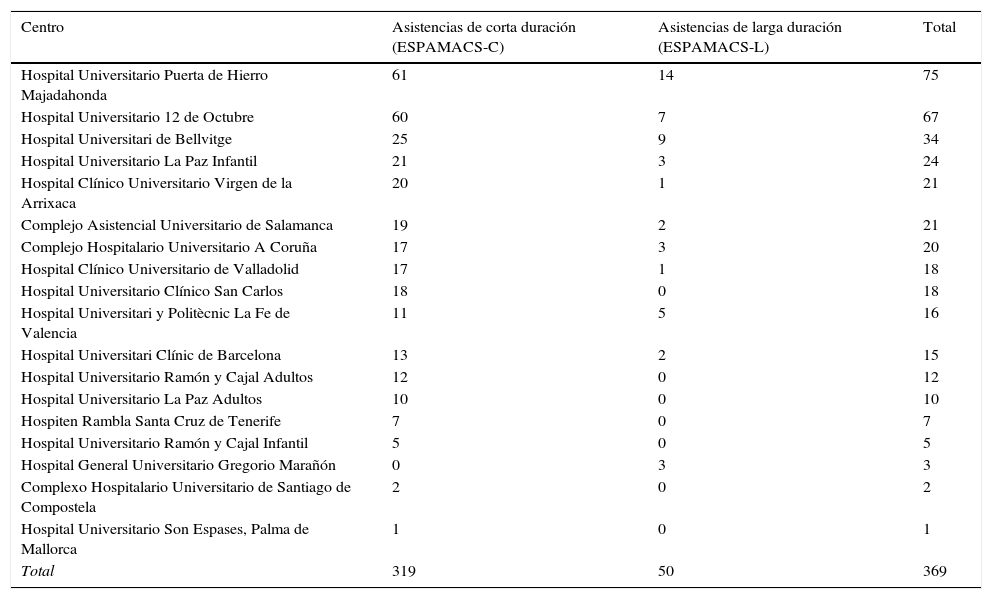
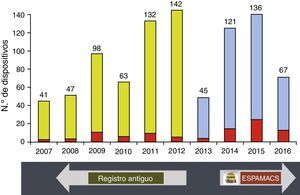
Actividad registradaEntre octubre de 2014 y mayo de 2016 se han introducido en ESPAMACS 369 registros de dispositivos de AMC implantados en 18 centros, de los cuales 319 (86,4%) fueron asistencias de corta duración y 50 (13,6%) de larga duración (fig. 1). Como quiera que ha existido un intervalo de tiempo entre el final del funcionamiento de la base de datos anterior (diciembre 2012) y la puesta en marcha de ESPAMACS (octubre 2014) y con el fin de minimizar la pérdida de casos, los datos correspondientes a este periodo se han introducido de forma retrospectiva. La lista de hospitales participantes, así como su contribución a ESPAMACS-C y ESPAMACS-L, aparece en la tabla 1. El 61% de los centros (11/18) que han enviado sus datos al registro han implantado AMC de larga duración, mientras que el 39% han reportado únicamente dispositivos de corta duración.
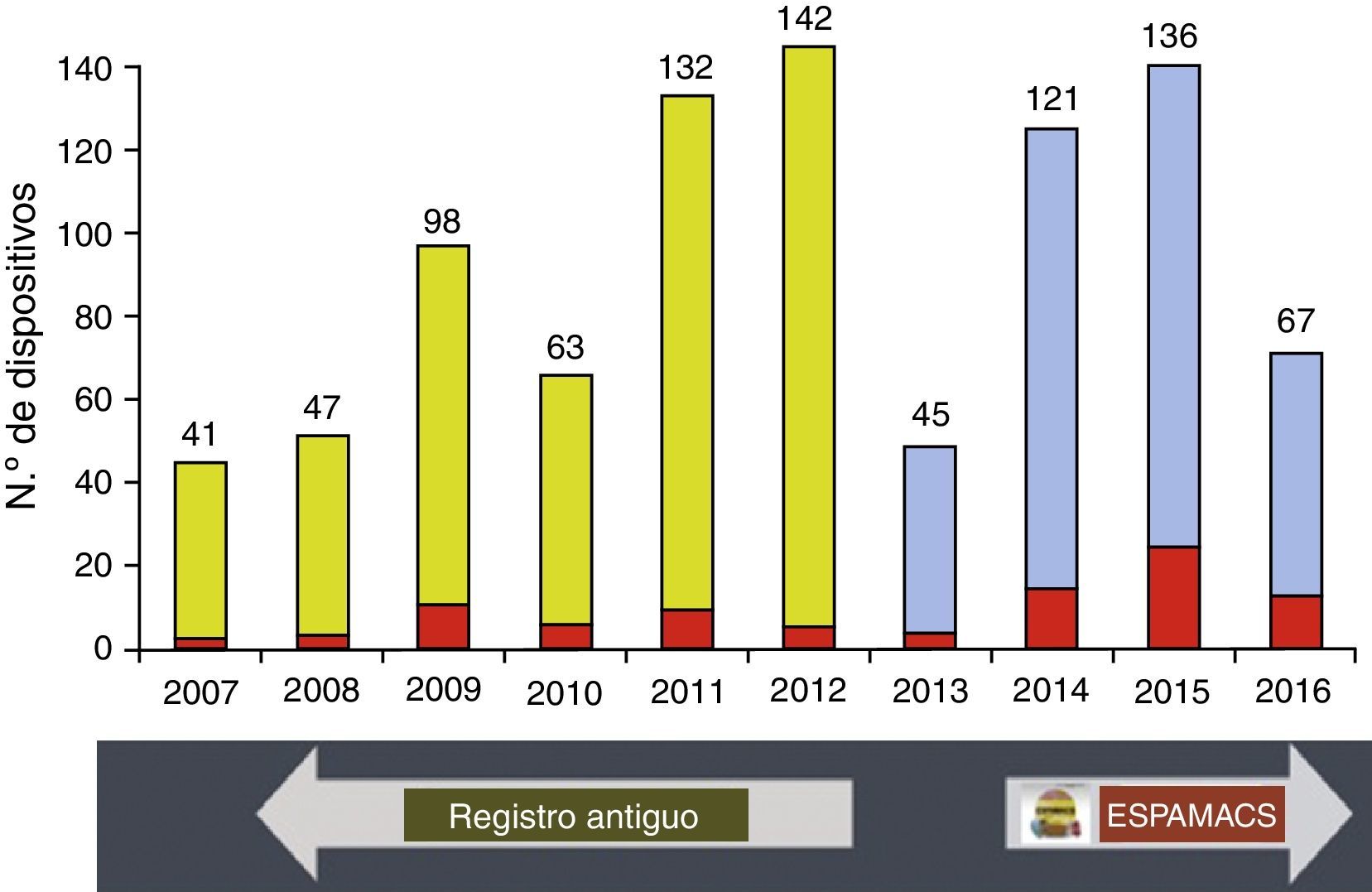
Registro de dispositivos de asistencia mecánica circulatoria implantados en España entre enero 2007 y mayo 2016. Hasta 2012, datos del registro antiguo2, y a partir de 2014, datos de ESPAMACS.
Listado de hospitales participantes en ESPAMACS
| Centro | Asistencias de corta duración (ESPAMACS-C) | Asistencias de larga duración (ESPAMACS-L) | Total |
|---|---|---|---|
| Hospital Universitario Puerta de Hierro Majadahonda | 61 | 14 | 75 |
| Hospital Universitario 12 de Octubre | 60 | 7 | 67 |
| Hospital Universitari de Bellvitge | 25 | 9 | 34 |
| Hospital Universitario La Paz Infantil | 21 | 3 | 24 |
| Hospital Clínico Universitario Virgen de la Arrixaca | 20 | 1 | 21 |
| Complejo Asistencial Universitario de Salamanca | 19 | 2 | 21 |
| Complejo Hospitalario Universitario A Coruña | 17 | 3 | 20 |
| Hospital Clínico Universitario de Valladolid | 17 | 1 | 18 |
| Hospital Universitario Clínico San Carlos | 18 | 0 | 18 |
| Hospital Universitari y Politècnic La Fe de Valencia | 11 | 5 | 16 |
| Hospital Universitari Clínic de Barcelona | 13 | 2 | 15 |
| Hospital Universitario Ramón y Cajal Adultos | 12 | 0 | 12 |
| Hospital Universitario La Paz Adultos | 10 | 0 | 10 |
| Hospiten Rambla Santa Cruz de Tenerife | 7 | 0 | 7 |
| Hospital Universitario Ramón y Cajal Infantil | 5 | 0 | 5 |
| Hospital General Universitario Gregorio Marañón | 0 | 3 | 3 |
| Complexo Hospitalario Universitario de Santiago de Compostela | 2 | 0 | 2 |
| Hospital Universitario Son Espases, Palma de Mallorca | 1 | 0 | 1 |
| Total | 319 | 50 | 369 |
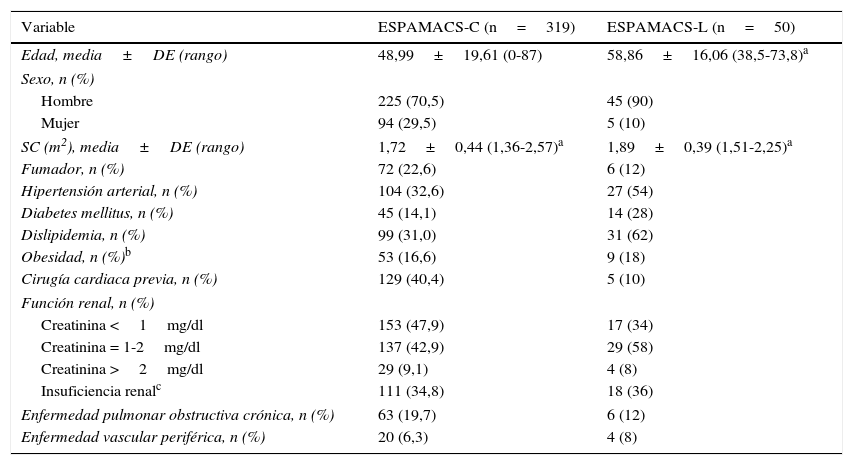
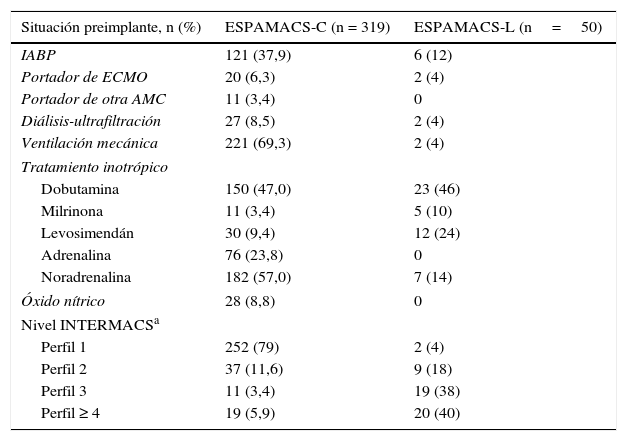
Las características demográficas, comorbilidades y situación preimplante de los pacientes a los que se les implantó una AMC de corta y larga duración se muestran en las tablas 2 y 3.
Datos demográficos y comorbilidades de los pacientes con AMC de corta y larga duración
| Variable | ESPAMACS-C (n=319) | ESPAMACS-L (n=50) |
|---|---|---|
| Edad, media±DE (rango) | 48,99±19,61 (0-87) | 58,86±16,06 (38,5-73,8)a |
| Sexo, n (%) | ||
| Hombre | 225 (70,5) | 45 (90) |
| Mujer | 94 (29,5) | 5 (10) |
| SC (m2), media±DE (rango) | 1,72±0,44 (1,36-2,57)a | 1,89±0,39 (1,51-2,25)a |
| Fumador, n (%) | 72 (22,6) | 6 (12) |
| Hipertensión arterial, n (%) | 104 (32,6) | 27 (54) |
| Diabetes mellitus, n (%) | 45 (14,1) | 14 (28) |
| Dislipidemia, n (%) | 99 (31,0) | 31 (62) |
| Obesidad, n (%)b | 53 (16,6) | 9 (18) |
| Cirugía cardiaca previa, n (%) | 129 (40,4) | 5 (10) |
| Función renal, n (%) | ||
| Creatinina <1mg/dl | 153 (47,9) | 17 (34) |
| Creatinina = 1-2mg/dl | 137 (42,9) | 29 (58) |
| Creatinina >2mg/dl | 29 (9,1) | 4 (8) |
| Insuficiencia renalc | 111 (34,8) | 18 (36) |
| Enfermedad pulmonar obstructiva crónica, n (%) | 63 (19,7) | 6 (12) |
| Enfermedad vascular periférica, n (%) | 20 (6,3) | 4 (8) |
AC: aclaramiento de creatinina; AMC: asistencia mecánica circulatoria; IMC: índice de masa corporal; SC: superficie corporal.
Situación preimplante de los pacientes con AMC de corta y larga duración
| Situación preimplante, n (%) | ESPAMACS-C (n = 319) | ESPAMACS-L (n=50) |
|---|---|---|
| IABP | 121 (37,9) | 6 (12) |
| Portador de ECMO | 20 (6,3) | 2 (4) |
| Portador de otra AMC | 11 (3,4) | 0 |
| Diálisis-ultrafiltración | 27 (8,5) | 2 (4) |
| Ventilación mecánica | 221 (69,3) | 2 (4) |
| Tratamiento inotrópico | ||
| Dobutamina | 150 (47,0) | 23 (46) |
| Milrinona | 11 (3,4) | 5 (10) |
| Levosimendán | 30 (9,4) | 12 (24) |
| Adrenalina | 76 (23,8) | 0 |
| Noradrenalina | 182 (57,0) | 7 (14) |
| Óxido nítrico | 28 (8,8) | 0 |
| Nivel INTERMACSa | ||
| Perfil 1 | 252 (79) | 2 (4) |
| Perfil 2 | 37 (11,6) | 9 (18) |
| Perfil 3 | 11 (3,4) | 19 (38) |
| Perfil ≥ 4 | 19 (5,9) | 20 (40) |
AMC: asistencia mecánica circulatoria; ECMO: sistema de oxigenación con membrana extracorpórea; IABP: balón de contrapulsación intraórtico; INTERMACS: Interagency Registry for Mechanically Assisted Circulatory Support.
El perfil clínico de los pacientes asistidos se ha categorizado en función de la escala INTERMACS3.
La enfermedad de base que motivó el implante de las AMC de corta duración fue de causa respiratoria en el 24,8% de los casos (n=79; 31,23% de los extracorporeal membrane oxygenation [ECMO] implantados) y de causa cardiológica en el 75,2% de los casos (n=240), siendo las cardiopatías más frecuentes la enfermedad coronaria (29,8%), valvulopatías (17,1%), cardiopatías congénitas (12,3%), miocardiopatía dilatada isquémica (10,5%), miocardiopatía dilatada idiopática (9,8%), enfermedad valvular y coronaria (5,2%), miocarditis (3,1%) y otras (12,2%).
En el caso de las AMC de larga duración, las patologías de base más frecuentes fueron la miocardiopatía dilatada isquémica (42%) e idiopática (28%), seguidas por la enfermedad coronaria (8%), miocardiopatía hipertrófica (6%), miocardiopatía dilatada familiar (2%) y otras (14%).
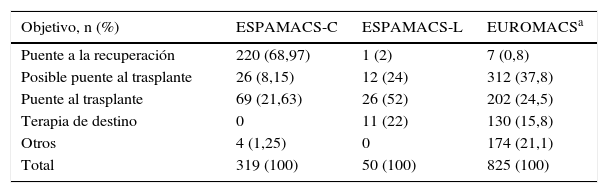
Objetivo del soporteEl objetivo del implante del dispositivo queda reflejado en la tabla 4. En el caso de las AMC de corto plazo, un 23,9% de los dispositivos se implantaron en el seno de una cirugía cardiaca por imposibilidad de salir de circulación extracorpórea sin ayuda (poscardiotomía).
Objetivo del implante de la asistencia en ESPAMACS-C, ESPAMACS-L y EUROMACS
| Objetivo, n (%) | ESPAMACS-C | ESPAMACS-L | EUROMACSa |
|---|---|---|---|
| Puente a la recuperación | 220 (68,97) | 1 (2) | 7 (0,8) |
| Posible puente al trasplante | 26 (8,15) | 12 (24) | 312 (37,8) |
| Puente al trasplante | 69 (21,63) | 26 (52) | 202 (24,5) |
| Terapia de destino | 0 | 11 (22) | 130 (15,8) |
| Otros | 4 (1,25) | 0 | 174 (21,1) |
| Total | 319 (100) | 50 (100) | 825 (100) |
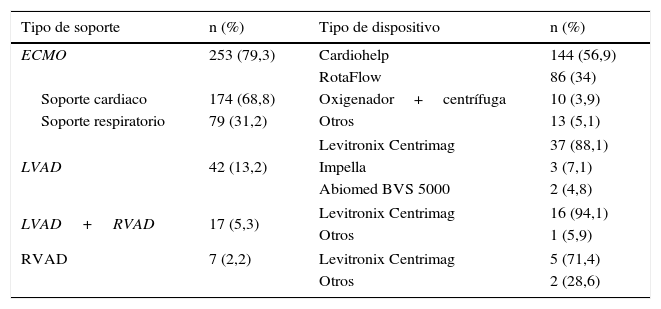
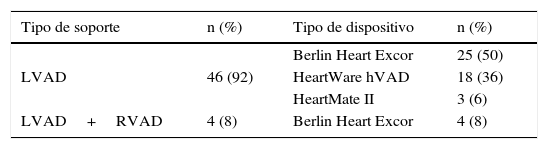
El tipo de soporte realizado (izquierdo, derecho, biventricular o ECMO), así como el modelo de dispositivo implantado, se detallan en la tabla 5 (ESPAMACS-C) y en la tabla 6 (ESPAMACS-L).
Tipos de soporte y dispositivos en AMC de corta duración (ESPAMACS-C)
| Tipo de soporte | n (%) | Tipo de dispositivo | n (%) |
|---|---|---|---|
| ECMO | 253 (79,3) | Cardiohelp | 144 (56,9) |
| RotaFlow | 86 (34) | ||
| Soporte cardiaco | 174 (68,8) | Oxigenador+centrífuga | 10 (3,9) |
| Soporte respiratorio | 79 (31,2) | Otros | 13 (5,1) |
| LVAD | 42 (13,2) | Levitronix Centrimag | 37 (88,1) |
| Impella | 3 (7,1) | ||
| Abiomed BVS 5000 | 2 (4,8) | ||
| LVAD+RVAD | 17 (5,3) | Levitronix Centrimag | 16 (94,1) |
| Otros | 1 (5,9) | ||
| RVAD | 7 (2,2) | Levitronix Centrimag | 5 (71,4) |
| Otros | 2 (28,6) | ||
ECMO: oxigenación con membrana extracorpórea; LVAD: soporte ventricular izquierdo; RVAD: soporte ventricular derecho.
Tipos de soporte y dispositivos en AMC de larga duración (ESPAMACS-L)
| Tipo de soporte | n (%) | Tipo de dispositivo | n (%) |
|---|---|---|---|
| LVAD | 46 (92) | Berlin Heart Excor | 25 (50) |
| HeartWare hVAD | 18 (36) | ||
| HeartMate II | 3 (6) | ||
| LVAD+RVAD | 4 (8) | Berlin Heart Excor | 4 (8) |
AMC: asistencia mecánica circulatoria; LVAD: asistencia ventricular izquierda; RVAD: asistencia ventricular derecha.
En la AMC de corta duración el implante se realizó de forma programada en el 5,3% de los casos, urgente (en las primeras 24h desde que se decidió implantar) en el 22,6% y emergente en el 72,1%, de los cuales el 34,3% fue poscardiotomía (23,9% del total). En el caso del soporte de larga duración, un 76% de los implantes fueron programados, un 20% urgentes y solo un 4% emergentes. En el 96% de los casos de ESPAMACS-L (n=48) fue necesario el empleo de circulación extracorpórea para el implante, siendo el tiempo medio de bomba de 98,2±38,2min (rango, 41 a 180min). Dos de los casos (4%) —un Berlin Heart Excor izquierdo con drenaje por la aurícula izquierda y un HeartWare— se implantaron sin circulación extracorpórea.
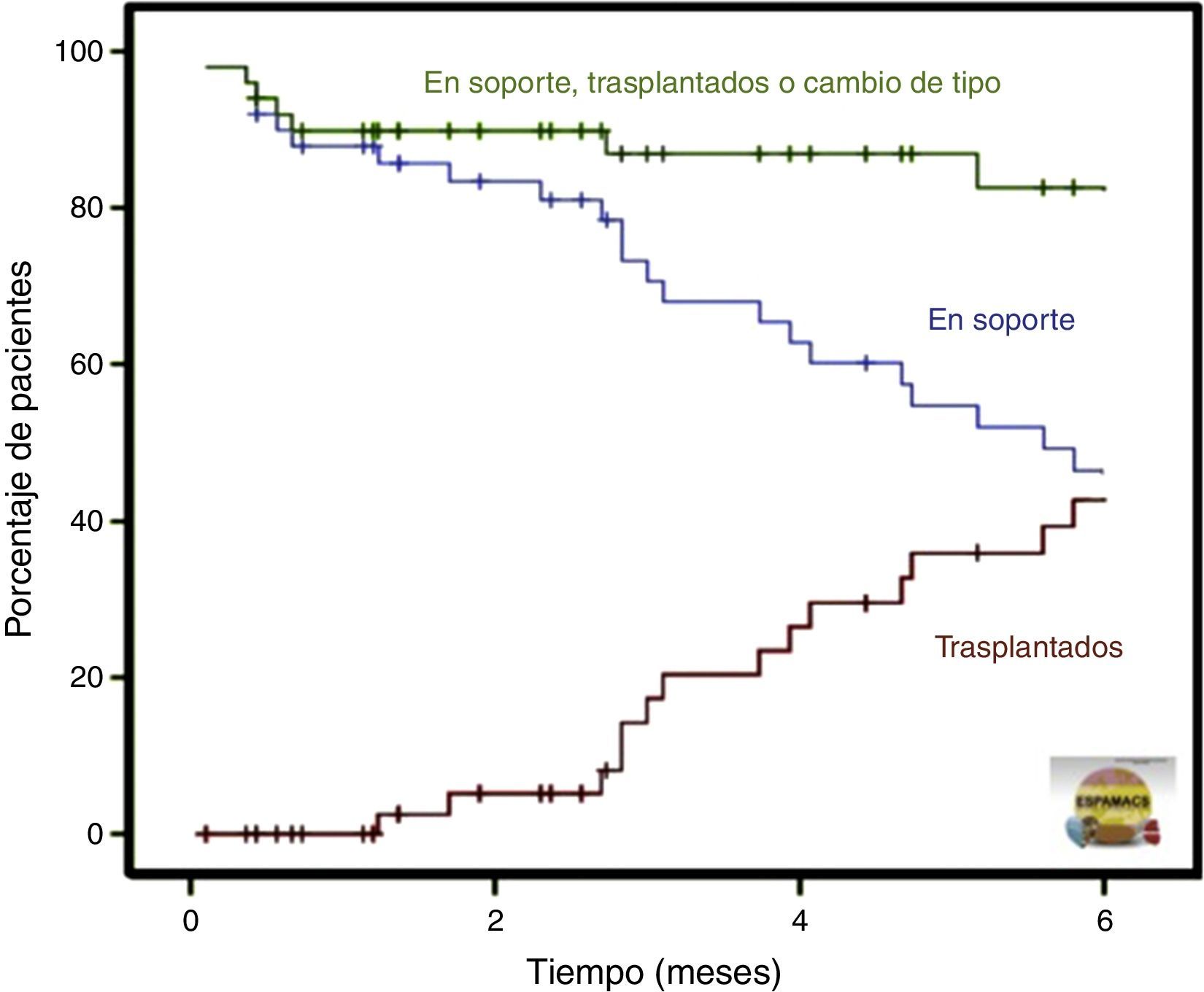
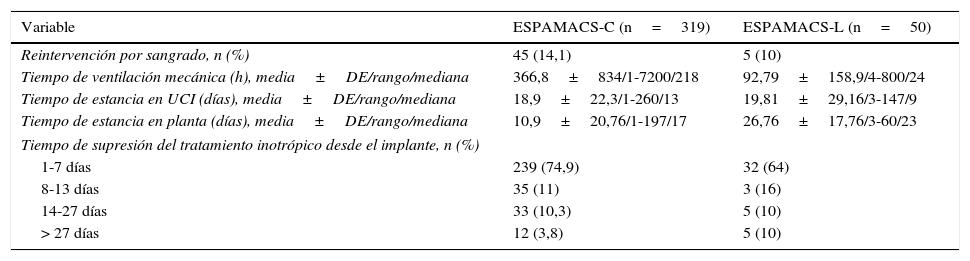
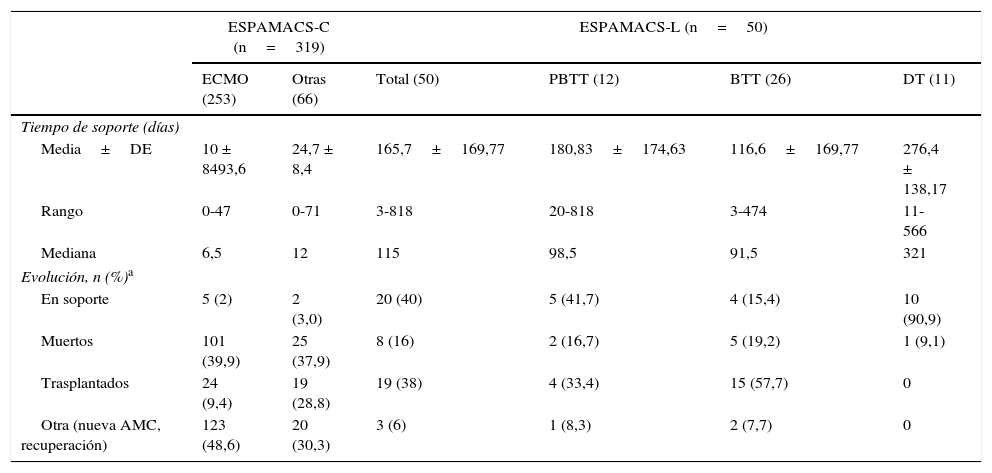
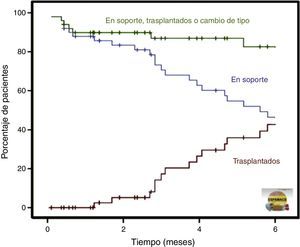
Resultados postoperatorios y evoluciónLos datos relativos al postoperatorio inmediato (tasa de reintervención por sangrado, tiempos de ventilación mecánica, estancia en UCI y en planta, intervalo temporal de interrupción del soporte inotrópico) y al seguimiento (tiempo de soporte y evolución) figuran en las tablas 7 y 8, respectivamente. El seguimiento medio de la serie ha sido de 492días (16,4meses) en ESPAMACS-C y de 418días (13,9meses) en ESPAMACS-L. De los pacientes con AMC de largo plazo, 36 de los 45 (80%) que han completado el seguimiento inicial (5 no lo han hecho por estar implantados recientemente) se pudieron ir de alta a su domicilio con el dispositivo. La descripción gráfica de las diferentes evoluciones de los pacientes de ESPAMACS-L obtenida por el método de Kaplan-Meier se representa en la figura 2.
Datos del postoperatorio en ESPAMACS-C y ESPAMACS-L
| Variable | ESPAMACS-C (n=319) | ESPAMACS-L (n=50) |
|---|---|---|
| Reintervención por sangrado, n (%) | 45 (14,1) | 5 (10) |
| Tiempo de ventilación mecánica (h), media±DE/rango/mediana | 366,8±834/1-7200/218 | 92,79±158,9/4-800/24 |
| Tiempo de estancia en UCI (días), media±DE/rango/mediana | 18,9±22,3/1-260/13 | 19,81±29,16/3-147/9 |
| Tiempo de estancia en planta (días), media±DE/rango/mediana | 10,9±20,76/1-197/17 | 26,76±17,76/3-60/23 |
| Tiempo de supresión del tratamiento inotrópico desde el implante, n (%) | ||
| 1-7 días | 239 (74,9) | 32 (64) |
| 8-13 días | 35 (11) | 3 (16) |
| 14-27 días | 33 (10,3) | 5 (10) |
| > 27 días | 12 (3,8) | 5 (10) |
DE: desviación estándar; h: horas; UCI: unidad de cuidados intensivos.
Datos del seguimiento en ESPAMACS-C y ESPAMACS-L
| ESPAMACS-C (n=319) | ESPAMACS-L (n=50) | |||||
|---|---|---|---|---|---|---|
| ECMO (253) | Otras (66) | Total (50) | PBTT (12) | BTT (26) | DT (11) | |
| Tiempo de soporte (días) | ||||||
| Media±DE | 10 ± 8493,6 | 24,7 ± 8,4 | 165,7±169,77 | 180,83±174,63 | 116,6±169,77 | 276,4 ± 138,17 |
| Rango | 0-47 | 0-71 | 3-818 | 20-818 | 3-474 | 11-566 |
| Mediana | 6,5 | 12 | 115 | 98,5 | 91,5 | 321 |
| Evolución, n (%)a | ||||||
| En soporte | 5 (2) | 2 (3,0) | 20 (40) | 5 (41,7) | 4 (15,4) | 10 (90,9) |
| Muertos | 101 (39,9) | 25 (37,9) | 8 (16) | 2 (16,7) | 5 (19,2) | 1 (9,1) |
| Trasplantados | 24 (9,4) | 19 (28,8) | 19 (38) | 4 (33,4) | 15 (57,7) | 0 |
| Otra (nueva AMC, recuperación) | 123 (48,6) | 20 (30,3) | 3 (6) | 1 (8,3) | 2 (7,7) | 0 |
BTT: puente al trasplante; DT: terapia de destino; ECMO: sistema de oxigenación con membrana extracorpórea; PBTT: posible puente al trasplante.
Análisis de las distintas evoluciones de los pacientes tras el implante de una asistencia de larga duración (método de Kaplan-Meier). En verde se representa la curva de supervivencia (pacientes en soporte, trasplantados o en los que se ha hecho un cambio de tipo de dispositivo); en azul, los pacientes en soporte, y en rojo, los pacientes trasplantados.
De las 50 dispositivos de ESPAMACS-L, 3 (6%) se implantaron en niños, 2 de ellos menores de un año con miocardiopatía dilatada familiar y uno de 6años con miocardiopatía restrictiva e hipertensión pulmonar muy severa. En los 3 casos el modelo implantado fue un Berlin Heart Excor, univentricular izquierdo como puente al trasplante en los lactantes y biventricular como posible puente al trasplante en el niño mayor. Uno de los lactantes se trasplantó a los 93días del implante y el otro falleció tras 82días de soporte a consecuencia de un ictus hemorrágico. El niño mayor está actualmente en asistencia, incluido en lista de espera de trasplante.
DiscusiónDesde el punto de vista operativo, ESPAMACS se ha mostrado como una herramienta eficaz de cara a la consecución del primero de sus objetivos: registrar la actividad de AMC en España. El grado de utilización de ESPAMACS entre los servicios con programa de AMC ha sido muy alto. El número de centros participantes ha pasado de 15 en el registro antiguo2 a 18 en el nuevo. No obstante, entre los objetivos de futuro de ESPAMACS están tanto la incorporación de nuevos hospitales y nuevas sociedades científicas, como la implementación del grado de correlación entre dispositivos implantados-dispositivos registrados, que nos consta es superior al 90% para AMC de larga duración, pero significativamente inferior para las de corta duración, especialmente los ECMO (fuente: datos de la industria no publicados).
El número de dispositivos que se introducen anualmente en el registro de la SECTCV ha crecido significativamente desde 2011, oscilando entre los 120-140 registros al año (fig. 1). Sin duda alguna, la posibilidad de actualizar los datos de la base on-line a tiempo real y desde cualquier puesto con acceso a Internet ha contribuido al éxito de participación en estos últimos años. A pesar del esfuerzo que se ha hecho por introducir retrospectivamente los datos correspondientes al periodo inter-registros (final de la base antigua y puesta en marcha de ESPAMACS), el año 2013 ha sido pobre en cuanto a número de dispositivos contabilizados (n=45), si bien en 2014 la dinámica ya fue mucho más positiva (n=121). El número de AMC de larga duración reportados también ha aumentado desde 2014. El 61% de los centros participantes en ESPAMACS tienen un programa de implante de dispositivos complejos de este tipo. En 2015 y 2016 (año no concluido) las AMC de larga duración representaron casi el 17% de los dispositivos registrados.
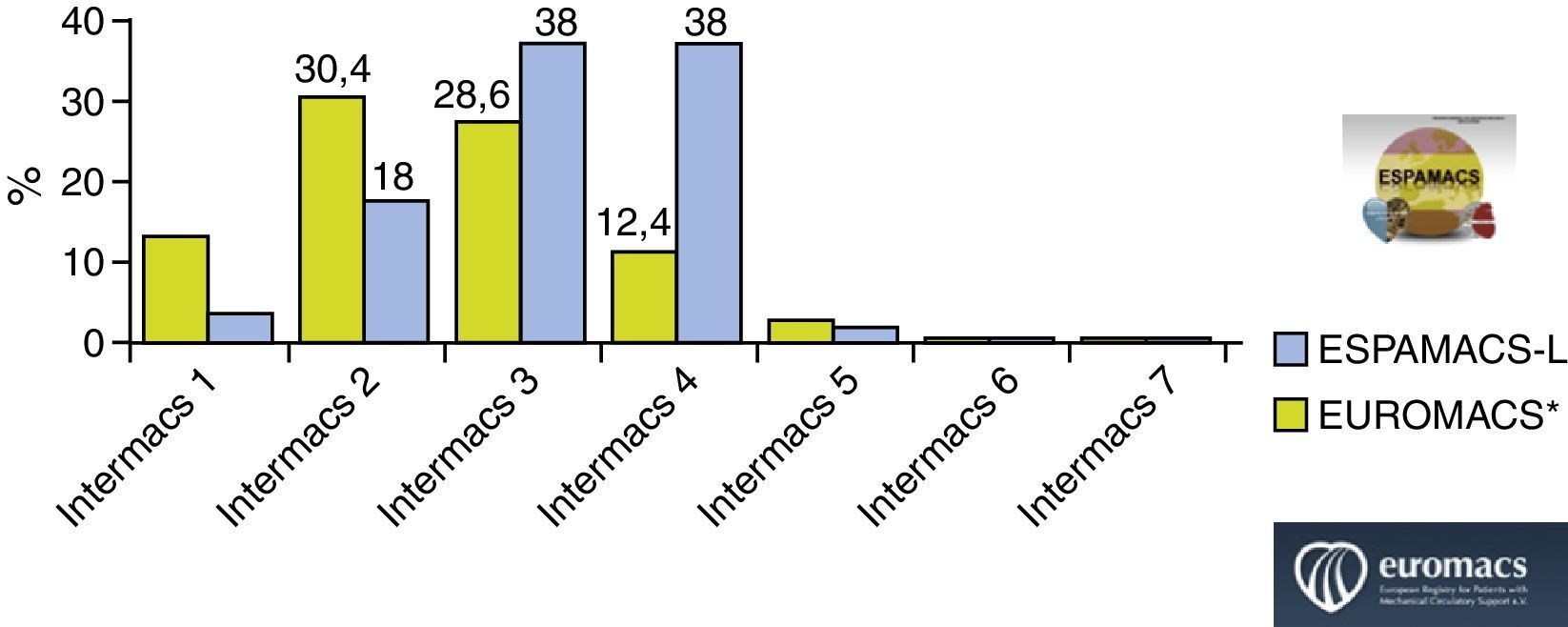
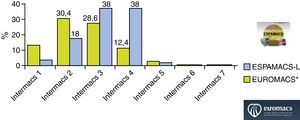
Por lo que respecta al perfil clínico de los pacientes asistidos, existen diferencias evidentes y esperables entre la población de ESPAMACS-C y ESPAMACS-L. Los pacientes a los que se les implantó una AMC de corta duración estaban más «enfermos» en el momento del implante: casi la mitad (47,6%) tenían algún tipo de dispositivo de soporte hemodinámico previo (37,9% balón de contrapulsación, 6,3% ECMO y 3,4% otra asistencia), un 8,5% estaban en diálisis, el 69,3% intubados, el 8,8% con óxido nítrico y un alto porcentaje tenían un importante soporte inotrópico (24% adrenalina y 57% noradrenalina). Por el contrario, entre los pacientes de ESPAMACS-L solo el 16% tenían balón de contrapulsación o ECMO previo, únicamente un 4% estaban en diálisis, el 4% intubados y ninguno con adrenalina. Estas diferencias en la situación clínica preimplante se reflejan también en el nivel de la escala Interagency Registry for Mechanically Assisted Circulatory Support (INTERMACS)3 de ambas poblaciones, de tal forma que mientras que el 90,6% de los pacientes de ESPAMACS-C tenían un perfil 1 o 2 en el momento de la cirugía, el 78% de los implantes de AMC de larga duración se realizaron en pacientes con perfil 3 o superior. Comparando la experiencia de ESPAMACS-L con la del registro europeo (European Registry for Patients with Mechanical Circulatory Support [EUROMACS])4 y con el norteamericano (INTERMACS)5, observamos que en España tenemos un mayor porcentaje de pacientes asistidos con perfil 3 y 4 (38 y 38% vs 28,6 y 12,4% vs 28,8 y 13,7%, respectivamente) y un menor porcentaje de pacientes con perfil bajo 1-2 (22% vs 42,5% vs 52%, respectivamente) (fig. 3). Sorprende especialmente que el porcentaje de pacientes en shock cardiogénico es significativamente menor en ESPAMACS-L (4% vs 12.1% vs 15%, respectivamente). Estos datos son una prueba clara del cambio de mentalidad que hemos experimentado en España en los últimos años a la hora de indicar una asistencia de larga duración, abandonando la idea de ofrecer esta terapia a pacientes muy inestables en beneficio de candidatos menos «malos» en los que la mortalidad perioperatoria sea menor.
Comparación del perfil INTERMACS de los pacientes de ESPAMACS-L y EUROMACS4 en el momento del implante.
En cuanto a la enfermedad de base que motivó el soporte, en el caso de los ECMO la mayoría se pusieron para soporte cardiocirculatorio (68,8%). Esta experiencia contrasta con la estadística internacional del Extracorporeal Life Support Organization Registry (ELSO), en la que el 75% de los ECMO se indican para soporte respiratorio (la mayoría de ellos en neonatos) y solo una cuarta parte son para soporte hemodinámico6. El hecho de que de momento la totalidad de los profesionales que reportan datos a ESPAMACS pertenezcan a unidades de cirugía cardiaca y cardiología debe explicar esta discrepancia, y sin duda alguna la futura incorporación de otras sociedades médicas al registro, como las unidades de cuidados intensivos, neonatología o anestesiología y reanimación, podrá contribuir a registrar más ECMO que implantados para soporte respiratorio. En las asistencias de largo plazo las cardiopatías más frecuentes fueron la miocardiopatía dilatada isquémica (42%), seguida por la idiopática (28%); también son las más prevalentes en EUROMACS (50 y 48%, respectivamente)4.
El objetivo más frecuente del implante de asistencias de corto plazo fue el puente a la recuperación (69% de los casos), mientras que en ESPAMACS-L el 76% de los dispositivos se pusieron como puente al trasplante o posible puente al trasplante, porcentaje ligeramente superior al de EUROMACS (62%)4. Es de destacar la notable progresión de la indicación «terapia de destino», que representa el 22% de los casos de ESPAMACS-L, cifra incluso superior a la de la experiencia europea (15,8%)4 y muy por encima de la del antiguo registro español, en el que esta modalidad era prácticamente anecdótica2.
Los modelos más utilizados de ECMO fueron el Cardiohelp (57%) y el Rotaflow (34%) (ambos de Maquet Getinge Group, MAQUET Holding B.V. & Co., KG Rastatt, Alemania). La Levitronix Centrimag (St. Jude Medical Inc, St. Paul, MN, EE.UU.) fue de largo el dispositivo más empleado entre las AMC de corta duración (88% de las mismas), tanto para soporte univentricular izquierdo, univentricular derecho o biventricular. La bomba electroneumática paracorpórea Berlin Heart Excor (Berlin Heart GmbH, Berlin, Alemania) representó el 58% de las AMC de larga duración (50% de las univentriculares izquierdas y 100% de las biventriculares). En el restante 42% de pacientes de ESPAMACS-L se utilizaron modelos implantables de flujo continuo, y dentro de estos, las bombas minicentrífugas (HeartWare hVAD, Framingham, MA, EE.UU.) fueron más empleadas que las axiales (HeartMate II, Thoratec Corporation, St. Jude Medical Inc, St. Paul, MN, EE.UU.) (36% vs 6%, respectivamente). La llamativa progresión en la utilización de dispositivos de flujo continuo observada en estos 2 últimos años debe estar en relación con la mayor duración del soporte que permiten y su relativa superioridad en términos de supervivencia, capacidad funcional y calidad de vida con respecto a los modelos de flujo pulsátil7.
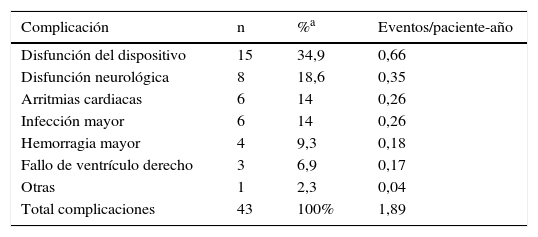
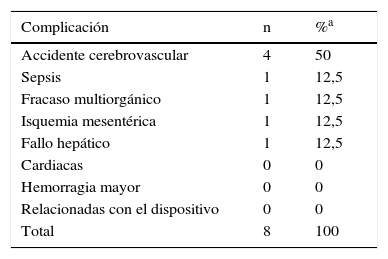
Finalmente, por lo que respecta a los resultados, la mortalidad entre los pacientes de ESPAMACS-C fue alta. En el caso del ECMO, fallecieron un 40% de los pacientes durante la asistencia, y un 48,6% o bien se recuperaron o bien se sometieron al implante de otra asistencia de mayor duración. La experiencia del registro internacional ELSO no es muy diferente, con una mortalidad durante el soporte del 44% entre los adultos con ECMO cardiaco6. De los pacientes con AMC de corta duración (Levitronix y similares), el 38% fallecieron, el 29% consiguieron llegar a trasplantarse y el 30% recibieron otra asistencia o se recuperaron. Los datos postoperatorios de las AMC de larga duración son razonablemente buenos. La tasa de reoperación por sangrado fue del 10%, algo inferior al de otras series internacionales, en las que oscila entre el 12 y el 30%7-9. La mediana de tiempo de ventilación mecánica, UCI y planta fue de 24h, 9días y 23días, respectivamente, pudiéndose suspender el tratamiento inotrópico durante la primera semana en la mayoría de los casos (64%). El tiempo de soporte en ESPAMACS-L fue adecuado a las expectativas. En el caso de los dispositivos implantados como «puente al trasplante» (52% de los casos), la media de tiempo de asistencia fue de 117días y la mediana de 92días, plazo suficiente para hacer posible que el 58% de los pacientes de este grupo consiguieran trasplantarse. En terapia de destino, la mediana de soporte fue de 321días, con un tiempo máximo de asistencia de 1,6años en un paciente con un HeartMateII. El mayor tiempo de soporte de la serie (2,24años) correspondió a un HeartWare hVAD implantado como «posible puente al trasplante». En el momento en el que se interrumpió el seguimiento, el porcentaje de pacientes en soporte o trasplantados en el total de la serie de ESPAMACS-L y en los grupos de posible puente al trasplante, puente al trasplante y terapia de destino fue del 78%, del 75,1%, del 73,1% y del 90,9%, respectivamente. La mayoría de los pacientes experimentaron algún efecto adverso durante el seguimiento, con una tasa de 1,89 eventos/paciente-año. Esta es la realidad de este tipo de terapia, en la que a medida que aumenta el tiempo de seguimiento aumenta el número de complicaciones. En un análisis retrospectivo realizado sobre 5.436 receptores de AMC de larga duración (5.291 con dispositivos izquierdos de flujo continuo y 145 con asistencias biventriculares), el 59% de los pacientes no tuvieron efectos adversos en el primer mes postoperatorio, pero esta cifra decreció significativamente a los 6, 12, 24 y 36meses del implante al 40, al 30, al 19 y al 14%, respectivamente10. Los eventos adversos más frecuentes en pacientes con AMC de larga duración son las infecciones, hemorragias, arritmias, disfunciones del dispositivo, problemas neurológicos y fracaso del ventrículo derecho4,5,8,9 (tabla 9). En el caso de ESPAMACS-L, las complicaciones más observadas durante el seguimiento fueron la disfunción del dispositivo y el daño neurológico, siendo este último la causa más frecuente de mortalidad. El ictus es una complicación que afecta a entre el 7 y el 15% de los pacientes con AMC de larga duración y asocia un importante riesgo de mortalidad7-9. En la serie de Tsiouris et al. de 200 dispositivos de flujo continuo (HeartMateII y HeartWare), el ictus fue la primera causa de muerte9. En EUROMACS, la disfunción neurológica fue responsable del 6,8% de las muertes en asistencia4. La sepsis y el fracaso multiorgánico, segunda causa de muerte en ESPAMACS-L, son la causa más frecuente de mortalidad en Europa (54% de las muertes) y en otras series4,11 (tabla 10). La tasa de disfunción del dispositivo en ESPAMACS-L (0,66 eventos/paciente-año, 35% de las complicaciones) fue más alta que la observada en experiencias internacionales recientes, en las que incluso con dispositivos de última generación es del 0% a los 6 meses8, pero hay que tener en cuenta que nuestra serie incluye un 58% de asistencias pulsátiles, en las que este tipo de complicaciones son más frecuentes12.
Efectos adversos durante el seguimiento en ESPAMACS-L
| Complicación | n | %a | Eventos/paciente-año |
|---|---|---|---|
| Disfunción del dispositivo | 15 | 34,9 | 0,66 |
| Disfunción neurológica | 8 | 18,6 | 0,35 |
| Arritmias cardiacas | 6 | 14 | 0,26 |
| Infección mayor | 6 | 14 | 0,26 |
| Hemorragia mayor | 4 | 9,3 | 0,18 |
| Fallo de ventrículo derecho | 3 | 6,9 | 0,17 |
| Otras | 1 | 2,3 | 0,04 |
| Total complicaciones | 43 | 100% | 1,89 |
Causas de mortalidad durante el seguimiento en ESPAMACS-L
| Complicación | n | %a |
|---|---|---|
| Accidente cerebrovascular | 4 | 50 |
| Sepsis | 1 | 12,5 |
| Fracaso multiorgánico | 1 | 12,5 |
| Isquemia mesentérica | 1 | 12,5 |
| Fallo hepático | 1 | 12,5 |
| Cardiacas | 0 | 0 |
| Hemorragia mayor | 0 | 0 |
| Relacionadas con el dispositivo | 0 | 0 |
| Total | 8 | 100 |
ESPAMACS se ha mostrado como una herramienta útil y eficaz para el registro de la actividad implantadora de dispositivos de AMC en nuestro medio. El escenario reflejado está caracterizado por la consolidación del soporte de corta duración y el auge de la AMC de larga duración, destacando especialmente en este grupo el progresivo mayor reporte de dispositivos de flujo continuo y de implantes como «terapia de destino». Los resultados en ESPAMACS-C son equiparables a la experiencia internacional, con una mortalidad alta, pero con un porcentaje no despreciable de pacientes muy «enfermos» antes de asistirse que se trasplantan o recuperan. En ESPAMACS-L, a pesar de que la mayoría de centros están teóricamente inmersos en la curva de aprendizaje, los resultados son notablemente buenos, con tiempos de soporte cada vez más prolongados y con un gran porcentaje de pacientes consiguiendo el objetivo principal de llegar a trasplantarse o continuar asistidos. De mantenerse la tendencia hacia la progresiva mayor utilización de la base, ESPAMACS contará en unos años con una gran cantidad de datos de alta calidad y se convertirá en una herramienta especialmente útil para valorar la eficiencia de la AMC y su impacto en la supervivencia y calidad de vida de nuestros pacientes.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLa financiación de ESPAMACS ha corrido a cargo de Palex Medical SA, Servisitemedical, Maquet Getinge Group, Mercé V. Electromedicina y St. Jude Medical.
Conflicto de interesesLos autores manifiestan la no existencia de posibles conflictos de intereses que deban ser declarados en relación con este artículo.
Queremos agradecer el apoyo explícito de la SECTCV y de todos los miembros de su GRUTAT (Anexo 1) para la planificación, creación y desarrollo de ESPAMACS. Asimismo, nuestro agradecimiento a la industria (Palex Medical SA, Servisitemedical, Maquet Getinge Group, Mercé V. Electromedicina y St. Jude Medical), sin cuyo apoyo económico el proyecto no hubiera sido posible. Finalmente, gracias a todos los responsables de ESPAMACS en cada centro (Anexo 2); en ellos recae la pesada y ardua labor de introducir los datos y gran parte del mérito del trabajo realizado.
Nuria Arce; José Miguel Borrego; Javier Cabo; Yolanda Carrascal; Ramón Cartañá; Evaristo Castedo Mejuto; Tomasa Centella; José Cuenca; Beatriz Díaz Molina; José Ramón Echevarría; Pedro Fresneda; Carlos García Montero; Victor Glenn; María Teresa González López; Luis Carlos Maroto; Paloma Martínez Cabeza; Albert Miralles; César Morales; Enrique Oliva; Enrique Pérez de la Sota; Ángel Pinto; José Luis Pomar; Gregorio Rábago; Manuel Ruíz; José Ignacio Sáez de Ibarra; Aurelio Sarralde; Santiago Serrano; Salvador Torregrosa; Ijaz Ullah Khan.
Hospital Universitario Puerta de Hierro Majadahonda: Luis Ricci Tovar; Hospital Universitario 12 de Octubre: Enrique Pérez de la Sota; Hospital Universitari de Bellvitge: Fabrizio Sbraga; Hospital Universitario La Paz Infantil: María Luz Polo; Hospital Clínico Universitario Virgen de la Arrixaca: José María Arribas Leal; Complejo Asistencial Universitario de Salamanca: Javier López Rodríguez; Complejo Hospitalario Universitario A Coruña: Laura Fernández Arias; Hospital Clínico Universitario de Valladolid: Yolanda Carrascal; Hospital Universitario Clínico San Carlos: Fernando Reguillo; Hospital Universitari y Politècnic La Fe de Valencia: Lucía Doñate Bertolín; Hospital Universitari Clínic de Barcelona: María Ángeles Castel; Hospital Universitario Ramón y Cajal Adultos: Tomasa Centella; Hospital Universitario La Paz Adultos: José Antonio Blázquez; Hospiten Rambla Santa Cruz de Tenerife: Paloma Martínez Cabeza; Hospital Universitario Ramón y Cajal Infantil: Tomasa Centella; Hospital General Universitario Gregorio Marañón: Manuel Ruíz; Complexo Hospitalario Universitario de Santiago de Compostela: Ángel Luis Fernández González; Hospital Universitario Son Espases, Palma de Mallorca: Dani Padrol.