En este documento de consenso de los Grupos de Trabajo en Cirugía Cardiovascular y Valvulopatías de la Sociedad Europea de Cardiología se realiza una puesta al día sobre el manejo más adecuado de los pacientes con insuficiencia valvular mitral. El manuscrito publicado en el mes de enero del 2016 en el European Heart Journal recoge los siguientes puntos:
- –
una enumeración de los principales aspectos clave sobre la evidencia científica referente a este tema;
- –
la importancia de un abordaje multidisciplinar basado en el «Heart Team»;
- –
los últimos avances en el diagnóstico de la insuficiencia valvular mitral centrados en las nuevas técnicas de ecocardiografía;
- –
las actuales recomendaciones de tratamiento médico, quirúrgico o percutáneo de la insuficiencia mitral primaria y secundaria;
- –
las recomendaciones de seguimiento y valoración de resultados tras los procedimientos terapéuticos y
- –
las perspectivas de futuro.
A continuación, desarrollamos cada uno de estos apartados.
This consensus document, by the Cardiovascular Surgery and Valvular Diseases Working Group of the European Society of Cardiology, presents an update on the adequate management of patients with mitral valve insufficiency. The document, published in January 2016 in the European Heart Journal stresses the following points:
- –
enumerating the main key aspects on the scientific evidence on this topic;
- –
the importance of a multidisciplinary approach based on the “Heart Team”;
- –
the latest advances in the diagnosis of mitral valve insufficiency based on the new echocardiography techniques;
- –
the current recommendations of the medical, surgical and percutaneous treatment of primary and secondary mitral valve insufficiency;
- –
recommendations for the follow-up and assessment of the outcomes after the therapeutic procedures, and
- –
future perspectives.
Each one of these sections is developed in this article.
El documento de consenso recientemente publicado por los Grupos de Trabajo en Cirugía Cardiovascular y Valvulopatías de la Sociedad Europea de Cardiología realiza una puesta al día sobre el manejo de los pacientes con insuficiencia mitral1.
En el mundo occidental, la prevalencia de la insuficiencia mitral se encuentra en torno al 2% en la población general y es incluso más frecuente en ancianos.
Respecto a esta patología valvular deben considerarse 2 grandes grupos: la insuficiencia mitral orgánica (o primaria) y la funcional (o secundaria). La primera suele ser consecuencia de una enfermedad degenerativa y el paciente puede permanecer asintomático durante muchos años. Tradicionalmente, la cirugía se ha diferido hasta la aparición de síntomas o evidencias de descompensación hemodinámica. Pero actualmente, los algoritmos de tratamiento se han modificado debido a los resultados excelentes de la reparación mitral. Se prefiere realizar una estratificación del riesgo y una cirugía temprana cuando las probabilidades de reparación duradera son altas y el procedimiento quirúrgico se realiza por un equipo experimentado con altas tasas de reparación y baja morbimortalidad operatoria2.
Por otra parte, la insuficiencia mitral secundaria tiene un peor pronóstico y sus opciones de tratamiento son más complejas. Entre estas alternativas terapéuticas se encuentra el tratamiento médico óptimo, el marcapasos biventricular, la cirugía valvular (con o sin revascularización), el empleo de asistencias ventriculares o el trasplante cardíaco. La cirugía es más compleja y con unos resultados inferiores que la desarrollada en la insuficiencia mitral primaria. A esto hay que sumar el hecho de que la selección de la técnica quirúrgica más adecuada no está soportada por una evidencia científica de peso.
En los últimos años han aparecido diversos procedimientos percutáneos para el tratamiento de ambos tipos de insuficiencia mitral. El más utilizado es el mitra-clip, que ha ofrecido unos resultados prometedores en grandes registros y en pequeños estudios aleatorizados. Además, se están desarrollando otras alternativas técnicas, como la sustitución mitral percutánea.
El «Heart Team»Un equipo multidisciplinar (cirujanos cardíacos, cardiólogos intervencionistas, anestesistas y especialistas en imagen y en insuficiencia cardíaca) debe evaluar los pros y los contras de los distintos procedimientos de tratamiento en todos los pacientes de alto riesgo con insuficiencia mitral. Debe valorar la relación beneficio-riesgo de cada opción considerando la comorbilidad y las expectativas de vida de cada paciente concreto. En algunos pacientes de muy alto riesgo los beneficios del tratamiento quirúrgico o percutáneo pueden ser mínimos y un tratamiento conservador (y posiblemente paliativo) puede ser más apropiado.
Los procedimientos percutáneos deben indicarse en pacientes de alto riesgo o inoperables. Pero hay que tener en cuenta que las definiciones de «alto riesgo quirúrgico» y «paciente inoperable» no están perfectamente acotadas y están muy influenciadas por la experiencia del cirujano y centro hospitalario. Las escalas de riesgo más comunes (Euroscore, STS, etc.) deben utilizarse en combinación con otros factores, como la fragilidad o la presencia de aorta en porcelana (documento de consenso VARC-2)3. Hay que insistir en el hecho de que las escalas de riesgo deben considerarse siempre como una herramienta orientativa en la toma de decisiones en el paciente individual. En ningún caso pueden sustituir el criterio clínico y el sentido común aplicado en situaciones concretas.
En ausencia de guías clínicas, un abordaje individualizado para cada paciente es lo más adecuado para basar las decisiones del «Heart Team». Los potenciales beneficios de este abordaje multidisciplinar en equipo deben ser evaluados de forma objetiva en un futuro próximo.
Recomendaciones para la evaluación diagnósticaUn análisis ecocardiográfico minucioso, especialmente mediante ecocardiografía transesofágica, es necesario para:
- –
cuantificar el grado de insuficiencia mitral (tabla 1, fig. 1);
Tabla 1.Criterios ecocardiográficos para la definición de insuficiencia mitral severa
Cualitativos Morfología valvular prolapso velo/rotura de cuerdas o músculo papilar Chorro regurgitante central grande o excéntrico con efecto coanda, llegando a la pared posterior de la aurícula izquierda Señal Doppler continuo del chorro regurgitante denso/triangular Zona de flujo convergente grandea Semicuantitativos Vena contracta (mm) ≥ 7 (> 8 si biplano)b Flujo venas pulmonares reversión sistólica Flujo transmitral onda E dominante ≥ 1,5 m/sc TVI mitral/TVI aórtica ≥ 1,4 Cuantitativos ORE (mm2) ≥ 40 (primaria), ≥ 20 (secundaria) Volumen regurgitante (ml/lat) ≥ 60 (primaria), ≥ 30 (secundaria) Dilatación de cavidad cardíaca, ventrículo izquierdo y aurícula izquierda ORE: orificio regurgitante efectivo; TVI: integral tiempo-velocidad.
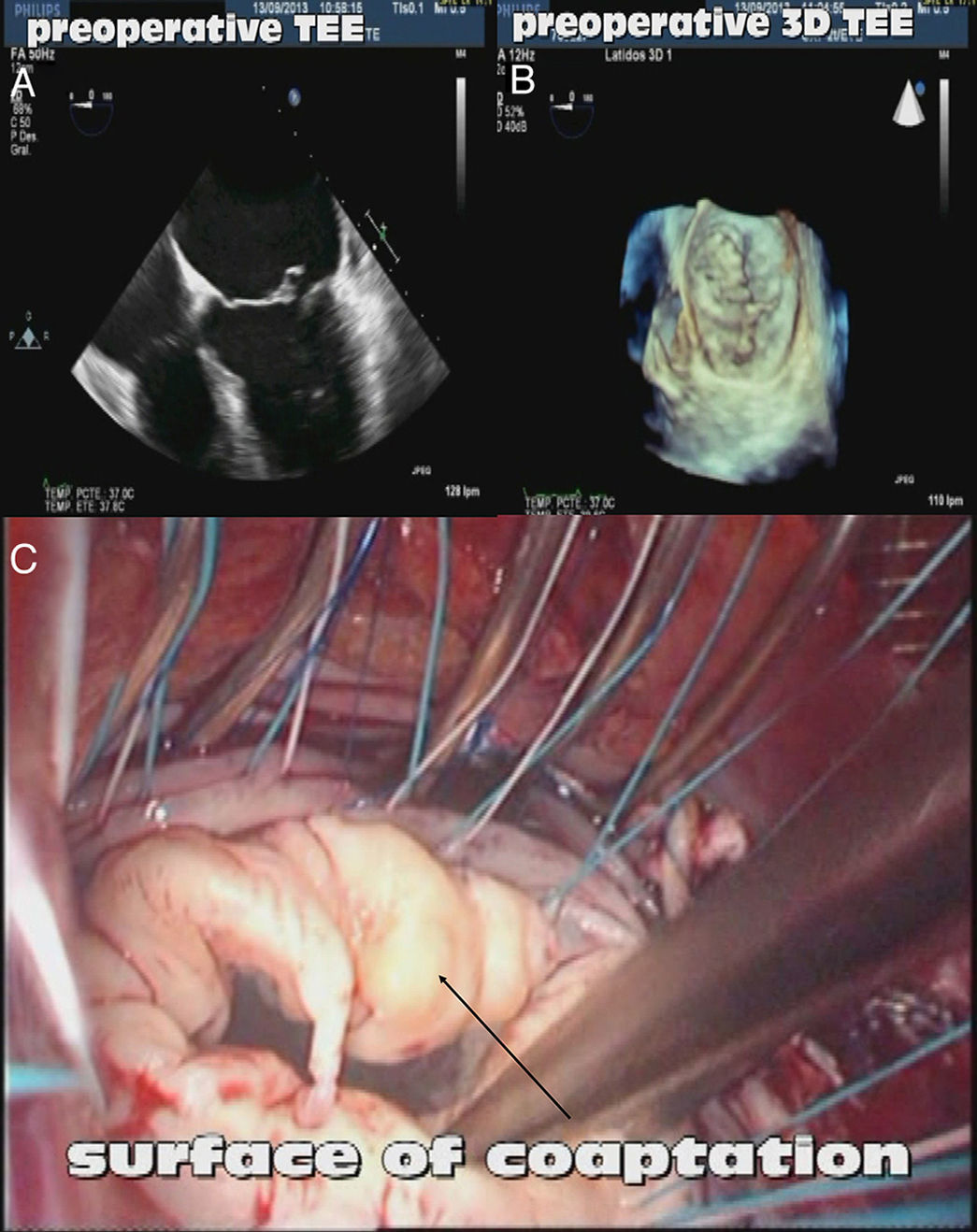
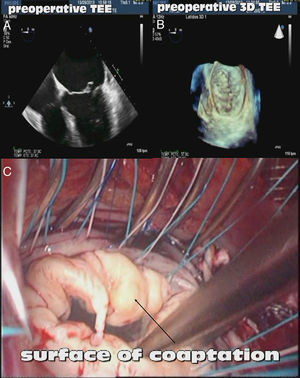
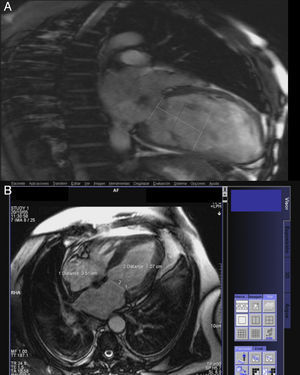
Figura 1.Evaluación de la válvula mitral con ecocardiografía tridimensional. A) Ecocardiografía transesofágica preoperatoria (plano a 0°) ilustrando la dilatación de la aurícula izquierda y la configuración valvular mitral (rotura de cuerda en velo anterior). B) Ecocardiografía tridimensional (visión desde aurícula izquierda) que demuestra la imagen de cuerda rota en el velo anterior. C) Imagen quirúrgica que confirma la rotura de cuerda en el velo anterior.
(0.19MB). - –
determinar anatómicamente la posibilidad de reparación quirúrgica o percutánea, y
- –
demostrar la presencia de trombo en ventrículo o aurícula izquierda o de endocarditis activa que pueda contraindicar la intervención o indicar un abordaje alternativo.
Según el tipo de insuficiencia mitral, primaria o secundaria, se deben hacer las siguientes recomendaciones.
En pacientes con insuficiencia mitral primaria candidatos para cirugía, se deben estudiar cuidadosamente todos los segmentos valvulares para describir minuciosamente la lesión valvular, su localización exacta y la presencia de calcificación del anillo.
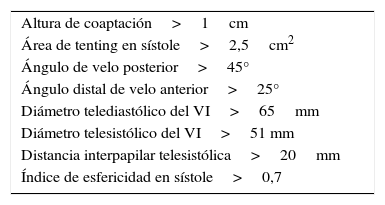
En caso de insuficiencia mitral secundaria, el estudio ecocardiográfico debe centrarse también en el ventrículo izquierdo (volumen, fracción de eyección e índice de esfericidad) y en la distorsión de la geometría valvular (área de tenting, altura de coaptación, ángulos de los velos y distancia interpapilar). Se han descrito varios predictores de recidiva de insuficiencia mitral tras la anuloplastia sobrecorrectora (tabla 2, figs. 2 y 3) y su presencia puede recomendar la sustitución valvular como una solución más duradera. En este punto, debemos insistir en la necesidad de asociar a la anuloplastia otras técnicas quirúrgicas que permitan un mejor control del remodelado ventricular y garanticen unos mejores resultados de la reparación en estos pacientes.
Predictores ecocardiográficos de reparación no exitosa o de insuficiencia mitral recurrente tras anuloplastia sobrecorrectora en la insuficiencia mitral secundaria
| Altura de coaptación>1cm |
| Área de tenting en sístole>2,5cm2 |
| Ángulo de velo posterior>45° |
| Ángulo distal de velo anterior>25° |
| Diámetro telediastólico del VI>65mm |
| Diámetro telesistólico del VI>51 mm |
| Distancia interpapilar telesistólica>20mm |
| Índice de esfericidad en sístole>0,7 |
VI: ventrículo izquierdo.
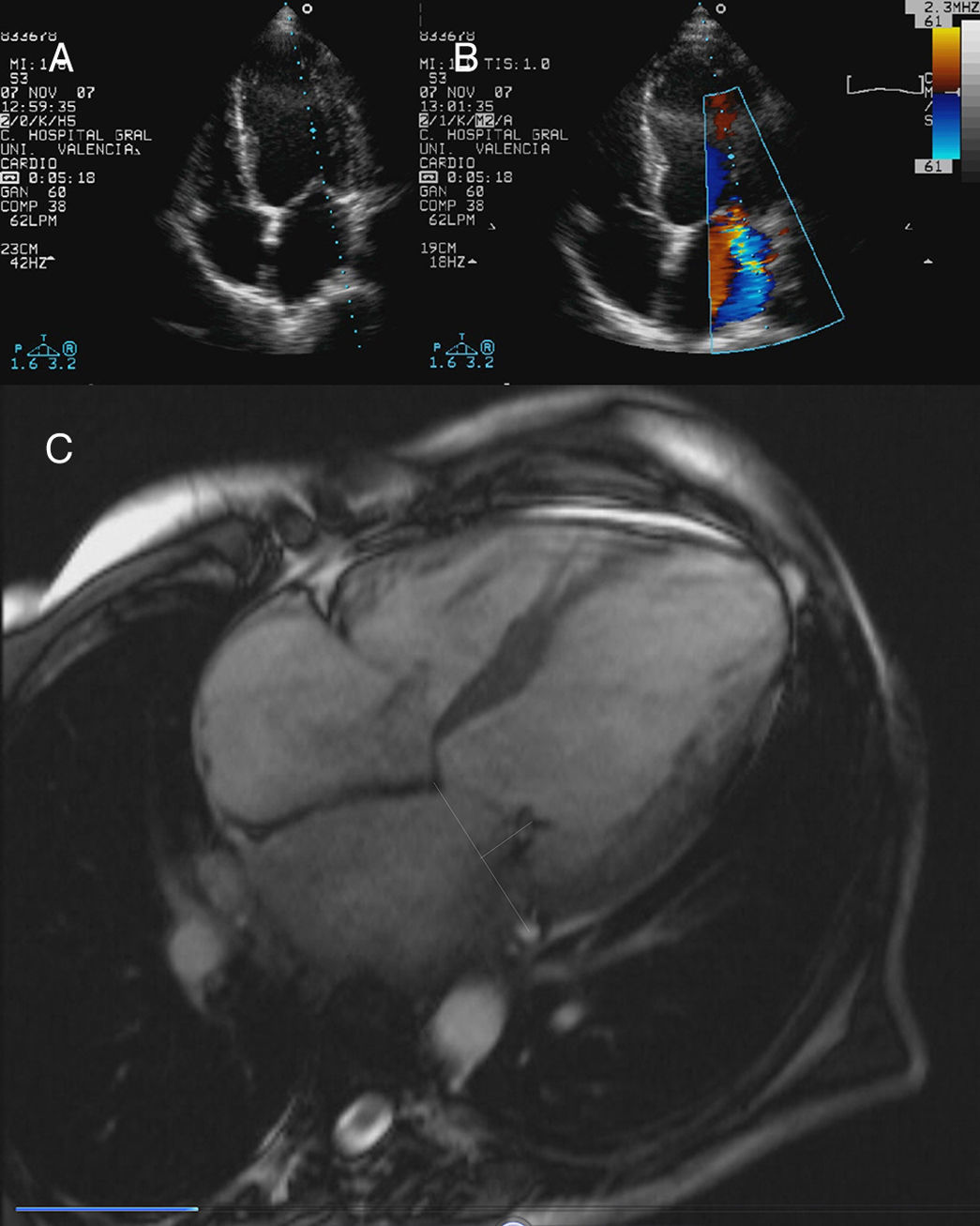
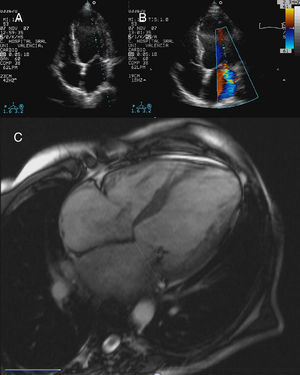
Ecocardiografía transtorácica y TAC cardíaca en paciente con insuficiencia mitral secundaria: estudio del «tethering» valvular. A) Imagen de «tethering» de la válvula mitral. B) Chorro de regurgitación posterior por restricción más marcada del velo posterior. C) Estudio de la altura y área de «tenting» de la válvula mitral mediante TAC.
El estudio ecocardiográfico transesofágico es también esencial para determinar la posibilidad de tratamiento percutáneo. No existen guías al respecto y la principal referencia se basa en los criterios anatómicos de inclusión del estudio EVEREST II4 (tabla 3). Se trata de criterios anatómicos desfavorables para dicho procedimiento y predicen su fracaso o un resultado subóptimo (tabla 4).
Criterios anatómicos de selección para el implante de mitra-clip (EVEREST II)
| Insuficiencia mitral moderada a severa (grado 3/4 o superior) |
| Patología en la zona A2-P2 |
| Longitud de coaptación ≥ 2 mm |
| Altura de coaptación<11 mm |
| Flail gap<10 mm |
| Flail width<15 mm |
| Orificio valvular mitral>4cm2 |
| Longitud de movilidad del velo>1 cm |
Condiciones anatómicas desfavorables para reparación percutánea
| Lesiones comisurales |
| Velo posterior corto |
| Tethering asimétrico severo |
| Calcificación en la zona de implante del clip |
| Calcificación anular severa |
| Hendidura |
| Dilatación anular severa |
| Remodelado severo del ventrículo izquierdo |
| Gran extensión intercomisural (> 50%) del chorro de regurgitación |
| Degeneración mixomatosa severa con prolapso multisegmentario |
- 1.
Tratamiento médico. No existe ningún tratamiento médico basado en la evidencia para pacientes con insuficiencia mitral y síntomas mínimos o ausentes. Los betabloqueantes y los IECA pueden paliar los síntomas de insuficiencia cardíaca ya establecida, pero no deben usarse para posponer la necesidad de intervención.
- 2.
Cirugía. La reparación valvular es el tratamiento de elección en la insuficiencia mitral degenerativa severa y ofrece claras ventajas respecto a la sustitución valvular. Sus principales objetivos son: restituir la movilidad fisiológica de los velos, conseguir una superficie de coaptación adecuada y estabilizar el anillo dejando un orificio mitral adecuado. Todos estos objetivos pueden lograrse usando una diversidad de técnicas aisladas o combinadas de acuerdo con el tipo y localización de la lesión: resección de velo, implante de neocuerdas, transposición de cuerdas, técnica de Alfieri y anuloplastia con anillo o banda. Actualmente, más del 95% de las lesiones degenerativas valvulares pueden ser reparadas satisfactoriamente en centros expertos. Aunque el riesgo de fracaso de la reparación aumenta en pacientes con prolapso del velo anterior o de ambos velos, en pacientes con enfermedad mixomatosa avanzada o con calcificación anular o en caso de imposibilidad de anuloplastia, la libertad de reoperación a 10 y 20 años es mayor del 90 y el 80%, respectivamente.
Los resultados quirúrgicos dependen de la situación clínica preoperatoria, del mecanismo de la insuficiencia, de la técnica de reparación y de la experiencia del centro y cirujano. Centros con alta experiencia logran una mortalidad hospitalaria menor del 1%, una muy baja tasa de eventos adversos mayores y unos buenos resultados a largo plazo. Los pacientes deben ser remitidos a los mismos para maximizar las probabilidades de una reparación duradera (especialmente si se adopta una política de reparación temprana). La supervivencia a largo plazo y la calidad de vida de los pacientes sometidos a una reparación valvular a tiempo es equiparable a la de la población general. Por el contrario, la supervivencia tardía se reduce si la reparación se realiza en pacientes con insuficiencia cardíaca, baja fracción de eyección, hipertensión pulmonar o fibrilación auricular. En este sentido es de vital importancia la formación continuada y la puesta al día de los facultativos que van a establecer el primer contacto con estos pacientes. El diagnóstico precoz y la remisión temprana de los mismos a centros con experiencia para una valoración quirúrgica a tiempo son elementos clave para obtener los mejores resultados.
- 3.
Tratamiento percutáneo. Distintos dispositivos mitrales transcatéter están siendo estudiados, pero es el Mitra-clip (Abbott Vascular, CA, EE. UU.), aceptado en pacientes con insuficiencia mitral severa de alto riesgo o inoperables y con criterios anatómicos favorables, el único ampliamente difundido, con más de 30.000 implantes en todo el mundo5. Su empleo es seguro en la insuficiencia mitral degenerativa, con bajas tasas de mortalidad periprocedimiento o en los primeros 30 días, baja incidencia de complicaciones (ictus, sangrado, taponamiento o necesidad de reanimación cardiopulmonar) y corta estancia hospitalaria. La supervivencia al año es del 80%, reflejando la edad avanzada y la alta comorbilidad de la población tratada. La estenosis mitral posprocedimiento es muy rara y la tasa de desprendimiento del clip es inferior al 2%. La tasa de éxito inmediato (insuficiencia mitral final de grado menor o igual a 2) es del 80-85% y mantenida al año y a los 4 años del seguimiento.
- 4.
Comparación de la cirugía y el tratamiento percutáneo. En el estudio EVEREST II, 279 pacientes con insuficiencia mitral de grado 3-4 fueron aleatorizados 2:1 para mitra-clip o cirugía (reparación o recambio). La mayoría tenía una insuficiencia mitral degenerativa, relativo bajo riesgo y disfunción ventricular izquierda moderada, y tenía criterios estrictos de inclusión basados en el tamaño y la función ventricular, y en la anatomía valvular. La reparación percutánea se asoció a una mayor tasa de insuficiencia mitral con necesidad de nueva cirugía (20,4 vs. 2,2% en el primer año; 24,8 vs. 5,5% a los 4 años, ambos con p<0,001) y una eficacia reducida definida como libertad de muerte, de cirugía por disfunción valvular o insuficiencia mitral de grado 3-4 (55 vs. 73%, p=0,007, al año y 40 vs. 53%, p=0,07, a los 4 años). La evidencia obtenida en el estudio de una mayor seguridad con el empleo de mitra-clip se debió a una mayor necesidad de transfusión en los pacientes del grupo quirúrgico.
Hay que destacar que los pacientes del EVEREST II son diferentes de los habitualmente tratados en Europa a día de hoy, los cuales suelen tener insuficiencia mitral secundaria, disfunción o remodelado ventricular severo, insuficiencia cardíaca, comorbilidad múltiple y mayor riesgo quirúrgico. Además, los resultados se refieren a la etapa inicial de implantación del procedimiento y los centros con gran volumen están experimentando una progresiva mejoría de los resultados.
La tabla 5 recoge un resumen de estas recomendaciones.
Resumen de recomendaciones de tratamiento en la insuficiencia mitral primaria
| La cirugía de reparación valvular es la primera opción de tratamiento en la insuficiencia mitral primaria con una baja mortalidad operatoria y una eficacia y durabilidad óptimas en centros de alto volumen |
| La reparación percutánea es una alternativa en pacientes sintomáticos de alto riesgo o inoperables. La mortalidad temprana posprocedimiento en este subgrupo de alto riesgo ha sido elevada (hasta un 9%) y>50% de los pacientes han presentado insuficiencia mitral residual o recurrente ≥ 2/4 al año |
| Se requieren estudios aleatorizados bien diseñados para establecer la mejor opción terapéutica en este subgrupo de alto riesgo |
- 1.
Tratamiento médico. Este tratamiento (IECA, betabloqueantes e inhibidores de la aldosterona) es mandatorio en pacientes con insuficiencia mitral secundaria. Los diuréticos pueden ser necesarios en caso de sobrecarga de volumen y los vasodilatadores pueden ser útiles en caso de descompensación hemodinámica aguda. La terapia de resincronización cardíaca puede ser considerada en candidatos apropiados.
- 2.
Cirugía. El mejor tratamiento quirúrgico para este tipo de insuficiencia mitral continua siendo controvertido. La anuloplastia sobrecorrectora para restaurar la coaptación y lograr una válvula competente es el procedimiento de referencia y puede realizarse con un riesgo perioperatorio aceptable en pacientes bien seleccionados, con insuficiencia mitral secundaria y función ventricular reducida. Un «tethering» severo de los velos puede favorecer el fallo de la reparación y la recurrencia de la insuficiencia mitral. Técnicas complementarias para mejorar la durabilidad (resección de cuerdas secundarias, resuspensión del papilar posteromedial, plicatura del infarto, reaproximación de papilares o restauración ventricular posterior) han sido descritas por pequeños estudios observacionales y no aleatorizados. La anuloplastia sobrecorrectora ha sido recientemente comparada con el recambio valvular con conservación del aparato subvalvular en un estudio aleatorizado de pacientes con insuficiencia mitral secundaria de origen isquémico6. No mostró ventajas respecto al índice de volumen telesistólico del ventrículo izquierdo o beneficios en la mortalidad en el primer año. Pero este estudio no tenía el suficiente poder estadístico para analizar este último evento e incluía pacientes con predictores preoperatorios de fallo de la reparación valvular. Por tanto, se precisa de nuevos estudios que determinen si pacientes seleccionados con insuficiencia mitral secundaria pueden beneficiarse de la reparación valvular. Además, ningún estudio ha demostrado un beneficio en la supervivencia, comparado con el tratamiento médico, lo que iría en contra de indicar la cirugía en pacientes asintomáticos y supone una decisión compleja en pacientes de alto riesgo. La recidiva de la insuficiencia mitral es la principal desventaja, que puede, a su vez, explicar la falta de beneficio observado en la supervivencia. Se han identificado varios predictores de recidiva de la insuficiencia mitral y deberían ser considerados en la selección de los pacientes (tabla 2).
- 3.
Tratamiento percutáneo. La insuficiencia mitral secundaria es la indicación actual más frecuente para este tratamiento, representando el 65-75% de los pacientes. El registro ACCESS-EU7 enroló a 393 pacientes con insuficiencia mitral secundaria, disfunción ventricular severa e insuficiencia cardíaca, siendo la mortalidad del 3% a los 30 días y del 17% al año, con complicaciones significativas (ictus, reanimación cardiopulmonar y taponamiento) en el 1-2% de los pacientes. La eficacia fue similar a la observada previamente en la insuficiencia mitral degenerativa con tasas de insuficiencia mitral residual de grado 3-4 en el 8 y el 22% al alta y a los 12 meses de seguimiento, respectivamente. La mayoría (69%) se encontraba en grado funcional NYHA I-II a los 12 meses, con regresión del remodelado ventricular y auricular, pero insuficiencia mitral grado 2+residual en casi el 50%. Similares resultados han sido descritos en otras series.
- 4.
Comparación de la cirugía y el tratamiento percutáneo. La comparación de ambas estrategias es difícil porque los pacientes tratados son significativamente diferentes. Un pequeño estudio no aleatorizado8 mostró una mayor eficacia de la cirugía (libres de insuficiencia mitral ≥ 3+al año del 94 vs. el 79%, p=0,01). Por el contrario, un análisis post hoc del estudio EVEREST II9 demostró la equivalencia de ambos tratamientos. Sin embargo, en ausencia de un grupo control con tratamiento médico, es imposible determinar si alguno de los tratamientos tiene un impacto positivo en la supervivencia. Se precisan estudios aleatorizados para clarificar esta cuestión.
Es necesario reseñar que la cirugía tras un tratamiento percutáneo fallido puede ser compleja debido a la cicatrización y fibrosis inducida por el clip. Mientras que este evento puede ser aceptable en pacientes de alto riesgo con insuficiencia mitral secundaria, no es así en pacientes de bajo riesgo con insuficiencia primaria. En estos últimos, el tratamiento percutáneo no debe ser considerado como el más adecuado.
La tabla 6 recoge un resumen de estas recomendaciones.
Resumen de recomendaciones de tratamiento en la insuficiencia mitral secundaria
| El tratamiento médico óptimo es mandatorio |
| El papel de la cirugía es controvertido, particularmente cuando la revascularización concomitante no es una opción, teniendo una mortalidad operatoria significativa, altas tasas de recurrencia de la insuficiencia mitral y ausencia de un beneficio probado en la supervivencia |
| El tratamiento percutáneo es una opción de menor riesgo para reducir los síntomas e inducir un remodelado inverso, pero comúnmente se asocia a insuficiencia mitral residual o recurrente. Es por ello que solo debería considerarse como complemento a un tratamiento médico óptimo (incluyendo la terapia de resincronización, si es apropiada) en pacientes sintomáticos, con criterios anatómicos favorables y que han sido considerados de alto riesgo o inoperables por un «Heart Team» |
La comparación directa del tratamiento quirúrgico y el percutáneo no es posible ya que ambos se emplean como complementarios y no como tratamientos alternativos en diferentes poblaciones. Los futuros estudios aleatorizados precisarán de un cuidadoso diseño e interpretación a la hora de sacar conclusiones.
Las principales recomendaciones para el seguimiento correcto de los pacientes y para una evaluación adecuada de los resultados obtenidos tras el procedimiento se pueden resumir en los siguientes.
- –
Los resultados a evaluar deben estar cuidadosamente predefinidos.
- –
La definición de cada resultado y la nomenclatura empleada deben adherirse a las recomendaciones internacionales.
- –
Los criterios ecocardiográficos específicos deben estar bien definidos y validados.
- –
La seguridad y la eficacia del procedimiento deben ser evaluadas conjuntamente por cardiólogos y cirujanos cardíacos.
- –
La seguridad tiene un papel relevante en la elección de una estrategia quirúrgica o percutánea. Los resultados clínicos más importantes deben emplearse para comparar ambas estrategias.
- –
La calidad de vida referida por los pacientes debe ser incorporada a los otros resultados clínicos evaluados rutinariamente.
- –
Los componentes de cada resultado a evaluar o «end-points» deben estar relacionados y ser de una importancia clínica similar.
- –
Las complicaciones específicas de cada procedimiento no deben ser usadas cuando sus implicaciones clínicas no son claras. Por ejemplo, el estudio EVEREST II indicó la superioridad del tratamiento percutáneo al tener una menor tasa transfusional que el tratamiento quirúrgico. Aunque la necesidad de transfusión puede ser un marcador de resultados clínicos adversos, en sí misma y de forma aislada, no puede ser empleada como variable para determinar la superioridad de un procedimiento sobre el otro.
- –
La eficacia debe ser determinada en un seguimiento a largo plazo predefinido, ya que la mayoría de las recurrencias de la insuficiencia mitral ocurre durante el primer año y, por tanto, los resultados iniciales deben ser interpretados con precaución.
- –
El objetivo de la reparación valvular debe estar bien definido con la obtención de un resultado consistente. Por ejemplo, la insuficiencia mitral residual grado 2 no es considerada como un resultado óptimo tras la reparación quirúrgica, pero sí suele clasificarse como satisfactorio tras un procedimiento percutáneo (a pesar de su impacto pronóstico negativo).
- –
Pequeños cambios del volumen regurgitante valvular o de la fracción de eyección tampoco deben ser usados para demostrar la superioridad de un determinado tratamiento. No existen datos para demostrar su impacto en la evolución clínica.
Los diversos procedimientos percutáneos pueden permitir la reparación o el recambio valvular mitral a corazón latiendo, en condiciones más fisiológicas, sin necesidad de circulación extracorpórea. Más allá del mitra-clip, el implante transcatéter de neocuerdas o la anuloplastia indirecta (dispositivos implantados en seno coronario, remodelado anular con radiofrecuencia y dispositivos de «cinching» o cerclaje del anillo) se encuentran en distintas fases de desarrollo. No existe un equivalente quirúrgico para estas técnicas y su eficacia debe ser validada. Por el contrario, la anuloplastia percutánea directa reproduce la técnica quirúrgica y puede conseguirse con una plicatura del anillo o con el implante de sutura u otro material de soporte de comisura a comisura.
Las técnicas de recambio valvular mitral percutáneo están progresando y precisan de un sistema adecuado de acceso vascular, navegación e implante, con un anclaje seguro, evitando la obstrucción del tracto de salida del ventrículo izquierdo o la fuga perivalvular, logrando además una durabilidad adecuada.
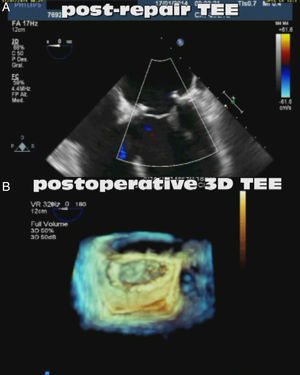
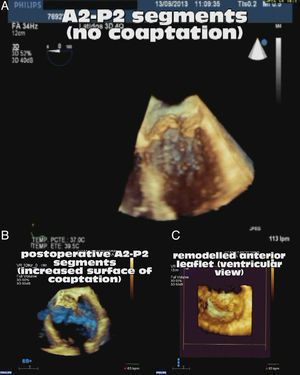
La ecocardiografía tridimensional, las técnicas de fusión de imagen y la creación de modelos computarizados permitirán guiar de forma eficiente la selección de dispositivos y garantizar la eficacia y la seguridad del procedimiento (figs. 4 y 5). Igualmente, el adiestramiento por parte de especialistas expertos asegurará una selección apropiada de los pacientes, la adquisición de habilidades técnicas y la mejora del manejo perioperatorio.
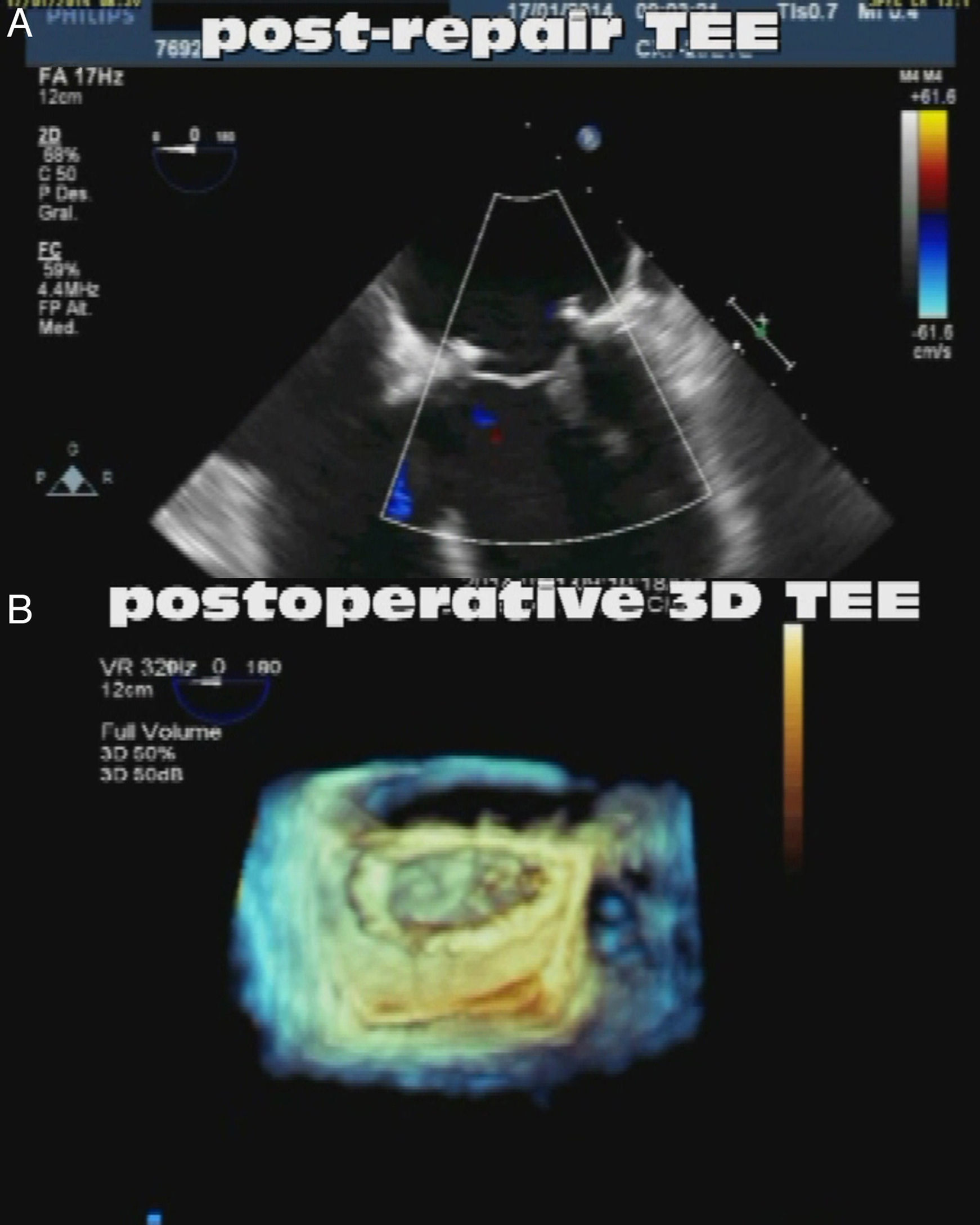
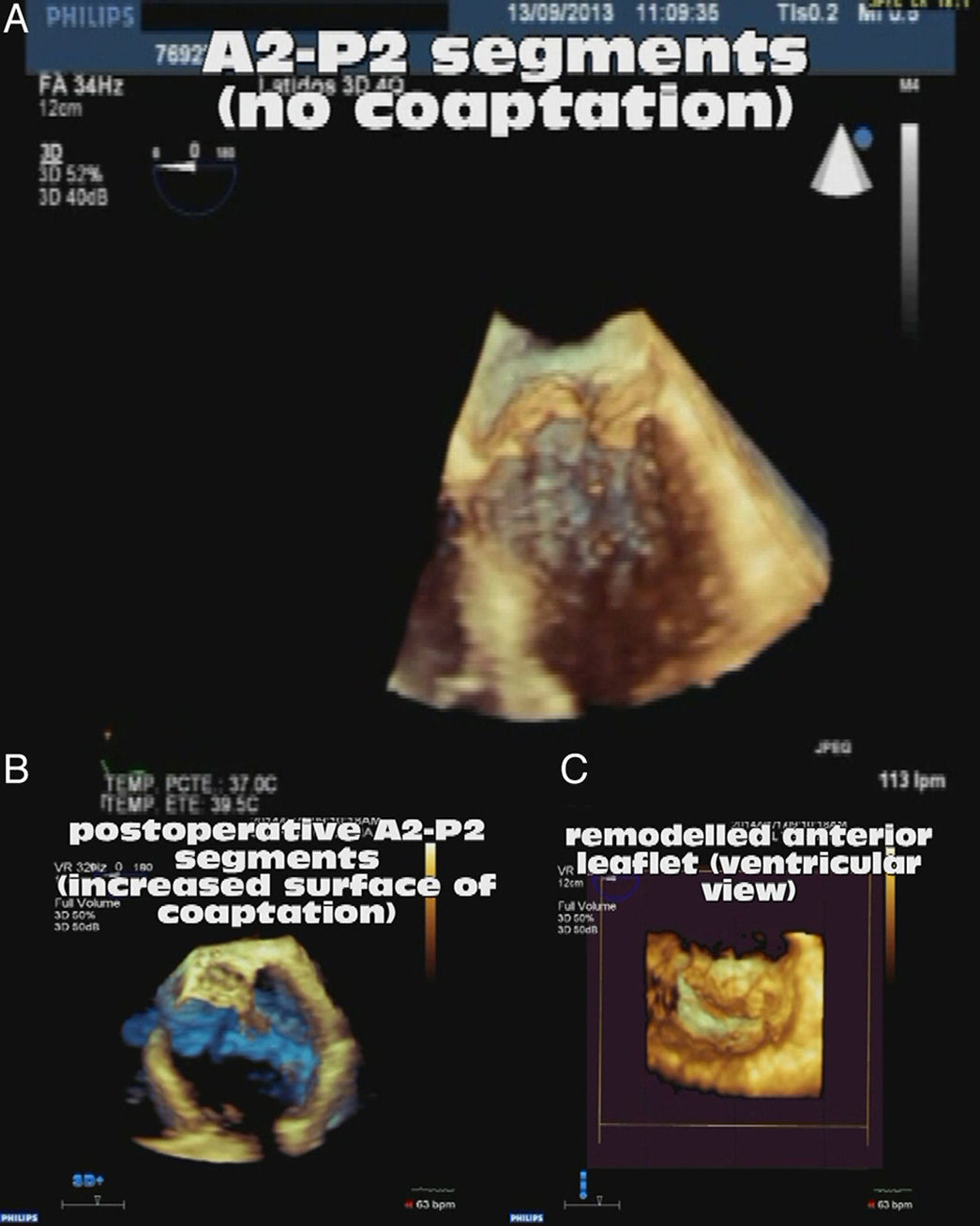
Ecocardiografía tridimensional pre y posquirúrgica valorando la superficie de coaptación de ambos velos. A) Prolapso de velo anterior con falta de coaptación de ambos velos. B) Restauración de la superficie de coaptación tras la reparación con neocuerdas remodelando el velo anterior. C) Morfología de los velos y su superficie de coaptación (visión desde el ventrículo izquierdo).
Todo este creciente desarrollo tecnológico de procedimientos percutáneos y de técnicas avanzadas de imagen precisará de una regulación adecuada.
Conclusiones- –
Podemos concluir que la reparación valvular mitral es el procedimiento terapéutico de referencia en la insuficiencia valvular mitral primaria. Si se realiza por un equipo experimentado, en el momento más adecuado y cuando las posibilidades de reparación son altas, permite obtener los mejores resultados y ofrecer al paciente unas expectativas de vida similares a las de la población normal. Los procedimientos de tratamiento percutáneo están experimentando un gran desarrollo tecnológico, pero en este contexto deben ser reservados para los pacientes sintomáticos de alto riesgo o inoperables. El abordaje multidisciplinar en la selección y el desarrollo de ambos tipos de tratamiento es lo más aconsejable. Los centros con mayor volumen, experiencia y que disponen de un «Heart Team» operativo están en disposición de obtener los mejores resultados.
- –
Por otra parte, la elección del mejor tratamiento en la insuficiencia mitral secundaria es más controvertida. La reparación quirúrgica puede mejorar los síntomas y la calidad de vida, y revertir el remodelado ventricular de pacientes seleccionados. La anuloplastia sobrecorrectora aislada ofrece resultados menos óptimos en caso de dilatación ventricular severa y cuando existen predictores de insuficiencia mitral residual o recurrente. La adición de técnicas complementarias a la misma podría mejorar los resultados de la reparación, de lo contrario, la sustitución valvular mitral con preservación del aparato subvalvular puede ser preferible. El empleo de técnicas percutáneas en este tipo de insuficiencia mitral es una opción de bajo riesgo para reducir la sintomatología e inducir un remodelado inverso del ventrículo izquierdo, pero se asocia frecuentemente a insuficiencia mitral residual o recurrente con posible repercusión pronóstica. Por este motivo, este procedimiento debe aplicarse de forma selectiva en pacientes con síntomas pese a un tratamiento médico óptimo y que tienen un riesgo quirúrgico excesivo, siempre y cuando se cumplan criterios ecocardiográficos anatómicos de selección de la técnica y el paciente no tenga una comorbilidad excesiva que neutralice los potenciales beneficios de la corrección o reducción de la insuficiencia mitral.
- 1.
Es necesario un abordaje multidisciplinar en el tratamiento quirúrgico e intervencionista de la insuficiencia valvular mitral. Los resultados óptimos se consiguen por especialistas experimentados en centros de elevado volumen e integrados en un «Heart Team». Este es un punto especialmente importante, ya que relaciona el alto volumen quirúrgico con una mayor experiencia y esto directamente con unos resultados óptimos. Este aspecto redunda en la necesidad de mantener un sistema de centros de referencia a nivel nacional para técnicas y patologías concretas.
- 2.
La reparación quirúrgica es el tratamiento de referencia en la insuficiencia mitral primaria. La cirugía indicada en el momento adecuado permite obtener un resultado excelente y recuperar un pronóstico vital normal para el paciente. Los procedimientos percutáneos deben reservarse para pacientes sintomáticos de alto riesgo o inoperables. A este respecto, es muy importante consolidar la idea de que la reparación valvular mitral es el «gold-standard» del tratamiento de la insuficiencia mitral, ya que permite obtener los mejores resultados y, como decíamos, devolver al paciente a la curva de supervivencia que corresponde a la población general. El desarrollo de otros procedimientos terapéuticos debe hacerse siempre teniendo en cuenta esta premisa.
- 3.
La elección del mejor tratamiento en la insuficiencia mitral secundaria es más controvertida. La corrección quirúrgica puede mejorar los síntomas y la calidad de vida, y revertir el remodelado ventricular en pacientes seleccionados. Sin embargo, no se ha demostrado un claro beneficio pronóstico en comparación con un tratamiento médico óptimo. La anuloplastia sobrecorrectora puede obtener unos resultados satisfactorios si se realiza antes de la aparición de una dilatación ventricular severa y en ausencia de predictores ecocardiográficos de insuficiencia mitral residual o recurrente. En otras circunstancias, la sustitución valvular mitral con preservación del aparato subvalvular es preferible. Respecto a este punto deberíamos recordar la necesidad de mejorar la reparación en las situaciones menos favorables. La anuloplastia aislada es insuficiente y precisamos implementar nuevas técnicas quirúrgicas asociadas a la misma que permitan un control más eficaz del remodelado ventricular, que es la causa principal de recidiva de este tipo de insuficiencia mitral.
El empleo de mitra-clip en la insuficiencia mitral secundaria es una opción de bajo riesgo para reducir los síntomas e inducir un remodelado inverso, pero se asocia frecuentemente a insuficiencia mitral residual y recurrente. Por tanto, este procedimiento debería reservarse para pacientes con síntomas significativos pese a un tratamiento óptimo de la insuficiencia cardíaca (incluyendo la resincronización cardíaca cuando esté indicada), con un alto riesgo quirúrgico evaluado por un «Heart Team», cumpliendo criterios ecocardiográficos de selección del procedimiento y sin comorbilidad que invalide los beneficios de la corrección o reducción de la insuficiencia mitral.
- 4.
Nuevos estudios en pacientes con insuficiencia mitral secundaria aclararán si el empleo de mitra-clip puede desempeñar un papel relevante en el tratamiento de la insuficiencia cardíaca. Son necesarios estudios aleatorizados que demuestren si la corrección de la insuficiencia mitral en pacientes de alto riesgo ofrece beneficios relevantes en comparación con un tratamiento médico óptimo.
Los autores declaran no tener ningún conflicto de intereses.