La actinomicosis es un proceso infeccioso granulomatoso, crónico y progresivo causado habitualmente por Actinomyces israelii. Las localizaciones más frecuentes son las regiones cervicofacial (50%), abdominal (20%) y torácica (15%)1. En el abdomen, comúnmente afecta al apéndice, el ciego, el estómago, el colon y el hígado. La localización primaria en la pared abdominal sólo ha sido descrita en casos aislados en la literatura2.
Se presenta un caso de actinomicosis primaria de la pared abdominal y se discuten las dificultades que presenta su diagnóstico y las posibles opciones de tratamiento.
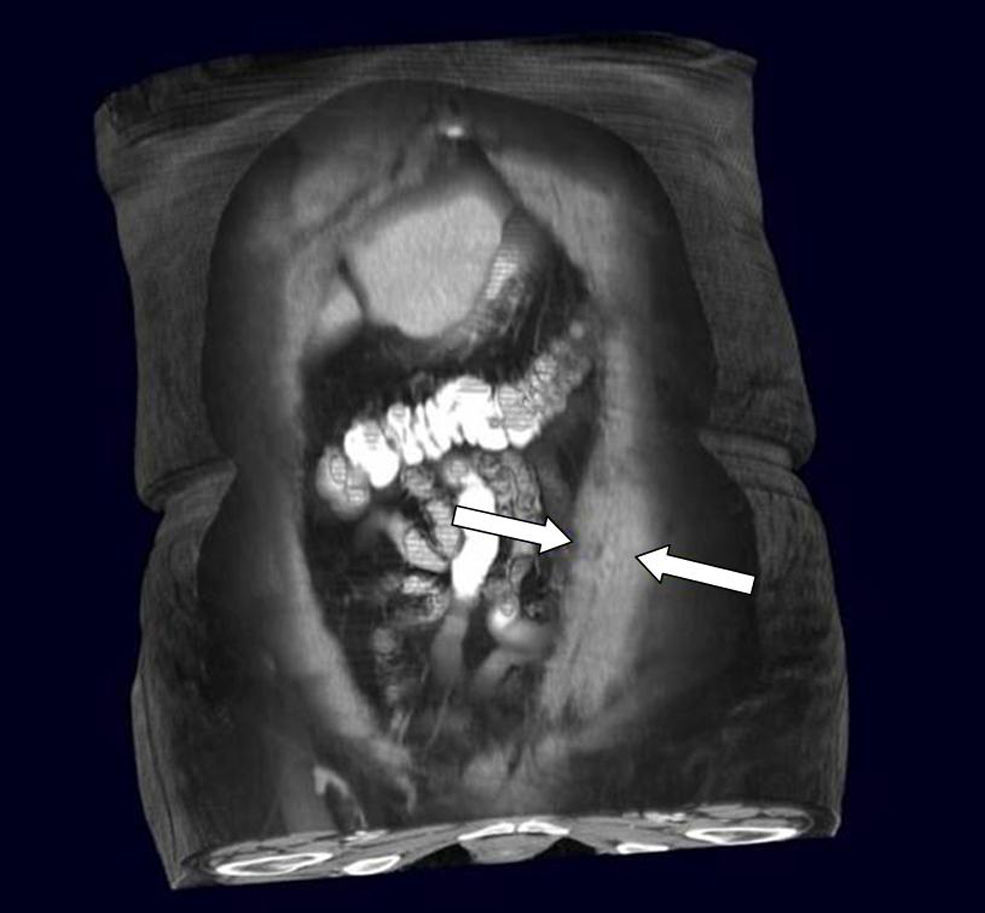
Mujer de 78 años con antecedentes personales de hipertensión arterial y colecistectomía e histerectomía hace 30 y 8 años, respectivamente. La paciente acudió al servicio de urgencias por dolor cólico en el hipogastrio de 2 meses de evolución que en las dos últimas semanas se había focalizado en la fosa ilíaca izquierda (FII), disminución de peso de 2–3kg en el último mes, astenia y aumento del ritmo intestinal. No refería náuseas ni vómitos. En la exploración física destacaba un abdomen blando, depresible, doloroso a la palpación en FII, donde se palpaba una masa dura, de bordes imprecisos y fijada a la pared abdominal. No había signos de irritación peritoneal. Los datos de laboratorio, incluidos parámetros de respuesta inflamatoria y marcadores tumorales, fueron normales. Se practicó una ecografía abdominal que reveló una masa en FII en probable relación con el colon descendente. En la colonoscopia se observaron numerosos divertículos en el colon sigmoides, sin evidenciar tumoración ni signos de obstrucción. La tomografía computarizada (TC) abdominal mostró una masa de unos 3cm en la pared abdominal que afectaba al músculo recto anterior y la grasa del epiplón adyacente, de límites mal definidos y que captaba contraste, todo ello compatible con el diagnóstico de posible tumor desmoide, sin poder descartar otros posibles diagnósticos (fig. 1).
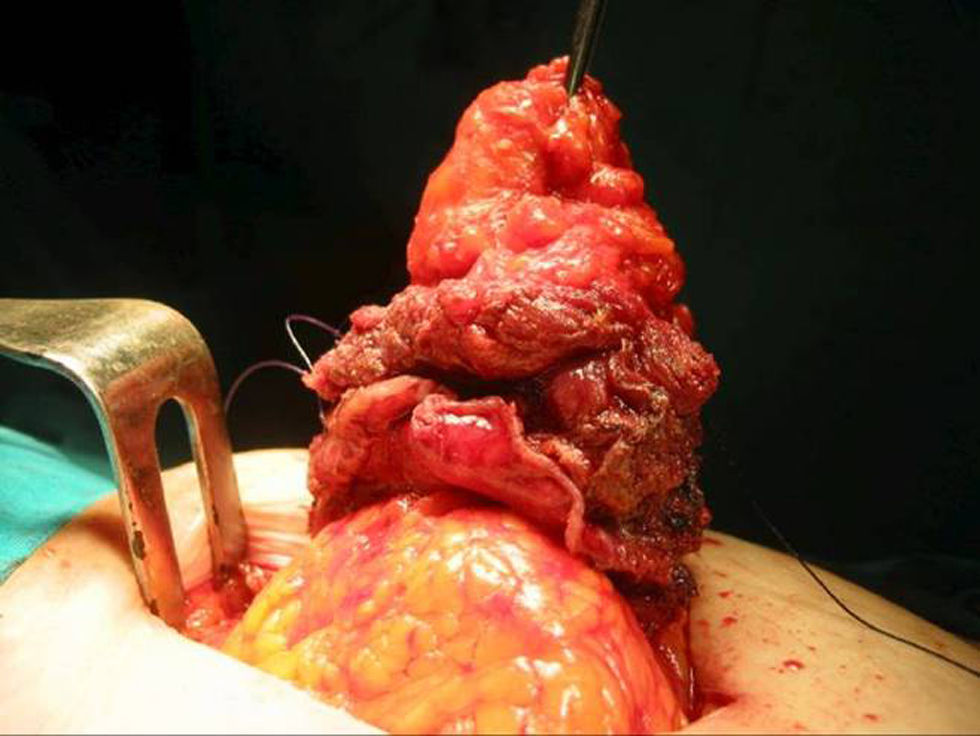
Con el diagnóstico de posible tumor desmoide de la pared abdominal se indicó la intervención quirúrgica. En el acto operatorio se halló una masa en el músculo recto anterior del abdomen, de límites imprecisos, con epiplón íntimamente adherido a la superficie peritoneal (fig. 2). Se realizó extirpación amplia, que incluyó tejido subcutáneo, fascia, músculo y epiplón infiltrados. El estudio anatomopatológico de la pieza resecada puso de manifiesto una tumoración de 4,5×3×2cm, mal delimitada, de color amarillento blanquecino, y en la que al corte se identificaban varias zonas de color amarillento de entre 1,5 y 0,5cm, de material pastoso, y algunas de las cuales contenían un cuerpo extraño con forma de espina. Los márgenes de la lesión no estaban afectados. En el estudio microscópico, se observó densa fibrosis colágena. Las zonas amarillentas correspondían a áreas de abscesificación, con abundantes histiocitos espumosos, en las que ocasionalmente se observaban colonias de Actinomyces. El diagnóstico final fue de actinomicosis con fibrosis reactiva secundaria. La evolución postoperatoria fue favorable y se le dio el alta a los 7 días con tratamiento antibiótico, consistente en ceftriaxona, durante 1 mes y penicilina V durante 12 meses. A los 24 meses, la paciente se encuentra asintomática y sin evidencia clínica ni radiológica de recidiva.
El interés de nuestro caso radica en que los antecedentes de la paciente hacen pensar en una posible forma primaria de la enfermedad, debido a que la cirugía previa fue una histerectomía hacía más de 8 años. En nuestra revisión de la literatura, sólo hemos encontrado 17 casos de la forma primaria2–6, ya que la mayoría de los casos descritos tienen antecedentes quirúrgicos recientes, infecciones en otras zonas o incluso puede ser secundaria al uso de dispositivos intrauterinos.
La actinomicosis es una infección causada por bacilos grampositivos, anaeróbicos o microaerofílicos, no formadores de esporas, del género Actinomyces, que son colonizadores de la cavidad oral, el tracto gastrointestinal y el aparato genital femenino.
Habitualmente se presenta como un absceso o una masa y puede confundirse con neoplasias malignas, tuberculosis intestinal, apendicitis crónica, ameboma, enfermedad diverticular, enfermedad de Crohn y procesos patológicos dentro del músculo recto abdominal y su vaina.
La TC se considera la técnica de elección para el estudio de los abscesos abdominales, pero no aporta el diagnóstico definitivo. Éste se obtiene con el estudio anatomopatológico y visualización de los característicos «granos de azufre» o con el crecimiento de colonias de Actinomyces en medios de cultivo anaerobios4.
El diagnóstico se hace preoperatoriamente sólo en el 10% de los pacientes debido al bajo índice de sospecha, la presentación inusual y la dificultad en cultivar Actinomyces7,8. En el caso de la toma de muestras, se debe realizar de forma aséptica y manteniendo la anaerobiosis. En la tinción de Gram se observan filamentos ramificados de tinción irregular acompañados de formas sueltas. Los gránulos se tiñen, además, con hematoxilina-eosina y no son resistentes a ácido-alcohol. Las colonias tardan en desarrollarse de 5 a 12 días. No se ha demostrado la utilidad del uso de anticuerpos para el diagnóstico indirecto9.
No hay estudios que comparen diferentes pautas de antibióticos. No obstante, A. israelii es sensible a penicilina G y éste es el tratamiento de elección, mientras que las tetraciclinas deben reservarse para los casos con alergia a la penicilina. Parece ser que los mejores resultados se consiguen con penicilina G intravenosa a dosis de 10–20 millones U/día, durante 4 a 6 semanas, seguida de penicilina oral a dosis de 30mg/kg/día, durante 6 a 12 meses10.
El tratamiento quirúrgico está indicado para eliminar el tejido necrótico y drenar el contenido purulento y, en ocasiones, para establecer el diagnóstico definitivo. Se ha observado que el tratamiento quirúrgico, combinado con tratamiento antibiótico, es la opción más eficiente. La mayoría de los pacientes presentan una alta tasa de recurrencia si se emplea sólo tratamiento antibiótico sin la exéresis del área infectada. Se debe tener en cuenta la actinomicosis abdominal en el diagnóstico diferencial de un proceso inflamatorio crónico, en especial en la pared abdominal, dado que el tratamiento antibiótico antes de la cirugía puede facilitar el procedimiento y reducir la extensión de la resección10.