El término fístula define la comunicación anormal entre dos epitelios. Anatómicamente las fístulas intestinales se clasifican como enterocutáneas cuando la comunicación es al exterior. Atendiendo al volumen de fluido son de alto débito si las pérdidas son mayores de 500ml/día1. El grado de complejidad se define por la enfermedad originaria, su localización anatómica, el volumen de secreción, la integridad o no de la pared abdominal, así como el tránsito intestinal distal mantenido, etc.
El tratamiento de las fístulas enterocutáneas ha mejorado con la nutrición parenteral2, pero sigue precisando un largo proceso cicatricial que puede prolongarse meses. Continúa siendo un problema clínico y supone un reto incluso para los cirujanos más experimentados3; se han ideado remedios artesanales mediante comunicaciones y circuitos externos4, o merced a la aplicación directa de presión negativa sobre la herida y la fístula hasta conseguir unas mejores condiciones locales y regionales que posibiliten la solución definitiva al problema5, bien de forma espontánea o bien con una cirugía diferida resolutiva6.
La mortalidad es del 20% y, de los supervivientes, sólo el 30% consigue el cierre espontáneo definitivo; el 70% precisa de cirugía para solucionar el problema7.
Intentos repetidos de control quirúrgico de estas fístulas frecuentemente se siguen de postoperatorios complicados no resolutivos, con riesgo añadido para la vida, que agravan la situación local y general del paciente tras cada intento fallido.
Erdmann et al1 publicaron la aplicación de la presión negativa en el tratamiento de las fístulas enterocutáneas y, sin embargo, son pocas las publicaciones que han seguido esta estrategia de tratamiento5,7–10.
Presentamos la aplicación directa del abdomen en vacío en el tratamiento de fístulas enterocutáneas complejas en un paciente de 47 años de edad sometido a la quinta citorreducción con 4 quimiohipertermias intraperitoneales previas, por mesotelioma peritoneal maligno, por implante parietal en antigua cicatriz de ostomía.
Tras la adhesiólisis completa y revisión de la cavidad con ausencia de enfermedad macroscópica residual ,y un intestino muy friable como «papel de fumar», se optó por la resección de la recurrencia parietal, el refuerzo de los deserosamientos y se decidió no dar quimiohipertermia dado lo endeble del intestino.
A los 4 días comenzó con fístulas espontáneas de yeyuno e íleon controladas inicialmente con reintervenciones y rafias, hasta que en la sexta reintervención se constata que las fístulas son cada vez más numerosas e implican también al colon transverso, por lo que se desiste de nuevas rafias y se decide tratamiento con presión negativa y exclusión de secreciones con sonda de Foley en yeyuno proximal; se deja la herida y el abdomen en vacío.
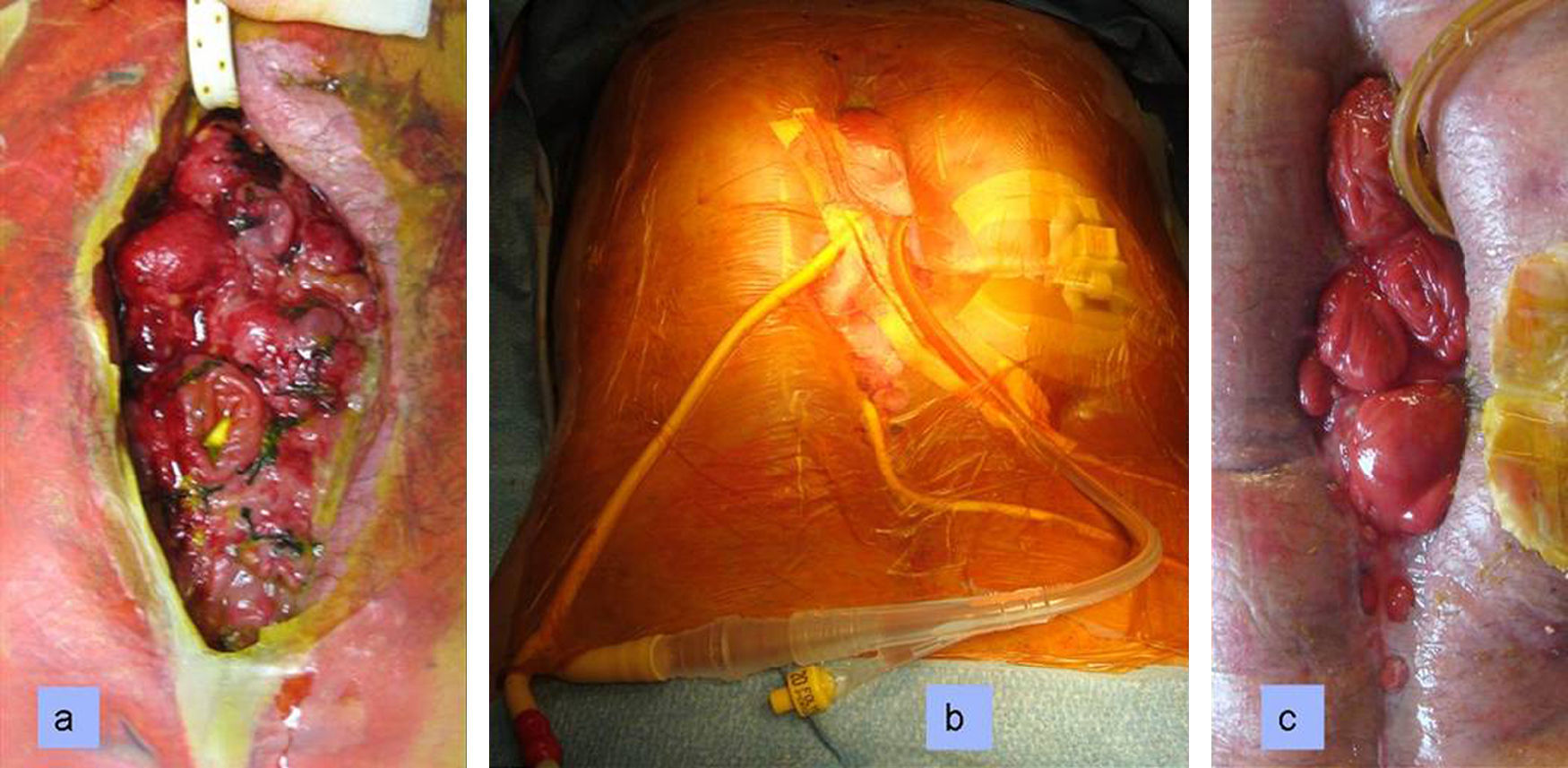
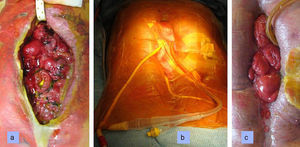
El paciente permaneció ingresado, controlado con recambio de la herida-abdomen en vacío días alternos, con soporte nutricional completo, e incluso se le permitió la salida ambulatoria del hospital durante algunas horas. La evolución de la herida fue progresivamente hacia la mejoría (fig. 1).
Visión evolutiva de la fístula tratada con herida-abdomen en vacío. a: enorme fístula enterocutánea compleja mixta postoperatoria de intestino delgado (yeyuno e íleon) y colon. b: se desiste de nuevas rafias o suturas primarias reparadoras y se decide tratamiento con presión negativa y exclusión de secreciones con sonda de Foley en el yeyuno proximal y se deja la herida y el abdomen en vacío. c: mejoría progresiva que posibilita el tratamiento definitivo diferido.
Cuatro meses más tarde, restablecidas las condiciones locales y generales del paciente, se planteó el tratamiento mediante reintervención a través de la misma herida quirúrgica, con resección en bloque del magma fistuloso, preservando 110cm del yeyuno proximal y los últimos 40cm del íleon terminal, y se dejó el abdomen en vacío sin reconstrucción del tránsito en ese momento.
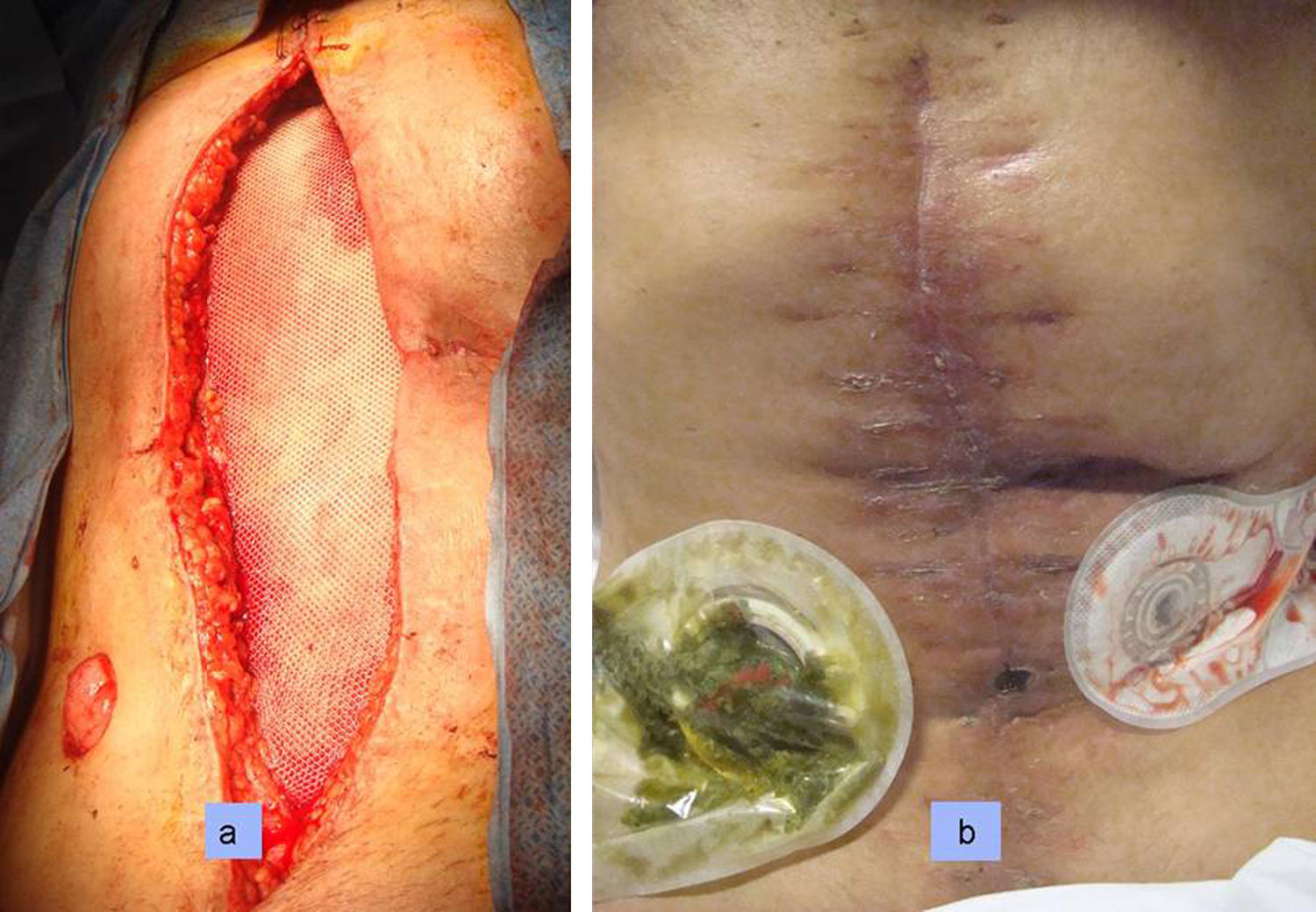
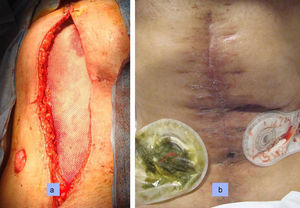
Comprobado el excelente estado de la cavidad y del intestino, 48horas más tarde se reconstruyó el tránsito mediante yeyunoileostomía T-T bicapa manual, con yeyunostomía de seguridad 10cm antes de la anastomosis. La pared abdominal precisó de una malla de composite®. Tanto las fístulas como la pared abdominal fueron correctamente tratados en este paciente (fig. 2).
Tanto la fístula como el defecto de la pared abdominal fueron correctamente tratados en este paciente. a: visión intraoperatoria con cierre primario de la pared abdominal merced a la malla de composite®. b: cicatriz abdominal postoperatoria, nótese el perfecto estado de la pared a pesar de las múltiples cirugías y curas previas recibidas.
Este caso demuestra que el uso de esta alternativa terapéutica pude producir buenos resultados incluso en el peor de los escenarios posibles, tras 5 citorreducciones con quimiohipertermia subsiguiente y múltiples reoperaciones previas.
A diferencia de Demetriades3, creemos que no debe abordarse el problema por incisiones contralaterales que lo único que aportan es una lesión añadida a la ya dañada pared abdominal, además de dificultar la ubicación de posibles estomas temporales como precisó nuestro paciente.
La resección del magma fistuloso debe realizarse en bloque, identificada la totalidad de la anatomía digestiva y valoradas la viabilidad y las secuelas que su resección conlleva. El defecto aponeurótico precisa de una malla en muchas ocasiones, utilizamos una malla de composite® con muy buenas tolerancia y función.
La aplicación de un sistema de vacío directamente puede justificarse en grandes defectos abdominales con fístulas enterocutáneas de alto débito que han probado ser resistentes a otros tratamientos previos.
La única explicación posible para el escaso uso de esta alternativa terapéutica puede ser el falso concepto de que la aspiración perpetúa la fístula en vez de conseguir su cura.
A nuestro entender, la aplicación de la presión negativa no solamente no está contraindicada, sino que es la mejor estrategia de tratamiento5,7–10 existente en la actualidad para esta difícil afección.
La técnica presentada en el tratamiento de las fístulas enterocutáneas asegura cuidado y protección de la herida, y una correcta recogida y el control de las secreciones, lo que permite que estos pacientes mejoren de su situación local y general hasta la solución quirúrgica definitiva del problema.