Los pacientes intervenidos de cirugía bariátrica que presentan enfermedades del área hepatobiliar son de difícil diagnóstico y tratamiento debido a sus alteraciones anatómicas y fisiopatológicas.
Presentamos el caso de una mujer de 57 años, intervenida de bypass gastroyeyunal en Y de Roux (BPGY) laparoscópico por obesidad mórbida hace 12 años, con asa alimentaria de 150cm y asa biliopancreática de 60cm. El IMC actual de 31,95kg/m2. Acudió a urgencias por prurito de una semana de evolución. Al examen físico presentaba vesícula palpable no dolorosa, sugestiva del signo de Courvoisier-Terrier. A nivel analítico se observó hiperbilirrubinemia de predominio directo (bilirrubina total 6,83mg/dl y bilirrubina directa 4,91mg/dl), elevación de enzimas de colestasis y marcador tumoral Ca 19.9 de 117,6U/ml.
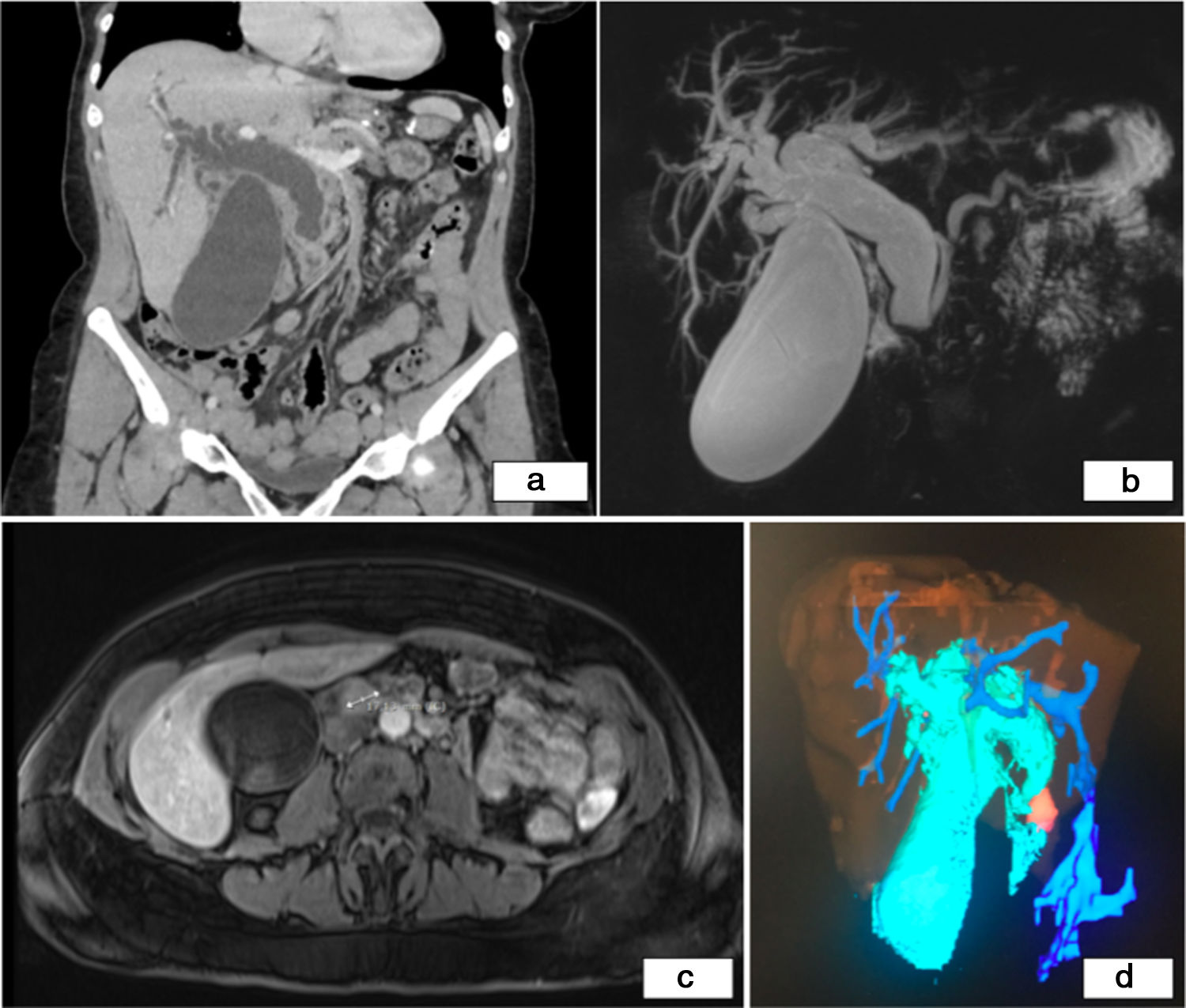
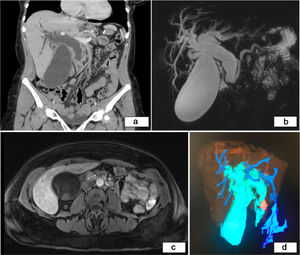
En la tomografía computarizada (TC) abdominal (fig. 1a) se observaba una vesícula biliar hidrópica y dilatación de la vía biliar intrahepática y del colédoco (23mm), con cambio brusco de calibre a nivel de la papila de Vater, con aumento de partes blandas homogéneo.
a) TC abdominal con contraste ev (reconstrucción en plano coronal). Vesícula biliar hidrópica y dilatación de la vía biliar intrahepática y del colédoco (23mm), con cambio brusco de calibre a nivel de la papila de Vater; b y c) CPRM que muestra vía biliar marcadamente dilatada con cambio abrupto de calibre en colédoco distal-prepapilar, coincidiendo con la presencia de una lesión nodular de 17mm captante tras la administración de contraste ev que podría corresponder a ampuloma (b: reconstrucción volumétrica MIP coronal y c: imagen axial T1-FS con contraste ev en fase arterial); d) Reconstrucción utilizando el software Myrian® de Intrasense® en la que podemos objetivar en azul celeste la vesícula aumentada de tamaño y la vía biliar dilatada y en naranja el ampuloma.
En la colangiopancreatografía-RM (CPRM) (fig. 1b) se objetivó una vía biliar marcadamente dilatada con cambio abrupto de calibre en colédoco distal-prepapilar, coincidiendo con la presencia de una lesión nodular de 17mm isointensa en secuencias potenciadas en T1 y T2, que presentaba restricción en secuencias de difusión, y que realzaba de forma tenue tras la administración de contraste intravenoso (fig. 1c y d), y una adenopatía en la bifurcación de tronco celíaco. Como diagnóstico diferencial se planteó ampuloma, litiasis impactada, molde biliar, neoplasia de cabeza de páncreas o papilitis.
El caso se discutió en el comité multidisciplinar, decidiéndose drenaje de vía biliar mediante colangiografía transparietohepática (CTPH) y toma de biopsias. La CTPH objetivó gran dilatación de vía biliar intra y extrahepática con una oclusión a nivel de la papila, superándose la obstrucción y colocando drenaje biliar interno-externo de 8F con salida de bilis limpia. Se realizó una biopsia que no fue concluyente por hallazgo de muestra constituida por tejido fibromuscular con glándulas sin atipia citoarquitectural.
La paciente evolucionó favorablemente, con mejoría del prurito, ictericia y disminución de las cifras de bilirrubina en analíticas de control. Se decidió intentar un nuevo estudio endoscópico con doble balón con nueva toma de biopsias, que no fue exitoso dada la imposibilidad de alcanzar la papila por vía endoscópica como consecuencia del antecedente de BPGY.
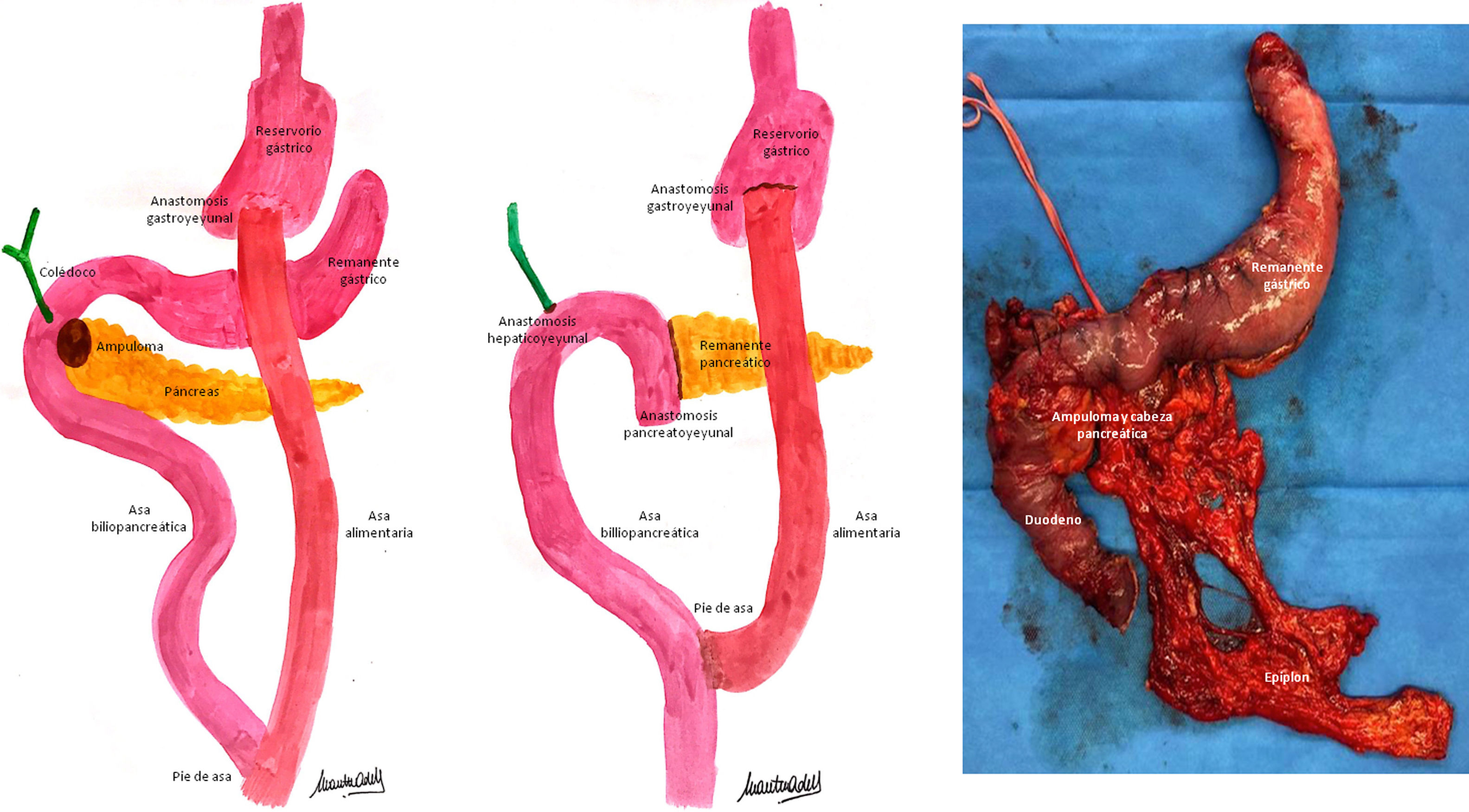
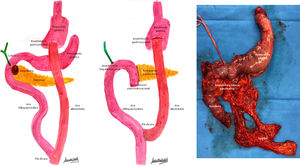
Dada la imposibilidad de descartar la presencia de neoplasia y habiéndose realizado todas las pruebas preoperatorias disponibles en nuestro centro, se propuso a la paciente someterse a una duodenopancreatectomía cefálica (DPC). Así, se realizó una DPC con anastomosis pancreatoyeyunal T-L ducto-mucosa según la técnica de Blumgart y hepático-yeyuno anastomosis T-L, en ambos casos utilizando el segmento distal de la antigua asa biliopancreática (ABP) del BPGY, y gastrectomía del remanente gástrico (fig. 2). Durante el postoperatorio presentó infección de la herida quirúrgica, que requirió drenaje y antibioterapia, siendo dada de alta al 12.° día del postoperatorio. La anatomía patológica informó de adenocarcinoma infiltrante de origen ampular-ductal de tipo intestinal (G2 pT3bN0). Actualmente en tratamiento con capecitabina, sin evidencia de enfermedad 3 meses tras la cirugía.
Los pacientes con antecedente de BPGY suponen una gran dificultad para el diagnóstico de enfermedades biliopancreáticas. La presencia de enfermedad a nivel del asa biliar puede manifestarse de manera anómala al haberse modificado el tránsito intestinal. Por otra parte, el diagnóstico de enfermedad periampular se ve dificultado también por la presencia del asa biliar1, ya que durante la realización de la endoscopia es necesario alcanzar inicialmente el pie de asa, y posteriormente ascender por el asa biliopancreática hasta la papila, con la dificultad que conllevan la longitud y las angulaciones del tramo intestinal recorrido.
En nuestro caso se intentó la CPRE con doble balón, sin lograrse alcanzar la papila por vía endoscópica. Existen otras posibilidades diagnósticas2 a tener en cuenta, como son la CPRE asistida por laparoscopia, transgástrica o transyeyunal, la utilización de colonoscopios pediátricos, la realización de gastrostomía percutánea guiada por fluoroscopia o la confección de una gastro-gastrostomía guiada por ecoendoscopia3. Por otra parte, cuando se plantean opciones quirúrgicas es importante tener en cuenta la dificultad que entraña la anatomía post-BPGY de cara a la resección y reconstrucción realizadas durante la DPC. Existen múltiples opciones técnicas4, pero la evidencia es escasa, y no hay un claro consenso. En nuestro caso optamos por utilizar la antigua ABP para la reconstrucción del drenaje pancreático y biliar, técnica recomendada5 si la longitud del ABP es suficiente, ya que evita resecciones intestinales que aumentarían la posibilidad de malabsorción postoperatoria. La gastrectomía del remanente evita4 la necesidad de anastomosis adicionales, con sus posibles complicaciones asociadas, así como la aparición de enfermedad gástrica, tanto benigna como maligna, en un futuro. En este caso no se consideró ampulectomía inicial dada la ocupación intracoledocal de la lesión que contraindicaría este abordaje.
Los pacientes intervenidos de BPGY ofrecen importantes dificultades tanto en el diagnóstico como en el tratamiento de enfermedades del área hepatobiliar debido a su alteración anatómica. Sin embargo, en la actualidad existen múltiples técnicas diagnósticas mínimamente invasivas que se deberían explorar antes de someter a estos pacientes a una intervención quirúrgica con alta morbilidad sin un diagnóstico definitivo por una enfermedad que podría ser finalmente benigna.
FinanciaciónLa presente investigación no ha recibido ninguna beca específica de agencias de los sectores público, comercial, o sin ánimo de lucro.