La cirugía laparoscópica multipuerto (CLM) ha demostrado su seguridad y efectividad en la cirugía del colon. Con la intención de reducir la agresividad surgen otras técnicas como la cirugía por puerto único (SILS). El objetivo de este metaanálisis es evaluar la seguridad y la viabilidad de la técnica SILS en la cirugía del colon.
Material y métodosSe realiza un metaanálisis de 27 estudios observacionales y uno prospectivo aleatorizado mediante el modelo de efectos aleatorios.
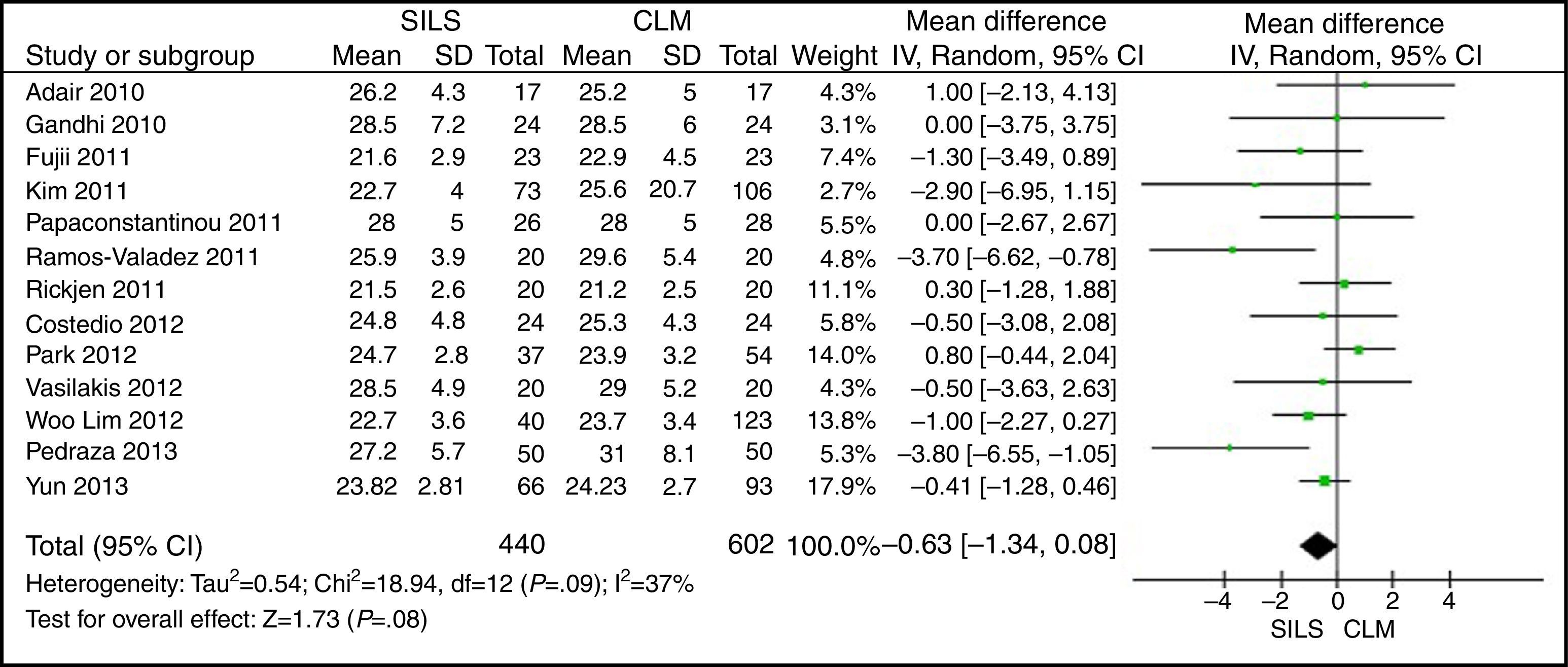
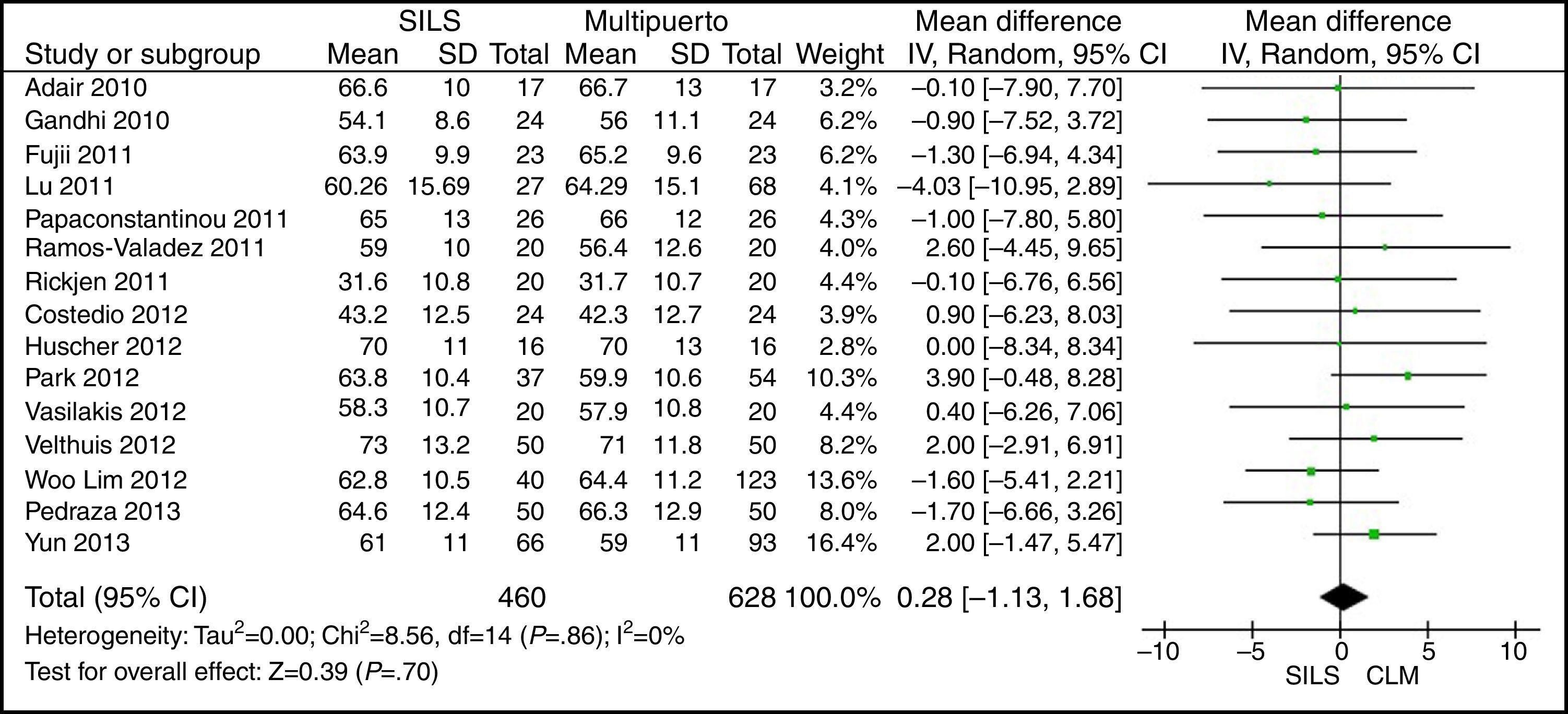
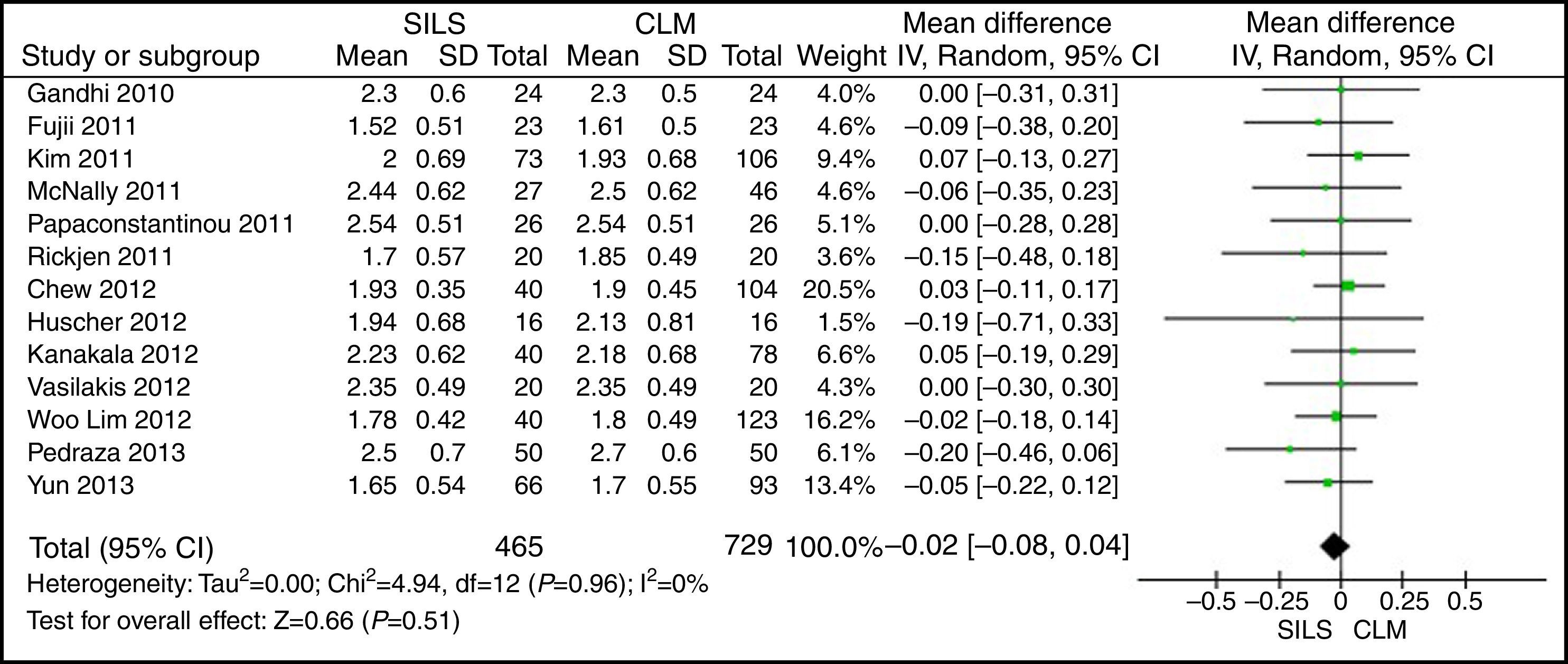
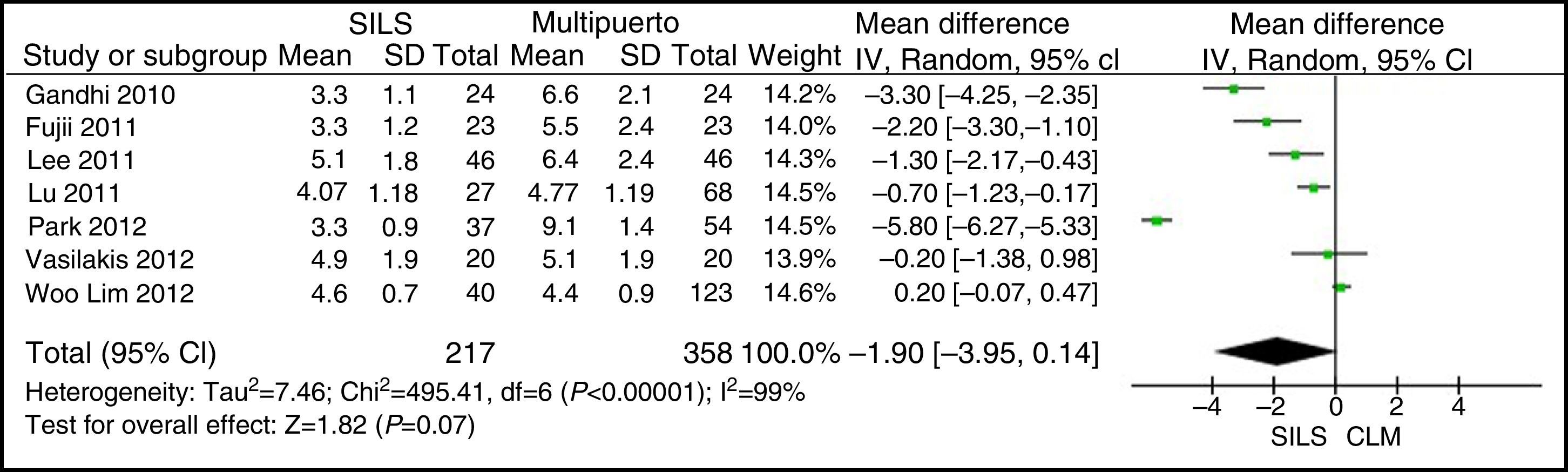
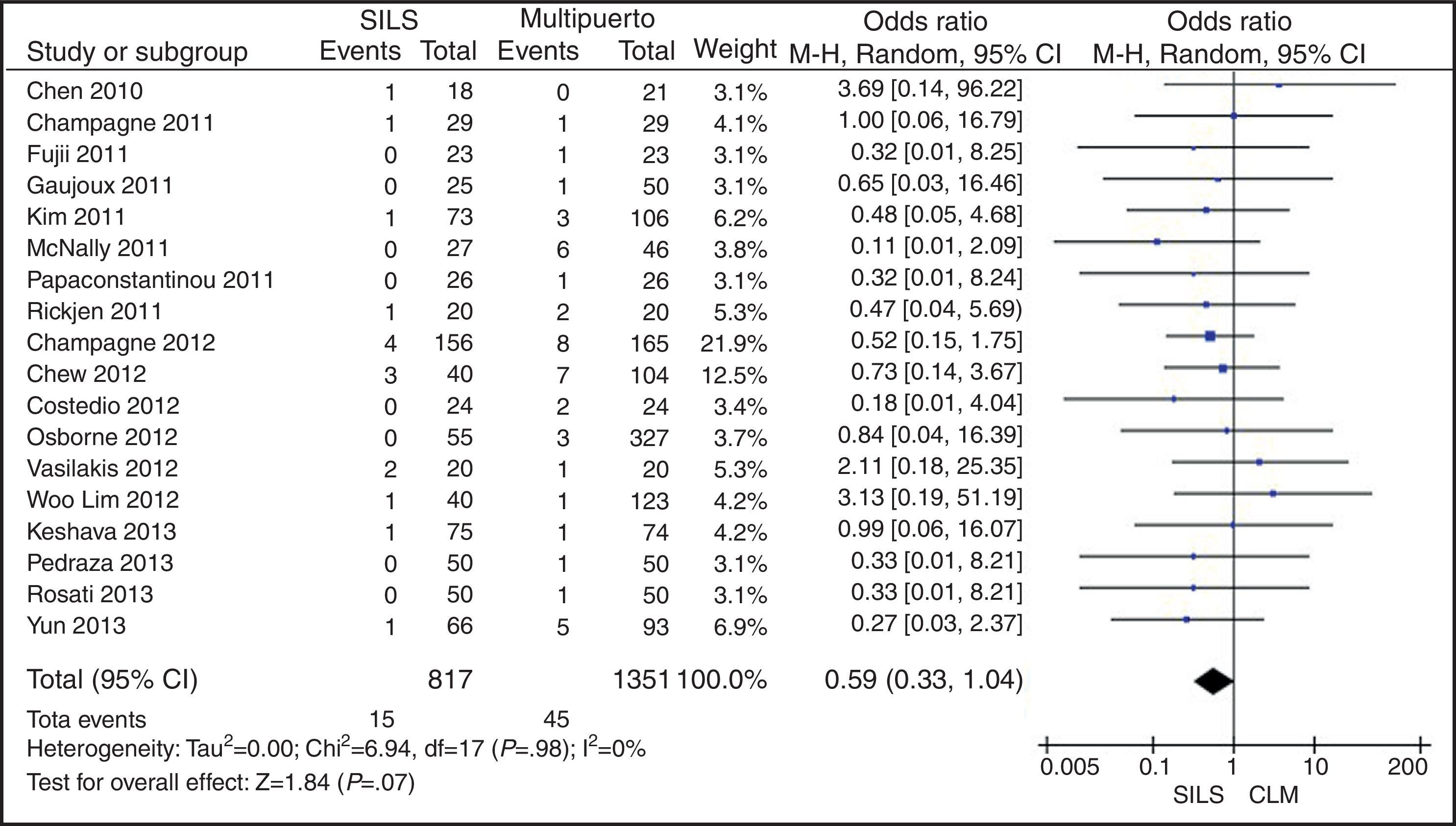
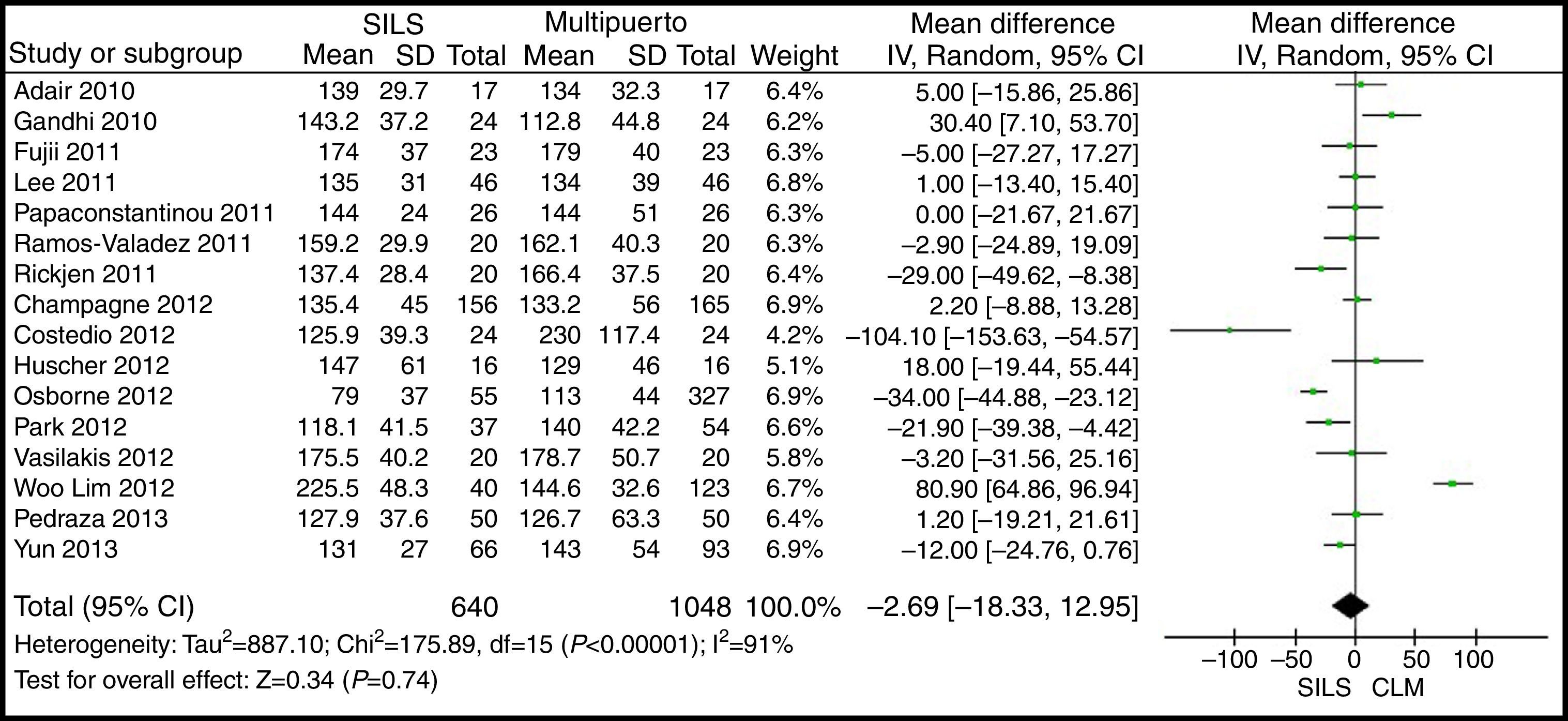
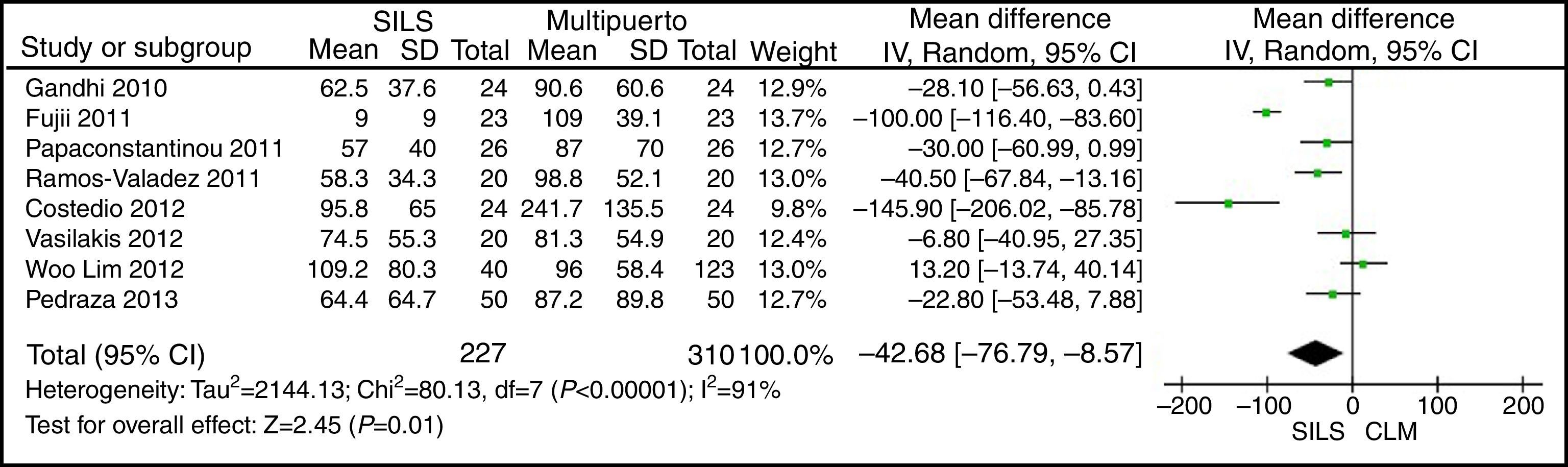
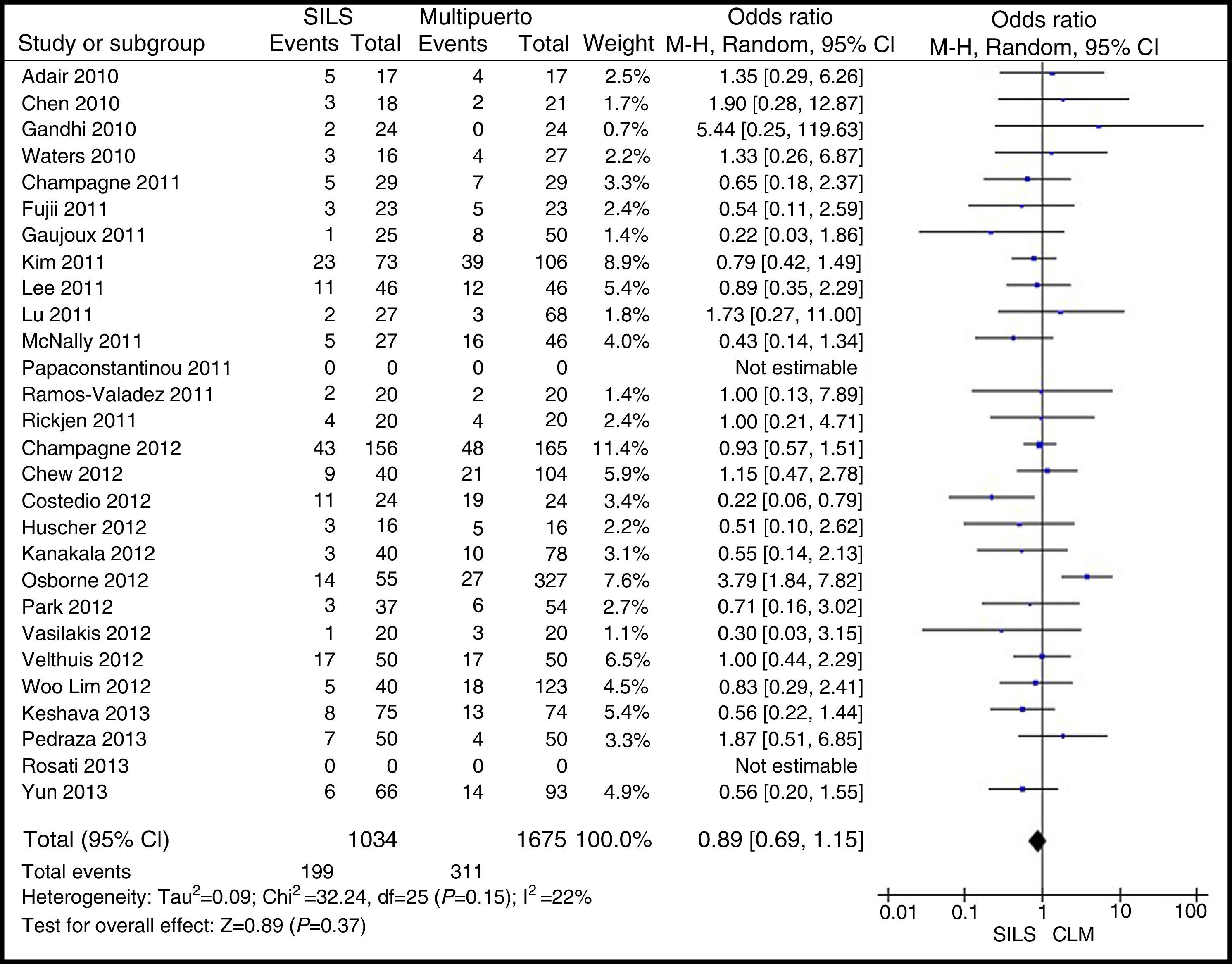
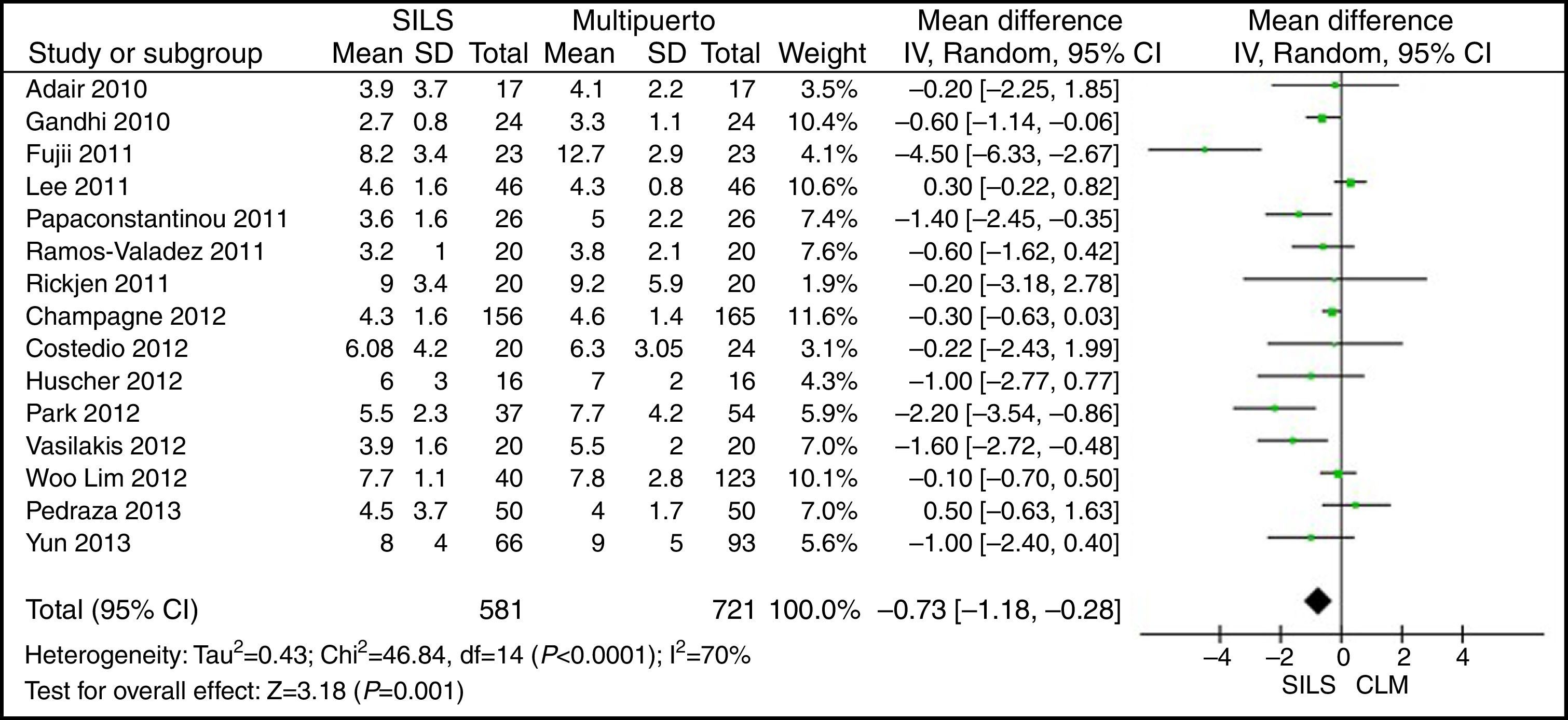
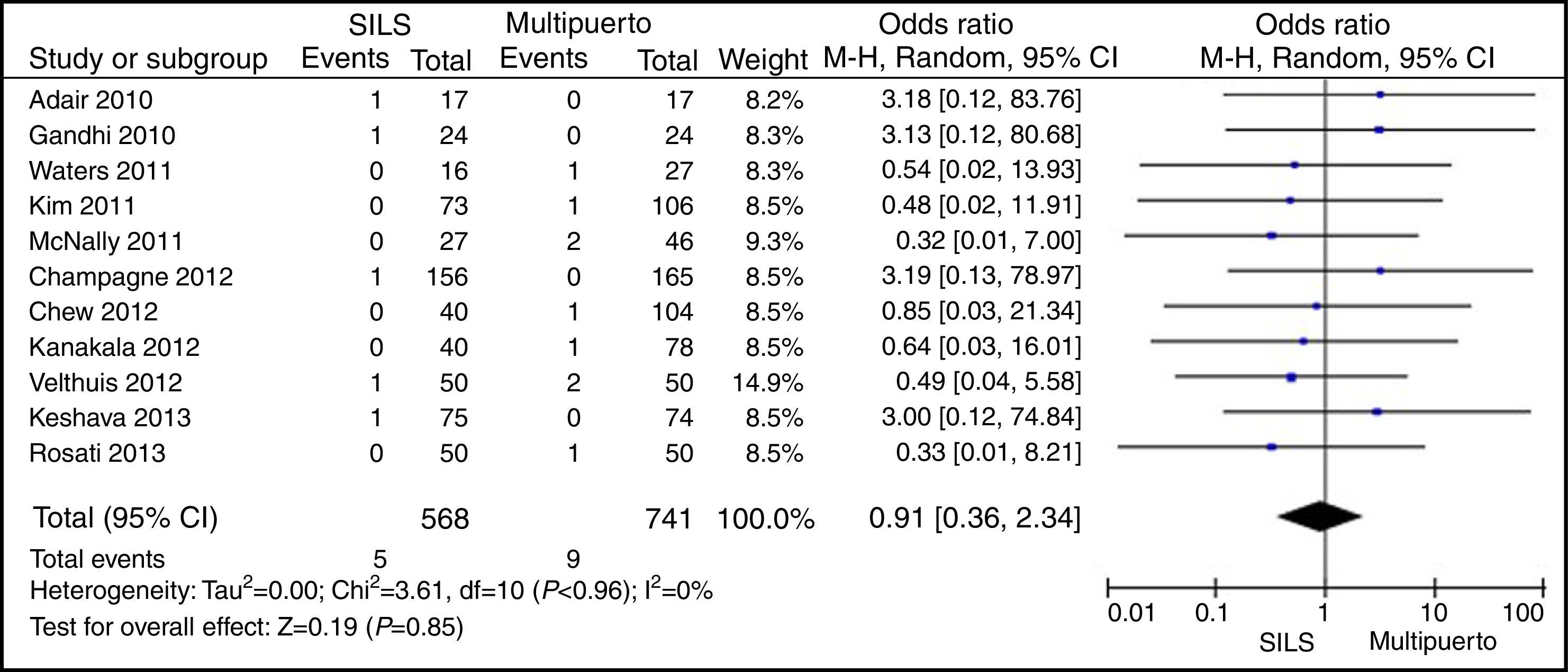
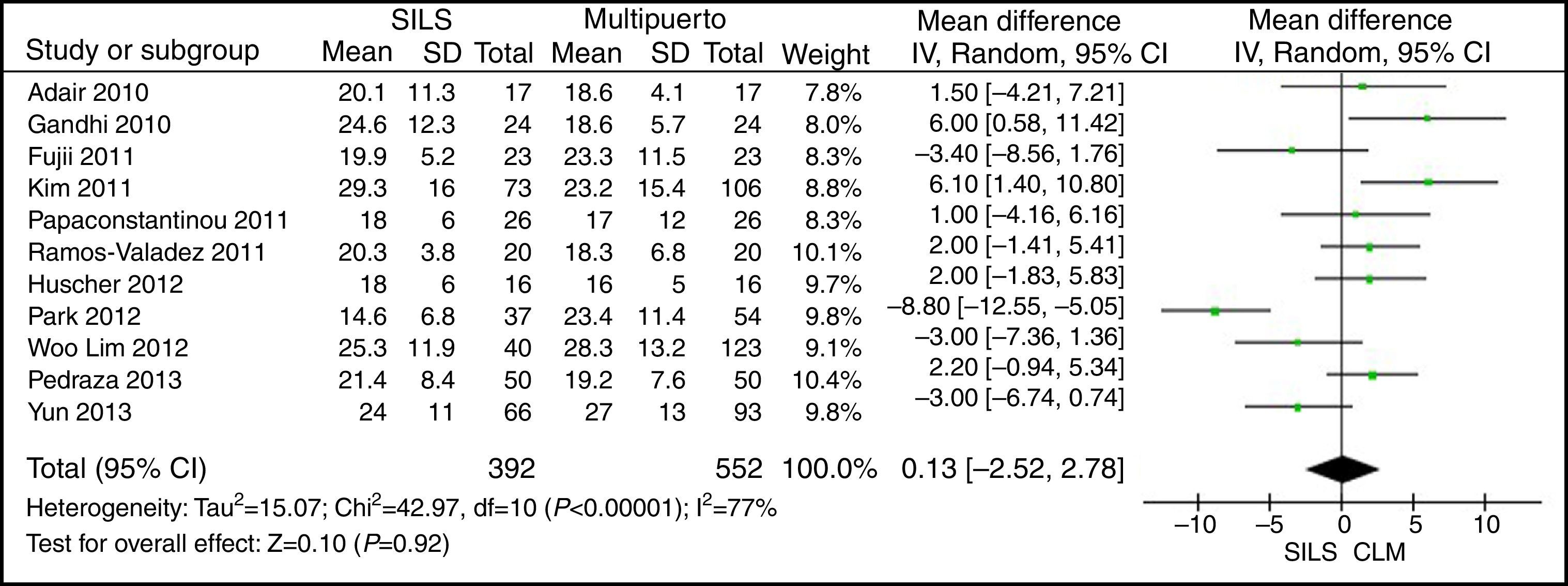
ResultadosSe han analizado 2.870 procedimientos: 1.119 SILS y 1.751 CLM. No se han encontrado diferencias estadísticamente significativas en la edad (DMP 0,28 [−1,13, 1,68]; p=0,70), IMC (DMP −0,63 [−1,34, 0,08]), ASA (DMP −0,02 [−0,08, 0,04]; p=0,51), longitud de incisión (DMP −1,90 [−3,95, 0,14]; p=0,07), tiempo operatorio (DMP −2,69 [−18,33, 12,95]; p=0,74), complicaciones (OR=0,89 [0,69, 1,15]]; p=0,37), conversión a laparotomía (OR=0,59 [0,33, 1,04]; p=0,07), mortalidad (OR=0,91 [0,36, 2,34]; p=0,85) o número de ganglios obtenidos (DMP 0,13 [−2,52, 2,78]; p=0,92). La pérdida de sangre (DMP −42,68 [−76,79, −8,57]; p=0,01) y la estancia hospitalaria (DMP −0,73 [−1,18, −0,28]; p=0,001) son significativamente menores en el grupo SILS.
ConclusionesLa cirugía colorrectal mediante SILS es segura y efectiva, con ligeros beneficios respecto a la CLM. Sin embargo, se necesitan más estudios aleatorizados antes de que la SILS se pueda considerar una alternativa a la CLM.
Multiport laparoscopic surgery in colon pathology has been demonstrated as a safe and effective technique. Interest in reducing aggressiveness has led to other procedures being described, such as SILS. The aim of this meta-analysis is to evaluate feasibility and security of SILS technique in colonic surgery.
Material and methodsA meta-analysis of twenty 7 observational studies and one prospective randomized trial has been conducted by the use of random-effects models.
ResultsA total amount of 2870 procedures was analyzed: 1119 SILS and 1751 MLC. We did not find statistically significant differences between SILS and MLC in age (WMD 0.28 [−1.13, 1.68]; P=.70), BMI (WMD −0.63 [−1.34, 0.08]; P=.08), ASA score (WMD −0.02 [−0.08, 0.04]; P=.51), length of incision (WMD −1.90 [−3.95, 0.14]; P=.07), operating time (WMD −2.69 (−18.33, 12.95]; P=.74), complications (OR=0.89 [0.69, 1.15]; P=.37), conversion to laparotomy (OR=0.59 [0.33, 1.04]; P=.07), mortality (OR=0.91 [0.36, 2.34]; P=.85) or number of lymph nodes harvested (WMD 0.13 [−2.52, 2.78]; P=.92). The blood loss was significantly lower in the SILS group (WMD −42.68 [−76.79, −8.57]; P=.01) and the length of hospital stay was also significantly lower in the SILS group (WMD −0.73 [−1.18, −0.28]; P=.001).
ConclusionSingle-port laparoscopic colectomy is a safe and effective technique with additional subtle benefits compared to multiport laparoscopic colectomy. However, further prospective randomized studies are needed before single-port colectomy can be considered an alternative to multiport laparoscopic surgery of the colon.
La colectomía por cirugía laparoscópica multipuerto (CLM) es una técnica segura y eficaz, lo que ha sido puesto de manifiesto en muchos estudios prospectivos aleatorizados que han demostrado una menor pérdida sanguínea, mejor recuperación postoperatoria, menor estancia hospitalaria, con resultados oncológicos similares cuando se compara con la colectomía por vía abierta1–4. Con el afán de ser menos agresivos y mejorar los resultados de la CLM han sido descritos otros procedimientos como la minilaparoscopia, natural orifice transluminal endoscopic surgery (NOTES)5 y la cirugía laparoscópica por incisión única (SILS). Solo la SILS por su semejanza con la CLM ha sido reproducida por un amplio grupo de cirujanos fundamentalmente en apendicectomía y colecistectomía y también en procedimientos más complejos como la colectomía, demostrando su seguridad y eficacia6,7. En comparación con la colectomía por CLM, la SILS podría presentar potenciales beneficios como mejor estética, menor trauma en la pared abdominal y disminución del dolor postoperatorio, aunque con la desventaja de precisar una curva de aprendizaje, tecnología adecuada, dificultad en la exposición y visualización, mayor tiempo operatorio y posibles resultados oncológicos comprometidos en la enfermedad maligna. Por ello, algunos cirujanos se plantean si la colectomía por SILS puede aportar ventajas tangibles frente a la colectomía por CLM debido a que existe un vacío de evidencia científica. Aunque hay un número creciente de estudios que informan de los resultados de la colectomía por SILS, pocos estudios la comparan con la colectomía por CLM por lo que es necesario evaluar de una forma rigurosa la seguridad, eficacia y resultados oncológicos en el cáncer colorrectal, antes de que sea utilizada de una forma generalizada.
El objetivo principal de este artículo es revisar la literatura publicada de la colectomía por SILS y realizar un metaanálisis evaluando los estudios comparativos entre CLM y SILS para la enfermedad colorrectal.
MétodoEste metaanálisis fue preparado siguiendo las directrices de Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA)8.
Estrategia de búsquedaSe ha llevado a cabo una búsqueda sistemática en las principales bases de datos, incluyendo MEDLINE y PUBMED, de artículos, ensayos clínicos, revisiones y trabajos relacionados con la cirugía colorrectal por puerto único. La última fecha de búsqueda fue 30 de abril de 2014. Solo se han incluido artículos en inglés y español, obviando los escritos en otros idiomas. Los términos de búsqueda han sido los siguientes: «single incision» «single port» «single access» «colectomy» «colorectal surgery». Los resúmenes fueron analizados de manera independiente por 2 autores (JL y MTS) para determinar la inclusión en el estudio. Los desacuerdos se resolvieron mediante un tercer autor. Las referencias de los artículos seleccionados para el estudio fueron analizadas para identificar posibles estudios relevantes.
Criterios de selección y elegibilidad de los estudiosLos artículos se han seleccionado si el abstract contenía datos de pacientes tratados mediante SILS para enfermedades colorrectales, benignas y malignas. Se han incluido estudios prospectivos aleatorizados y no aleatorizados, estudios comparativos caso-control y de cohortes. Los artículos referentes a la cirugía por orificios naturales (NOTES), metaanálisis, revisiones, editoriales, series de casos, opiniones de expertos y cartas al director han sido excluidos, así como los artículos que hacían referencia a series de pacientes con ≤15 procedimientos por SILS. Estudios multicéntricos que contienen datos de unidades y hospitales ya incluidos en el estudio fueron también excluidos para evitar la duplicación de pacientes.
Proceso de extracción de datosTres autores (JL, MTS y JA) obtuvieron los siguientes datos de cada estudio introduciéndolos en una base de datos: año de publicación, tipo de estudio, número de pacientes tratados mediante cada técnica, características demográficas de la población de estudio (edad, sexo, ASA, índice de masa corporal [BMI]), indicación de cirugía (patología benigna, maligna o ambas), tipo de procedimiento quirúrgico, tiempo operatorio medido en minutos (min), pérdida de sangre medida en mililitros (ml), conversión a cirugía abierta, longitud de la incisión medida en centímetros (cm), complicaciones postoperatorias, estancia hospitalaria medida en días y mortalidad. En los estudios en los que se han realizado procedimientos oncológicos se ha obtenido el número de ganglios recogidos. Los datos analizados proceden exclusivamente de los artículos publicados. No se contactó con ningún autor para completar información.
Los parámetros analizados en el metaanálisis fueron: BMI, ASA, longitud de la incisión, pérdida de sangre, tiempo operatorio, complicaciones postoperatorias, estancia hospitalaria, número de ganglios y mortalidad.
Se consideró complicación postoperatoria aquella que ocurrió en los 30 días siguientes a la intervención como resultado directo de la cirugía. Las complicaciones fueron clasificadas según la gravedad mediante la escala de Clavien-Dindo9.
La conversión a cirugía abierta se definió como la realización de una laparotomía tanto en SILS como CLM.
Evaluación de la calidad metodológica y del sesgoLa calidad de los estudios incluidos en este metaanálisis se evaluó utilizando la clasificación revisada y modificada Scottish Intercollegiate Guidelines Network10,11, donde la puntuación máxima obtenible es 20. Se clasifican con una puntuación <8, como calidad pobre; entre 8 y 14 como calidad intermedia y ≥15 como buena calidad.
Análisis estadísticoTodos los datos fueron extraídos del texto de los artículos, tablas y figuras e introducidos en la base de datos usando el software SPSS (versión 19, SPSS, Inc, Chicago, IL, EE. UU.). Para las variables binarias o cualitativas se calculó la odds ratio (OR) de acuerdo con el método de Mantel-Haenszel de efectos aleatorios. La OR es la probabilidad de que un evento ocurra en un grupo con respecto a las probabilidades de que ocurra en el otro grupo; se calculó en los estudios que informaron el número de eventos y no eventos. Se excluyeron los estudios que no presentaban ningún evento en ambos grupos. Una OR < 1 era a favor del grupo SILS y la estimación puntual de la OR fue considerada como estadísticamente significativa con una p < 0,05, si el 95% del intervalo de confianza (IC) no incluía el valor de 1. Para las variables cuantitativas se usó la diferencia de medias ponderada (DMP) de los estudios que proporcionaban la media y la desviación típica, excluyéndose por tanto aquellos estudios que carecían de alguno de estos datos. Una DMP < 0 era a favor del grupo SILS y se consideró que era estadísticamente significativa con una p < 0,05, si el 95% de IC no incluía el valor 0.
También se examinó el grado de heterogeneidad de los estudios, que es la variación de los resultados entre los estudios, a través de τ2, χ2 (Cochrane Q) y I2, donde valores de τ2 mayores que 1,00, valores de χ2 asociados a un valor de p menor de 0,01 y valores de I2 mayores de 50 fueron indicativos de heterogeneidad.
El análisis estadístico se realizó utilizando el software estadístico Review Manager (REVMAN) versión 5.0 (The Nordic Cochrane Centre, Copenhagen; The Cochrane Collaboration, 2008).
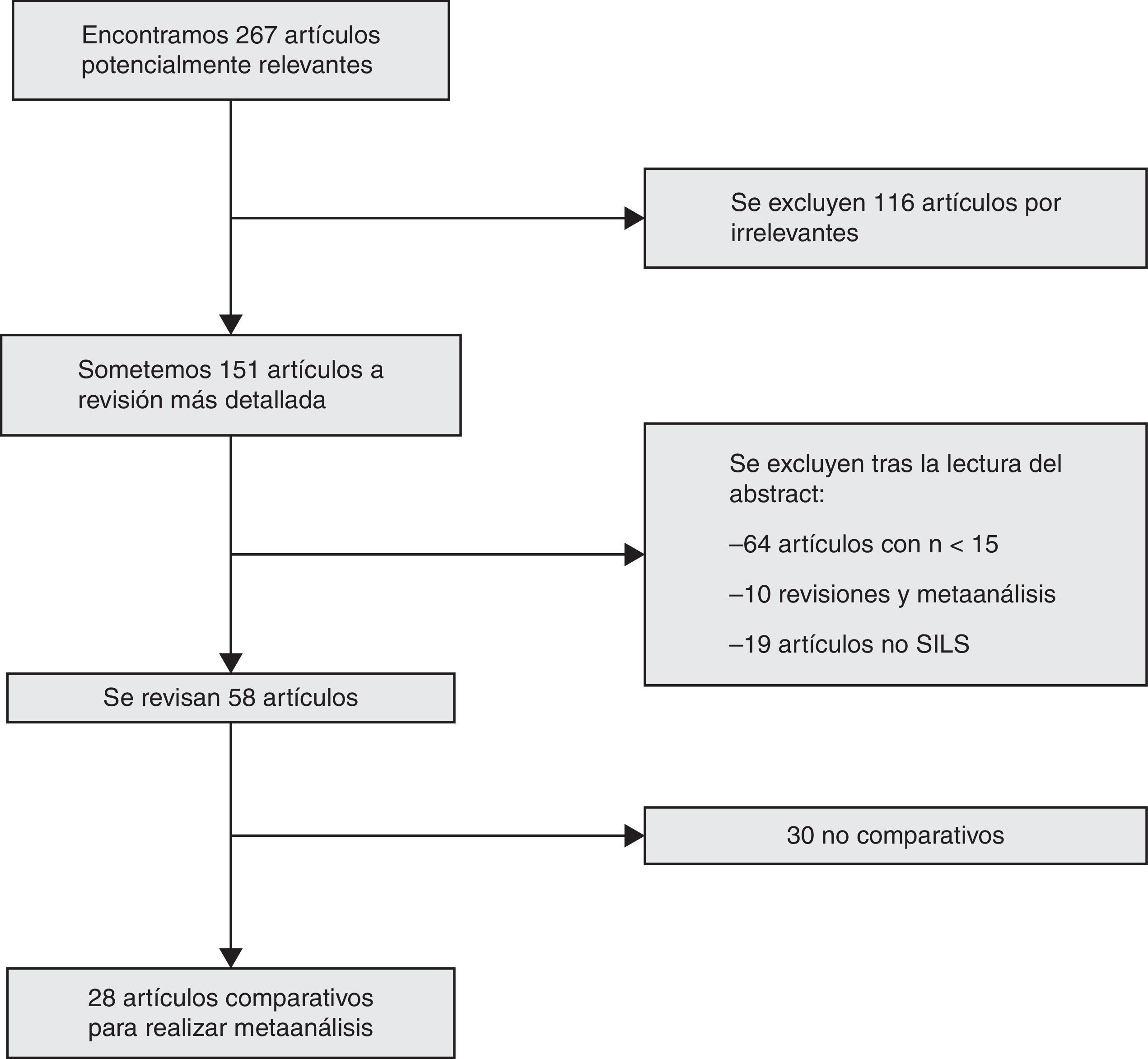
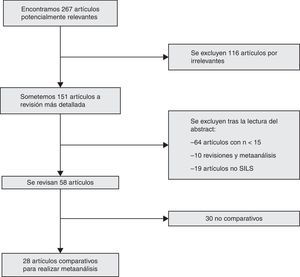
ResultadosBúsqueda bibliográficaEntre enero de 2008 y abril de 2014 se han encontrado 267 artículos aplicando los criterios de inclusión en la búsqueda. Tras la aplicación de los criterios de exclusión quedan 28 artículos comparativos para la realización del metaanálisis12–39, 27 estudios comparativos y uno prospectivo aleatorizado29(fig. 1).
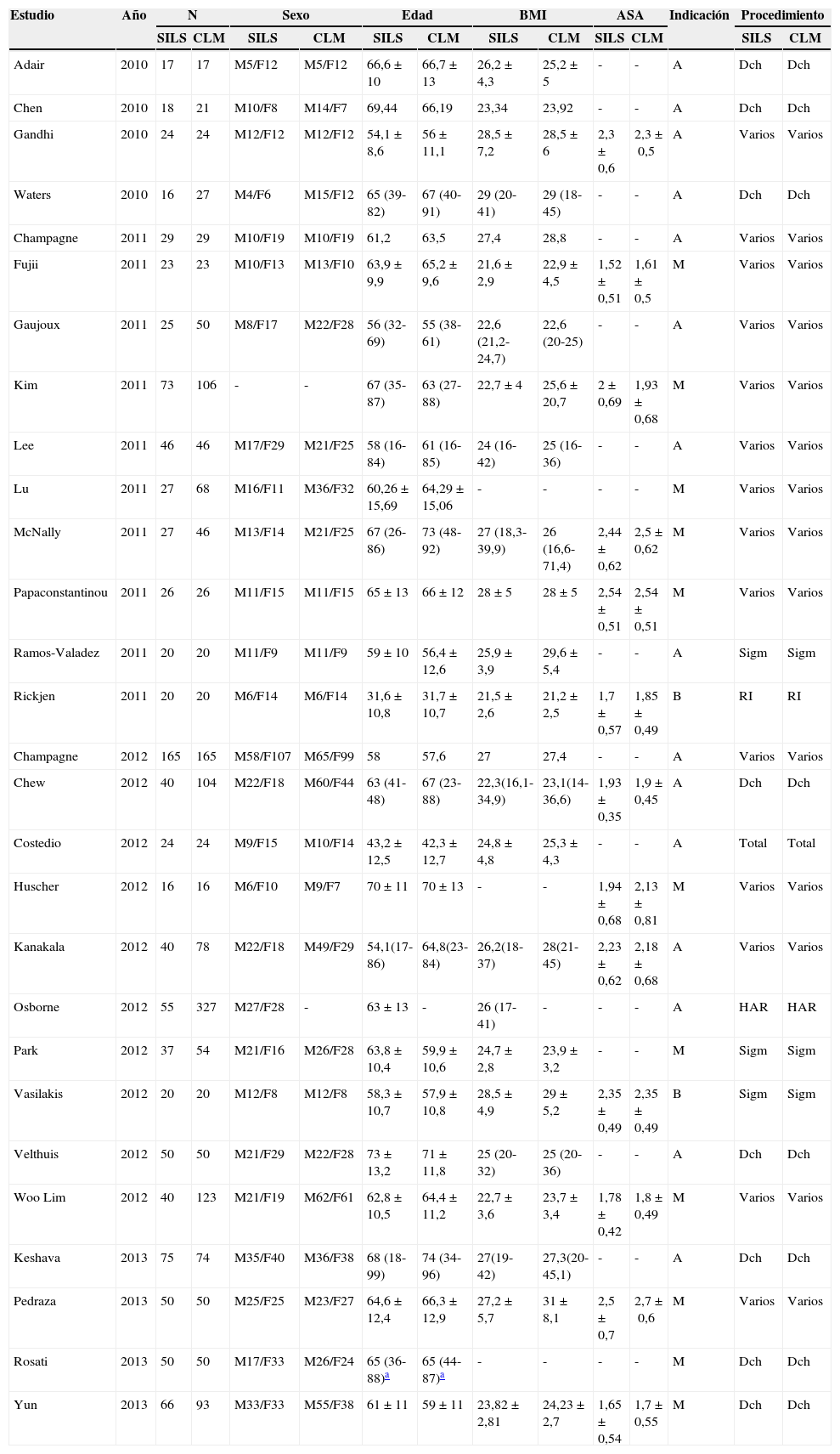
Características de los estudiosDe acuerdo con la clasificación modificada Scottish Intercollegiate Guidelines Network10,11, la media de la calidad metodológica de los estudios incluidos en el metaanálisis fue de 13,21±1,87 y un rango de (9-16); todos los estudios tienen una calidad intermedia-buena. En los 28 estudios que comprenden este metaanálisis hubo un total de 2.870 pacientes, 1.119 tratados mediante SILS y 1.751 mediante CLM, 11 estudios compararon enfermedad maligna17,19,21–23,29,32,35,37–39; 2, benignas25,33 y 15, enfermedad benigna y maligna12–16,18,20,24,26–28,30,31,34,36. El tipo de colectomía realizada con más frecuencia fue la hemicolectomía derecha. En la tabla 1 están reflejadas las características demográficas de todos procedimientos incluidos. En la tabla 2 se exponen los datos recogidos de forma individualizada de los estudios que componen este metaanálisis.
Características demográficas de los estudios incluidos
| Estudio | Año | N | Sexo | Edad | BMI | ASA | Indicación | Procedimiento | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| SILS | CLM | SILS | CLM | SILS | CLM | SILS | CLM | SILS | CLM | SILS | CLM | |||
| Adair | 2010 | 17 | 17 | M5/F12 | M5/F12 | 66,6±10 | 66,7±13 | 26,2±4,3 | 25,2±5 | - | - | A | Dch | Dch |
| Chen | 2010 | 18 | 21 | M10/F8 | M14/F7 | 69,44 | 66,19 | 23,34 | 23,92 | - | - | A | Dch | Dch |
| Gandhi | 2010 | 24 | 24 | M12/F12 | M12/F12 | 54,1±8,6 | 56±11,1 | 28,5±7,2 | 28,5±6 | 2,3±0,6 | 2,3±0,5 | A | Varios | Varios |
| Waters | 2010 | 16 | 27 | M4/F6 | M15/F12 | 65 (39-82) | 67 (40-91) | 29 (20-41) | 29 (18-45) | - | - | A | Dch | Dch |
| Champagne | 2011 | 29 | 29 | M10/F19 | M10/F19 | 61,2 | 63,5 | 27,4 | 28,8 | - | - | A | Varios | Varios |
| Fujii | 2011 | 23 | 23 | M10/F13 | M13/F10 | 63,9±9,9 | 65,2±9,6 | 21,6±2,9 | 22,9±4,5 | 1,52±0,51 | 1,61±0,5 | M | Varios | Varios |
| Gaujoux | 2011 | 25 | 50 | M8/F17 | M22/F28 | 56 (32-69) | 55 (38-61) | 22,6 (21,2-24,7) | 22,6 (20-25) | - | - | A | Varios | Varios |
| Kim | 2011 | 73 | 106 | - | - | 67 (35-87) | 63 (27-88) | 22,7±4 | 25,6±20,7 | 2±0,69 | 1,93±0,68 | M | Varios | Varios |
| Lee | 2011 | 46 | 46 | M17/F29 | M21/F25 | 58 (16-84) | 61 (16-85) | 24 (16-42) | 25 (16-36) | - | - | A | Varios | Varios |
| Lu | 2011 | 27 | 68 | M16/F11 | M36/F32 | 60,26±15,69 | 64,29±15,06 | - | - | - | - | M | Varios | Varios |
| McNally | 2011 | 27 | 46 | M13/F14 | M21/F25 | 67 (26-86) | 73 (48-92) | 27 (18,3-39,9) | 26 (16,6-71,4) | 2,44±0,62 | 2,5±0,62 | M | Varios | Varios |
| Papaconstantinou | 2011 | 26 | 26 | M11/F15 | M11/F15 | 65±13 | 66±12 | 28±5 | 28±5 | 2,54±0,51 | 2,54±0,51 | M | Varios | Varios |
| Ramos-Valadez | 2011 | 20 | 20 | M11/F9 | M11/F9 | 59±10 | 56,4±12,6 | 25,9±3,9 | 29,6±5,4 | - | - | A | Sigm | Sigm |
| Rickjen | 2011 | 20 | 20 | M6/F14 | M6/F14 | 31,6±10,8 | 31,7±10,7 | 21,5±2,6 | 21,2±2,5 | 1,7±0,57 | 1,85±0,49 | B | RI | RI |
| Champagne | 2012 | 165 | 165 | M58/F107 | M65/F99 | 58 | 57,6 | 27 | 27,4 | - | - | A | Varios | Varios |
| Chew | 2012 | 40 | 104 | M22/F18 | M60/F44 | 63 (41-48) | 67 (23-88) | 22,3(16,1-34,9) | 23,1(14-36,6) | 1,93±0,35 | 1,9±0,45 | A | Dch | Dch |
| Costedio | 2012 | 24 | 24 | M9/F15 | M10/F14 | 43,2±12,5 | 42,3±12,7 | 24,8±4,8 | 25,3±4,3 | - | - | A | Total | Total |
| Huscher | 2012 | 16 | 16 | M6/F10 | M9/F7 | 70±11 | 70±13 | - | - | 1,94±0,68 | 2,13±0,81 | M | Varios | Varios |
| Kanakala | 2012 | 40 | 78 | M22/F18 | M49/F29 | 54,1(17-86) | 64,8(23-84) | 26,2(18-37) | 28(21-45) | 2,23±0,62 | 2,18±0,68 | A | Varios | Varios |
| Osborne | 2012 | 55 | 327 | M27/F28 | - | 63±13 | - | 26 (17-41) | - | - | - | A | HAR | HAR |
| Park | 2012 | 37 | 54 | M21/F16 | M26/F28 | 63,8±10,4 | 59,9±10,6 | 24,7±2,8 | 23,9±3,2 | - | - | M | Sigm | Sigm |
| Vasilakis | 2012 | 20 | 20 | M12/F8 | M12/F8 | 58,3±10,7 | 57,9±10,8 | 28,5±4,9 | 29±5,2 | 2,35±0,49 | 2,35±0,49 | B | Sigm | Sigm |
| Velthuis | 2012 | 50 | 50 | M21/F29 | M22/F28 | 73±13,2 | 71±11,8 | 25 (20-32) | 25 (20-36) | - | - | A | Dch | Dch |
| Woo Lim | 2012 | 40 | 123 | M21/F19 | M62/F61 | 62,8±10,5 | 64,4±11,2 | 22,7±3,6 | 23,7±3,4 | 1,78±0,42 | 1,8±0,49 | M | Varios | Varios |
| Keshava | 2013 | 75 | 74 | M35/F40 | M36/F38 | 68 (18-99) | 74 (34-96) | 27(19-42) | 27,3(20-45,1) | - | - | A | Dch | Dch |
| Pedraza | 2013 | 50 | 50 | M25/F25 | M23/F27 | 64,6±12,4 | 66,3±12,9 | 27,2±5,7 | 31±8,1 | 2,5±0,7 | 2,7±0,6 | M | Varios | Varios |
| Rosati | 2013 | 50 | 50 | M17/F33 | M26/F24 | 65 (36-88)a | 65 (44-87)a | - | - | - | - | M | Dch | Dch |
| Yun | 2013 | 66 | 93 | M33/F33 | M55/F38 | 61±11 | 59±11 | 23,82±2,81 | 24,23±2,7 | 1,65±0,54 | 1,7±0,55 | M | Dch | Dch |
A: ambas; B: benigna; Dch: hemicolectomía derecha; HAR: resección anterior; M: maligna; RI: resección ileocólica; Sigm: sigmoidectomía.
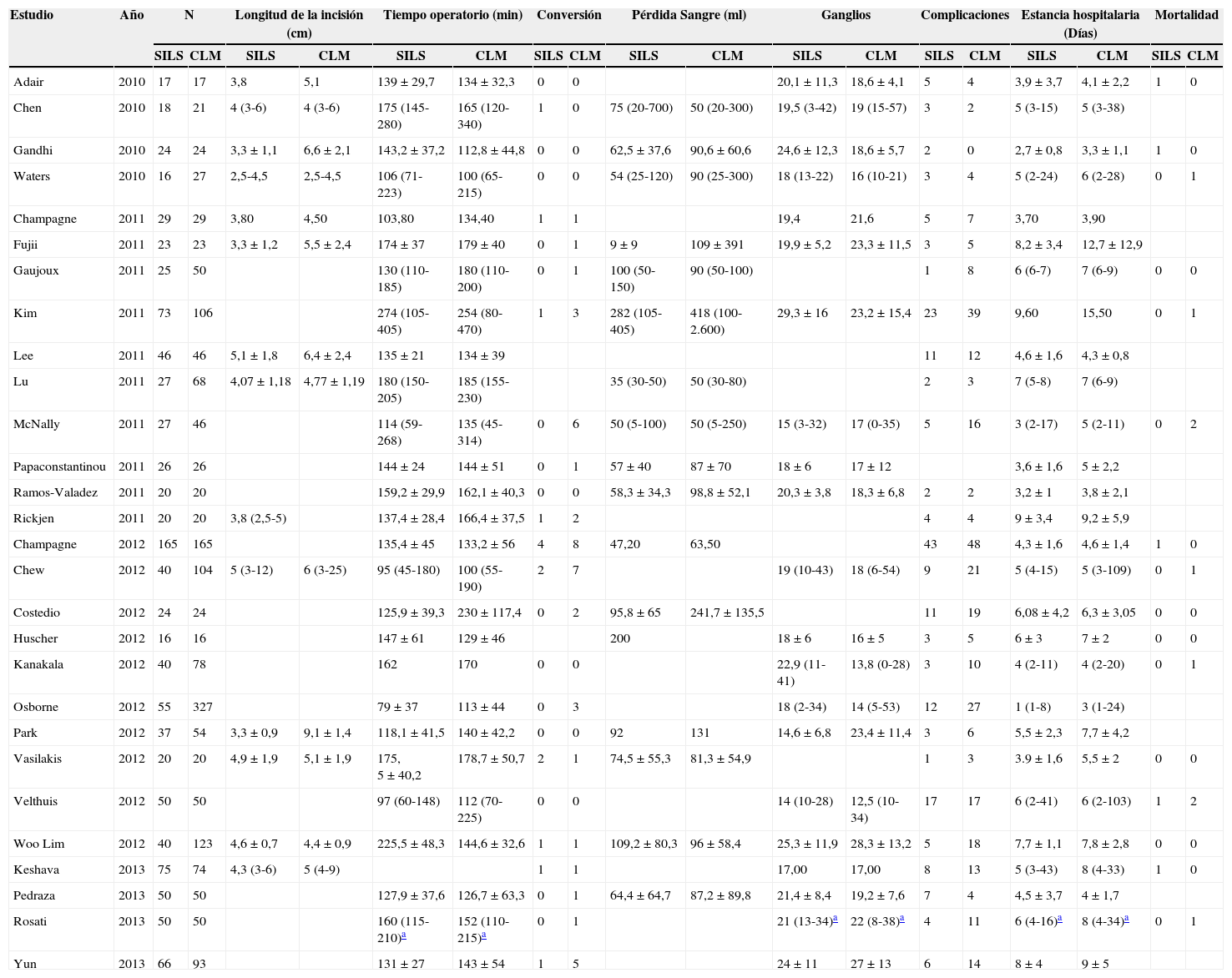
Variables recogidas de los estudios incluidos
| Estudio | Año | N | Longitud de la incisión (cm) | Tiempo operatorio (min) | Conversión | Pérdida Sangre (ml) | Ganglios | Complicaciones | Estancia hospitalaria (Días) | Mortalidad | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| SILS | CLM | SILS | CLM | SILS | CLM | SILS | CLM | SILS | CLM | SILS | CLM | SILS | CLM | SILS | CLM | SILS | CLM | ||
| Adair | 2010 | 17 | 17 | 3,8 | 5,1 | 139 ± 29,7 | 134 ± 32,3 | 0 | 0 | 20,1 ± 11,3 | 18,6 ± 4,1 | 5 | 4 | 3,9 ± 3,7 | 4,1 ± 2,2 | 1 | 0 | ||
| Chen | 2010 | 18 | 21 | 4 (3-6) | 4 (3-6) | 175 (145-280) | 165 (120-340) | 1 | 0 | 75 (20-700) | 50 (20-300) | 19,5 (3-42) | 19 (15-57) | 3 | 2 | 5 (3-15) | 5 (3-38) | ||
| Gandhi | 2010 | 24 | 24 | 3,3 ± 1,1 | 6,6 ± 2,1 | 143,2 ± 37,2 | 112,8 ± 44,8 | 0 | 0 | 62,5 ± 37,6 | 90,6 ± 60,6 | 24,6 ± 12,3 | 18,6 ± 5,7 | 2 | 0 | 2,7 ± 0,8 | 3,3 ± 1,1 | 1 | 0 |
| Waters | 2010 | 16 | 27 | 2,5-4,5 | 2,5-4,5 | 106 (71-223) | 100 (65-215) | 0 | 0 | 54 (25-120) | 90 (25-300) | 18 (13-22) | 16 (10-21) | 3 | 4 | 5 (2-24) | 6 (2-28) | 0 | 1 |
| Champagne | 2011 | 29 | 29 | 3,80 | 4,50 | 103,80 | 134,40 | 1 | 1 | 19,4 | 21,6 | 5 | 7 | 3,70 | 3,90 | ||||
| Fujii | 2011 | 23 | 23 | 3,3 ± 1,2 | 5,5 ± 2,4 | 174 ± 37 | 179 ± 40 | 0 | 1 | 9 ± 9 | 109 ± 391 | 19,9 ± 5,2 | 23,3 ± 11,5 | 3 | 5 | 8,2 ± 3,4 | 12,7 ± 12,9 | ||
| Gaujoux | 2011 | 25 | 50 | 130 (110-185) | 180 (110-200) | 0 | 1 | 100 (50-150) | 90 (50-100) | 1 | 8 | 6 (6-7) | 7 (6-9) | 0 | 0 | ||||
| Kim | 2011 | 73 | 106 | 274 (105-405) | 254 (80-470) | 1 | 3 | 282 (105-405) | 418 (100-2.600) | 29,3 ± 16 | 23,2 ± 15,4 | 23 | 39 | 9,60 | 15,50 | 0 | 1 | ||
| Lee | 2011 | 46 | 46 | 5,1 ± 1,8 | 6,4 ± 2,4 | 135 ± 21 | 134 ± 39 | 11 | 12 | 4,6 ± 1,6 | 4,3 ± 0,8 | ||||||||
| Lu | 2011 | 27 | 68 | 4,07 ± 1,18 | 4,77 ± 1,19 | 180 (150-205) | 185 (155-230) | 35 (30-50) | 50 (30-80) | 2 | 3 | 7 (5-8) | 7 (6-9) | ||||||
| McNally | 2011 | 27 | 46 | 114 (59-268) | 135 (45-314) | 0 | 6 | 50 (5-100) | 50 (5-250) | 15 (3-32) | 17 (0-35) | 5 | 16 | 3 (2-17) | 5 (2-11) | 0 | 2 | ||
| Papaconstantinou | 2011 | 26 | 26 | 144 ± 24 | 144 ± 51 | 0 | 1 | 57 ± 40 | 87 ± 70 | 18 ± 6 | 17 ± 12 | 3,6 ± 1,6 | 5 ± 2,2 | ||||||
| Ramos-Valadez | 2011 | 20 | 20 | 159,2 ± 29,9 | 162,1 ± 40,3 | 0 | 0 | 58,3 ± 34,3 | 98,8 ± 52,1 | 20,3 ± 3,8 | 18,3 ± 6,8 | 2 | 2 | 3,2 ± 1 | 3,8 ± 2,1 | ||||
| Rickjen | 2011 | 20 | 20 | 3,8 (2,5-5) | 137,4 ± 28,4 | 166,4 ± 37,5 | 1 | 2 | 4 | 4 | 9 ± 3,4 | 9,2 ± 5,9 | |||||||
| Champagne | 2012 | 165 | 165 | 135,4 ± 45 | 133,2 ± 56 | 4 | 8 | 47,20 | 63,50 | 43 | 48 | 4,3 ± 1,6 | 4,6 ± 1,4 | 1 | 0 | ||||
| Chew | 2012 | 40 | 104 | 5 (3-12) | 6 (3-25) | 95 (45-180) | 100 (55-190) | 2 | 7 | 19 (10-43) | 18 (6-54) | 9 | 21 | 5 (4-15) | 5 (3-109) | 0 | 1 | ||
| Costedio | 2012 | 24 | 24 | 125,9 ± 39,3 | 230 ± 117,4 | 0 | 2 | 95,8 ± 65 | 241,7 ± 135,5 | 11 | 19 | 6,08 ± 4,2 | 6,3 ± 3,05 | 0 | 0 | ||||
| Huscher | 2012 | 16 | 16 | 147 ± 61 | 129 ± 46 | 200 | 18 ± 6 | 16 ± 5 | 3 | 5 | 6 ± 3 | 7 ± 2 | 0 | 0 | |||||
| Kanakala | 2012 | 40 | 78 | 162 | 170 | 0 | 0 | 22,9 (11-41) | 13,8 (0-28) | 3 | 10 | 4 (2-11) | 4 (2-20) | 0 | 1 | ||||
| Osborne | 2012 | 55 | 327 | 79 ± 37 | 113 ± 44 | 0 | 3 | 18 (2-34) | 14 (5-53) | 12 | 27 | 1 (1-8) | 3 (1-24) | ||||||
| Park | 2012 | 37 | 54 | 3,3 ± 0,9 | 9,1 ± 1,4 | 118,1 ± 41,5 | 140 ± 42,2 | 0 | 0 | 92 | 131 | 14,6 ± 6,8 | 23,4 ± 11,4 | 3 | 6 | 5,5 ± 2,3 | 7,7 ± 4,2 | ||
| Vasilakis | 2012 | 20 | 20 | 4,9 ± 1,9 | 5,1 ± 1,9 | 175, 5 ± 40,2 | 178,7 ± 50,7 | 2 | 1 | 74,5 ± 55,3 | 81,3 ± 54,9 | 1 | 3 | 3.9 ± 1,6 | 5,5 ± 2 | 0 | 0 | ||
| Velthuis | 2012 | 50 | 50 | 97 (60-148) | 112 (70-225) | 0 | 0 | 14 (10-28) | 12,5 (10-34) | 17 | 17 | 6 (2-41) | 6 (2-103) | 1 | 2 | ||||
| Woo Lim | 2012 | 40 | 123 | 4,6 ± 0,7 | 4,4 ± 0,9 | 225,5 ± 48,3 | 144,6 ± 32,6 | 1 | 1 | 109,2 ± 80,3 | 96 ± 58,4 | 25,3 ± 11,9 | 28,3 ± 13,2 | 5 | 18 | 7,7 ± 1,1 | 7,8 ± 2,8 | 0 | 0 |
| Keshava | 2013 | 75 | 74 | 4,3 (3-6) | 5 (4-9) | 1 | 1 | 17,00 | 17,00 | 8 | 13 | 5 (3-43) | 8 (4-33) | 1 | 0 | ||||
| Pedraza | 2013 | 50 | 50 | 127,9 ± 37,6 | 126,7 ± 63,3 | 0 | 1 | 64,4 ± 64,7 | 87,2 ± 89,8 | 21,4 ± 8,4 | 19,2 ± 7,6 | 7 | 4 | 4,5 ± 3,7 | 4 ± 1,7 | ||||
| Rosati | 2013 | 50 | 50 | 160 (115-210)a | 152 (110-215)a | 0 | 1 | 21 (13-34)a | 22 (8-38)a | 4 | 11 | 6 (4-16)a | 8 (4-34)a | 0 | 1 | ||||
| Yun | 2013 | 66 | 93 | 131 ± 27 | 143 ± 54 | 1 | 5 | 24 ± 11 | 27 ± 13 | 6 | 14 | 8 ± 4 | 9 ± 5 | ||||||
min: minutos; ml: mililitros.
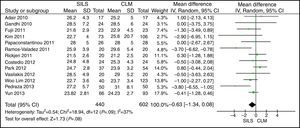
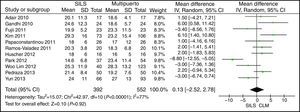
El metaanálisis no mostró diferencias estadísticamente significativas entre ambos grupos con una DMP: −0,63 (−1,34, 0,08) y con una p=0,08 (fig. 2).
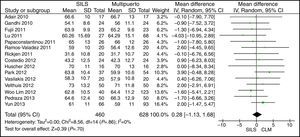
EdadEl cálculo del metaanálisis no mostró diferencias estadísticamente significativas para ambos grupos. DMP: 0,28 (−1,13, 1,68) con una p=0,70 (fig. 3).
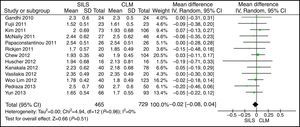
ASAEl ASA fue comunicado en 22 estudios. Se incluyeron 13 artículos para el metaanálisis tras calcular la media y DT en los estudios en los que era posible14,17,19,22,23,25,27,29,30,33,35,37,39. No se observaron diferencias estadísticamente significativas para ambos grupos. DMP: −0,02 (−0,08, 0,04) con una p=0,51 (fig. 4).
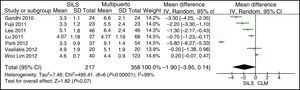
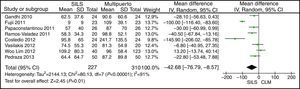
Longitud de la incisiónNo se observaron diferencias estadísticamente significativas para ambos grupos. DMP: −1,90 (−3,95, 0,14) con una p=0,07 (fig. 5).
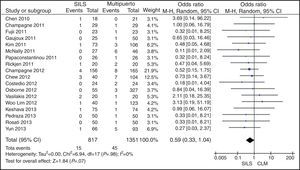
ConversiónDe los 1.119 procedimientos SILS, fue necesaria la conversión a laparotomía en 15 (1,34%) pacientes. Hubo necesidad de conversión a cirugía abierta en 45 (2,56%) pacientes de 1.751 del grupo CLM. No se mostraron diferencias estadísticamente significativas con OR=0,59 (0,33, 1,04) con una p=0,07 (fig. 6).
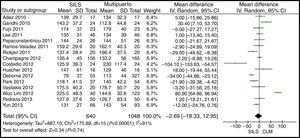
El tiempo operatorioEl cálculo del metaanálisis no mostró diferencias estadísticamente significativas para ambos grupos. DMP: −2,69 (−18,33, 12,95) con una p=0,74(fig. 7).
Pérdida de sangreEl metaanálisis mostró una menor pérdida de sangre para el grupo de SILS estadísticamente significativa. DMP: −42,68 (−76,79, −8,57) con una p=0,01 (fig. 8).
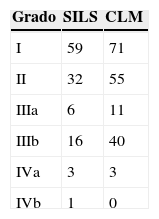
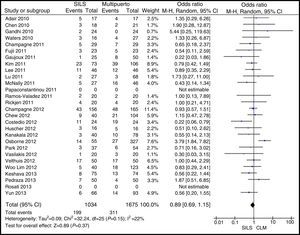
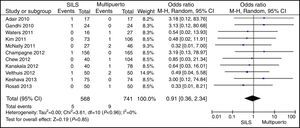
Complicaciones postoperatoriasLas complicaciones postoperatorias fueron comunicadas en todos los estudios menos en uno23. Hubo 199 (17,78%) complicaciones en el grupo SILS y 311 (17,76%) complicaciones en el grupo CLM. En la tabla 3 se exponen las complicaciones según la clasificación de Clavien-Dindo9. Las complicaciones más frecuentes para ambos grupos fueron las de tipo I y se excluyeron los estudios que no aportaban datos suficientes para la gradación de las complicaciones. No hubo diferencias en las complicaciones postoperatorias OR=0,89 (0,69, 1,15) con una p=0,37 (fig. 9).
El dolor postoperatorio fue comunicado en 6 artículos13,17,19,21,25,33. No se realizó estudio estadístico debido a la variabilidad del tipo de analgesia y de la escala de recogida del dolor. Solo 2 estudios hallan diferencias significativas, uno con menos dolor en la colectomía SILS en el primer y segundo días postoperatorio sin repercusión en la estancia hospitalaria33 y otro con menos dolor en la colectomía CLM21, en el que lo atribuyen al mayor tamaño de incisión umbilical en SILS y a que en la CLM el espécimen es extraído mediante una incisión de McBurney, que es menos dolorosa.
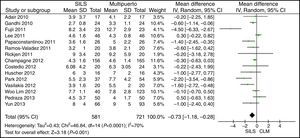
Estancia hospitalariaEl metaanálisis mostró una menor estancia hospitalaria para el grupo de SILS estadísticamente significativa DMP: −0,73 (−1,18, −0,28) con una p=0,001 (fig. 10).
MortalidadDe los 1.119 procedimientos SILS, hubo 5 (0,44%) muertes. De los 1.751 procedimientos por CLM, 9 (0,51%) pacientes fallecieron. No se mostraron diferencias estadísticamente significativas con OR=0,91 (0,36, 2,34) con una p=0,85 (fig. 11).
Ganglios linfáticos aisladosEl metaanálisis no mostró diferencias estadísticamente significativas DMP: 0,13 [−2,52, 2,78) con una p=0,92 (fig. 12).
DiscusiónLa cirugía del colon por SILS, al igual que en otras enfermedades, es un intento del cirujano de disminuir la agresividad de la cirugía mediante la reducción del número de las puertas de entrada. Con ello se pretende disminuir el dolor postoperatorio, reducir las complicaciones, mejorar la recuperación y obtener un mejor resultado estético, sin poner en peligro la seguridad y eficacia de la cirugía. La gran mayoría de estas ventajas están basadas en estudios de series de cohortes, estudios comparativos no aleatorizados, en ocasiones con resultados contradictorios y que pueden llegar a suscitar más dudas que respuestas. Este metaanálisis ha intentado responder a la pregunta de si la SILS presenta ventajas frente a la CLM, utilizando la mejor evidencia disponible en la actualidad.
El tiempo operatorio fue similar en ambos grupos aunque en algunos estudios fue mayor en la CLM. Es difícil explicar cómo se puede tardar menos tiempo en la colectomía por SILS. Una explicación para este hallazgo es que los procedimientos por CLM son realizados con frecuencia por cirujanos en formación, en contraste con los procedimientos SILS, que solo se llevan a cabo por cirujanos experimentados en laparoscopia18,34. Otros argumentos son la selección de pacientes, o que el paciente, cuando es sometido a un estoma, es al final de la intervención: esto puede ser un ahorro de tiempo porque el orificio del estoma ya está hecho y protegido por un retractor de la herida, sin necesidad de cerrar la fascia y la piel de los puertos adicionales, como en la CLM18. Estos argumentos de selección de pacientes y experiencia del cirujano también pueden ser la causa de mayor pérdida de sangre de los pacientes con colectomía por CLM.
Entre las ventajas potenciales de SILS sobre la CLM está la menor longitud de la incisión en la piel, que puede contribuir a la mejora estética del procedimiento y a un menor dolor postoperatorio. En este metaanálisis la longitud de la incisión ha sido similar en ambos procedimientos y puede ser debido a que, en la colectomía laparoscópica, la longitud de la incisión no viene determinada por la vía de acceso, ya sea SILS o CLM, sino que depende del tamaño del espécimen, obesidad y profundidad de la pared abdominal, movilidad y grosor del mesenterio y epiplón, y de la cantidad de heces en el colon.
Por otro lado, la ventaja de la mejor estética que se le atribuye a la cirugía por SILS puede tener relevancia en los pacientes operados por colecistectomía mediante SILS, pero no está claro, o probablemente sería una ventaja irrelevante en los pacientes intervenidos de cáncer de colon.
La estancia hospitalaria ha sido menor en la colectomía SILS. El alta hospitalaria de un paciente depende del programa de recuperación en cada institución, del tiempo operatorio, del nivel de dificultad de la operación y de la morbilidad asociada, que son parámetros de muy difícil valoración en estudios que no son prospectivos aleatorizados. En una revisión de la Cochrane, comparando cirugía «fast track» vs. cuidados postoperatorios convencionales en la cirugía colorrectal, hallaron una estancia postoperatoria más corta en los centros que utilizaban el programa de recuperación precoz40. Por lo tanto es una variable muy dependiente del centro que realiza el estudio y, aunque en este metaanálisis se haya obtenido una menor estancia hospitalaria con significación estadística, se debe tomar este resultado con precaución.
La mayoría de los estudios demuestran que la colectomía por SILS es una técnica segura cuando se compara con la CLM. En este metaanálisis las complicaciones han sido similares en ambas técnicas quirúrgicas, lo que demuestra que es una técnica segura. En la gran mayoría de los estudios, los pacientes con SILS eran seleccionados con bajos BMI, además de que eran realizados por cirujanos con experiencia en cirugía laparoscópica. No sabemos si cuando sean operados pacientes más complejos y con BMI más alto, la seguridad y eficacia serán similares. Además, con respecto al BMI el resultado obtenido en el metaanálisis es que se intervienen pacientes con menor BMI en el grupo de SILS, lo que hace pensar que hay un sesgo de selección, aunque el resultado obtenido no es estadísticamente significativo. Por otro lado, una de las ventajas teóricas de las intervenciones realizadas por SILS es la de tener menos complicaciones relacionadas con los puertos de entrada de los trocares. La colectomía por CLM requiere entre 4 y 6 puertos, y cada puerto puede contribuir a posibles riesgos de hemorragia, hernia o lesión de órganos intraperitoneales. SILS reduce la invasividad al limitarse a una herida y podría teóricamente reducir las tasas de estas complicaciones. Sin embargo, no existen estudios clínicos definitivos que demuestren la incidencia real de estas complicaciones, entre otras cosas, por la baja incidencia de las complicaciones relacionadas con los trocares.
En pacientes con cáncer de colon, el número de ganglios aislados es importante en la estadificación, pronóstico e implicaciones terapéuticas. Actualmente no existen estudios prospectivos aleatorizados o estudios de cohortes para determinar a largo plazo los resultados oncológicos de la SILS. En 3 estudios, 2 retrospectivos23,39 y uno prospectivo aleatorizado29, se comparan los resultados oncológicos en el adenocarcinoma de colon a corto plazo en la colectomía SILS frente a la colectomía CLM y se demuestra que, en manos expertas, se puede conseguir una adecuada resección oncológica utilizando una SILS aunque no existe una evidencia científica que demuestre beneficios de esta vía de abordaje y ningún estudio ha sido capaz de demostrar las ventajas de la colectomía SILS29. En este metaanálisis, los parámetros oncológicos disponibles a corto plazo, como es el número de ganglios aislados, ha sido similar en ambos grupos, con una media de ganglios aislados de 19,22 en la colectomía por SILS y de 18,55 en la colectomía por CLM, en concordancia con la literatura que indica que para un adecuado análisis oncológico son necesarios un mínimo de 12 ganglios aislados para la colectomía por cáncer41. Por lo que podemos pensar que la colectomía por SILS tiene una eficacia en oncología comparable a la colectomía por CLM, siempre que se mantengan los principios de la resección oncológica laparoscópica: realizar una ligadura precoz del pedículo vascular, evitar la manipulación del tumor y proteger la herida quirúrgica para la extracción del espécimen.
Este metaanálisis incluye más estudios y mayor número de pacientes que otros metaanálisis realizados previamente, en los que sus estimaciones no dejar de ser, en algunos aspectos, cuanto menos sorprendentes, como más ganglios aislados durante las resecciones oncológicas realizadas por SILS, otorgando a la colectomía por SILS una mejora importante cuando se compara con la CLM42. Los autores son conscientes de que este metaanálisis tiene algunas limitaciones metodológicas. Así, en el diseño de los estudios comparativos, solo un estudio era prospectivo aleatorizado29 y el resto eran estudios observacionales, y ello puede restar evidencia a los resultados.
Se ha visto que los metaanálisis basados en estudios observacionales de buena calidad, generalmente, producen estimaciones similares a los metaanálisis basados en los estudios prospectivos aleatorizados43 por lo que los estudios observacionales no deberían ser excluidos de los metaanálisis, como lo demuestran los metaanálisis realizados en estudios comparativos no aleatorizados en la resección laparoscópica de cáncer colorrectal44. Otro de los sesgos de este metaanálisis es que en la gran mayoría de los estudios la colectomía por SILS era realizada por cirujanos especialistas en cirugía laparoscópica y, en algunos estudios, la colectomía por CLM era realizada por cirujanos en aprendizaje de la colectomía laparoscópica, además de la selección de pacientes con menor BMI, debido a que los pacientes obesos y obesos mórbidos pueden ser una población difícil para el tratamiento con SILS por la posible necesidad de tracciones adicionales. Por ello, los resultados obtenidos en este metaanálisis deben ser interpretados con cautela.
Como conclusión, según los resultados de este metaanálisis, la SILS es una técnica segura y eficaz, con beneficios adicionales sutiles en comparación con la CLM. El desarrollo en esta área debe seguir y se precisan estudios prospectivos aleatorizados para considerar a la colectomía por puerto único como una alternativa a la cirugía del colon por laparoscópica multipuerto ya que con la evidencia disponible en la actualidad no se debe considerar a esta vía de abordaje como un estándar para la colectomía laparoscópica.
Contribución de los autoresJ. Luján: diseño del estudio, adquisición de datos, redacción del manuscrito; M.T. Soriano: adquisición de datos, redacción manuscrito; J. Abrisqueta: adquisición de datos, redacción del manuscrito, análisis estadístico; D. Pérez: adquisición de datos, análisis estadístico; P. Parrilla: adquisición de datos, redacción y revisión del manuscrito.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.