La elevada morbimortalidad de la cirugía de urgencias, ha favorecido la utilización de prótesis endoluminales metálicas autoexpandibles (stents) en el manejo de la oclusión de colon.
El objetivo del estudio fue revisar los resultados en el manejo en una Unidad de Cirugía Colo-rectal del tratamiento de la oclusión de colon, en aquellos pacientes a los que se les colocó un stent y la relación entre quimioterapia y complicaciones.
Material y métodosSe realizó un estudio retrospectivo de los pacientes tratados con un stent entre 2004 y 2010, en un hospital universitario.
ResultadosFueron tratados 93 pacientes, 77 se consideraron paliativos por neoplasia de colon estadio IV con metástasis irresecables, compresión extrínseca o infiltración de neoplasia extracólica irresecable o por un performance status > 2. Otras indicaciones fueron 7 pacientes ASA IV con insuficiencia renal aguda, 6 por enfermedad benigna y 3 por otras causas.
Los éxitos técnico y clínico del procedimiento fueron del 93,5% y del 78,5% respectivamente. La oclusión tardía fue del 19,3% y la perforación del 6,4%. Migración y hemorragia digestiva 2,1% cada una y el tenesmo del 1,1%. No observamos diferencias significativas entre complicaciones y tratamiento con quimioterapia.
La mortalidad global fue del 17,2%.
ConclusionesLos stents como tratamiento definitivo en pacientes paliativos con y sin quimioterapia son una alternativa terapéutica no exenta de complicaciones. Creemos que en pacientes con factores de riesgo de mortalidad y pacientes con tumores con metástasis irresecables podría ser el tratamiento inicial de elección.
The high morbidity and mortality of emergency surgery, has led to the use of endoluminal self-expanding metal implants (stents) in the management of intestinal occlusion.
The purpose of this study was to review the results of the management of intestinal occlusion treatment in a Colorectal Surgery Unit in those patients who had a stent implant, and the relationship between chemotherapy and complications.
Material and methodsA retrospective study was carried out on patients treated with a stent in a university hospital between 2004 and 2010.
ResultsA total of 93 patients were treated, of which 77 were considered palliative for a stage IV neoplasm of the colon with non-resectable metastases or due to a performance status > 2. Other indications were 7 ASA IV patients with acute renal failure, 6 with benign disease, and 3 due to other causes.
The technical and clinical success of the procedure was 93.5% and 78.5%, respectively. Delayed occlusion was 19.3% and perforation 6.4%. There was migration (2.1%) and intestinal bleeding (2.1%) and 1.1% with tenesmus. No significant differences were seen between complications and chemotherapy.
The overall mortality was 17.2%.
ConclusionsStents, as a definitive treatment option in palliative patients with and without chemotherapy, is an alternative treatment that is not exempt from complications. We believe that in patients with mortality risk factors and patients with tumours with non-resectable metastases it could be the initial treatment of choice.
La oclusión de colon representa el primer motivo de cirugía urgente colorrectal, presentándose en más del 70% de los casos distalmente al ángulo esplénico del colon1. La causa más frecuente es el cáncer colo-rectal (CCR), seguido de otras neoplasias pélvicas como la de próstata, vejiga urinaria y ovario2.
La incidencia de oclusión aumenta con la edad, generalmente son pacientes que asocian comorbilidades3 y en estadios más avanzados de la enfermedad neoplásica4. En su evaluación y manejo, además de la reanimación inicial será tan importante el diagnóstico y la estadificación de la enfermedad como la expectativa de vida, identificando qué pacientes serán candidatos a un tratamiento curativo y quiénes serán considerados paliativos.
El tratamiento tradicional de la oclusión de colon ha sido la cirugía urgente, estableciéndose como principio general la resolución en un mismo tiempo quirúrgico del cuadro oclusivo y de la causa que lo ocasionaba. La reconstrucción del tránsito intestinal en la cirugía de urgencias ha sido propuesta como objetivo del tratamiento inicial; si bien requiere de una serie de circunstancias que no siempre se dan, por lo que no es infrecuente que no se consiga confeccionar una anastomosis primaria.
Los avances tecnológicos de las últimas décadas han permitido el desarrollo de nuevas opciones terapéuticas, modificando los protocolos y estrategias de tratamiento de algunas dolencias, como es el caso de la oclusión de colon.
La colocación de prótesis en el tubo digestivo, dio lugar a que en 1991 Dohmoto introdujese los stents cólicos (prótesis metálicas endoluminales auto-expansibles) como una alternativa al tratamiento quirúrgico de la oclusión de colon5. La elevada morbimortalidad de la cirugía de urgencias6, así como la elevada formación de colostomías han propiciado que desde su descripción inicial en la oclusión maligna del colon izquierdo en pacientes paliativos, las indicaciones terapéuticas de los stents se hayan diversificado.
A pesar de que diferentes publicaciones reportan la sencillez y los beneficios de esta técnica, con unos índices de morbimortalidad bajos7,8, su utilización ha empezado a cuestionarse, especialmente en aquellos pacientes en tratamiento con quimioterapia por el riesgo de complicaciones graves9,10.
El objetivo del estudio es revisar los resultados en el manejo del tratamiento de la oclusión de colon en una Unidad de Cirugía Colo-rectal, en los pacientes tratados mediante colocación de un stent metálico autoexpandible y valorar la existencia de una relación entre tratamiento sistémico con quimioterapia y la aparición de complicaciones.
Material y métodosRealizamos un estudio observacional de todos los pacientes que fueron tratados en la Unidad de Cirugía Colo-rectal del Hospital Universitari de Bellvitge tras la colocación de una prótesis de colon, entre los meses de enero de 2004 y septiembre de 2010. Parte de la serie de pacientes incluidos en el presente estudio ha sido publicada con anterioridad10.
Los datos fueron obtenidos de la explotación de una base de datos mantenida prospectivamente, con información de todos los pacientes con dolencia colo-rectal tratados en la institución.
Las indicaciones para la colocación de un stent fueron pacientes con oclusión de colon distal o adyacente al ángulo esplénico con las siguientes características:
- 1.
Paliativos:
- -
CCR estadio IV con metástasis irresecables,
- -
CCR WHO performance status mayor de 2,
- -
compresión extrínseca o por infiltración de neoplasia extracólica irresecable.
- -
- 2.
«Puente» hasta la cirugía: pacientes con CCR con elevado riesgo quirúrgico (ASA IV) que asociaron insuficiencia renal aguda, o derivados de otros centros.
- 3.
Patología benigna: estenosis de anastomosis de cirugía del colon.
Se excluyeron pacientes con sospecha de perforación de colon y con tumores de recto medio-bajo (inferior a 7cm del margen anal).
Se definió oclusión completa de colon, como la ausencia total de gases y/o deposiciones al menos durante las últimas 24 horas, asociando distensión abdominal, con o sin náuseas y vómitos, evidenciándose en la radiografía simple de abdomen el colon dilatado. Se confirmó el diagnóstico tras la realización de un enema con Gastrografín® (Bayer-08970. S. Joan Despí, Barcelona, España) o una TC abdominal con contraste intravenoso y oral.
Se diagnosticó oclusión incompleta, como la de aquellos pacientes diagnosticados de neoplasia de colon estenosante por colonoscopia, con un enema que permitía el paso filiforme de contraste y que referían ocasionalmente dolor abdominal cólico intermitente, pero que realizaban deposiciones y ventosidades. En estos casos la prótesis fue colocada de forma semielectiva, en un periodo menor a 5 días por el equipo médico de radiología intervencionista; la oclusión completa fue tratada de forma urgente por el radiólogo intervencionista de guardia domiciliaria.
El estadio IV fue definido como metástasis a distancia en cualquier localización (hígado, pulmón, hueso, peritoneo, nódulos linfáticos retroperitoneales, glándulas suprarrenales) diagnosticadas por TC. Se consideraron pacientes paliativos aquellos con metástasis hepáticas irresecables o metástasis extrahepáticas. Las metástasis hepáticas se consideraron no resecables cuando incluían más del 70% del parénquima hepático, metástasis múltiples bilaterales, afectación portal, infiltración venosa bilateral, infiltración de tres venas hepáticas o la presencia de nódulos metastásicos en el pedículo vascular. La enfermedad extrahepática fue considerada como irresecable en casos de carcinomatosis peritoneal, metástasis pulmonares bilaterales, nódulos retroperitoneales y metástasis óseas.
La evolución de las distintas fases del manejo se definió como:
- -
Éxito técnico: correcta colocación del stent a través de la estenosis.
- -
Éxito clínico: evidencia clínica y radiológica de la resolución de la oclusión en las 48 horas siguientes a la colocación de un stent, sin presentar complicaciones relacionadas con la inserción del mismo (ausencia de descompresión y perforación del colon).
- -
Oclusión tardía: aparición de síntomas de oclusión en pacientes portadores de un stent, tras un periodo de correcto funcionamiento y tras descartar la impactación fecal.
- -
Perforación tardía: perforación del colon ocurrida tras un periodo de correcto funcionamiento del stent.
- -
Otras complicaciones fueron la hemorragia, la migración y el tenesmo.
- -
Mortalidad: se consideró el fallecimiento ocurrido dentro de los primeros 30 días sobre la intención de tratar, sin tener en cuenta el éxito técnico ni clínico en el intento de colocar un stent.
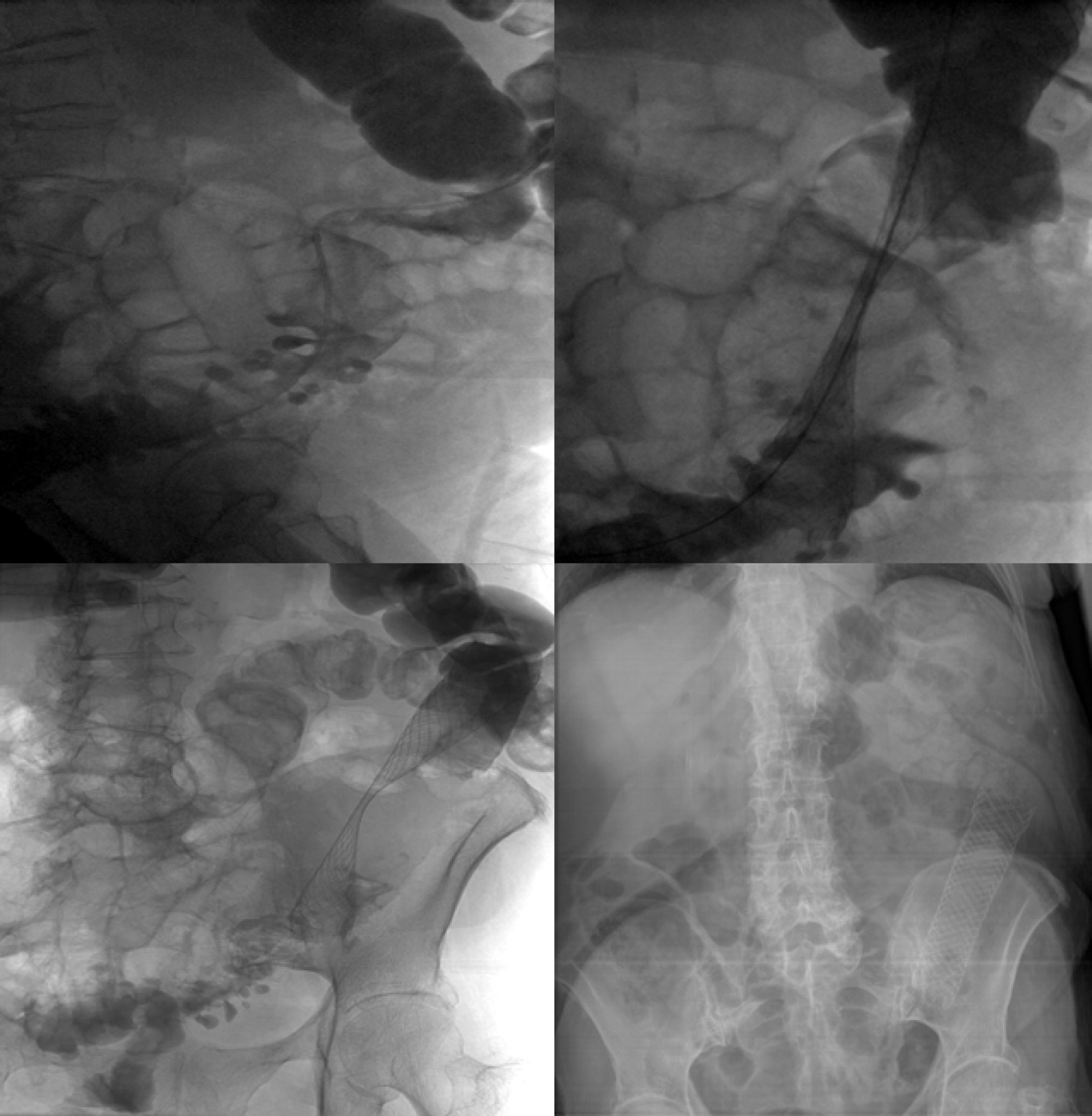
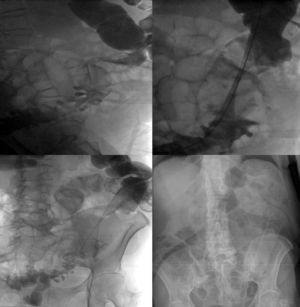
El procedimiento fue realizado bajo sedación consciente en la sala de Radiología Intervencionista. La combinación del enema con Gastrografin® con la manipulación de guía y catéter guiada por fluoroscopia, permite localizar y delimitar el tumor llevando el catéter portador del stent hasta la estenosis. El mismo tubo del enema se utiliza como punto de entrada del material, con la misma técnica utilizada para los accesos vasculares, realizando los pasos que se describen bajo la figura 1.
Punción con aguja teflonada Abbocath (Hospira Venisystems, IL 60045 EE.UU.). Introducción de guía hidrofílica Terumo (Terumo Co., Tokio 151-0072, Japón). Colocación de introductor 7F CORDES (CORDES Co. FL 33014 EE.UU.). Progresión de la guía y de un catéter hasta superar el nivel de la obstrucción. Recambio de la guía hidrofílica por una guía rígida Amplatz Super Staff (Boston Scientific, FL 33166 EE.UU.). Extracción del catéter y el introductor para pasar sobre la guía rígida el catéter portador del stent Wallflex Enteral® (Boston Scientific, Natick MA 01760-1537 EE.UU.). Liberación del stent de 6, 9 o 12cm de longitud y 25mm de diámetro, centrado en la estenosis.
Las variables continuas fueron expresadas como la media, la mediana y el rango entre paréntesis. Las variables categóricas se representaron en números absolutos y porcentajes. En el análisis de supervivencia se usó el Kaplan-Meier method y las curvas de supervivencia se compararon mediante log-rank test. La significación estadística se determinó a priori con p<0,05. (SPSS 12®. Chicago, IL60606-6412 EE.UU.).
ResultadosEn total 93 pacientes fueron tratados con la colocación de una prótesis de colon. El 69,8% fueron hombres (65 hombres y 28 mujeres) con una edad media de 70 años (rango 19-90 años). La localización de la oclusión fue en 89 pacientes distal al ángulo esplénico del colon y 4 pacientes adyacente a este.
La oclusión fue completa en 84 pacientes e incompleta en 9, colocándose el stent de forma urgente por el radiólogo intervencionista de guardia en el primer caso y de forma semielectiva en el segundo caso.
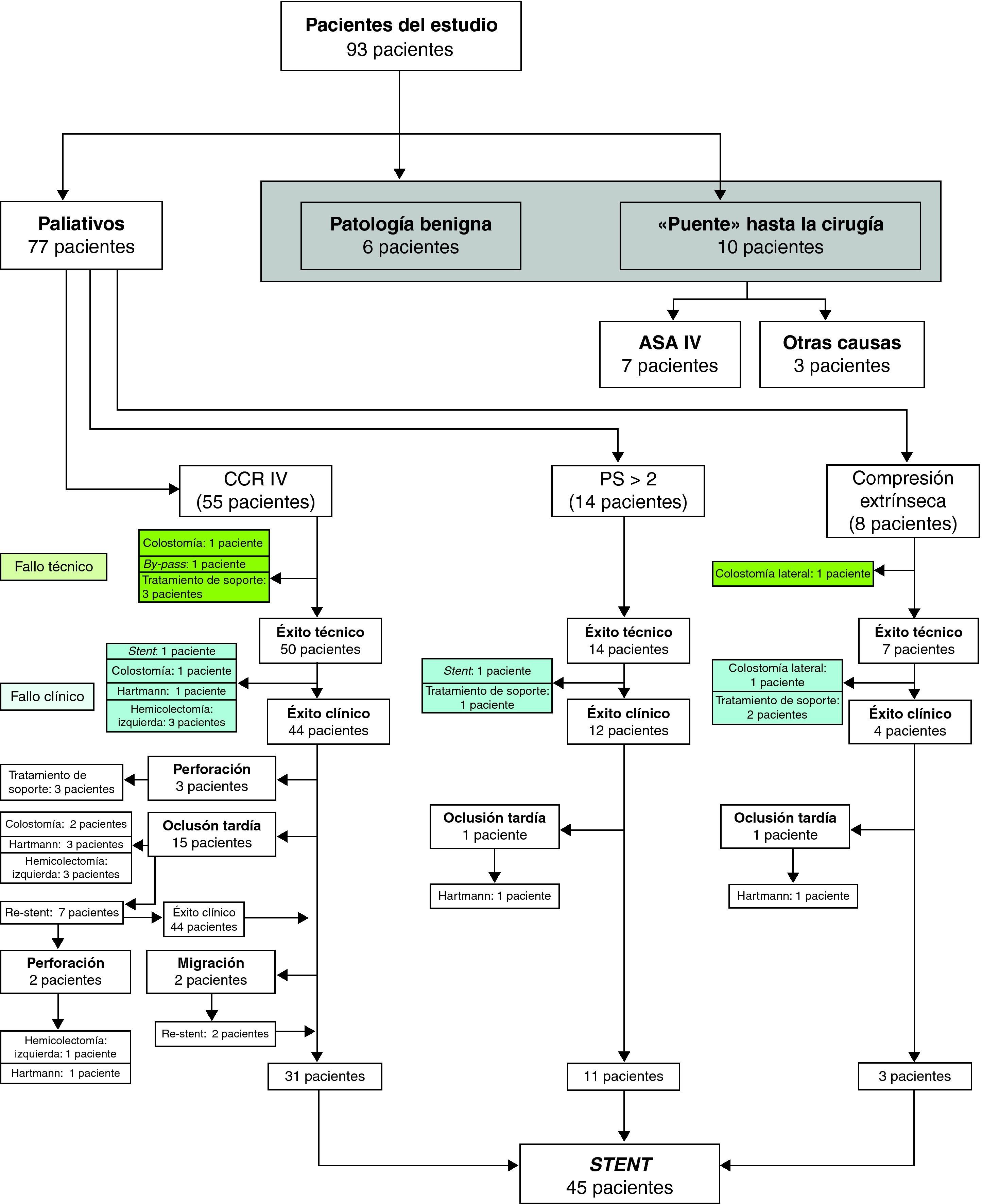
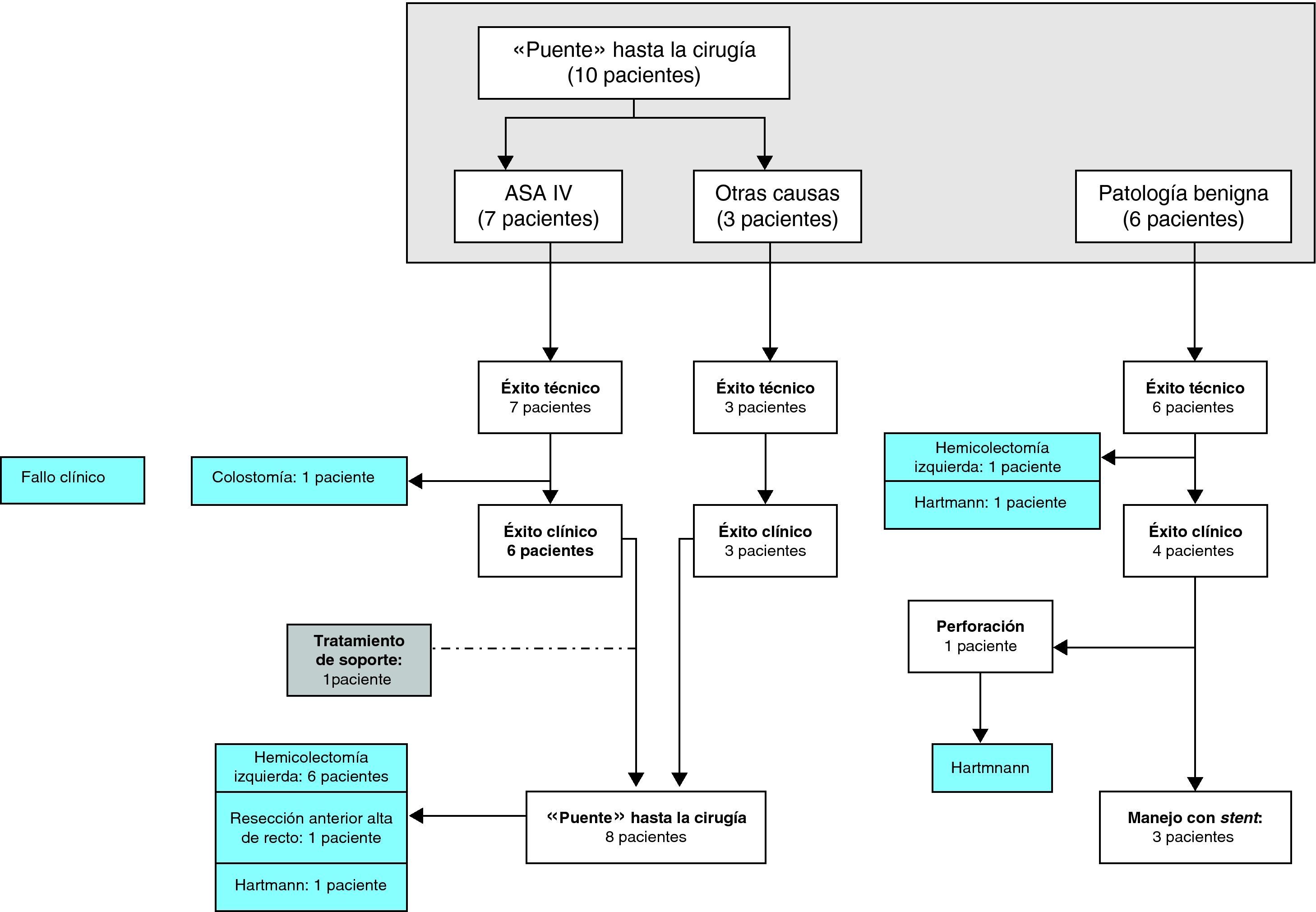
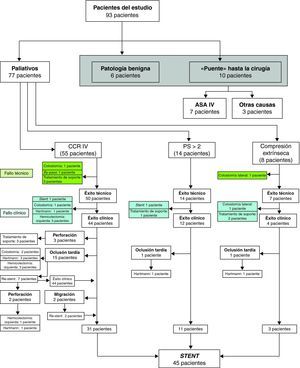
El stent se indicó de forma paliativa en 77 pacientes (82,7%): 55 por CCR estadio IV, 14 por performance status y 8 por compresión extrínseca (fig. 2). El resto de las indicaciones fueron, 7 pacientes por ASA IV, 3 pacientes ASA III-IV como «puente» hasta la cirugía derivados de otros centros y 6 pacientes por dolencia benigna (fig. 3).
El origen del tumor primario en los pacientes con oclusión por compresión extrínseca fue carcinomatosis de neoplasia colo-rectal en 2 casos y en 3 de neoplasia no colo-rectal (vesícula biliar, gástrico, mama). Tres casos por infiltración directa de una neoplasia (cérvix:1; próstata: 2).
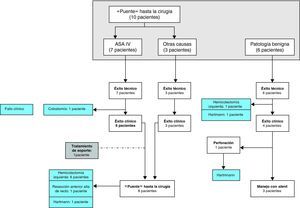
De los 10 pacientes «puente» hasta la cirugía (ASA IV: 7; derivados de otros centros: 3) 8 fueron intervenidos quirúrgicamente antes de las seis semanas tras la colocación del stent. Un paciente falleció tras el stent por insuficiencia respiratoria y otro requirió cirugía.
De los 6 pacientes con oclusión benigna, en 5 la estenosis se localizó a nivel de la anastomosis quirúrgica y en 1 paciente por enfermedad diverticular estenosante.
Los resultados técnicos, clínicos, morbilidad y manejo de las complicaciones, vienen reflejados tanto en la tabla 1 como en las figuras 2 y 3.
Resultados y complicaciones de los stents
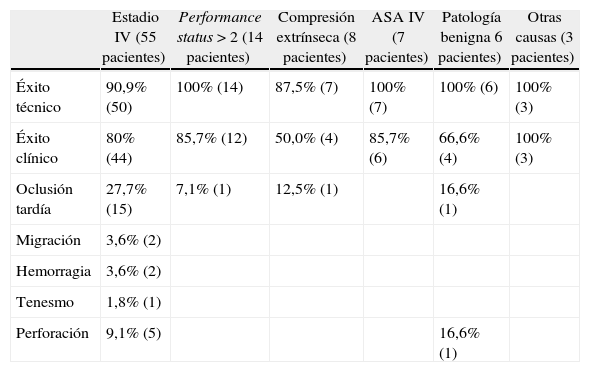
| Estadio IV (55 pacientes) | Performance status > 2 (14 pacientes) | Compresión extrínseca (8 pacientes) | ASA IV (7 pacientes) | Patología benigna 6 pacientes) | Otras causas (3 pacientes) | |
| Éxito técnico | 90,9% (50) | 100% (14) | 87,5% (7) | 100% (7) | 100% (6) | 100% (3) |
| Éxito clínico | 80% (44) | 85,7% (12) | 50,0% (4) | 85,7% (6) | 66,6% (4) | 100% (3) |
| Oclusión tardía | 27,7% (15) | 7,1% (1) | 12,5% (1) | 16,6% (1) | ||
| Migración | 3,6% (2) | |||||
| Hemorragia | 3,6% (2) | |||||
| Tenesmo | 1,8% (1) | |||||
| Perforación | 9,1% (5) | 16,6% (1) |
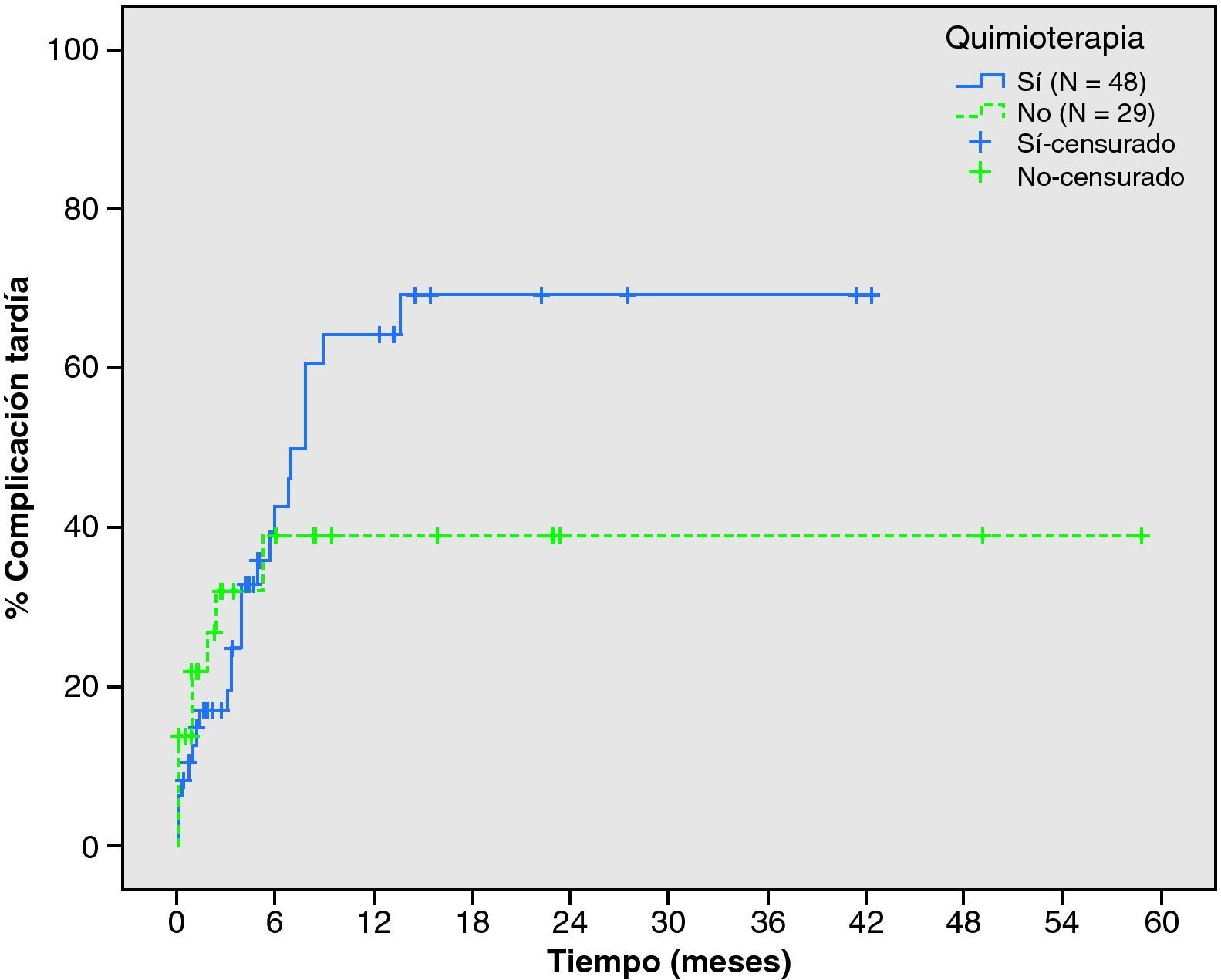
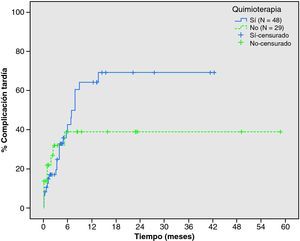
En los pacientes considerados como paliativos estudiamos la posible relación entre aparición de complicaciones y tratamiento con quimioterapia. A los 6 meses de la colocación de un stent, el 46,3% de los 48 pacientes que recibieron quimioterapia presentaron una o más complicaciones frente al 38,9% de los 29 pacientes que no recibieron tratamiento sistémico (p=0,458) (fig. 4). Ninguno de los pacientes con performance status > de 2 recibió tratamiento con quimioterapia.
De forma global, el éxito técnico del procedimiento se consiguió en 87 pacientes (93,5%), mientras que el éxito clínico independientemente de la causa de la oclusión fue del 78,5%.
La incidencia de oclusión tardía fue del 19,3% y de perforación del 6,4%. Otras complicaciones como migración y hemorragia digestiva se presentaron en el 2,1% cada una y el 1,1% el tenesmo (tabla 1).
Finalmente, de los 93 pacientes a los que se les indicó un stent, 56 pacientes (60,2%) fueron tratados satisfactoriamente con uno o más stents. Por otro lado, de los 83 pacientes cuya intención de tratamiento fue la colocación de un stent permanente, 24 (28,9%) precisaron una intervención quirúrgica. De estos, 17 requirieron la confección de un ostomía (1 temporal), con una mortalidad postoperatoria del 29,1%.
La mortalidad global de la serie fue del 17,2% sucediendo en 16 pacientes.
La estancia media hospitalaria fue de 9,8 días (rango, 1-46 días).
DiscusiónSiguiendo la descripción inicial de la utilización de los stents en el manejo de la oclusión del colon distal como tratamiento definitivo en pacientes paliativos con enfermedad neoplásica avanzada, desde 2004 hasta 2009, nuestra estrategia fue restablecer el tránsito intestinal mediante la colocación de un stent intraluminal con intención de ser un tratamiento permanente. De este modo, el paciente puede iniciar o continuar el tratamiento con quimioterapia paliativa, evitando la cirugía a no ser que su estadificación varíe como consecuencia del tratamiento sistémico. En el caso de compresión cólica extrínseca por afección tumoral irresecable adoptamos la misma actitud terapéutica, así como en pacientes con un performance status elevado cuyas condiciones físicas limitaban su expectativa de vida, con el propósito de aportar la estrategia paliativa más efectiva en el control de los síntomas.
Otra de las indicaciones establecidas es la utilización de los stents como tratamiento descompresivo para evitar la cirugía de urgencias y mejorar las condiciones clínicas del paciente ocluido11. Se trata de intentar disminuir la morbimortalidad postoperatorias, y de proponer la resección laparoscópica electiva a un mayor porcentaje de pacientes12. Esta técnica es considerada como una estrategia segura, no observándose diferencias significativas en la supervivencia global a los 3 y 5 años respecto a la cirugía de urgencias13–15, a pesar de no conocerse todavía las consecuencias que puedan existir de las microperforaciones clínicamente asintomáticas16 y de la presencia de células tumorales en la circulación sanguínea tras la colocación de un stent17. Por otro lado, recientemente ha sido publicado un ensayo multicéntrico aleatorizado en el que se concluye que los stents intracólicos no tienen importantes ventajas clínicas respecto a la cirugía de urgencias18.
Nuestra experiencia en la utilización de los stents como «puente» hasta la cirugía se limitó a pacientes ASA IV que asociaron insuficiencia renal, puesto que en nuestro protocolo de oclusión, la resección con anastomosis primaria es la primera opción terapéutica excepto en pacientes con factores pronóstico de mortalidad postoperatoria19, debido a los buenos resultados demostrados a corto y largo plazo en la cirugía de urgencias20.
La experiencia en el tratamiento con stents de estenosis benignas es limitada, aunque se han utilizado en la enfermedad diverticular estenosante, estenosis anastomóticas, estenosis por radiación y en la enfermedad de Crohn. Los resultados en eficacia y seguridad varían, existiendo un elevado índice de complicaciones, recomendándose su uso de forma excepcional21. Nuestra experiencia tan solo fue de 6 pacientes, de los cuales cuatro presentaron complicaciones que requirieron una intervención quirúrgica.
A pesar del entusiasmo inicial en la utilización de los stents como tratamiento no agresivo de los pacientes con oclusión maligna de colon, la morbilidad puede ser elevada condicionando el éxito del tratamiento. Incluso en grupos con experiencia en técnicas endoscópicas complejas, la morbilidad puede superar el 50%22. Entre estas complicaciones destacan la migración del stent y la re-oclusión, siendo esta última la complicación más frecuente en los pacientes de nuestro estudio, sucediendo en el 19,3% de los mismos (27,7% en pacientes paliativos con CCR estadio IV), mientras que la migración sólo ocurrió en un 4,5% de los casos. Esta diferencia probablemente se deba a que en nuestra institución no se utilizaron prótesis cubiertas. La perforación cólica es la complicación más grave pudiendo ocurrir durante la colocación del stent o tras un periodo de correcto funcionamiento, con una incidencia variable que puede alcanzar el 16%23. Diferentes autores ponen de manifiesto el riesgo de complicaciones en pacientes en tratamiento con quimioterapia9,22,24, sin que hayan podido relacionarse claramente con la localización, el tamaño tumoral ni el grado de oclusión. En nuestros resultados, la incidencia de complicaciones a los 6 meses tras la colocación del stent en los pacientes que recibieron tratamiento con quimioterapia fue del 46,3% frente al 38,9% de los no tributarios de tratamiento sistémico, sin evidenciarse diferencias estadísticamente significativas.
La supervivencia media desde el diagnóstico de los pacientes con CCR estadio IV con metástasis irresecables ha aumentado en los últimos años debido a la implementación de los nuevos regímenes de quimioterapia, llegando hasta casi los 2 años25. Este hecho, parece estar relacionado con el aumento del número de complicaciones en los pacientes portadores de un stent cólico. Hoy sabemos que algunos de estos regímenes de quimioterapia pueden conferir una respuesta histológica con un grado de regresión tumoral sobre el tumor primario de hasta el 64,3%26, pero aún desconocemos qué relación directa ejerce esta sobre las complicaciones, en particular sobre la perforación del tumor. Por otra parte el aumento de la supervivencia da mayor margen de tiempo a los pacientes para presentar alguna complicación.
La mortalidad de nuestra serie fue del 17,2%, aumentando hasta el 29,1% si las complicaciones fueron tratadas con cirugía. Unos valores más elevados que los reflejados en la literatura reciente22, justificado por la inclusión de pacientes considerados como paliativos en los que solo se les proporcionó tratamiento de soporte tras presentar una complicación y por la elevada incidencia de complicaciones graves del stent en pacientes en los que aumentó la supervivencia.
El manejo de la oclusión de colon distal es complejo, particularmente en pacientes paliativos, pudiendo estar influenciado por la localización geográfica, el grado de experiencia y especialización del cirujano así como de los medios disponibles en la institución27–29. La utilización de stents intracólicos como tratamiento definitivo en pacientes paliativos con y sin quimioterapia es una alternativa terapéutica no exenta de complicaciones. Creemos que en pacientes con factores de riesgo de mortalidad y pacientes con tumores con metástasis irresecables podría ser el tratamiento inicial de elección. Aun así, son necesarios más estudios prospectivos y aleatorizados que determinen el verdadero papel de los stents.
Declaración de conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen al Sr. Bernat Miguel, Data Manager Unidad Colo-rectal, Hospital Universitari de Bellvitge e IDIBELL, por el manejo de los datos, y a la Sra. Anna Blanco, Enfermera Clínica de la Unidad Funcional de Cáncer Colo-rectal del Hospital Universitari de Bellvitge, por su labor en la gestión de los casos.