La enfermedad por reflujo gastroesofágico (ERGE) es una enfermedad esofágica frecuente, con una incidencia del 0,5% al año, y una prevalencia entre el 10-20% en los países desarrollados1. La ERGE se trata inicialmente con fármacos antisecretores, pero se ha establecido que entre el 17-32% de los pacientes continúan con síntomas de ERGE a pesar del tratamiento médico2. El tratamiento quirúrgico de elección para la ERGE es la funduplicatura3.
La obesidad y la ERGE están asociadas y, por ello, la cirugía bariátrica debe ser considerada en pacientes obesos con ERGE refractaria4. Según los criterios de la Sociedad Americana de Cirugía Bariátrica y Metabólica (ASMBS), aquellos pacientes con un índice de masa corporal (IMC) mayor de 30kg/m2, y que presenten una hernia de hiato, también son candidatos a someterse a un procedimiento bariátrico5. El bypass gástrico en Y de Roux es considerado la mejor opción para controlar los síntomas relacionados con la ERGE en los pacientes obesos6.
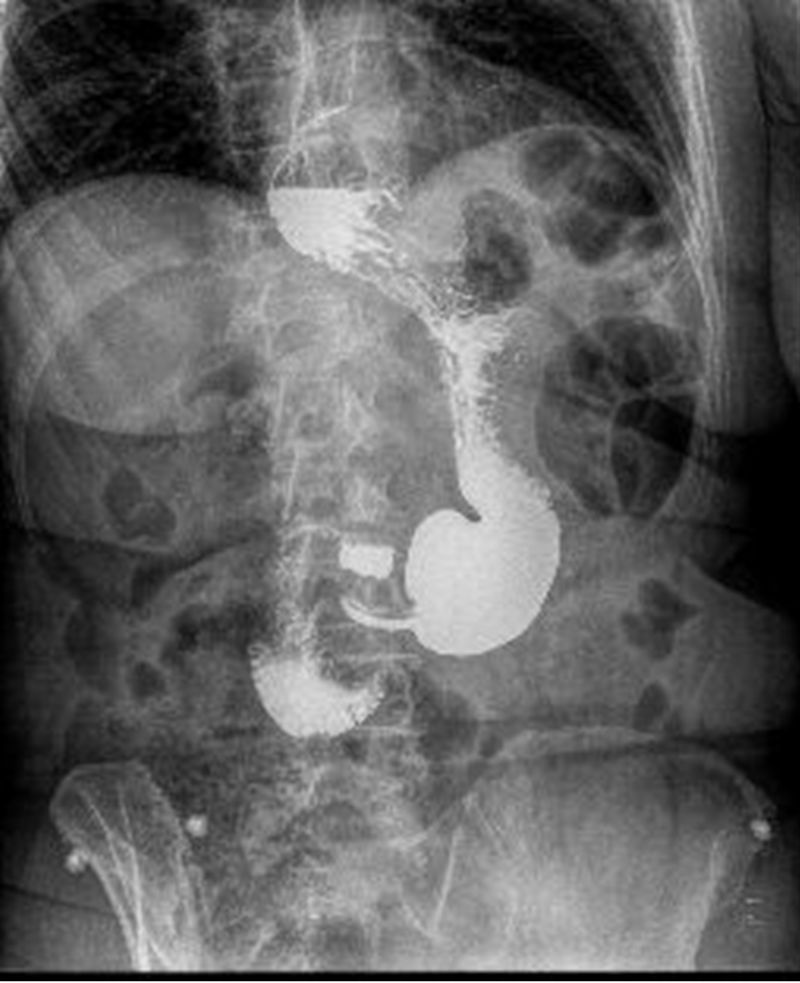
Presentamos el caso de una mujer de 60 años con antecedentes de diabetes mellitus tipo 2, dislipidemia y síntomas de pirosis y regurgitación, con mal control sintomático, a pesar de estar tomando pantoprazol 40mg/día. Acude a consulta con un peso de 76kg, una altura de 1,59m y un IMC de 30kg/m2. Siete años antes se sometió a una gastroplastia vertical endoscópica sin lograr una pérdida de peso significativa, pero con empeoramiento progresivo de la ERGE. Se realizó un tránsito gastrointestinal con contraste objetivando una hernia de hiato tipo II y una alteración de la morfología gástrica secundaria al método POSE (fig. 1). Una endoscopia digestiva alta mostró esofagitis grado C, según la clasificación de Los Ángeles; se tomaron biopsias con imagen de esofagitis crónica sin signos de metaplasia. La manometría esofágica presentó un esfínter esofágico inferior hipotenso (presión de reposo 2mmHg) y la pH-metría una puntuación de DeMeester de 21,5, con un 7% del tiempo con pH inferior a 4.
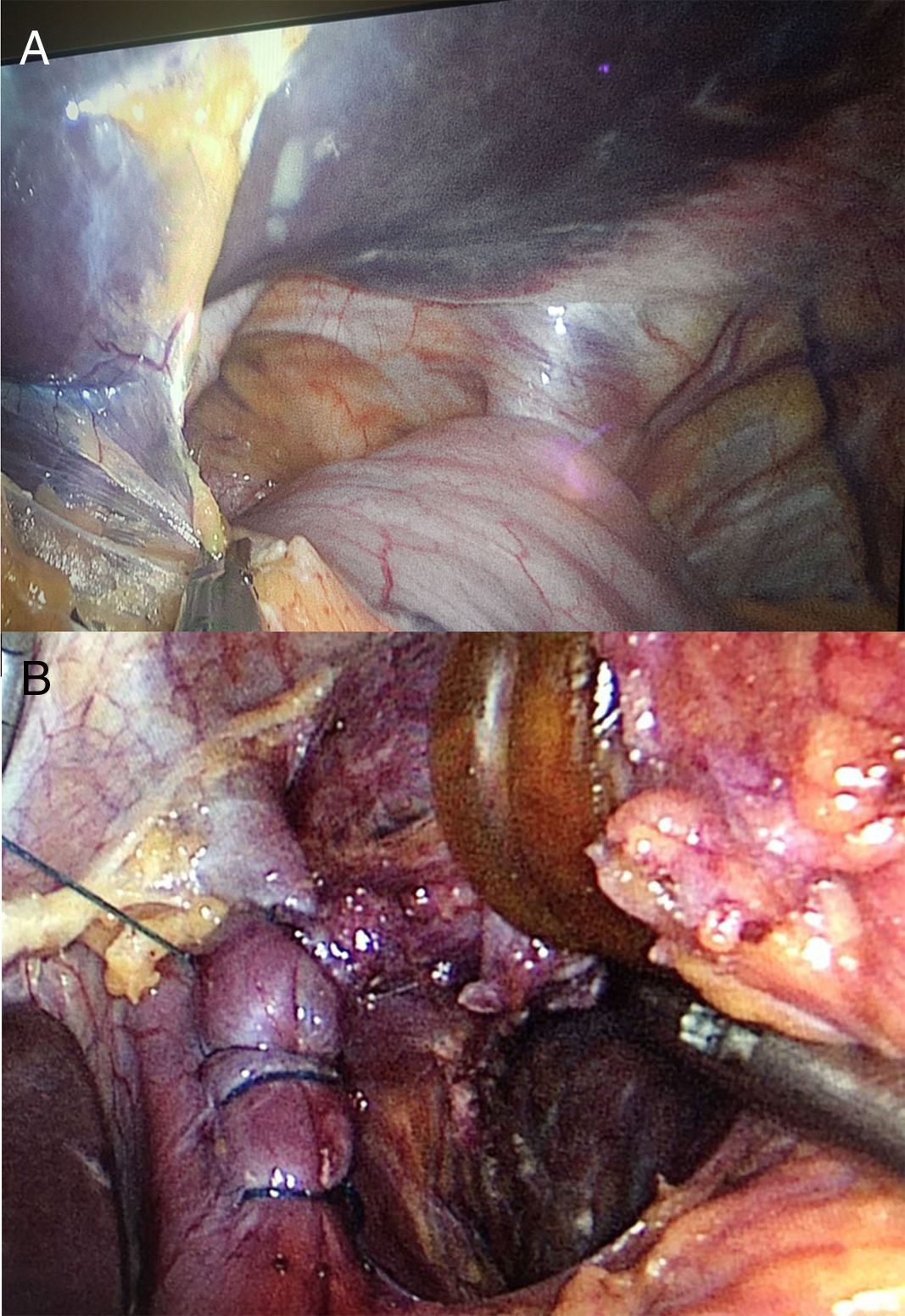
Ante la modificación anatómica del estómago y la presencia de diabetes mellitus y dislipidemia, se decidió realizar un bypass gástrico de una anastomosis (BAGUA/OAGB) con fines metabólicos. Intraoperatoriamente se objetivó una gran hernia hiatal que incluía fundus y cuerpo gástrico (fig. 2A). Se redujo el estómago herniado, se disecaron los pilares diafragmáticos y se cerró el defecto herniario mediante sutura barbada continua (V-Loc® 2/0, Medtronic, EE. UU.) (fig. 2B).
Seguidamente, se construyó un reservorio gástrico de 20cm de longitud y anastomosis gastro-yeyunal latero-lateral mecánica (I-Drive®, Medtronic, EE. UU.) de 2,5cm de diámetro, con cartuchos de tecnología Tri-staple® (Medtronic, EE. UU.). Los orificios fueron suturados también con suturas barbadas continuas V-Loc® 2/0. La longitud del asa biliopancreática fue de 250cm y la del asa común de 350cm. Durante la confección del reservorio gástrico se seccionaron algunos hilos de sutura de la gastroplastia endoscópica previa, sin consecuencias para el correcto grapado del tejido.
El curso postoperatorio transcurrió sin incidencias, y la paciente fue dada de alta a las 24h de la cirugía. Al año de la intervención, la paciente está asintomática, habiendo desaparecido los signos de esofagitis en la endoscopia digestiva alta. Se consiguió una completa resolución de la diabetes mellitus (glucemia 102mg/dl y hemoglobina glucosilada 5,4%, en ausencia de medicación) y la dislipidemia (colesterol total 182mg/dl, triglicéridos 141mg/dl y HDL-colesterol 51mg/dl, también en ausencia de medicación), y la paciente presentaba un IMC de 25kg/m2. En tratamiento con 2 tabletas de complejo multivitamínico al día y una ampolla de vitamina D semanal, la paciente no presentaba carencias proteicas, vitamínicas ni minerales en las analíticas de control.
A pesar de que la funduplicatura es el tratamiento de elección para la ERGE no controlada farmacológicamente, en pacientes con modificaciones anatómicas del estómago, esta técnica es difícil o incluso imposible de realizar. El bypass gástrico en Y de Roux se ha propuesto clásicamente como el procedimiento alternativo en el tratamiento quirúrgico de la ERGE, en pacientes obesos o en aquellos no candidatos a funduplicatura6.
Los resultados descritos, en términos de pérdida de peso y resolución de comorbilidades, son excelentes tras BAGUA/OAGB, con elevadas tasas de remisión de diabetes mellitus, hipertensión y dislipidemia, todas ellas alrededor del 95% a los 5 años7. La principal crítica a la técnica (el reflujo alcalino y sus consecuencias) ha sido superada con las modificaciones descritas por Carbajo et al.7, incluyendo la realización de un reservorio gástrico largo de 18-20cm y una sutura continua latero-lateral, para fijar el asa intestinal al reservorio gástrico a lo largo de 8-10cm. Tras 1.200 intervenciones, la tasa de reflujo descrita por Carbajo et al. fue del 2%. Mahawar8 ha afirmado que la presencia de bilis en el reservorio gástrico de un paciente asintomático, no ha demostrado ser perjudicial a corto plazo. La realización de un reservorio largo reduce la posibilidad de reflujo biliar gastroesofágico, si bien eliminarlo completamente no es posible, ya que casos de reflujo biliar esofágico, y hasta reflujo laríngeo, han sido descritos incluso para estómagos íntegros y en presencia del píloro, aunque este suela ser disfuncionante9. Aproximadamente un 1% de los pacientes sometidos a un Mini-gastric bypass presentan síntomas de ERGE persistentes y requieren una reintervención. La longitud ideal del reservorio para minimizar los síntomas relacionados con el reflujo es aún controvertida, aunque se recomienda que este debe ser lo más largo posible, pero siempre preservando un correcto vaciamiento del segmento bypasseado. Un reservorio estrecho también implica una menor secreción ácida, minimizando así la aparición de ERGE e incluso de úlceras marginales10.