La evisceración vaginal es una patología extremadamente rara que suele aparecer en mujeres posmenopáusicas, asociada a cirugía ginecológica e hipoestrogenismo. Excepcionalmente puede ocurrir en mujeres jóvenes tras violación o introducción de cuerpos extraños.
En este trabajo hacemos una revisión bibliográfica y presentamos 2 casos ocurridos recientemente en nuestro servicio; analizamos los factores desencadenantes y exponemos la manera de prevenirlos, así como su tratamiento.
Vaginal evisceration is an extremely uncommon entity that usually appears in postmenopausal women in association with gynecological surgery and hypoestrogenism. It occasionally occurs in young women as a result of rape or the introduction of foreign bodies.
We review the literature and report two recent cases treated in our service, analyzing the causative factors and discussing how they can be avoided and the management of this con dition.
Introducción
La evisceración vaginal es una afección excepcional que aparece fundamentalmente en mujeres posmenopáusicas, tras cirugía ginecológica previa1-3.
Clínicamente suele iniciarse como una tumoración en la región vaginal acompañada de obstrucción intestinal con o sin compromiso vascular4,5.
El diagnóstico es clínico y su tratamiento quirúrgico, con abordaje abdominal, vaginal o ambos3,4.
Presentamos 2 casos de evisceración vaginal en mujeres posmenopáusicas con antecedentes de cirugía ginecológica previa.
Casos clínicos
Caso 1
Paciente de 79 años con antecedentes de diabetes, EPOC e histerectomía vaginal, que acudió a urgencias porque, tras un golpe de tos y estando previamente bien, notó una tumoración vaginal acompañada de intenso dolor abdominal. En la exploración física destacaba una tumoración vaginal que parecía corresponder a intestino grueso. Decidida entonces la intervención quirúrgica, se realizó laparotomía media, reducción de asas evisceradas previo lavado de las mismas, resección de intestino necrosado con anastomosis término-terminal y refuerzo de la pared vaginal.
Caso 2
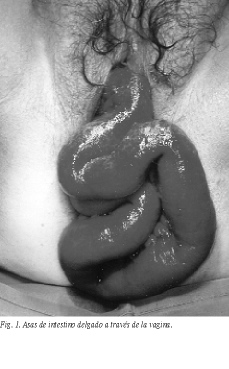
Paciente de 72 años con antecedentes de histerectomía por prolapso uterino que acudió a urgencias por evisceración de asas de intestino delgado a través de la vagina tras agacharse para recoger un objeto caído (fig. 1). Se realizó lavado de asas intestinales con suero fisiológico, cubriéndolas con paños húmedos, seguida de laparotomía media con reducción de asas, resección de parte de tejido vaginal desvitalizado y cierre del orificio con doble sutura. La evolución fue favorable y la paciente fue dada de alta al octavo día de la intervención.
Discusión
La evisceración vaginal es un fenómeno excepcional en la práctica clínica. El primer caso fue descrito por McGregor en 19072 y desde entonces han sido publicados unos 60 casos2.
Del total de casos registrados, el 68% son mujeres posmenopáusicas en las que, tras un esfuerzo (mover muebles, estar de pie durante horas, tras un golpe de tos o durante la defecación), aparece la evisceración de asas a través de la vagina. El aumento de la presión intraabdominal provocaría una atrofia de los tejidos de la cúpula vaginal hasta provocar su rotura2.4. Nuestros 2 casos eran mujeres posmenopáusicas de 79 y 72 años.
En mujeres premenopáusicas la evisceración está relacionada con violaciones, iatrogenia, traumatismo coital o cuerpo extraño. Es mayor el riesgo en mujeres prepuberales porque su pared vaginal es más fina3,5,6.
La cirugía vaginal previa, las alteraciones de la cúpula vaginal y la disminución de los estrógenos son los tres factores de riesgo fundamentales para la evisceración vaginal en la mujer posmenopáusica:
1. La cirugía vaginal previa está presente en el 73% de los casos1-3. Nuestras 2 pacientes tenían antecedentes de histerectomía vaginal.
2. La alteración de la cúpula vaginal y el suelo pélvico, como en el prolapso uterino, radioterapia por carcinoma de cérvix7, enterocele (63% de estas pacientes) e histerectomía abdominal son otros factores de riesgo que podemos encontrar en estos casos. El prolapso uterino estaba presente en una de nuestras pacientes.
3. La disminución de estrógenos provoca atrofia de la pared vaginal y, en consecuencia, ulceración y perforación de la misma2-4.
La porción terminal del íleon es la más frecuentemente prolapsada, si bien se describen casos con salida de epiplón, apéndices epiploicos, trompas y colon2. En nuestros pacientes se evisceraron sigma e íleon, respectivamente.
El tratamiento es siempre quirúrgico previa estabilización y antibioterapia intravenosa2,3. Es aconsejable la revisión de la mucosa rectal mediante rectoscopio. La intervención quirúrgica se basa en resecar el intestino eviscerado si éste no es viable, resección del tejido vaginal desvitalizado, lavado de las áreas contaminadas y reparación del defecto vaginal1,3,4.
La evaluación del suelo pélvico que ha contribuido a la evisceración es de gran importancia y es en este punto donde existen discrepancias respecto al tratamiento. Algunos cirujanos prefieren retrasar la reparación del defecto del suelo pélvico, pero la mayoría optan por una reparación primaria3,4. Hay datos a favor y en contra de una u otra actitud. Así, los que prefieren un segundo tiempo refieren menos infecciones pero, en contra, supone una nueva anestesia e intervención. Hay otros cirujanos más radicales que sugieren la colpocleisis en pacientes sin actividad sexual3.
Para concluir diremos que para prevenir su aparición hay que evitar los factores de riesgo, la mayoría asociados a alteraciones en la cúpula vaginal, intervenciones vaginales que alteran su fijación, fallos en la reparación del suelo pélvico e hipoestrogenismo4. Se debe realizar una perfecta restauración en la fijación de la vagina, preservar su longitud, corregir el enterocele cuando aparece y realizar un soporte del techo con los ligamentos uterosacro y cardinal. Además, en mujeres con signos tróficos de la pared vaginal se debe valorar el tratamiento hor monal3,4.