Introducción
La isquemia mesentérica es una afección cada vez más frecuente. Se presenta en alrededor de 1/1.000 ingresos hospitalarios1 y su incidencia total se está incrementando. Este incremento parece estar en relación con el aumento de la media de edad poblacional. Si añadimos la mejora de las tecnologías médicas, que consiguen mantener en sobrevida a pacientes con graves afecciones sistémicas, el resultado es que va a haber un mayor número de ancianos con múltiples enfermedades asociadas2, sustrato poblacional donde va a incidir con mayor frecuencia la isquemia mesentérica. Por otra parte, gracias a la generalización del empleo de pruebas complementarias como la tomografía computarizada o la arteriografía3 en los servicios de urgencia, va siendo frecuente que se consiga identificar preoperatoriamente la isquemia mesentérica.
Esto implica que cada vez más el cirujano se tiene que enfrentar a pacientes ancianos y debilitados, de grave riesgo quirúrgico, con isquemia mesentérica. Dado que en este tipo de enfermos no se encontrarían indicadas maniobras quirúrgicas o invasivas que no van a mejorar la supervivencia, el reconocimiento previo de una posible necrosis intestinal masiva podría evitar la realización de una innecesaria laparotomía. En este estudio se pretende identificar los parámetros preoperatorios que pudieran relacionarse de una forma significativa con una extensión y gravedad de la isquemia mesentérica aguda, irreversible e incompatible con la vida.
Pacientes y método
Se estudió de forma retrospectiva a 155 pacientes intervenidos quirúrgicamente por isquemia mesentérica aguda primaria o cardiovascular, durante el período entre 1990 y 2004, en el servicio de cirugía general y digestiva de nuestro hospital. Los datos fueron extraídos de los historiales clínicos de los pacientes e introducidos en una base de datos creada para tal fin (Microsoft Access 2000).
Se excluyó a todos los pacientes con isquemia mesentérica secundaria a otros cuadros tales como obstrucción mecánica, adherencias, vólvulo, oclusión-estrangulación, neoplasias, etc., así como los casos de isquemia mesentérica que no recibieron tratamiento quirúrgico. El diagnóstico de isquemia mesentérica fue realizado mediante intervención quirúrgica y confirmación histológica en los casos de resección intestinal.
En el momento de la laparotomía, se valoraba la viabilidad del intestino y la extensión de la necrosis, así como las posibilidades de revascularización. En función de estos hallazgos, se procedía a la exéresis de los segmentos necrosados, la programación de una nueva operación second-look o se avisaba al cirujano vascular para realizar un procedimiento de revascularización. En los pacientes en los que se objetivaba una isquemia transmural extensa o masiva no se realizaba ningún otro gesto quirúrgico, por considerarse la situación incompatible con la vida, y estos pacientes fallecían en el período perioperatorio inmediato. La decisión la tomaba individualmente el cirujano, al considerar una afección isquémica concomitante de colon y delgado, con un yeyuno viable restante inferior a 60 cm.
El total de la muestra se subdividió, pues, en dos grupos: los pacientes con isquemia mesentérica masiva no susceptible de resección y el grupo de isquemia no masiva, susceptible de resección.
Se recogieron además las variables demográficas (edad, sexo), antecedentes personales de interés (diabetes, hipertensión, cardiopatía, EPOC, hepatopatía, nefropatía, antecedentes de isquemia periférica y tratamiento con antiagregantes plaquetarios o con digoxina), síntomas y signos clínicos (dolor abdominal, fiebre, distensión abdominal, peritonismo, estado de shock al ingreso), tiempo de espera (hasta ser valorado por un facultativo y desde éste hasta ser intervenido), y hallazgos de laboratorio (datos del hemograma, bioquímica sanguínea básica, coagulación y gasometría). Se consideró que el paciente se encontraba en shock cuando presentaba una presión arterial sistólica < 90 mmHg, que obligaba a una reposición enérgica de líquidos intravenosos y/o la administración de catecolaminas. Los dos periodos de espera se subdividieron en tres categorías. El primer periodo, que corresponde con el tiempo de evolución clínica del cuadro hasta que el paciente acude al servicio de urgencias o consulta con un médico, se dividió en < 24 h, 24-48 h y > 48 h. El segundo periodo, que mide el tiempo que tarda el paciente en ser intervenido una vez valorado por un cirujano, se subdividió en < 6 h, 6-12 h y > 12 h. Para el cálculo de estos periodos se recurrió, aparte de a los datos recogidos en la anamnesis del historial clínico, a la hoja de datos informatizada del servicio de urgencias, en la que constaban con exactitud la hora del ingreso y la hora del alta de dicho servicio o la hora del ingreso en hospitalización, así como a la hoja informatizada de recogida de datos de la actividad de los quirófanos, en la que también figuraba la hora de entrada en quirófanos y el momento de la incisión.
Considerando como variable resultado la necrosis masiva, ambos grupos fueron comparados en relación con el resto de las variables preoperatorias, con el objetivo de identificar los factores que se relacionaban con la presencia de una isquemia mesentérica aguda incompatible con la vida.
Los datos fueron analizados en el paquete estadístico SPSS para Windows v. 13.0. Para el análisis bivariable se empleó la prueba de la χ2 o el test exacto de Fisher en caso de variables categóricas y el test de la U de Mann-Whitney en caso de variables numéricas. Para el análisis multivariable se utilizó un modelo de regresión logística, introduciendo en él todos los parámetros con significación clínica que fueron estadísticamente significativos en el análisis bivariable. Se obtuvieron así los factores pronósticos independientes de isquemia mesentérica aguda con necrosis masiva intestinal. Se consideró como nivel de significación una p < 0,05 y como medida de riesgo, la odds ratio [OR], con su correspondiente intervalo de confianza (IC) del 95%.
Resultados
De los 155 pacientes, 88 eran varones y 67, mujeres (el 56,8 y el 43,2%, respectivamente), con una media ± desviación estándar de edad de 71,9 ± 13,6 (IC del 95%, 69,7-74) años. El 31% (n = 48) presentó necrosis masiva (IC del 95%, 23,4-38,6). El 69% restante (n = 107) presentó isquemia mesentérica aguda sin necrosis masiva.
Al realizar el análisis bivariable, en relación con el sexo, 25 de los 88 varones (28,4%) sufrieron isquemia masiva, frente a 23 de 67 mujeres (34,3%), pero estas diferencias no fueron estadísticamente significativas (p = 0,43). En cambio, la edad sí se relacionó con la isquemia masiva. El grupo de pacientes sin isquemia masiva tenía una media de edad de 69,94 (mediana, 74 ± 14,7) años, frente al grupo con isquemia masiva, cuya media de edad fue de 76,13 (mediana, 75,5 ± 9,3) años. Estas diferencias fueron estadísticamente significativas (p = 0,045).
En cuanto a los antecedentes personales del paciente y su relación con la necrosis masiva (tabla 1), la ingesta previa de digoxina fue el único parámetro que se relacionó de forma estadísticamente significativa con que hubiera una amplia necrosis.
Del grupo de pacientes sin necrosis extensa (n = 107), se encontraban en situación de shock al inicio de la valoración 21 (19,6%). Del grupo de necrosis masiva (n = 48), estaban en shock 19 (39,6%) pacientes; estas diferencias fueron estadísticamente significativas (p = 0,009). El resto de los parámetros clínicos analizados, tales como fiebre, peritonismo, dolor abdominal o distensión abdominal, no se relacionaron significativamente con la necrosis masiva (tabla 2).
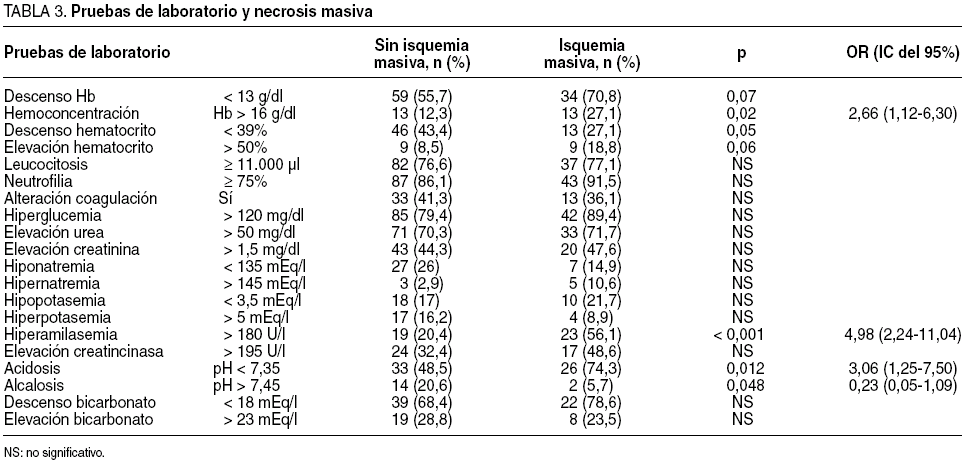
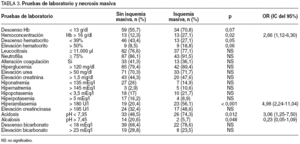
En lo que se refiere a las pruebas de laboratorio de urgencias, tales como el hemograma y la bioquímica sanguínea básica con gasometría, en el análisis bivariable se obtuvieron los resultados que se reflejan en la tabla 3. La presencia de hemoglobina > 16 g/dl (p = 0,02), la hiperamilasemia (p < 0,001), la acidosis (p = 0,012) y también la alcalosis (p = 0,048) resultaron relacionarse significativamente con la necrosis masiva.
Ninguno de los dos periodos de espera del paciente considerados se relacionó con la presencia de necrosis masiva, tanto desde la aparición de la clínica hasta que acude a urgencias y es valorado por un médico (p = 0,62) como el tiempo transcurrido desde su diagnóstico por el cirujano hasta la llegada a la mesa de quirófano para ser intervenido (p = 0,24).
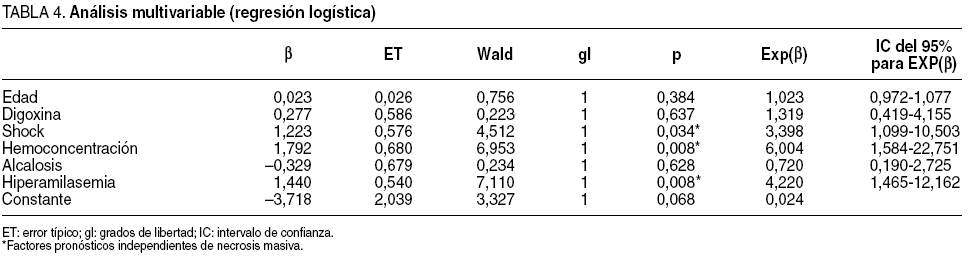
Tras introducir en un modelo de regresión logística (tabla 4) los parámetros significativos en el análisis bivariable (edad, digoxina, shock, hemoconcentración, alcalosis e hiperamilasemia), se objetivaron como factores pronósticos independientes de necrosis masiva el shock (OR = 3,4; IC del 95%, 1,1-10), Hb > 16 g/dl (OR = 6; IC del 95%, 1,6-22,8) e hiperamilasemia (OR = 4,2; IC del 95%, 1,5-12,2). No se incluyó entre las covariables la acidosis porque presentaba correlación con el shock.
Discusión
A pesar de la mejor introspección lograda en la fisiopatología de la isquemia mesentérica aguda, este cuadro clínico continúa siendo considerado como una "catástrofe intraabdominal" casi tan letal hoy como lo era hace 50 años. Las cifras promedio de mortalidad informadas alcanzan el 60%4,5, con un rango amplio (59-93%)6. En estos pacientes, la necrosis intestinal progresiva y extensa constituye la causa fundamental de muerte, por lo que el hallazgo operatorio de una necrosis masiva indefectiblemente se considera de pronóstico infausto.
La prevalencia de necrosis masiva en la laparotomía no ha sido bien documentada en la literatura. En los pocos estudios publicados en que se recoge esta incidencia oscila entre el 19 y el 24%7-9. En nuestra serie, una tercera parte de los pacientes presentaban necrosis masiva, y no se pudo realizar ningún acto terapéutico.
Se ha demostrado experimentalmente10 que la oclusión completa de la arteria mesentérica superior (AMS) produce en 10 min la formación de un espacio (espacio de Grunhagen) entre las células glandulares y la membrana basal, que a los 30 min hay aumento de permeabilidad en la barrera mucosa intestinal y que tras 1 h de isquemia podemos observar la destrucción completa de las microvellosidades. En 4 h la necrosis transmucosa es completa y tras 8-12 h el infarto transmural está establecido. La única diferencia entre esta serie de hallazgos experimentales y la clínica es el tiempo.
Evidentemente, al tratarse de un cuadro progresivo, el principal objetivo que se deben plantear los médicos que atienden a este tipo de pacientes sería conseguir un diagnóstico lo más precozmente posible. Su base sería un agresivo manejo de las pruebas complementarias disponibles fundamentalmente arteriografía y tomografía computarizada, siguiendo los algoritmos consensuados en la literatura3, en los pacientes de riesgo con dolor abdominal de más de 3 h, en los que se ha podido descartar otras etiologías comunes. Caso de presentar peritonismo, la indicación de laparotomía sería urgente.
Una vez establecida la necrosis, en determinados pacientes el siguiente objetivo podría ser intentar conocer a priori su extensión. Sin embargo, ni siquiera intraoperatoriamente hay consenso en cuanto a la cantidad exacta de intestino isquémico, su localización y el grado de afección de la pared que sería preciso para definir o considerar una necrosis como masiva y, por lo tanto, desistir de maniobras invasivas. Se han publicado pocos estudios que hagan referencia a este aspecto; por lo tanto, la decisión diagnóstica y su correspondiente actitud terapéutica quedan a la valoración de cada cirujano, según su propio criterio y de una forma prácticamente individualizada11. En lo que concierne a nuestra serie, la consideración de no resecar se basó fundamentalmente en la valoración del tramo intestinal que quedaba sano. Disponer de más de 60 cm de tramo intestinal restante sano fue la mayor limitación a la resección y, si bien se puede considerar un parámetro cuyo análisis adolece de cierta subjetividad a la hora de efectuar un análisis retrospectivo, fue un criterio generalizado entre los cirujanos que operaron a los pacientes, todos pertenecientes a un mismo servicio, con una cierta uniformidad de criterios.
Aun así, se hace preciso reseñar que es difícil en un estudio retrospectivo discernir si, además de una necrosis intestinal extensa, en la decisión del cirujano de no resecar influyeron otros factores como la edad, la comorbilidad añadida o la situación hemodinámica intraoperatoria del paciente. Solamente en un análisis prospectivo se podría valorar adecuadamente tanto el factor cirujano como el resto de los condicionantes mencionados, lo que constituye una de las limitaciones obvias de este estudio.
No obstante, un estudio detallado de los parámetros preoperatorios nos podría poner de relieve datos que podrían indicar que, efectivamente, se produce una necrosis masiva. Evidentemente esta circunstancia sería únicamente aplicable a los pacientes que no se van a beneficiar de medidas agresivas como una intervención quirúrgica acompañada o no de extensas resecciones intestinales, es decir, los enfermos de edad avanzada, en mala situación clínica o con importante deterioro general. No cabe plantearse esta situación en pacientes relativamente jóvenes. De hecho, en nuestro estudio, los parámetros que se relacionaron significativamente en el análisis bivariable con la necrosis masiva intestinal fácilmente se identificaban con el perfil del paciente muy anciano, cardiópata, en una situación clínica precaria (shock, hemoconcentración y acidosis), datos que se imbrican también con un paciente tipo de isquemia mesentérica aguda de mal pronóstico.
La media de edad de nuestros pacientes (71,86 años) se correspondía con la esperada, pues se trata de una afección eminentemente senil12. La senectud, además de ser un factor de riesgo para la isquemia mesentérica, repercute en el pronóstico de la enfermedad6,7. El estudio de Park et al7 encuentra asociación estadísticamente significativa entre la supervivencia de los pacientes y la edad menor de 60 años. Esos autores concluyen que los pacientes con edad avanzada en los que no se ha realizado resección intestinal y aquellos con isquemia no oclusiva presentan las mayores tasas de mortalidad. En otro estudio13 basado en autopsias, se objetivó que la incidencia de mortalidad se incrementó exponencialmente y de forma muy significativa con la edad, tanto en varones como mujeres. En nuestro caso, aunque la edad sí apareció como un factor relacionado con necrosis masiva en el análisis bivariable, no fue significativo en el análisis multivariable.
En relación con los hallazgos clínicos, es reseñable que en nuestra serie la evidencia de una exploración física con signos de irritación peritoneal no se relacionara de forma estadísticamente significativa con la necrosis masiva, pues ha sido identificado como factor independiente de mortalidad de isquemia mesentérica aguda en la literatura8. En cambio, la situación clínica de shock al inicio del cuadro sí respondió a estas expectativas, comportándose no sólo como factor independiente de mortalidad de isquemia mesentérica aguda, sino también como factor pronóstico de necrosis masiva. Los pacientes en shock presentaron 3-4 veces más posibilidad de presentar una isquemia extensa que los pacientes sin criterios de shock.
Haciendo referencia a los parámetros del laboratorio, se ha considerado que la aparición de leucocitosis muy elevada y hemoconcentración constituyen un signo tardío de necrosis intestinal6. No hemos podido constatar esta relación con la cifra de leucocitos, sí con la hemoconcentración. Cabe destacar que en nuestro estudio la hiperamilasemia se identificó como factor predictivo independiente de necrosis masiva en el análisis multivariable. En diversos estudios la hiperamilasemia aislada ha sido considerada tanto un parámetro inespecífico14 como un factor pronóstico de mortalidad operatoria, si bien sólo en el análisis bivariable15. Nosotros consideramos que la determinación de la amilasa en sangre debe constituir un parámetro básico e imprescindible en la batería bioquímica de estos pacientes, al menos para valorar la extensión de la necrosis.
En cuanto a los valores de creatincinasa en suero, paradójicamente no se relacionaron con la extensión y la gravedad de la isquemia mesentérica aguda. Este parámetro teóricamente mide daño isquémico tisular16, como ocurre en el infarto cardíaco o tras cirugía vascular con isquemia de miembros y otras localizaciones.
Con base en estudios experimentales, se han descrito diversos marcadores de lesión intestinal objetivables mediante técnicas de laboratorio que pudieran reflejar un estado de isquemia avanzada con afección transmural e infarto3, pero su aplicación clínica aún se encuentra por determinar.
Cabría señalar que aspectos como los antecedentes de cardiopatía o signos de peritonismo17, que son datos de mal pronóstico de isquemia mesentérica aguda, no aparezcan en nuestro estudio como significativos de necrosis masiva.
En lo que concierne al tiempo de espera hasta la intervención quirúrgica, algunos autores han reflejado que un espacio de más de 12 h tras el diagnóstico presenta implicaciones pronósticas negativas en la supervivencia del paciente3. Y es que frecuentemente la clínica es larvada y los hallazgos iniciales son inespecíficos, de manera que cuando se manifiesta más claramente suele ser cuando la enfermedad está avanzada, con pocas probabilidades de tratamiento satisfactorio4,18. Sin embargo, en nuestro estudio los diferentes periodos de espera no se mostraron como factores pronósticos respecto a la necrosis avanzada. Autores como Yasuhara et al15, en pacientes con isquemia avanzada y síndrome de respuesta inflamatoria sistémica (SIRS), tampoco obtienen la duración de los síntomas como factor pronóstico determinante.
¿Cabría considerar, entonces, en algún determinado momento o circunstancia contraindicada una laparotomía en un paciente anciano y debilitado al que se ha diagnosticado una isquemia mesentérica por arteriografía o tomografía computarizada? En una población no seleccionada, la mortalidad asociada a la resección intestinal amplia es considerable (31-65%)19-21, con un número de complicaciones no inferior al 80%21. Uno de cada 4 pacientes requerirá reintervención precoz y los supervivientes, aproximadamente la mitad, presentarán estancias hospitalarias de meses. Los pacientes que sobreviven a tal proceso presentan gran número de complicaciones y aproximadamente el 20% requerirá nutrición parenteral domiciliaria19. Estos resultados, aplicados a pacientes de muy avanzada edad y en situación precaria previa por múltiples enfermedades de base, podrían ya hacer suponer que las posibilidades de supervivencia de este segmento poblacional van a ser muy escasas o nulas. Pero pensamos, al igual que Char et al22, que el manejo de forma conservadora con tratamiento de soporte en pacientes muy ancianos y debilitados debe ser considerado caso por caso pues, aunque las perspectivas para tales pacientes son fatales, es posible algún caso de supervivencia23. La edad, per se, no debe ser considerada un factor limitante. Probablemente el principal factor a tener en cuenta debería ser la extensión de la necrosis.
Con las limitaciones propias de los estudios retrospectivos y la consideración de que estos hallazgos deben ser interpretados con cautela, nuestros resultados indican que la tríada shock, hemoconcentración e hiperamilasemia constituye un buen predictor de necrosis masiva, y se debería tener en consideración a la hora de indicar cirugía y/o medidas agresivas en pacientes seleccionados ancianos y muy debilitados.
Correspondencia: Dra. M.A. Acosta Mérida.
Escritor Secundino Delgado, 8. 35018 Las Mesas. Tamaraceite. Las Palmas. España.
Correo electrónico: jmargom@telefonica.net
Manuscrito recibido el 3-7-2006 y aceptado el 21-11-2006.