El objetivo del estudio ha sido evaluar factores preoperatorios relacionados con remisión de la diabetes y pérdida de peso tras cirugía de banda gástrica ajustable por vía laparoscópica.
Meterial y métodosSe incluye una cohorte retrospectiva de 95 pacientes a los que se colocó banda gástrica ajustable. Se realizó un estudio preliminar descriptivo de factores pronósticos mediante el modelo de regresión logística con SPSS 17.0. Las variables independientes fueron edad, sexo, índice de masa corporal (IMC), estado de diabetes y grado de obesidad; las variables dependientes fueron proporción de peso perdido, variación del diabetes status score y porcentajes de variación en la glucemia basal y en la hemoglobina glucosilada.
ResultadosLas variables que presentaron relación estadísticamente significativa con los porcentajes de variación en la glucemia basal y en la hemoglobina glucosilada fueron: el grado de obesidad durante el primer año y el estado preoperatorio de diabetes respectivamente. El análisis de las necesidades de tratamiento antidiabético mediante el diabetes status score modificado señala al IMC preoperatorio, la edad y el sexo como factores predictores significativos.
ConclusionesEn pacientes intervenidos de cirugía con banda gástrica la pérdida de peso contribuye a mejorar la sensibilidad a insulina. Esta mejoría del metabolismo glucídico se ve influida por factores tales como el sexo, la edad, el tratamiento insulínico, el tiempo de evolución de la diabetes y el grado de obesidad preoperatorio.
The aim of the study was to evaluate preoperative factors associated with remission of diabetes and weight loss after laparoscopic gastric band surgery.
Material and methodsA retrospective cohort of 95 patients who had an adjustable gastric band placed were included. A preliminary descriptive study of prognostic factors was performed using the logistic regression model with SPSS 17.0. The independent variables were age, sex, body mass index (BMI), diabetes status and degree of obesity; dependent variables were the proportion of weight loss, change in diabetes status score and percent changes in fasting sugar and glycosylated hemoglobin.
ResultsThe variables that were significantly associated with the percentage of changes in fasting blood sugar and glycated hemoglobin were: the degree of obesity in the first year; preoperative and diabetes status respectively. The analysis of the need for antidiabetic treatment using the modified diabetes status score showed preoperative BMI, age and gender as significant predictors.
ConclusionsIn patients undergoing gastric band surgery, weight loss is the fundamental mechanism by which insulin sensitivity increases. This improvement in glucose metabolism is influenced by factors such as sex, age, insulin treatment, duration of diabetes and degree of preoperative obesity.
La diabetes es una de las principales enfermedades que afectan a la salud, calidad de vida y la supervivencia de las personas obesas1. Actualmente es considerada como una pandemia con 240 millones de personas afectadas, cifra que en los próximos 15 años se espera que aumente a 380 millones en todo el mundo2. Aunque la diabetes es una condición prevalente en los pacientes obesos mórbidos, existen pocos trabajos que analicen los factores pronósticos de mejora en el metabolismo del paciente diabético.
Mientras que en cirugía bariátrica malabsortiva o mixta se ha sugerido la participación de cambios en las hormonas gastrointestinales, el efecto antidiabético de la cirugía de banda gástrica parece deberse a la pérdida de peso. Esta pérdida de peso reduce el contenido de grasa, lo que disminuye mediadores inflamatorios y favorece la sensibilidad a la insulina3.
Los factores pronósticos y mecanismos fisiológicos que intervienen en la resolución de la diabetes ligada a la cirugía bariátrica no son tan bien conocidos como los que determinan la pérdida de peso. Esto es en parte debido a los distintos criterios utilizados para definir la resolución de la diabetes4. Recientemente la American Diabetes Association (ADA) ha definido la remisión completa como HbA1c< 6%, glucemia basal<100mg/dl y ausencia de tratamiento farmacológico de al menos un año de evolución5.
El propósito de este estudio es identificar aquellos factores preoperatorios que sirvan para predecir pérdida de peso y optimización del metabolismo glucídico en pacientes obesos tratados mediante cirugía de banda gástrica ajustable.
Material y métodosPresentamos un estudio retrospectivo y descriptivo de los pacientes intervenidos de cirugía bariátrica en el Hospital Sierrallana desde julio del 2009 hasta julio del 2013. Todos los pacientes siguieron el mismo protocolo preoperatorio y fueron evaluados por un equipo multidisciplinario (endocrinólogo, dietista, cirujano bariátrico, anestesista, psiquiatra, digestólogo y cardiólogo). Se indicó una dieta hipocalórica hiperproteica previa a la cirugía. En todos los casos se realizó cirugía de banda gástrica ajustable siguiendo las indicaciones quirúrgicas de las guías del National Institute of Health6 y empleando el sistema Lap Band colocado por vía «pars flácida».
Todos los pacientes fueron incluidos en el mismo protocolo de seguimiento postoperatorio. A las 12h de la intervención se inició la dieta oral líquida. A las 24h de iniciar la dieta, en los casos en los que no existieron complicaciones, se dio el alta hospitalaria. Los pacientes fueron seguidos por endocrinólogo, la dietista y el cirujano bariátrico a la semana, al mes, 3 meses y, posteriormente, cada 6 meses.
Se analizaron variables demográficas, grado de obesidad y estado de diabetes. Durante el seguimiento posterior a la intervención se consideraron proporción de pérdida de peso, glucemia basal, HbA1c y diabetes status score. Dado que el mecanismo esencial sobre la diabetes en cirugía de banda gástrica es la pérdida de peso, esta es estudiada como variable respuesta. Para ello empleamos el porcentaje de pérdida de sobrepeso (SPP) con el valor de corte del 50%. Así mismo, consideramos como variables respuesta los criterios que la ADA4 ha utilizado para definir la remisión completa de la diabetes (HbA1c, glucemia basal y ausencia de tratamiento farmacológico) para un análisis desglosado de la influencia de los factores predictivos.
Para el análisis del tratamiento antidiabético se ha empleado la versión del diabetes status score modificada por Demaria et al.7,8. Este sistema de puntuación de 6 puntos asigna un valor numérico de 0 a 5 para cuantificar objetivamente la gravedad de la enfermedad. Un valor de 0 indica que no hay síntomas de diabetes; 1, alteración del glucemia en ayunas; 2, diabetes controlada con antidiabéticos orales, y 3, diabetes controlada con insulina; 4, la diabetes controlada con insulina y antidiabéticos orales, y 5, diabetes con complicaciones graves8. Para el propósito de este estudio se consideraron descensos en >1 punto sobre el score inicial preoperatorio durante los 3 primeros años de seguimiento.
Los resultados se analizaron con el programa SPSS software estadístico 17.0 (SPSS Inc., Chicago, IL, EE. UU.) y se efectuaron modelos de regresión logística para cada una de las variables respuesta. Los datos se expresaron como media±(desviación estándar) o mediana (rango). El test Chi-cuadrado y la prueba exacta de Fisher se utilizaron para los datos demográficos categóricos, t de Student no pareado y ANOVA con test post hoc de Scheffe para variables cuantitativas. Los resultados se consideraron significativos si p<0,05.
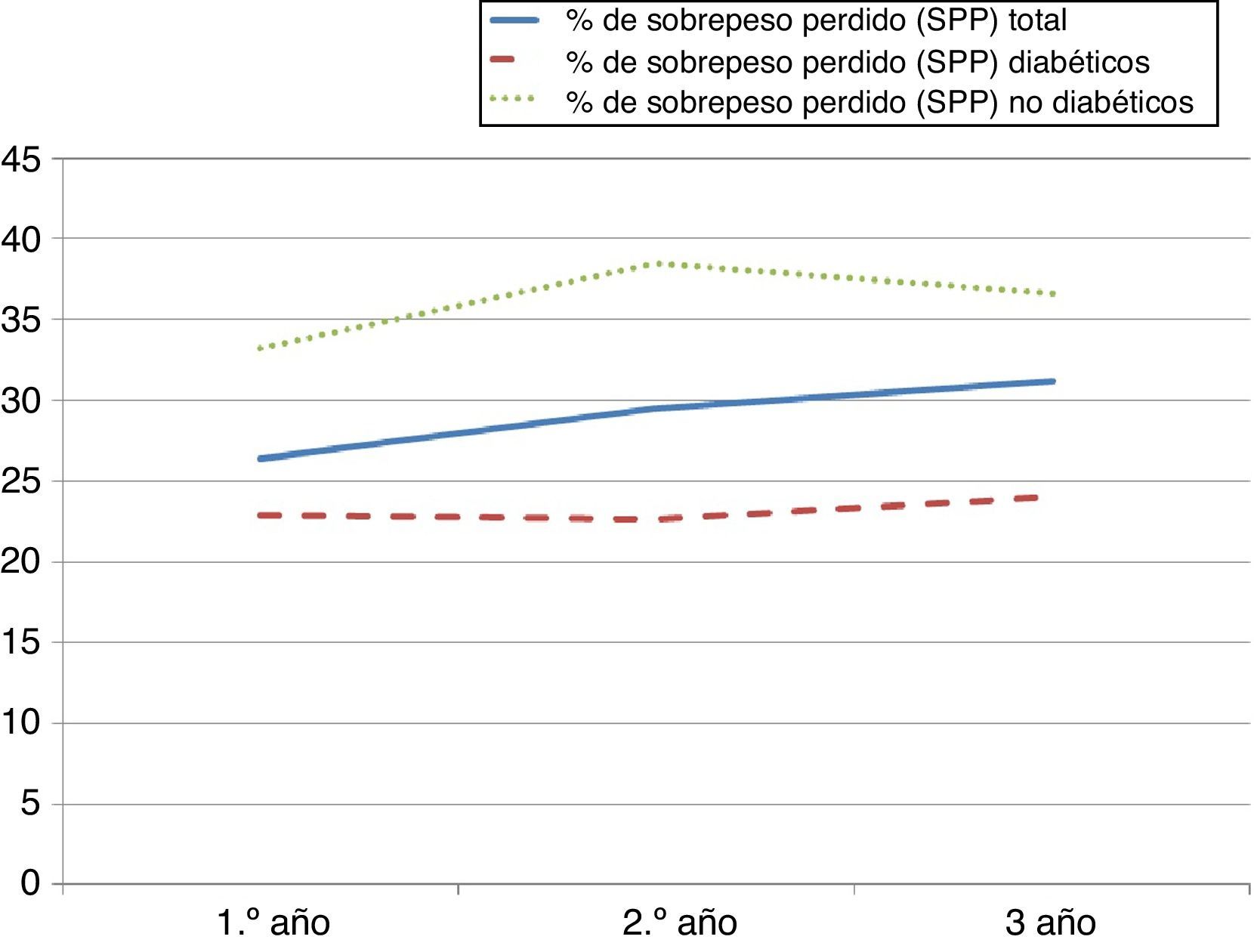
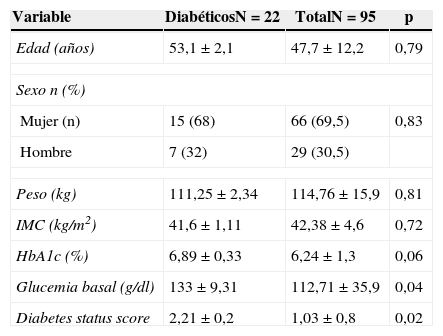
ResultadosCaracterísticas poblacionalesDurante el período comprendido entre julio del 2009 y julio del 2013 se presentaron un total de 95 pacientes con obesidad patológica; 66 (69,5%) mujeres y 29 (30,5%) hombres con una media de edad de 47,71±12,2 años (rango, 19-70) en el momento de la cirugía. El índice de masa coporal (IMC) medio era de 42,38±4,6kg/m2, predominando los obesos mórbidos 58 (63%) y la obesidad tipo II 29 (31%) sobre otros grados de obesidad. La mediana de seguimiento en nuestros pacientes fue de 2 años y 3 meses (rango de 1 a 4 años). La media de glucemias basales de toda la muestra fue de 112,71±35,9mg/dl; de hemoglobina glucosilada 6,24±1,3% y de diabetes status score 1,03±0,8 (vertabla 1). De todos ellos, 22 estaban diagnosticados de DM2 antes de la intervención (12 de ellos con más de 5 años de evolución desde su diagnóstico). En este grupo, la glucemia basal media fue de 133,34±9,3mg/dl; la hemoglobina glucosilada de 6,89±0,3% y el diabetes status score fue 2,21±0,2 (13 pacientes tomaban antidiabéticos orales, 4 insulina y 2 pacientes tomaban ambos, el resto de sujetos no tomaban tratamiento específico para su diabetes).
Características demográficas preoperatorias en el grupo de diabéticos respecto del total muestral
| Variable | DiabéticosN=22 | TotalN=95 | p |
|---|---|---|---|
| Edad (años) | 53,1 ± 2,1 | 47,7±12,2 | 0,79 |
| Sexo n (%) | |||
| Mujer (n) | 15 (68) | 66 (69,5) | 0,83 |
| Hombre | 7 (32) | 29 (30,5) | |
| Peso (kg) | 111,25±2,34 | 114,76±15,9 | 0,81 |
| IMC (kg/m2) | 41,6 ± 1,11 | 42,38±4,6 | 0,72 |
| HbA1c (%) | 6,89±0,33 | 6,24±1,3 | 0,06 |
| Glucemia basal (g/dl) | 133±9,31 | 112,71±35,9 | 0,04 |
| Diabetes status score | 2,21±0,2 | 1,03±0,8 | 0,02 |
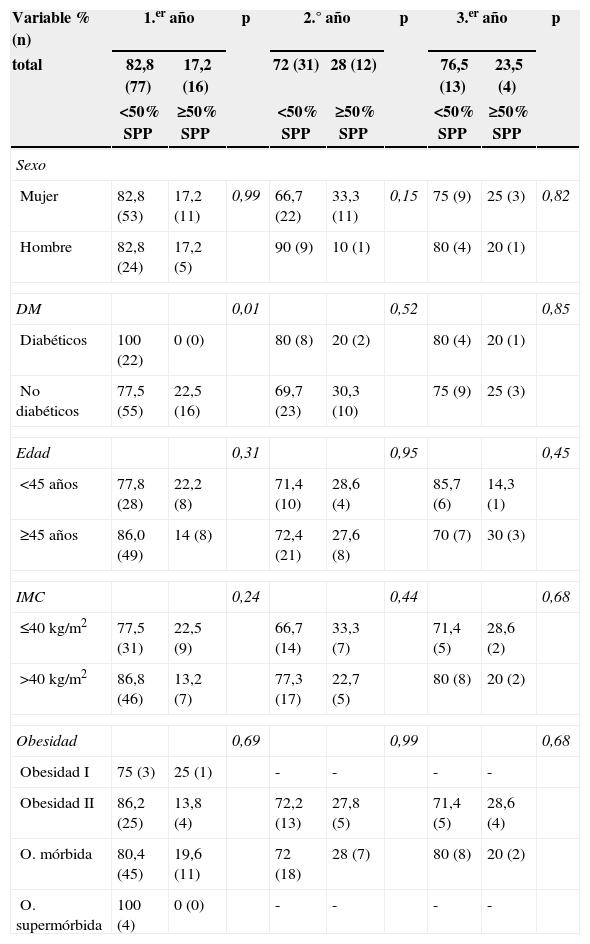
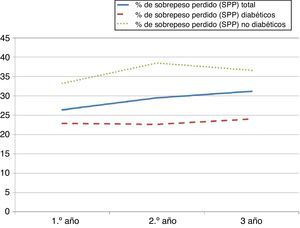
La media del SPP durante el primer año fue 26,40±4,8%, de 29,50±5,9% durante el segundo y 31,14±5,5% en el tercer año (verfig. 1). De los factores estudiados solo el estado preoperatorio de diabetes muestra una relación estadísticamente significativa con el SPP durante el primer año de la cirugía (p=0,042; odds ratio [OR]=0,77; intervalo de confianza [IC] del 95%: 0,68-0,88). Durante el segundo y tercer años la proporción de SPP continúa siendo mayor en los no diabéticos, pero sin alcanzar un resultado estadísticamente significativo (vertabla 2).
Factores asociados a porcentaje de sobrepeso perdido
| Variable % (n) | 1.er año | p | 2.° año | p | 3.er año | p | |||
|---|---|---|---|---|---|---|---|---|---|
| total | 82,8 (77) | 17,2 (16) | 72 (31) | 28 (12) | 76,5 (13) | 23,5 (4) | |||
| <50% SPP | ≥50% SPP | <50% SPP | ≥50% SPP | <50% SPP | ≥50% SPP | ||||
| Sexo | |||||||||
| Mujer | 82,8 (53) | 17,2 (11) | 0,99 | 66,7 (22) | 33,3 (11) | 0,15 | 75 (9) | 25 (3) | 0,82 |
| Hombre | 82,8 (24) | 17,2 (5) | 90 (9) | 10 (1) | 80 (4) | 20 (1) | |||
| DM | 0,01 | 0,52 | 0,85 | ||||||
| Diabéticos | 100 (22) | 0 (0) | 80 (8) | 20 (2) | 80 (4) | 20 (1) | |||
| No diabéticos | 77,5 (55) | 22,5 (16) | 69,7 (23) | 30,3 (10) | 75 (9) | 25 (3) | |||
| Edad | 0,31 | 0,95 | 0,45 | ||||||
| <45 años | 77,8 (28) | 22,2 (8) | 71,4 (10) | 28,6 (4) | 85,7 (6) | 14,3 (1) | |||
| ≥45 años | 86,0 (49) | 14 (8) | 72,4 (21) | 27,6 (8) | 70 (7) | 30 (3) | |||
| IMC | 0,24 | 0,44 | 0,68 | ||||||
| ≤40kg/m2 | 77,5 (31) | 22,5 (9) | 66,7 (14) | 33,3 (7) | 71,4 (5) | 28,6 (2) | |||
| >40kg/m2 | 86,8 (46) | 13,2 (7) | 77,3 (17) | 22,7 (5) | 80 (8) | 20 (2) | |||
| Obesidad | 0,69 | 0,99 | 0,68 | ||||||
| Obesidad I | 75 (3) | 25 (1) | - | - | - | - | |||
| Obesidad II | 86,2 (25) | 13,8 (4) | 72,2 (13) | 27,8 (5) | 71,4 (5) | 28,6 (4) | |||
| O. mórbida | 80,4 (45) | 19,6 (11) | 72 (18) | 28 (7) | 80 (8) | 20 (2) | |||
| O. supermórbida | 100 (4) | 0 (0) | - | - | - | - | |||
Análisis bivariado con test de la Chi-cuadrado (o exacto de Fisher). Se ha categorizado la proporción de sobrepeso perdido (SPP) con el valor de corte del 50%.
DM: diabetes mellitus; IMC: índice de masa corporal; O: obesidad; Obesidad I: IMC 30-34,9; Obesidad II: IMC 35-39,9; Obesidad mórbida: IMC 40-49,9; Obesidad supermórbida: IMC >50; SPP: porcentaje de pérdida de sobrepeso.
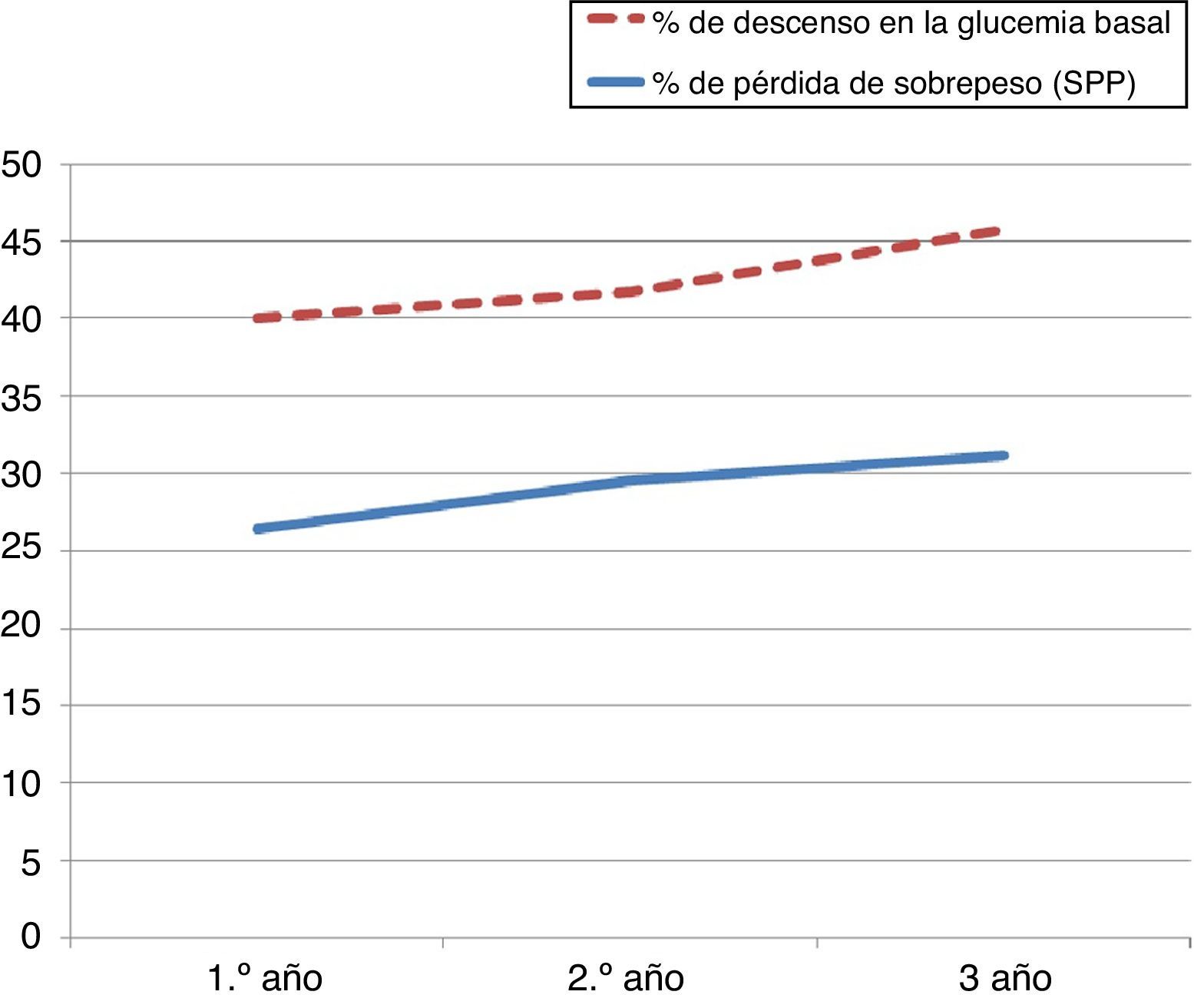
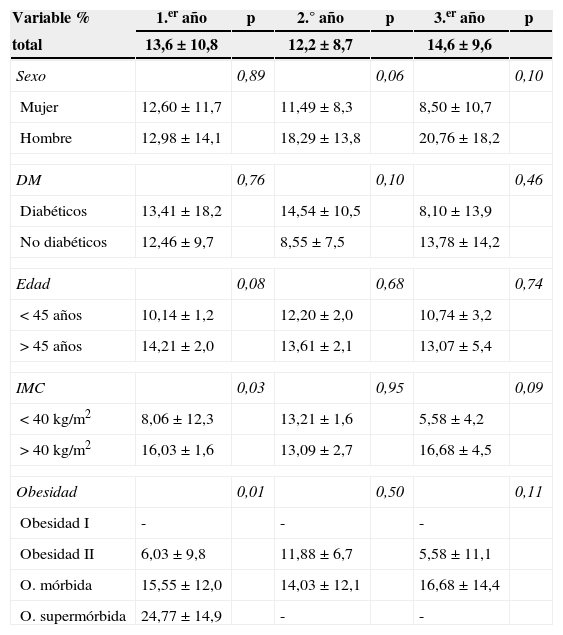
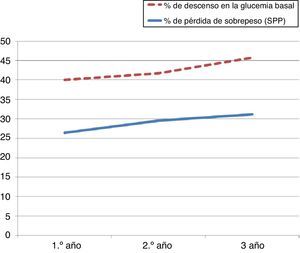
El porcentaje de descenso de la glucemia basal postoperatoria fue de 13,6±11, 12,2±9 y 14,6±9,6% durante el primer, segundo y tercer años respectivamente. Como se muestra en la tabla 3, se ve influido por el grado de obesidad durante el primer año de seguimiento (p=0,01). Sin embargo, esta asociación estadística del análisis bivariado no se confirma mediante regresión logística (p=0,31; OR=1,27).
Factores pronósticos de la variación en la glucemia basal
| Variable % | 1.er año | p | 2.° año | p | 3.er año | p |
|---|---|---|---|---|---|---|
| total | 13,6±10,8 | 12,2±8,7 | 14,6±9,6 | |||
| Sexo | 0,89 | 0,06 | 0,10 | |||
| Mujer | 12,60±11,7 | 11,49±8,3 | 8,50±10,7 | |||
| Hombre | 12,98±14,1 | 18,29±13,8 | 20,76±18,2 | |||
| DM | 0,76 | 0,10 | 0,46 | |||
| Diabéticos | 13,41±18,2 | 14,54±10,5 | 8,10±13,9 | |||
| No diabéticos | 12,46±9,7 | 8,55±7,5 | 13,78±14,2 | |||
| Edad | 0,08 | 0,68 | 0,74 | |||
| < 45 años | 10,14±1,2 | 12,20±2,0 | 10,74±3,2 | |||
| > 45 años | 14,21±2,0 | 13,61±2,1 | 13,07±5,4 | |||
| IMC | 0,03 | 0,95 | 0,09 | |||
| < 40kg/m2 | 8,06±12,3 | 13,21±1,6 | 5,58±4,2 | |||
| > 40kg/m2 | 16,03±1,6 | 13,09±2,7 | 16,68±4,5 | |||
| Obesidad | 0,01 | 0,50 | 0,11 | |||
| Obesidad I | - | - | - | |||
| Obesidad II | 6,03±9,8 | 11,88±6,7 | 5,58±11,1 | |||
| O. mórbida | 15,55±12,0 | 14,03±12,1 | 16,68±14,4 | |||
| O. supermórbida | 24,77±14,9 | - | - | |||
Análisis bivariado con T test (o ANOVA).
DM: diabetes mellitus; IMC: índice de masa corporal; O: obesidad; Obesidad I: IMC 30-34,9; Obesidad II: IMC 35-39,9; Obesidad mórbida: IMC 40-49,9; Obesidad supermórbida: IMC >50.
Sí se comprueba la influencia de la pérdida de sobrepeso en la variación de las glucemias basales (p=0,008) (r=0,289), como se muestra en la figura 2.
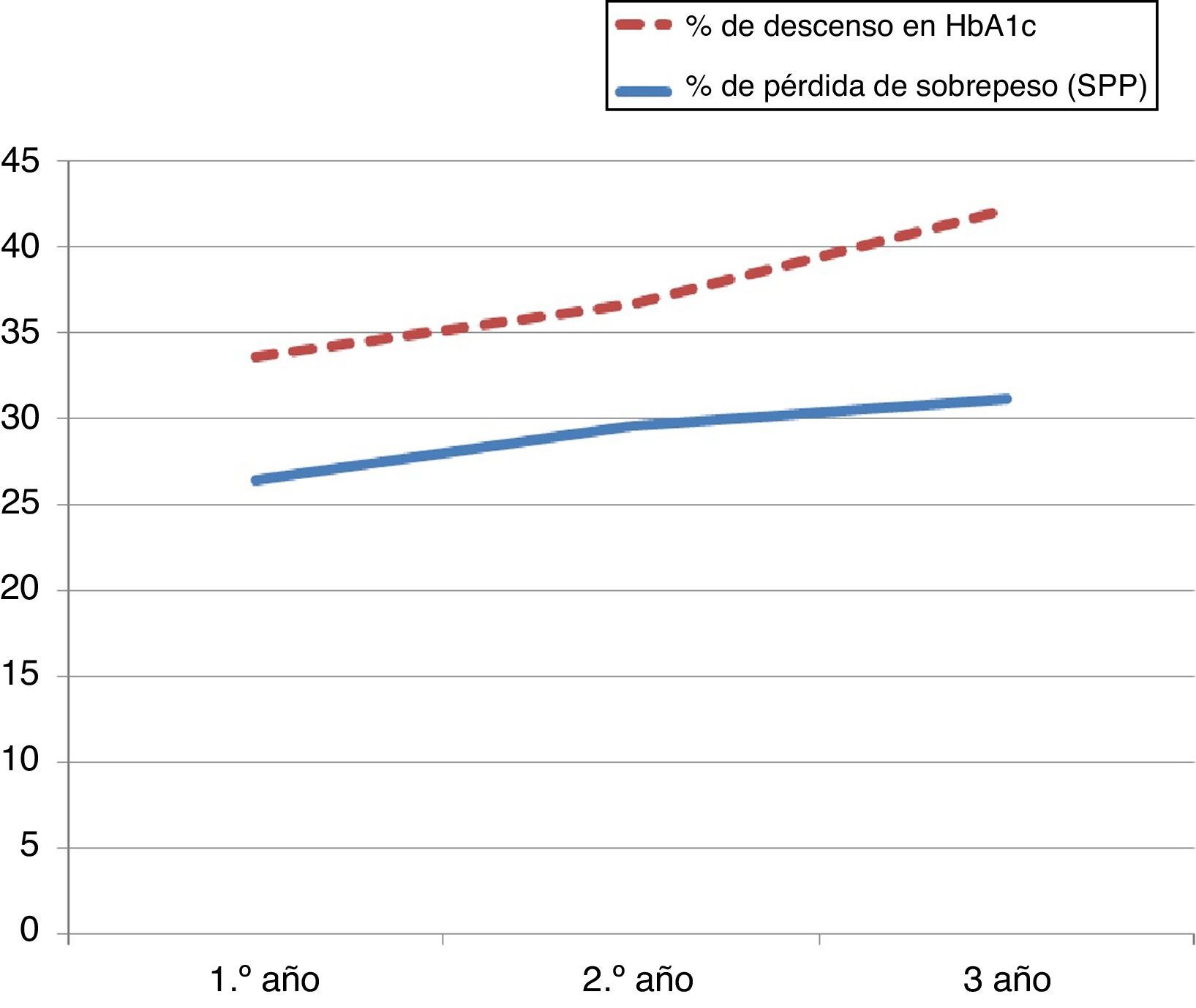
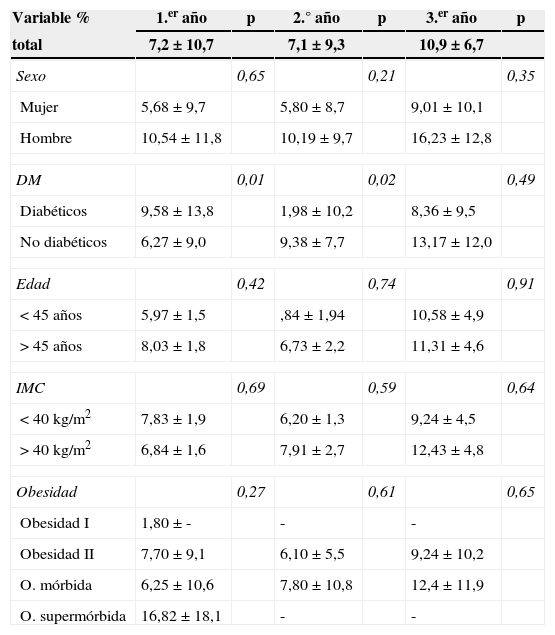
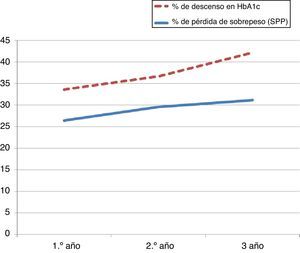
La variación total de la HbA1c fue del 7,2±10% el primer año y del 7,1±9,3 y 10,9±6,7% en el segundo y tercer años, respectivamente. El estado preoperatorio de diabetes se considera un factor de menor variación de la hemoglobina glucosilada postoperatoria respecto de la preoperatoria durante el segundo año de seguimiento. Este hallazgo del estudio bivariado reflejado en la tabla 4 no ha podido ser ratificado con regresión logística (p=0,07; OR=0,67).
Factores pronósticos de la variación en la HbA1c
| Variable % | 1.er año | p | 2.° año | p | 3.er año | p |
|---|---|---|---|---|---|---|
| total | 7,2±10,7 | 7,1±9,3 | 10,9±6,7 | |||
| Sexo | 0,65 | 0,21 | 0,35 | |||
| Mujer | 5,68±9,7 | 5,80±8,7 | 9,01±10,1 | |||
| Hombre | 10,54±11,8 | 10,19±9,7 | 16,23±12,8 | |||
| DM | 0,01 | 0,02 | 0,49 | |||
| Diabéticos | 9,58±13,8 | 1,98±10,2 | 8,36±9,5 | |||
| No diabéticos | 6,27±9,0 | 9,38±7,7 | 13,17±12,0 | |||
| Edad | 0,42 | 0,74 | 0,91 | |||
| < 45 años | 5,97±1,5 | ,84±1,94 | 10,58±4,9 | |||
| > 45 años | 8,03±1,8 | 6,73±2,2 | 11,31±4,6 | |||
| IMC | 0,69 | 0,59 | 0,64 | |||
| < 40kg/m2 | 7,83±1,9 | 6,20±1,3 | 9,24±4,5 | |||
| > 40kg/m2 | 6,84±1,6 | 7,91±2,7 | 12,43±4,8 | |||
| Obesidad | 0,27 | 0,61 | 0,65 | |||
| Obesidad I | 1,80 ± - | - | - | |||
| Obesidad II | 7,70±9,1 | 6,10±5,5 | 9,24±10,2 | |||
| O. mórbida | 6,25±10,6 | 7,80±10,8 | 12,4±11,9 | |||
| O. supermórbida | 16,82±18,1 | - | - | |||
Análisis bivariado con T test (o ANOVA).
DM: diabetes mellitus; IMC: índice de masa corporal; O.: obesidad; Obesidad I: IMC 30-34,9; Obesidad II: IMC 35-39,9; Obesidad mórbida: IMC 40-49,9; Obesidad supermórbida: IMC >50.
El análisis de la pérdida de peso sobre las variaciones en la hemoglobina glucosilada pone de manifiesto la influencia de esta (p=0,021) (r=0,188), como se muestra en la figura 3.
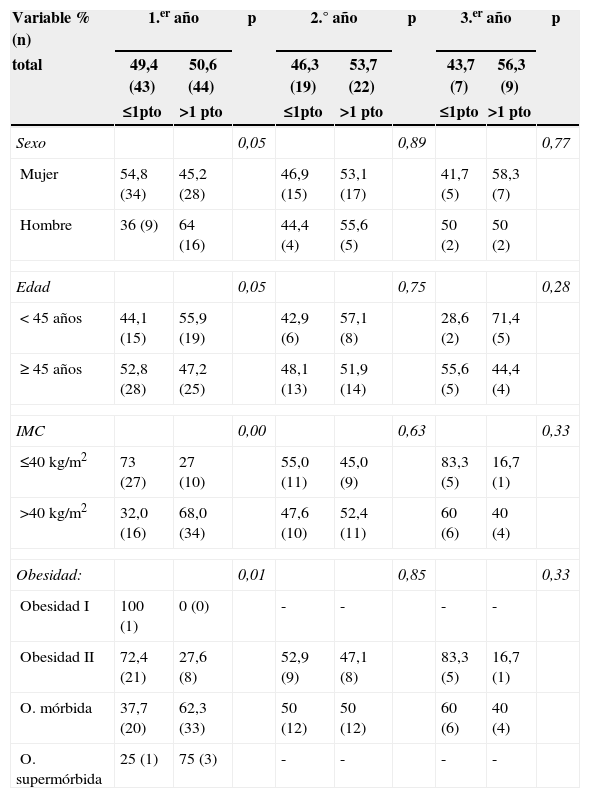
El análisis de las necesidades de tratamiento antidiabético mediante el diabetes status score modificado señala al sexo, edad, grado de obesidad e IMC preoperatorios como factores predictores estadísticamente significativos (vertabla 5). Al finalizar el primer año de seguimiento el 61% de nuestros pacientes había experimentado una mejoría de su status score y el 29,4% había abandonado el tratamiento antidiabético. Durante el seguimiento los diabéticos con menos de 5 años de evolución descendieron de media un punto en el status score, mientras que los que presentaban una diabetes con más de 5 años de evolución bajaron 0,80±0,3 puntos de media en el primer año (p=0,001) y 0,14±0,4 puntos en el segundo (p=0,078).
Factores asociados a mejoría en el diabetes status score
| Variable % (n) | 1.er año | p | 2.° año | p | 3.er año | p | |||
|---|---|---|---|---|---|---|---|---|---|
| total | 49,4 (43) | 50,6 (44) | 46,3 (19) | 53,7 (22) | 43,7 (7) | 56,3 (9) | |||
| ≤1pto | >1 pto | ≤1pto | >1 pto | ≤1pto | >1 pto | ||||
| Sexo | 0,05 | 0,89 | 0,77 | ||||||
| Mujer | 54,8 (34) | 45,2 (28) | 46,9 (15) | 53,1 (17) | 41,7 (5) | 58,3 (7) | |||
| Hombre | 36 (9) | 64 (16) | 44,4 (4) | 55,6 (5) | 50 (2) | 50 (2) | |||
| Edad | 0,05 | 0,75 | 0,28 | ||||||
| < 45 años | 44,1 (15) | 55,9 (19) | 42,9 (6) | 57,1 (8) | 28,6 (2) | 71,4 (5) | |||
| ≥ 45 años | 52,8 (28) | 47,2 (25) | 48,1 (13) | 51,9 (14) | 55,6 (5) | 44,4 (4) | |||
| IMC | 0,00 | 0,63 | 0,33 | ||||||
| ≤40kg/m2 | 73 (27) | 27 (10) | 55,0 (11) | 45,0 (9) | 83,3 (5) | 16,7 (1) | |||
| >40kg/m2 | 32,0 (16) | 68,0 (34) | 47,6 (10) | 52,4 (11) | 60 (6) | 40 (4) | |||
| Obesidad: | 0,01 | 0,85 | 0,33 | ||||||
| Obesidad I | 100 (1) | 0 (0) | - | - | - | - | |||
| Obesidad II | 72,4 (21) | 27,6 (8) | 52,9 (9) | 47,1 (8) | 83,3 (5) | 16,7 (1) | |||
| O. mórbida | 37,7 (20) | 62,3 (33) | 50 (12) | 50 (12) | 60 (6) | 40 (4) | |||
| O. supermórbida | 25 (1) | 75 (3) | - | - | - | - | |||
Análisis bivariado con test de la Chi-cuadrado (o exacto de Fisher). Se ha categorizado la variación del diabetes status score según que la diferencia respecto al status preoperatorio sea mayor o menor de 1 punto.
DM: diabetes mellitus; IMC: índice de masa corporal; O.: obesidad; Obesidad I: IMC 30-34,9; Obesidad II: IMC 35-39,9; Obesidad mórbida: IMC 40-49,9; Obesidad supermórbida: IMC >50.
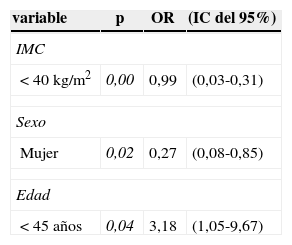
El examen mediante regresión logística binaria apunta al sexo femenino y al IMC <40kg/m2 como factores de menor mejoría (OR: 0,27 y 0,99) mientras que la edad<45 años favorecería la remisión del estatus diabético (OR: 3,18) (ver tabla 6).
Remisión y mejoríaLos resultados en términos de mejorías en la diabetes durante el seguimiento fueron del 17,6% el primer año; segundo año 12,5 y 34% en el tercer año. Las remisiones totales fueron durante el primer año 29,4%; durante el segundo año 34 y 37,5% en el tercer año de seguimiento. Todas ellas se produjeron en pacientes que inicialmente tomaban antidiabéticos orales y en ningún caso entre pacientes tratados con insulina.
DiscusiónLa pérdida de peso es el mecanismo fundamental por el que la cirugía restrictiva aumenta la sensibilidad a insulina. Se ha demostrado que una reducción de peso de al menos el 30% proporciona una mejora significativa o incluso la remisión de la DM9. El mecanismo por el que se produce es el descenso de mediadores inflamatorios que se encuentran crónicamente elevados en los pacientes obesos3. El análisis estadístico de nuestra población confirma la relación obesidad-diabetes al mostrar, por una parte, que los pacientes con mayor obesidad obtienen mejoras mayores en su metabolismo glucídico y, por otra parte, la circunstancia señalada por otros autores10 de que los pacientes diabéticos tienden a una menor pérdida ponderal.
Dentro de los predictores examinados, para algunos autores el sexo masculino sería un factor favorable a la remisión de la diabetes. Pese a que esto no ha sido demostrado consistentemente en todos los estudios11, nosotros sí señalamos una tendencia positiva en el descenso de las glucemias basales y hemoglobinas glucosiladas asociada al género masculino.
Como queda patente en el presente trabajo, la edad es un factor predictivo desfavorable a la resolución de diabetes. Esto parece deberse a que una mayor edad se asocia a mayor progresión del deterioro de las células beta del páncreas. Dicho deterioro alcanza un cierto punto crítico a partir del cual la pérdida de peso por sí misma no produce mejorías significativas del metabolismo glucídico12.
Existe una amplia bibliografía que señala resultados de remisión de diabetes con cirugía de banda gástrica en torno al 50%13–16. Los criterios que se han utilizado en distintos estudios son heterogéneos lo que dificulta su comparación. Keogh et al.15 señalan una tasa de remisión del 16% entendida como HbA1c<6,5% en ausencia de tratamiento. Por otra parte Dixon et al.14,16 en una reciente revisión sistemática señalan tasas de remisión que van desde un 53 a un 70%. Sin embargo hay pocos estudios que arrojen resultados fiables desde que la ADA definiera los conceptos de remisión parcial, completa, prolongada y mejoría. En el presente trabajo obtuvimos tasas de mejoría de hasta el 34% y de remisiones totales de hasta el 37,5% en el tercer año.
La duración de la diabetes previa al tratamiento quirúrgico es uno de los factores predictivos negativos más unánimemente señalados en la literatura17–20,12. Aunque no hay acuerdo sobre la duración de la diabetes a partir de la cual esta es más refractaria, hemos constatado que diabéticos con más de 5 años de evolución presentaban mejorías inferiores en su tratamiento antidiabético.
Del mismo modo, el uso de insulina previo a la cirugía se ha asociado a una menor tasa de remisiones11. En nuestro análisis ningún paciente con tratamiento insulínico alcanzó la remisión total, tal vez porque la necesidad de insulinoterapia preoperatoria implica un mayor deterioro previo de las células beta del páncreas4. Este efecto deficitario en la producción de insulina que tienen los pacientes diabéticos se manifiesta en la menor proporción de descensos de HbA1c que alcanzan, comparados con los no diabéticos de nuestro trabajo.
Cabe señalar como limitación del presente trabajo el que se trate de un estudio retrospectivo. Esto dificulta el análisis de información y restringe su extrapolación a la práctica clínica. Sin embargo, a pesar de esta limitación, los resultados de porcentaje de pérdida de peso y remisión de diabetes son cercanos a los obtenidos por algunos estudios prospectivos8.
Dado que la cirugía bariátrica es una cirugía que persigue unos resultados muy concretos en cuanto a pérdida ponderal y mejoras glucémicas, resulta esencial llevar a cabo una adecuada selección de los pacientes. A la vista de nuestros resultados, podemos concluir que con la banda gástrica ajustable la pérdida de peso es el mecanismo fundamental para la optimización de la diabetes. Esta mejoría del metabolismo glucídico se manifiesta clínicamente a través de descensos en la glucemia basal y en la hemoglobina glucosilada, pero especialmente en la reducción de las necesidades de tratamiento. Por este motivo, varones jóvenes con alto IMC obtienen resultados significativamente mejores ante la cirugía de banda gástrica.
No obstante, es necesario corroborar estos resultados con estudios que incluyan un mayor número de pacientes y un seguimiento también mayor, para poder sacar conclusiones con mayor potencia estadística y que sean extrapolables a resultados a largo plazo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.