La existencia de una fístula quistocutánea (FCH) es una complicación extremadamente infrecuente de la hidatidosis1. Solo se han publicado 7 casos hasta 20061–6. Presentamos un paciente con FCH 19 años después de la intervención quirúrgica del quiste hidatídico hepático.
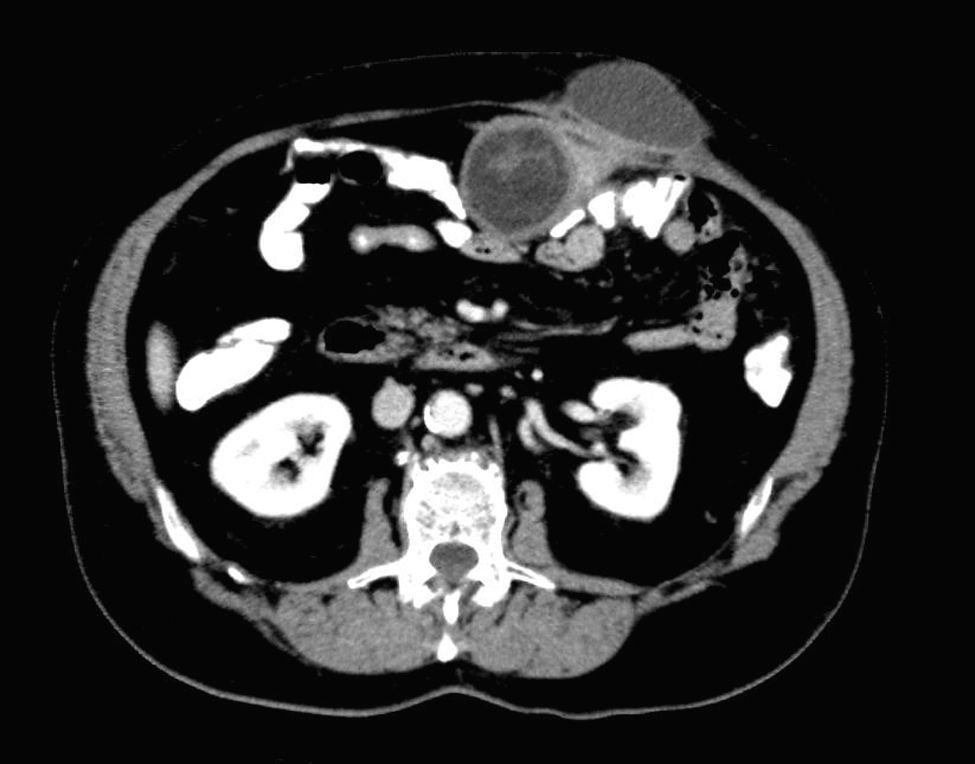
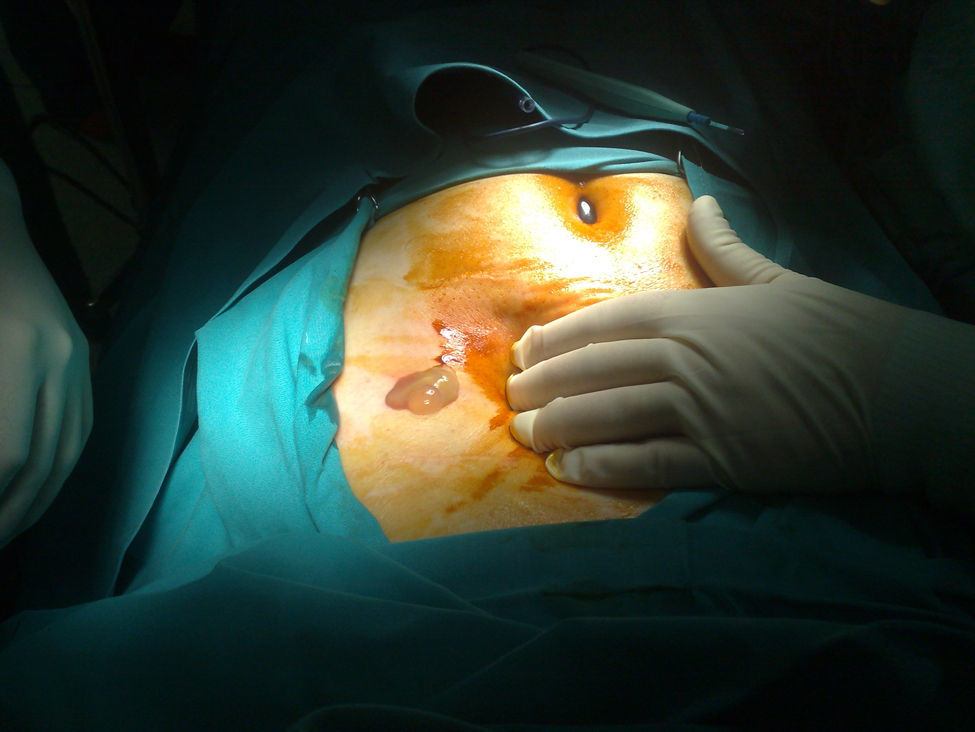
Varón de 76 años, intervenido en 1989 de quiste hidatídico hepático en el sector lateral izquierdo, al que se le había practicado una quistectomía subtotal por incisión subcostal derecha. El paciente se había recuperado favorablemente y no se habían realizado más revisiones. Acudió a consulta 19 años después por autopalpación de una masa dolorosa en el flanco izquierdo. A la exploración, se palpó una lesión dura, móvil, sin signos clínicos de infección, localizada en el plano subcutáneo del hipocondrio izquierdo que coincidía con la salida del drenaje de la cirugía no radical previa. Se solicitó tomografía computarizada (TAC) abdominal (fig. 1) donde se observaron 2 lesiones quísticas septadas, una en el flanco izquierdo en el plano subcutáneo (43×48×29mm), que corresponde a la ya citada, y otra intraabdominal pegada al peritoneo parietal y en contacto con el colon transverso (80×54×52mm), compatibles con recidiva intraabdominal y subcutánea de hidatidosis. Dos días después de realizarse la TAC, consultó porque la lesión se volvió bruscamente eritematosa, y si la comprimía, drenaba por un mínimo orificio líquido turbio, pus y vesículas hijas (fig. 2). En la analítica, solo destacaba una proteína C reactiva de 11,7mg/l y una serología hidatídica positiva (1/10.240UI). Se le intervino por medio de una laparotomía media supraumbilical, y se le practicaron una quistectomía total cerrada del quiste peritoneal íntimamente adherido al colon transverso, y la exéresis del quiste fistulizado, del tejido subcutáneo circundante y de la aponeurosis del recto anterior del abdomen. Ambos quistes parecían contactar, pero no se apreciaba claramente una comunicación entre ambos. Debido a la existencia de un gran defecto aponeurótico y del recto anterior izquierdo, se decidió colocar una malla composite para efectuar el cierre. El postoperatorio transcurrió sin incidencias excepto por una infección de la herida quirúrgica. Al paciente se le administró albendazol durante 3 meses.
La hidatidosis está causada por la larva del género Echinococcus. La enfermedad se considera endémica en determinadas áreas geográficas. Los órganos más frecuentemente afectados son el hígado (50–70%) y el pulmón (20–30%). Otras localizaciones primarias (bazo, riñón, cerebro, etc.) son infrecuentes2,4.
La hidatidosis de partes blandas (tejido subcutáneo, músculo, etc.) es muy rara y habitualmente se presenta en pacientes con hidatidosis diseminadas5. Su diagnóstico clínico es difícil debido a las variadas formas de presentación (quistes uniloculares, multiloculares o lesiones complejas sólidas) que dificultan un correcto diagnóstico radiológico5. La TAC es el mejor método de imagen, ya que, además, permite valorar todos los órganos toracoabdominales6.
Existen 3 escenarios posibles de hidatidosis en el tejido subcutáneo: a) hidatidosis primaria sin afectación de otros órganos, hecho extremadamente infrecuente; b) hidatidosis del tejido subcutáneo en el contexto de una hidatidosis diseminada en varios órganos, pero sin conexión entre los quistes internos y los del tejido subcutáneo, y c) hidatidosis del tejido subcutáneo secundaria a la invasión locorregional de la pared abdominal o torácica desde un quiste interno6. En estos pacientes, el quiste interno se rompe y se expande a través de un pequeño orificio en la pared abdominal, y crea un segundo quiste en el tejido subcutáneo; ambas lesiones adoptan una configuración en reloj de arena. Creemos que en nuestro paciente la fistulización al subcutáneo se favoreció por parte del orificio para situar el drenaje de la primera intervención que rompió la integridad de la pared abdominal.
Los quistes localizados en el tejido subcutáneo y conectados con quistes internos pueden causar excepcionalmente, como el caso que presentamos, una FCH. Solo hemos encontrado 7 casos en la literatura médica internacional1–4. Estos pacientes tenían el quiste primario localizado en el hígado en 3 ocasiones1,3, en 2 casos existía una comunicación hepática-bronquial-cutánea2, en un paciente se localizaba en el diafragma4 y en otro en el bazo2. Todos ellos eran quistes primarios sin intervención quirúrgica previa. Nuestro caso tiene la particularidad de aparecer en un paciente ya intervenido previamente y con una recidiva intraabdominal peritoneal en la zona donde se localizaba el drenaje.
Es llamativo que no hemos encontrado publicada ninguna FCH en pacientes con hidatidosis primaria subcutánea o en quiste no comunicado con otros quistes internos. Una posible explicación podría ser que los quistes hidatídicos subcutáneos aislados no presentan un crecimiento expansivo y, por esto, no fistulizan a la piel. Por el contrario, los conectados con un quiste intraabdominal son lesiones ya complicadas que inicialmente en su crecimiento invaden la pared abdominal por presión, erosión y adherencia, lo que provoca un proceso inflamatorio que produce necrosis y fistulización inicialmente al tejido subcutáneo y, posteriormente, en algunos casos aislados, a la piel2.
La quistectomía total cerrada es el procedimiento quirúrgico de elección en la hidatidosis si es técnicamente factible4. La tasa de recidiva local e intraabdominal es muy inferior a la de las técnicas conservadoras7,8. Nuestro paciente presentó una recidiva intraabdominal tardía con una FCH en el recorrido del drenaje tras una cirugía abierta no radical, lo que nos permite insistir en la necesidad de una cirugía radical, si puede ser cerrada, para evitar complicaciones a corto y a largo plazo en los pacientes con hidatidosis.