Introducción
Las fístulas traqueoesofágicas (FTE) iatrogénicas tras intubación traqueal son lesiones poco habituales. Se estima que su frecuencia oscila entre el 0,3 y el 4% de todos los pacientes intubados y sometidos a ventilación mecá-nica1,2 .
Generalmente, aparecen en enfermos críticos y en su formación se especula que intervienen varios factores de riesgo, entre los cuales posiblemente el más importante sea la hiperpresión en el balón de sellado traqueal3 .
La gravedad de las FTE se debe principalmente al paso del contenido esofágico (saliva, alimentos, reflujo gástrico) a la tráquea y las vías respiratorias distales, lo que producirá infecciones respiratorias de repetición, fallo respiratorio, distrés y posible muerte1 .
El tamaño de la lesión y su localización condicionan la gravedad de la clínica, la urgencia y elección del tratamiento y el pronóstico final4 .
La cirugía es el único tratamiento curativo de las FTE, y los objetivos principales que persigue son el cierre de la fístula y la prevención de su recurrencia.
Presentamos el caso clínico de un paciente con una gran FTE tras una intubación traqueal que precisó intervención por parte de nuestro servicio de cirugía general. Con este motivo, realizamos una revisión de la bibliografía sobre la compleja reparación de este tipo de lesiones.
Caso clínico
Paciente varón de 76 años de edad con los siguientes antecedentes personales: diabetes mellitus tipo 1, hipertensión, bronquitis crónica, insuficiencia renal leve, hipercolesterolemia, arteriopatía periférica, portador de marcapasos bicameral por enfermedad del seno, cardiopatía isquémica e infarto agudo de miocardio.
En julio de 2002 se le realiza una revascularización coronaria (triple pontaje aortocoronario con vena safena). En el séptimo día del postoperatorio el paciente reingresa en la unidad de cuidados intensivos (UCI) por un cuadro de insuficiencia cardíaca congestiva, que precisa intubación orotraqueal, ventilación mecánica e importante apoyo inotrópico.
A partir de entonces se mantiene totalmente dependiente de la ventilación mecánica (repetidos intentos frustrados de extubación), y presenta cuadro de neumonía, sepsis e insuficiencias hepática y renal controlada mediante hemodiálisis. Tras la mejoría de estos cuadros, en el segundo mes de ingreso en la UCI, se realiza traqueostomía.
Seis semanas después comienza con importante fuga aérea peritraqueal, dificultad ventilatoria y aspiración bronquial de contenido, de aspecto gastrointestinal. Los episodios de regurgitación y vómitos biliosos son cada vez más frecuentes.
Ante la sospecha de FTE se lleva a cabo una broncoscopia flexible que demuestra la existencia de granulomas inespecíficos en la tráquea y el paso del broncoscopio al esófago, por lo que es imposible poder determinar la localización de la lesión. La esofagoscopia comprueba la presencia de un amplio orificio fistuloso a 18 cm de la arcada dentaria, donde se observa el tubo de ventilación endotraqueal. La tomografía computarizada (TC) es interpretada con gran dificultad, debido a la presencia de artefactos, y demuestra inespecíficamente un paso de aire de la laringe al esófago superior.
La dificultad del soporte ventilatorio, unida al riesgo de desarrollo de complicaciones pulmonares, agravada por el aumento de la frecuencia de regurgitaciones, plantea el tratamiento quirúrgico del paciente, a pesar de su situación crítica.
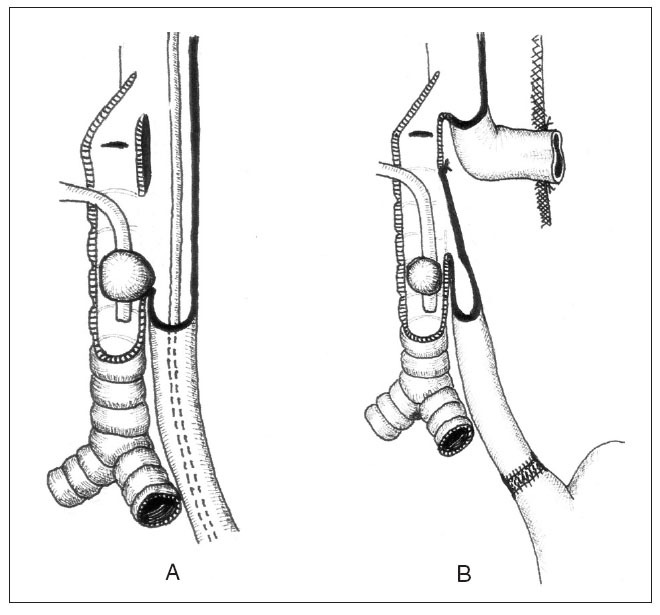
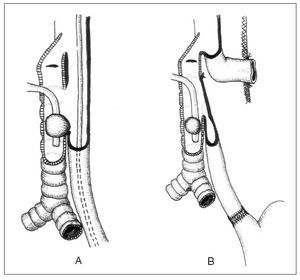
Debido a la alta localización de la lesión, sugerida por las pruebas complementarias, practicamos un abordaje cervical sobre el borde anterior del músculo esternocleidomastoideo izquierdo. Se encuentra una amplia FTE de 6-7 cm de longitud, con destrucción importante de las caras posterior de la tráquea y anterior del esófago (fig. 1). Realizamos esofagostomía terminal cervical y cierre de la parte posterior del orificio traqueal con la cara posterior del esófago (fig. 2).
Mediante laparotomía realizamos un cierre con grapadora del tercio distal esofágico y gastrostomía de descarga para alimentación posterior.
Como hallazgo no previsto se encuentra una colecistitis gangrenosa alitiásica con coleperitoneo, por lo que realizamos una colecistectomía. Creemos que este cuadro es el responsable del íleo y los vómitos biliosos que impiden el tratamiento del paciente de una forma más conservadora.
En el período postoperatorio, el paciente presenta una mejoría notable de su función respiratoria, pero fallece al séptimo día por fracaso multiorgánico.
Discusión
Las FTE iatrogénicas tras intubación traqueal son secundarias a la erosión traqueal y esofágica por tubos de traqueostomía u orotraqueales en el curso de un soporte respiratorio prolongado1 .
Los factores implicados en su formación en este tipo de pacientes son múltiples3 . Sin embargo, se reconoce que el factor principal para su desarrollo es la hiperpresión en el balón de sellado traqueal, por lo que se recomienda un control sistemático de la presión, para evitar el desarrollo de una fístula2 . Presiones por encima de 30 cmH2 O (22 mmHg) disminuyen notablemente la perfusión capilar de la mucosa traqueal, efecto que se verá agravado en pacientes con hipotensión arterial3 .
Una vez formada, la FTE produce una pérdida de aire en el balón traqueal hacia el exterior y hacia el esófago, con lo que disminuye el volumen tidal aplicado al paciente, con la consiguiente alteración de la ventilación alveolar y retención de CO2 . La utilización de ventilación jet de alta frecuencia puede resultar útil en esta situación, ya que disminuye las presiones medias en la vía aérea y reduce la pérdida de gas a través de la fístula 3 . La distensión gástrica producida por la entrada de aire a presión también contribuye a dificultar la ventilación.
Fig. 1. Fotografía de la intervención donde se aprecia la amplia destrucción de la pared esofágica y el tubo de ventilación endotraqueal.
Fig. 2. A) Hallazgos operatorios: amplia fístula traqueoesofágica. B) Intervención realizada: esofagostomía, exclusión esofágica y traqueoplastia con pared posterior esofágica.
La aparición de contenido gástrico en la vía aérea es el signo más específico y es responsable de las graves complicaciones pulmonares que indican la necesidad de un tratamiento en el menor tiempo posible1 . En nuestro paciente las aspiraciones de contenido biliodigestivo al árbol bronquial se agravaron por la persistencia de vómitos, supuestamente ocasionados por un cuadro de colecistitis alitiásica, que debido a la gravedad del proceso cervical pasó inadvertida hasta la intervención quirúrgica.
Para el diagnóstico de una FTE disponemos de medios radiológicos y endoscópicos. La radiografía simple de tórax y cuello puede mostrar un balón hiperinsuflado de mayor tamaño que la tráquea y dilatación esofagogástrica con aire. También permite evaluar las lesiones pulmonares asociadas1,4 .
Los estudio baritados y la TC pueden demostrar la presencia de una fístula, pero tienen la desventaja de la dificultosa realización e interpretación en pacientes críticos, intubados y dependientes de un ventilador.
La esofagoscopia y, sobre todo, la broncoscopia son pruebas útiles para demostrar la existencia de una fístula, su localización y la evaluación de la extensión del daño de la vía aérea, para seleccionar la técnica que se empleará en su reparación5 . La broncoscopia suele ser más útil, ya que generalmente el orificio traqueal de una FTE es fácil de ver sobre la pared membranosa posterior de la tráquea. Asimismo, permite tomar biopsias y muestras para el estudio microbiológico del contenido bronquial, que puede ser aspirado para mejorar el estatus respiratorio del paciente3 .
La cirugía es el tratamiento curativo de las FTE y no debe retrasarse, para evitar el desarrollo de complicaciones pulmonares graves que puedan agravar el problema respiratorio de pacientes graves y previamente deteriorados6 . Es necesario un tratamiento efectivo inmediato o, al menos, proteger la vía aérea de la contaminación digestiva hasta mejorar las condiciones generales que aseguren una curación con éxito1 .
La vía de acceso depende de la localización de la lesión. Se empleará una cervicotomía izquierda a lo largo del borde anterior del músculo esternocleidomastoideo para fístulas cervicales y de la unión cervicotorácica, que podría ampliarse mediante esternotomía parcial, si fuese necesario. Para fístulas más bajas recurriremos a una toracotomía derecha sobre el cuarto o el quinto espacio intercostal1 .
En general, el tratamiento de las FTE está condicionado por su tamaño; según este factor, podemos considerar:
co y plastia o, con más frecuencia, resección traqueal con anastomosis sobre tejido sano, ya que por lo general las FTE se asocian a un segmento traqueal dañado y estenosado al mismo nivel que la fístula4 .
En pacientes extubados, no dependientes de soporte respiratorio la reparación quirúrgica inmediata tiene tasas de éxito cercanas al 90%1,4 .
Se ha descrito que la aplicación broncoscópica de pegamento de fibrina para fístulas pequeñas es efectiva si no se espera el cierre espontáneo y, especialmente, en pacientes con muy alto riesgo quirúrgico, como alternativa a la cirugía o previa a ésta8 .
La necesidad de ventilación mecánica tras la reparación quirúrgica arriesga a una mala cicatrización y recurrencia de la fístula, con riesgo de mediastinitis y muerte en el postoperatorio4 . La prevención de recidiva se puede realizar mediante la interposición de un fascículo muscular (generalmente esternohioideo) entre las líneas de sutura traqueal y esofágica4,9 .
Calvo et al10 publican un mortalidad operatoria del 13%, y una tasa de recidiva del 6,6%. Casi la mitad de sus pacientes evolucionan hacia estenosis traqueal a pesar de no tener afectación inicial aparente de la vía aérea, por lo que recomiendan una valoración exhaustiva de la afectación traqueal para evitar reintervenciones.
El pronóstico de las FTE iatrogénicas es grave, a pesar de un tratamiento quirúrgico temprano. La abstención de tratamiento puede ser apropiada en situaciones sin expectativas de futuro1 .
En conclusión, en situaciones como la descrita en nuestro caso, la reparación realizada mediante exclusión esofágica y cierre traqueal con patch esofágico puede contribuir a mejorar la situación respiratoria del paciente, salvar su vida y permitir una solución definitiva en un segundo tiempo quirúrgico.
Correspondencia: Dr. G. de Castro Parga. Servicio de Cirugía General. Complejo Hospitalario Xeral-Cíes. Pizarro, 22. 36204 Vigo. Pontevedra. España. Correo electrónico: castro.parga@cmpont.es
Manuscrito recibido el 16-3-2004 y aceptado el 8-11-2004.