Sr. Director:
La incidencia de la isquemia mesentérica aguda se está incrementando en los últimos años debido a un aumento en el número de pacientes ancianos, muchos de ellos con enfermedad cardiovascular subyacente. La tasa de mortalidad en la isquemia mesentérica aguda causada por embolia arterial aguda es superior al 55%, siendo de un 90% en la trombosis arterial aguda, de un 70% en la isquemia arterial no oclusiva y de un 30% cuando se produce una trombosis venosa mesentérica1. Aparte de la enfermedad cardiopulmonar y oncohematológica, existen estados de hipercoagulabilidad, como los descritos en pacientes con tumores sólidos, que les hacen susceptibles de presentar fenómenos trombóticos vasculares locales2. Las neoplasias malignas pueden producir sustancias procoagulantes que estimulan el sistema de la coagulación, originando hipercoagulabilidad, y fenómenos de coagulación intravascular diseminada y local que pueden afectar a pequeños vasos3,4.
Aunque el pronóstico del paciente está en función de la extensión del segmento intestinal isquémico, el progreso en los métodos diagnósticos y terapéuticos gracias a la radiología intervencionista ha mejorado la supervivencia de estos pacientes, permitiendo ocasionalmente un tratamiento médico exclusivo, aunque en la mayoría de los casos se precisa un tratamiento quirúrgico urgente, además de la terapia anticoagulante.
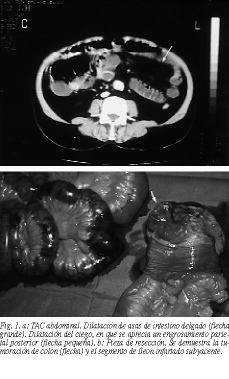
Se trataba de un paciente varón, obeso, de 69 años de edad, con antecedentes de diabetes mellitus no insulinodependiente, que ingresó en urgencias por dolor abdominal de 24 h de evolución, continuo, progresivo y localizado en el mesogastrio, sin vómitos ni alteraciones del ritmo intestinal. En la exploración destacaba un paciente obeso, intranquilo, con livideces periféricas, presión arterial de 90/50 mmHg, frecuencia de 120 lat/min. En la auscultación se percibían extrasístoles ventriculares aisladas confirmadas en el electrocardiograma. El abdomen estaba distendido, con dolor difuso a la palpación y marcado silencio abdominal, sin peritonismo, masas ni visceromegalias. El tacto rectal fue normal. La analítica objetivaba leucopenia de 3.200, hiperamilasemia de 440, hiperglucemia de 251, hipopotasemia de 2,9 e hipoproteinemia de 4,5 g. Inicialmente el estudio de la coagulación (TP: 61%) y la gasometría fueron normales; a las 3 h del ingreso presentó un descenso de la actividad de protrombina hasta un 52%, y una acidosis metabólica con hiperventilación (pH: 7,21; HCO3: 14; pCO2: 29). La radiología de abdomen demostraba dilatación de asas de intestino delgado y niveles hidroaéreos. Al practicar una angiografía de los vasos mesentéricos con técnica de sustracción digital, había una permeabilidad arterial (arterias mesentéricas superior e inferior) con una fase venosa sin alteraciones. La TAC abdominal informó únicamente de dilatación de asas de intestino delgado y un ciego de unos 9 cm, obviándose el diagnóstico de una tumoración de colon ascendente (fig. 1a).
Ante la sospecha clínica de una posible isquemia intestinal, pese a una arteriografía negativa, se procedió a una laparotomía, cuyos hallazgos fueron: isquemia de aproximadamente 1 m y 90 cm de íleon y una tumoración en el colon derecho. Se efectuó resección del segmento intestinal infartado, hemicolectomía derecha y laparostomía con cremallera, realizándose la anastomosis yeyunocólica a las 48 h tras comprobar que el remanente intestinal estaba bien vascularizado (fig. 1b). Previa a la heparinización del paciente se extrajo una muestra de sangre intraoperatoria para análisis de factores de coagulación antitrombina III y proteínas C y S, que resultaron normales.
La anatomía patológica confirmó un adenocarcinoma mucosecretor de colon que infiltraba todas las capas sin invasión ganglionar, T3NOMO, en estadio II, B2 de Astler-Coller, y una enteritis isquémica aguda generalizada, sin fenómenos de obstrucción arterial ni venosa, pero con fenómenos trombóticos de los capilares, compatible con fenómenos de coagulación intravascular mural próximos a las áreas de necrosis de la mucosa y submucosa.
El paciente evolucionó favorablemente desarrollando un síndrome de intestino corto, con 5 deposiciones al día, precisando tratamiento por parte del servicio de nutrición de nuestro hospital.
Éste es un caso atípico de isquemia aguda del intestino delgado asociada a un cáncer de colon en la que no se demostraron alteraciones hematológicas, en un paciente sin antecedentes cardiopulmonares patológicos. La sospecha clínica de isquemia mesentérica y los hallazgos en la radiología simple de abdomen, en un paciente sin intervenciones quirúrgicas previas, nos llevó a la realización de la laparotomía. Dada la importante longitud de intestino delgado afectado y la presencia de equimosis en zonas de intestino remanente, se decidió resección, anticoagulación, laparostomía y revisión a las 48 h, realizándose la anastomosis yeyunotransversa en este segundo acto quirúrgico. La asociación de cáncer de colon e isquemia intestinal constituye una rareza, e incluso podría considerarse un hallazgo casual.
El estudio histopatológico demostró únicamente trombosis de vasos capilares intramurales que podrían estar en relación con fenómenos de hipercoagulabilidad local. Los vasos del mesenterio del íleon no demostraron trombosis arterial ni venosa, lo cual nos hace sospechar, una vez descartadas otras etiologías causantes de isquemia mesentérica agudas (embolismos, trombosis y enfermedad vascular no oclusiva), que el estado de hipercoagulabilidad local se ha asociado a la presencia de un tumor maligno subyacente. En pacientes con neoplasias malignas se han observado fenómenos trombóticos intravasculares y depósitos de fibrina, tanto en los lechos vasculares como en los tejidos sanos circundantes. La incidencia aumentada de fenómenos trombóticos intravasculares relacionados con cánceres, ha sido descrita por algunos autores como la mayor causa de morbimortalidad. Sin embargo, no siempre es posible predecir el riesgo de trombosis según las pruebas de coagulación, determinación de procoagulantes o resistencia de la proteína C activada3,5, que en el caso que nos ocupa fueron normales.
Las células neoplásicas pueden activar de forma directa la cascada de la coagulación mediante la síntesis de trombina o de forma indirecta a través de sustancias procoagulantes o estimulando a las células mononucleares para su síntesis, e incluso favoreciendo la agregación plaquetaria. La producción de sustancias procoagulantes ha sido demostrada experimentalmente utilizando varias líneas celulares de neoplasias humanas, entre ellas las de cáncer de colon6. De igual manera, las células tumorales pueden inducir coagulación intravascular por lesión directa del endotelio vascular, o bien, en caso de los tumores avanzados, inducir estados de hipercoagulabilidad y trombosis por un descenso de la síntesis hepática de antitrombina III, proteína C, o por una resistencia inducida a la acción de la proteína C activada5.
El déficit de proteínas anticoagulantes como la antitrombina III, la proteína S y la proteína C, ocurren entre un 10-15% de los pacientes que presentan enfermedad tromboembólica; sin embargo, es la resistencia a la proteína C activada la etiología más frecuente, variando, según los autores, entre un 20-60% de estos enfermos, resistencia que ha sido recientemente descubierta como la causa principal de trombofilia familiar debida a una mutación en el gen del factor V de la coagulación, en la que se sustituye el aminoácido arginina por una glutamina en la posición 506. Contrariamente, en pacientes con tumores malignos, la resistencia a la proteína C activada se ha relacionado con valores elevados del factor VIII y fibrinógeno5. Estas enfermedades deben tenerse en cuenta en el diagnóstico diferencial de todo paciente en el que aparecen fenómenos tromboembólicos sin causa aparente.
Aunque la arteriografía y en segundo lugar la TAC son los métodos utilizados para el diagnóstico de la enfermedad vascular mesentérica aguda, dado su alto rendimiento, fueron de nula utilidad en nuestro caso. Por tanto, debe ser la clínica la que siente la indicación quirúrgica, ya que el pronóstico de estos pacientes está directamente relacionado con la extensión del infarto intestinal, independientemente de su etiología, siendo crucial la rapidez en el diagnóstico y tratamiento de estos enfermos para su supervivencia.