Introducción
Los avances tecnológicos han permitido introducir la cirugía laparoscópica en el tratamiento de las enfermedades colorrectales1 . Sin embargo, mientras que la cirugía laparoscópica colorrectal (CLCR) fue rápidamente aceptada para el tratamiento de condiciones benignas, diversas razones frenaron la utilización de la laparoscopia en el tratamiento del cáncer colorrectal2 . El conocimiento de los mecanismos fisiopatológicos implicados en la diseminación tumoral3-5 y la respuesta inmunitaria a la agresión quirúrgica, así como los resultados obtenidos en centros de excelencia6-9 , han contribuido a la difusión de la técnica en nuestros hospitales.
Dos años después de que Jacobs comunicara la primera colectomía laparoscópica10 , en mayo de 1993, se inicia en Canarias esta actividad. Tras 10 años de experiencia, presentamos los resultados de un estudio retrospectivo multicéntrico en relación con la CLCR realizado en nuestra Comunidad durante este período.
Material y métodos
Enviamos a diferentes hospitales una encuesta que constaba de 2 partes, una primera con preguntas relacionadas con los recursos disponibles en el centro para el desarrollo de esta actividad y sobre distintos aspectos técnicos de la colectomía, y una segunda parte donde se reflejaban los datos de los enfermos intervenidos, tanto de manera individualizada como los valores medios de los pacientes operados en cada hospital.
Participaron en el estudio 5 hospitales: 3 centros públicos de tercer nivel de asistencia –Hospital Universitario Nuestra Señora de la Candelaria (HUNC), Hospital Universitario de Canarias (HUC) y Hospital Dr. Negrín (HDN)–, y 2 instituciones de carácter privado-concertado de segundo nivel de asistencia –Clínica San Roque (CSR) y Hospital San Juan de Dios (HSJD)–.
A los pacientes se les realizaba de forma sistemática un enema opaco o tinción endoscópica para la localización preoperatoria de la enfermedad, además del estudio habitual para el estadificación de la enfermedad neoplásica en el caso de los tumores. Los criterios de selección de pacientes fueron dispares en los distintos hospitales, y la indicación de la intervención dependió de las preferencias del cirujano y no de protocolos de actuación consensuados, que están pendientes de elaboración en el seno de la Sociedad Canaria de Cirugía.
Las variables a estudio se dividieron en: demográficas (edad, sexo, índice de masa corporal [IMC], clasificación ASA y laparotomías previas), intraoperatorias (tiempo quirúrgico, pérdidas hemáticas, conversión, transfusión y complicaciones), postoperatorias (inicio de la actividad intestinal, inicio de la ingesta oral, complicaciones tempranas y tardías, estancia, reintervenciones y reingresos) y anatomopatológicas (localización, procedimiento, longitud del espécimen, tamaño tumoral y número de ganglios extirpados).
Los resultados de las variables cuantitativas se expresan como me-diana/rango y las variables categóricas como porcentaje, de acuerdo con las asunciones que cumplen las distribuciones de frecuencias de las variables a estudio.
Los datos de las variables estudiadas fueron recogidos en el paquete estadístico SPSS versión 11.0 para su posterior análisis. Los factores determinantes de la estancia hospitalaria fueron analizados con una prueba de significación mediante la aplicación de un contraste de muestras independientes con el test de la U de Mann-Whitney, para un valor de p < 0,05.
Resultados
La técnica realizada fue similar en los distintos grupos consultados. Los trocares se dispusieron de manera diferente según la resección fuera derecha o izquierda y la hemostasia del vaso principal se realizó con grapadora linear vascular o endoclips. En cuanto a la movilización del colon, durante los primeros años se realizó en todos los hospitales como en la cirugía abierta, con un primer paso consistente en la liberación del parietocólico; en la actualidad, sin embargo, 2 centros realizan la disección medial, por el plano avascular posterior, separando el mesocolon de las estructuras retroperitoneales, desde la raíz de los vasos tributarios hacia la pared abdominal. En los procedimientos izquierdos, la anastomosis fue intracorpórea con una incisión tipo Pfannestiel para la extracción del espécimen; en las colectomías derechas, ésta fue extracorpórea con una incisión transversa en el hipocondrio. Los recursos técnicos disponibles son similares en los diferentes centros en lo que se refiere a monitores, insufladores, ópticas y métodos de hemostasia.
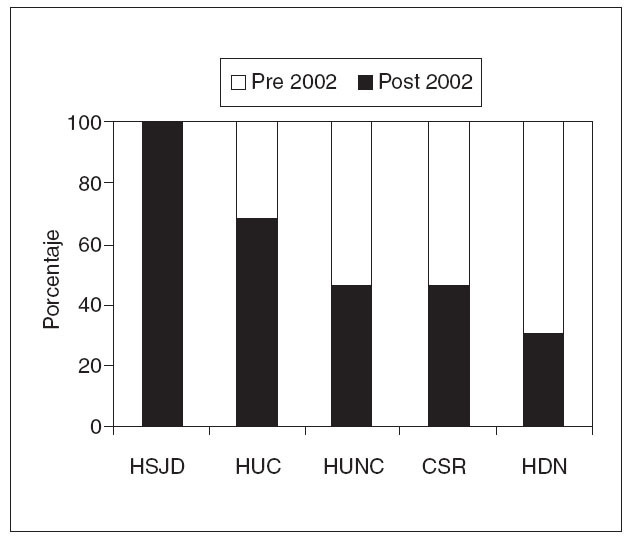
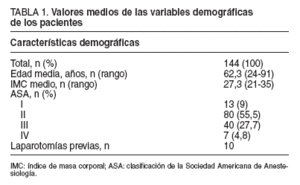
En el período estudiado se intervinieron a 144 pacientes, 63 varones y 79 mujeres, con una edad media de 62,3 años (rango, 22-91) y un IMC medio de 27,35 (rango, 22-35). En cuanto a la comorbilidad asociada, 80 pacientes pertenecían al grupo II de la clasificación de la Sociedad Americana de Anestesia (ASA) y 40 pacientes al grupo III. En 10 enfermos se habían practicado laparotomías previas en distintas localizaciones (tabla 1).
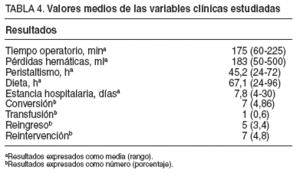
El sigma fue la localización más frecuente, con 91 casos (63%), seguido del recto (18 casos) y del ciego (14 casos). La sigmoidectomía fue el procedimiento realizado con más frecuencia, con 85 casos (59%), seguido de la hemicolectomía derecha, con 20 procedimientos (13%). Se realizaron 18 intervenciones sobre el recto (7 resecciones bajas, 5 altas y 5 amputaciones) y una proctocolectomía total (tabla 2). Se operó a 73 pacientes por adenocarcinoma colónico. La enfermedad diverticular fue el segundo diagnóstico más frecuente, con 36 casos (tabla 3). El tiempo quirúrgico medio fue de 175 min, con unas pérdidas hemáticas medias de 183 ml. En 102 pacientes se apreciaba una actividad intestinal efectiva en las primeras 48 h y 90 la toleraron en los primeros 3 días. La estancia media global de la serie fue de 7,75 días. En 7 pacientes fue preciso proceder a la conversión a cirugía abierta para finalizar el procedimiento. Las causas fueron: obesidad (n = 2), complicaciones intraoperatorias (n = 2), presencia de adherencias (n = 2) y diagnóstico preoperatorio erróneo en 1 caso. Un enfermo precisó una transfusión intraoperatoria (tabla 4).
TABLA 1. Valores medios de las variables demográficas de los pacientes
TABLA 2. Técnicas quirúrgicas realizadas
TABLA 3. Frecuencia diagnóstica
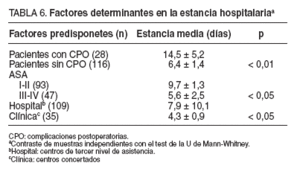
Estudiamos los factores predisponentes de la estancia hospitalaria: los pacientes con complicaciones postoperatorias tuvieron una estancia mayor (14,5 días) que los que no presentaron complicaciones (6,4 días). Los pacientes pertenecientes los grupos ASA III y IV tuvieron una estancia mayor (9,7 días) que la de los grupos I y II (5,6 días). Además, la estancia de los enfermos intervenidos en centros públicos (7,9 días) doblaba la de los operados en clínicas privadas-concertadas (4,3 días) (tabla 5).
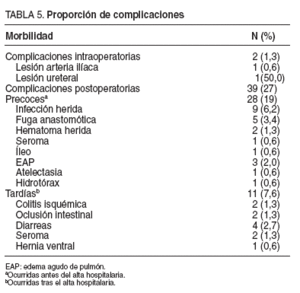
No hubo ningún caso de muerte perioperatoria. Se produjeron 2 complicaciones intraoperatorias: 1 lesión de la arteria ilíaca y 1 lesión de uréter que obligaron a la conversión en ambos casos. Las complicaciones postoperatorias fueron divididas en precoces (las que ocurrieron antes del alta hospitalaria) y tardías (las producidas tras el alta). Se registraron 28 complicaciones precoces (19%); la más frecuente fue la infección de la herida de asistencia en 9 casos (6,3%). Se produjeron 5 casos de dehiscencia anastomótica (3,4%), 4 retenciones agudas de orina (2,7%), 1 fístula rectovaginal, 1 íleo prolongado, 2 hematomas y 1 seroma de herida quirúrgica. Además, registramos 3 casos de edema agudo de pulmón, 1 atelectasia y 1 hidroneumotórax como complicaciones precoces no relacionadas con la técnica quirúrgica. En cuanto a las complicaciones tardías, contabilizamos 9 casos (6,25%); la más frecuente fue la aparición de diarreas tras la colectomía en 4 pacientes; también se produjeron 2 casos de colitis isquémicas tardías, 2 oclusiones intestinales, 1 hernia ventral y 2 seromas de herida (tabla 6). Fue preciso reintervenir a 4 de los 5 casos de fuga anastomótica, a los 2 pacientes con colitis isquémicas tardías y al paciente con hernia ventral. Se registraron 5 reingresos (3,4%) (tabla 3).
TABLA 4. Valores medios de las variables clínicas estudiadas
TABLA 5. Proporción de complicaciones
TABLA 6. Factores determinantes en la estancia hospitalaria
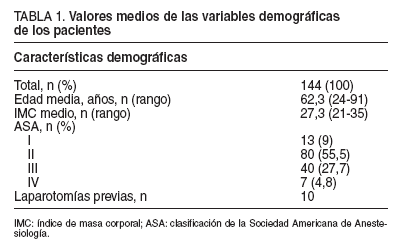
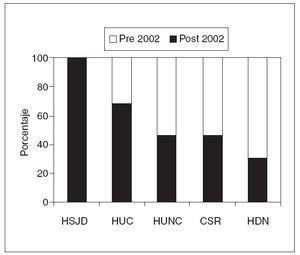
Fig. 1. Proporción de enfermos intervenidos en diferentes períodos en los distintos hospitales.aPre 2002: proporción de enfermos sobre el total, intervenidos desde mayo de 1993 hasta enero de 2002.bPost 2002: proporción de enfermos sobre el total, intervenidos a partir de enero de 2002.
En todos los hospitales encuestados se produjo un aumento, en mayor o menor proporción, de la actividad en CLCR en el último año, y en alguno, el 100% de esta actividad se ha realizado en este período (fig. 1).
Con respecto a los resultados del estudio histológico, de los 73 casos de pacientes con el diagnóstico de adenocarcinoma de la serie, el 43% (32 casos) se encontraban en estadio T3 y el 24% (18 casos) en estadio T2 , con un tamaño medio tumoral de 3,85 cm. La longitud media de la colectomía, en los casos de enfermedad tumoral, fue de 22,6 cm y el número medio de ganglios estudiados de 12.
Discusión
Desde la realización de la primera colectomía laparoscópica en 199010 , la introducción de la CLCR en nuestra región ha sido muy lenta; esto se ha debido, por un lado, a las altas exigencias técnicas y, por otro, al miedo a la diseminación tumoral comunicada por algunas experiencias iniciales, incluso en tumores en estadios precoces. En este sentido, Schneider et al11 han estudiado en animales el efecto protector de algunas medidas (fijación de los trocares, prevención de la fuga de gas, lavado de los instrumentos con povidona yodada y protección de la incisión de asistencia) en la aparición de implantes11 . Por otro lado, numerosas publicaciones con más de 200 casos intervenidos comunican una incidencia de metástasis en los trocares < 1% utilizando estas medidas12 . Todo ello ha contribuido a aumentar la confianza de los cirujanos en este abordaje para el tratamiento del cáncer colorrectal, demostrando que la técnica quirúrgica es el factor de riesgo más importante en la aparición de los implantes13 .Esta razón y la mejoría en los recursos tecnológicos explicarían que el 48% de la cirugía laparoscópica del colon y recto en nuestra región (68 casos) se realizara en los últimos 16 meses del estudio, a partir de enero de 2002.
La utilidad de la laparoscopia, tanto para el abordaje de la enfermedad diverticular y otras afecciones benignas como para el carcinoma colorrectal, ha sido comunicada por numerosos autores como una técnica realizable y segura, con resultados aceptables en términos de morbilidad y mortalidad en centros de excelencia. Sin embargo, aún no se ha demostrado su eficiencia en pacientes en condiciones normales, por lo que todavía no puede ser considerada como el patrón de referencia en el tratamiento del cáncer colorrectal14 .
Los resultados a corto plazo de la CLCR han sido publicados en diferentes estudios comparativos; en alguno de ellos no se han encontrado diferencias significativas, sobre todo cuando se comparan con series de cirugía abierta en las que se utlizan programas especiales de pronta recuperación15 . Aunque estos resultados no han sido validados suficientemente por estudios aleatorizados, en la mayoría se acepta una estancia hospitalaria más reducida y una recuperación precoz a favor de la laparoscopia, como consecuencia de un menor íleo postoperatorio y un inicio más rápido de la ingesta oral9,16 .
Los resultados inmediatos de la CLCR están influidos por la curva de aprendizaje, que aún está por definir. Los trabajos al respecto estiman que se necesitan entre 30 y 70 colectomías para obtener unos resultados óptimos. Las tasas de conversión, las complicaciones intraoperatorias y el tiempo de cirugía son los parámetros que más se modifican con el aprendizaje17 . La necesidad de este período de entrenamiento es el principal inconveniente de la colectomía laparoscópica, que se acentúa en el caso de las enfermedades malignas, pues requiere el cumplimiento de los aspectos técnicos imprescindibles para un tratamiento oncológicamente correcto. Los requisitos necesarios para la realización de colectomías por cáncer no están definidos, aunque, la Asociación Europea de Cirugía Endoscópica ha aconsejado la realización de al menos 20 colectomías en enfermedades benignas para realizar colectomías por cáncer14 .
Otro inconveniente de la CLCR es el aumento de los costes derivados de la intervención quirúrgica, en mayor medida atribuibles al material fungible. Algunos trabajos recientes demuestran que estos gastos se compensan con la reducción de los gastos indirectos derivados de la estancia hospitalaria, la farmacia, el laboratorio y los cuidados de enfermería18 .
Los motivos más frecuentes para contraindicar la CLCR son la obesidad y las operaciones previas. Las causas de conversión no están bien definidas en la bibliografía; tampoco se dispone de una nomenclatura homogénea. En general, los problemas derivados de la exposición del campo en las colectomías por cáncer y la inflamación colónica grave en la diverticulitis son las principales causas de conversión, que oscila entre un 30% durante la etapa de aprendizaje y < 10% en las series con más de 200 casos19,20 . La conversión empobrece los resultados de la CLCR en términos de morbilidad, necesidades de transfusión y estancia hospitalaria, por lo que algunos autores la consideran una complicación de la técnica21 . La proporción de complicaciones intraoperatorias en CLCR oscila entre el 10% del período inicial y < 5% al adquirir mayor experiencia22 . La lesión intestinal y el sangrado incontrolado intraoperatorio son las complicaciones intraoperatorias comunicadas con más frecuencia. Otras incidencias menos comunes son las lesiones vasculares (6%) y ureterales (5%)20 . A pesar de que todos los centros participantes en el estudio están en período de aprendizaje, las tasas de conversión (4,86%) y de complicaciones intraoperatorias (1,7%) obtenidas en nuestra serie son excelentes y son consecuencia, entre otras razones, de la exigencia en la selección de los casos. Por otro lado, se estima que, en general, la tasa de complicaciones postoperatorias es menor con la laparoscopia, con una media del 11%, aunque algunas series recogen tasas del 38%. La infección de la incisión de asistencia es la complicación más común (15%), en algunos casos con mayores tasas que en la cirugía abierta23 . La tasa de complicaciones obtenidas en nuestro estudio fue del 28% (41 casos). De ellas, un 68% (28 casos) se presentó antes del alta del paciente, lo que prolongó la estancia hospitalaria. La infección de la laparotomía fue la complicación más frecuente, con 7 pacientes (6,25%) si contabilizamos 2 casos con hematomas, 1 seroma y 1 eventración tardía, globalmente, 13 pacientes (9%) tuvieron problemas con la herida de asistencia. Los porcentajes globales de fuga anastomótica son < 10% en la mayoría de los grupos; esta tasa se incrementa en las anastomosis realizadas a menos de 10 cm del margen anal y no mejoran, en todo caso, las tasas de la cirugía convencional24 . El número de resecciones bajas de recto en nuestro estudio es reducida (7 casos), de lo que se deriva una tasa de dehiscencia anastomótica baja, del 3,4%. Sin embargo, ésta fue la causa más frecuente de reintervención. En cuanto al tiempo operatorio, que clásicamente ha sido considerado mayor para la laparoscopia (próximo a 165 min), la experiencia con la técnica y la evolución de los métodos de disección y hemostasia hacen que las diferencias sean cada vez más reducidas; asimismo, hay una relación demostrada entre el tiempo quirúrgico y el número de colectomía realizadas22 .
Actualmente se disponde de evidencias, en estudios prospectivos, de que los resultados en cuanto a recidiva y supervivencia para las enfermedades malignas son equiparables a los de la cirugía convencional, lo que ha contribuido a la expansión y el desarrollo de esta técnica en los últimos años6-9 . En nuestra Comunidad, la mitad de los procedimientos se ha realizado en los últimos 16 meses del período estudiado, por lo que no consideramos oportuno estudiar los resultados en términos de supervivencia a largo plazo y recidiva.
En cuanto a la técnica quirúrgica, aunque en un estudio reciente no se han observado diferencias sustanciales entre la disección clásica o lateral y la disección medial25 , creemos que la disección del mesocolon por su plano avascular posterior permite respetar con mayor seguridad las estructuras retroperitoneales implicadas en la disección en los diferentes procedimientos (uréter izquierdo, plexo hipo-gástrico, vasos gonadales, ilíacos, mesentéricos y duodeno retroperitoneal), así como una extirpación más correcta del tejido linfático de drenaje. La sujeción del colon al peritoneo parietal y la movilización del enfermo facilitan la utilización de la gravedad como un segundo ayudante, lo que permite al cirujano emplear libremente sus 2 manos.
Las diferencias obtenidas en la estancia hospitalaria según el centro en el que se interviene el paciente no sólo refleja la mayor comorbilidad asociada de los enfermos atendidos en centros públicos, sino que también nos invita a reflexionar sobre la especial infraestructura y organización de los hospitales públicos de tercer nivel, donde es difícil encuadrar una cirugía que precisa de la motivación de todos los estamentos de la institución para reducir la convalescencia del paciente y convertirla en un procedimiento de corta estancia.
En conclusión, la CLCR ha sido una técnica fiable, en términos de morbimortalidad, en los diferentes hospitales encuestados. La introducción de estas técnicas de forma racional en los servicios, la elaboración de protocolos de consenso para la inclusión de pacientes y la validación de los resultados con estudios prospectivos determinarán el papel que la CLCR ocupará en los distintos hospitales de nuestra región en los próximos años.
Correspondencia: Dr. I. Arteaga González . Cirugía General y Aparato Digestivo. Hospital Universitario de Canarias. Horacio Nelson, 29. 38006 Santa Cruz de Tenerife. España. Correo electrónico: ivanhuc@hispavista.com
Manuscrito recibido el 20-5-2004 y aceptado el 6-9-2004.