El trasplante hepático de donante vivo (THDV) es un tratamiento eficiente para pacientes con hepatopatía crónica terminal, a pesar de la elevada incidencia de complicaciones biliares. El objetivo es evaluar los resultados y el impacto a largo plazo de las complicaciones biliares tras el THDV.
Pacientes y métodosDesde 2000 hasta 2010, se llevaron a cabo 70 THDV usando el hígado derecho como injerto. Se recogieron prospectivamente y analizaron retrospectivamente las complicaciones biliares (fugas y estenosis) de estos 70 receptores de THDV.
ResultadosUn total de 39 pacientes (55,7%) presentaron algún tipo de complicación biliar. Veintinueve presentaron una fuga y, de ellos, 14 desarrollaron posteriormente una estenosis. Además, 10 pacientes más presentaron una estenosis sin una fuga previa. La mediana de tiempo hasta la aparición de una estenosis fue de casi un año. Los pacientes con una fuga biliar previa presentaron una mayor probabilidad de desarrollar una estenosis (58 vs. 29,5% a 5 años, p = 0,05). Con una mediana de seguimiento de 80 meses, el 70,8% de los pacientes fueron tratados satisfactoriamente mediante radiología intervencionista. Tras excluir la mortalidad inicial, no hubo diferencias de supervivencia en función de las complicaciones biliares. Se observó una disminución de las complicaciones biliares en los segundos 35 pacientes en comparación con los primeros.
ConclusionesEl THDV está asociado a una incidencia elevada de complicaciones biliares. Sin embargo, los resultados a largo plazo de los pacientes no se ven afectados. Tras un tiempo de seguimiento mediano de casi 7 años, la supervivencia en función de la aparición de complicaciones biliares permaneció sin diferencias.
Living donor liver transplantation (LDLT) is an effective treatment for patients with terminal chronic liver disease, despite the high incidence of biliary complications. The objective is to evaluate the results and long-term impact of biliary complications after THDV.
Patients and methodsFrom 2000 to 2010, 70 right lobe LDLT were performed. Biliary complications (leakage and stenosis) of the 70 LDLT recipients were collected prospectively and analyzed retrospectively.
ResultsA total of 39 patients (55.7%) had some type of biliary complication. Twenty nine presented a leak, and of these, 14 subsequently developed a stricture. In addition, 10 patients had a stenosis without prior leakage. The median time to onset of stenosis was almost a year. Patients with previous biliary leakage were more likely to develop stenosis (58% vs. 29.5% at 5 years, P=.05). With a median follow up of 80 months, 70.8% of patients were successfully treated by interventional radiology. After excluding early mortality, there were no differences in survival according to biliary complications. A decrease of biliary complications was observed in the last 35 patients compared with the first 35.
ConclusionsLDLT is associated with a high incidence of biliary complications. However, long-term outcome of patients is not affected. After a median follow-up time of nearly seven years, no differences were found in survival according to the presence of biliary complications.
La introducción del trasplante hepático de donante vivo (THDV) vino determinada por la necesidad de incrementar el número de injertos con el fin de poder realizar más trasplantes y así disminuir fallecimientos en la lista de espera. En Oriente el THDV se convirtió en la única opción debido a la ausencia virtual de donación cadavérica. No obstante, en Occidente el THDV se ha convertido en una alternativa más dentro del organigrama de los programas de donación. Hasta la fecha, el THDV tiene aplicaciones limitadas básicamente por el riesgo del donante, que puede terminar con morbimortalidad significante1–4. Además, los resultados publicados de las series de THDV son frecuentemente controvertidos, al asociarse esta modalidad de trasplante a una morbilidad incrementada y a una supervivencia en ocasiones disminuida.
Un aspecto que parece comprometer el resultado a largo plazo de este tipo de trasplante es la elevada incidencia de complicaciones biliares5,6. Las características de este tipo de complicaciones parecen diferentes de las reportadas en trasplante hepático de donante cadavérico7. Las anastomosis biliares en el THDV se caracterizan por la presencia frecuente de más de un pequeño conducto biliar, cuya localización complica la anastomosis por su proximidad a la vena porta y a la arteria hepática. Estos aspectos incrementan la complejidad del procedimiento y hacen el tratamiento de las complicaciones significativamente más difícil8–12. Sin embargo, y a pesar de esta elevada incidencia de complicaciones biliares, recientemente se han publicado series donde no hay repercusión en los resultados a largo plazo13.
Aunque la existencia de este tipo de complicaciones ha sido descrita ampliamente en la literatura5,8,14, sus características en términos de evolución y tratamiento a lo largo del tiempo no han sido descritas específicamente todavía. Igualmente, su influencia en los resultados a largo plazo no está claramente establecida.
El objetivo de este estudio es evaluar el impacto de las complicaciones biliares en los resultados globales a largo plazo, así como en relación al tipo de tratamiento efectuado.
Pacientes y métodosEl programa de trasplante hepático del Hospital Clínic de Barcelona se inició en el 1988. Desde entonces se han llevado a cabo más de 1.600 trasplantes hepáticos. Desde el inicio del programa de THDV, en el año 2000, se han llevado a cabo 70 procedimientos. Este estudio analiza las complicaciones biliares de los 70 THDV en nuestra institución, que hasta ahora presenta una tasa de retrasplante inmediato del 1,4% (un paciente) y retrasplante a largo plazo del 2,8% (2 pacientes). Las complicaciones biliares descritas aquí están asociadas al uso de un injerto procedente del hígado derecho del donante.
Este trabajo es un estudio observacional con los datos recogidos de forma prospectiva con el fin de analizar retrospectivamente la incidencia global de complicaciones biliares. Un total de 70 pacientes fueron sometidos a THDV, representando el 4,4% de la serie global de pacientes trasplantados hepáticos de nuestra serie.
Detalles del procedimiento quirúrgicoTodos los pacientes recibieron el hígado derecho de su donante (segmentos hepáticos v a viii) sin la vena hepática media, que permanece en el donante (la explicación detallada del procedimiento ha sido publicada previamente)15,16. En el donante, tras la identificación de la vía biliar y del resto de estructuras en el hilio hepático y la vena hepática derecha, la transección hepática fue llevada a cabo mediante CUSA™ (Cavitron Ultrasonic Surgical Aspirator, Tyco Healthcare, Mansfield, MA, EE. UU.) asociado a TissueLink™ (TissueLink Medical Inc., Dover, NH, EE. UU.), manteniendo el injerto perfundido hasta el momento de extraerlo. La vía biliar se seccionó al final de la transección para poder identificar perfectamente la anatomía y escoger la mejor zona posible de sección. En el receptor se practicó siempre un shunt portocava y una monitorización hemodinámica para evitar una hiperperfusión portal tras la reperfusión (el objetivo fue mantener el flujo portal por debajo de 2.000mL/min), al mismo tiempo que se aseguró una disminución efectiva de la hipertensión portal inicial (gradiente de presión venoso hepático inferior a 15mm Hg).
La reconstrucción biliar fue, en la medida de lo posible, una anastomosis única conducto a conducto. Se obtuvo un solo conducto biliar en el injerto en 33 casos (47,1%), 2 conductos en 32 casos (45,7%) y 3 conductos en 5 casos (7,1%). De los 70 receptores, 53 pacientes fueron reconstruidos mediante una anastomosis conducto a conducto, 20 de ellos usando una ductoplastia para unir los 2 conductos, mientras que los 17 restantes fueron reconstruidos mediente una hepaticoyeyunostomía, con solamente 3 ductoplastias en este grupo. Todas las anastomosis fueron autorizadas con el uso de un drenaje de Kehr. Al final de la intervención se colocaron 2 drenajes de Jackson-Pratt.
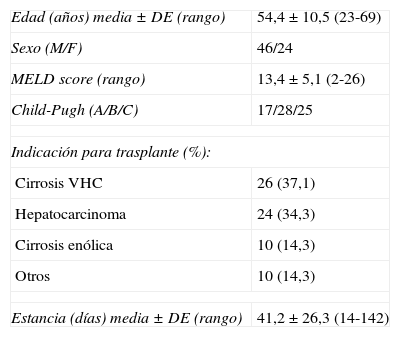
Las características demográficas de los receptores se muestran en la tabla 1.
Datos demográficos de los receptores de THDV
| Edad (años) media ± DE (rango) | 54,4 ± 10,5 (23-69) |
| Sexo (M/F) | 46/24 |
| MELD score (rango) | 13,4 ± 5,1 (2-26) |
| Child-Pugh (A/B/C) | 17/28/25 |
| Indicación para trasplante (%): | |
| Cirrosis VHC | 26 (37,1) |
| Hepatocarcinoma | 24 (34,3) |
| Cirrosis enólica | 10 (14,3) |
| Otros | 10 (14,3) |
| Estancia (días) media ± DE (rango) | 41,2 ± 26,3 (14-142) |
Consideraremos 2 tipos de complicación biliar: a) pacientes con una fuga biliar, y b) pacientes con una estenosis biliar.
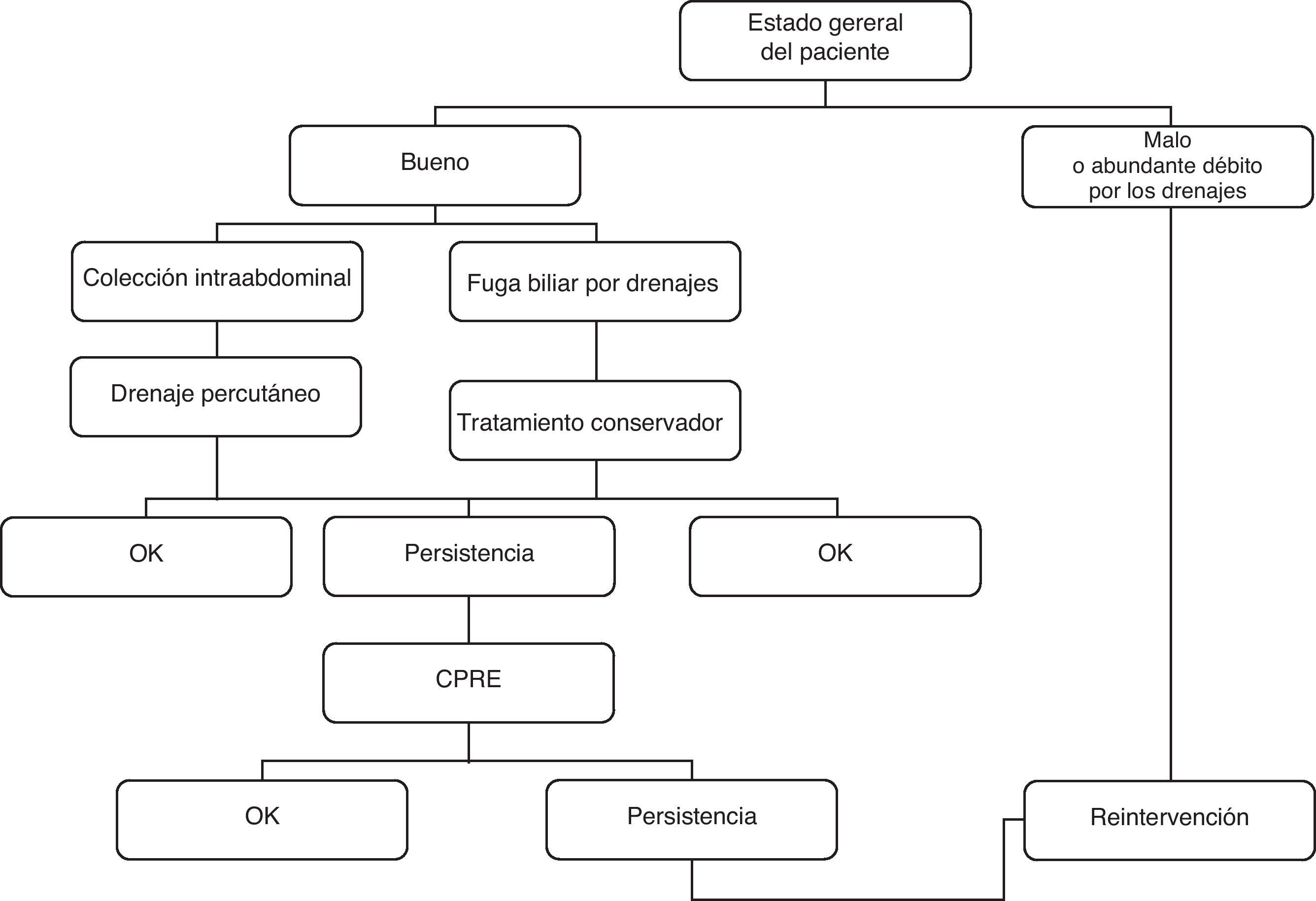
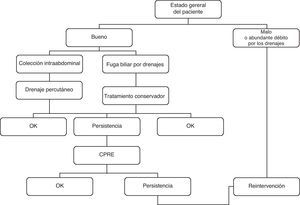
Fuga biliarLas fugas se diagnosticaron con relación a la sintomatología (dolor abdominal, fiebre, material bilioso en los drenajes, etc.), cuya intensidad condicionó el tratamiento inicial. Aunque cada caso se consideró de forma individual, una vez se diagnosticó la fuga biliar se siguió el algoritmo terapéutico de nuestro centro. Los aspectos más importantes a la hora de tratar una fuga son la condición general del paciente y el débito. Una condición física comprometida (fiebre elevada, signos de irritación peritoneal, hipotensión, oliguria…) o un débito elevado serían per se indicaciones de tratamiento quirúrgico. Por otro lado, un paciente con buen estado general y con un débito bajo de bilis sería un buen candidato para un tratamiento conservador (fig. 1).
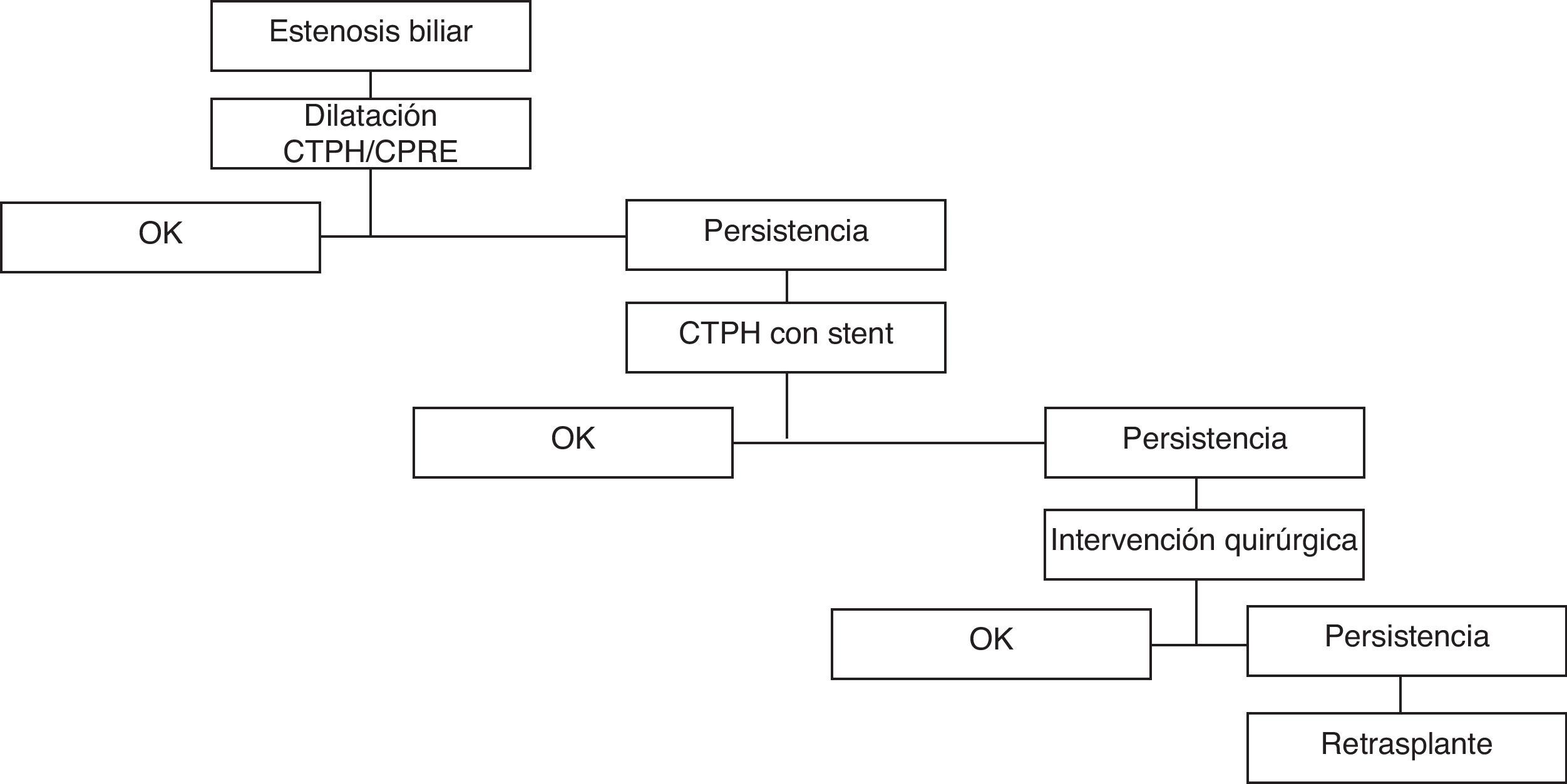
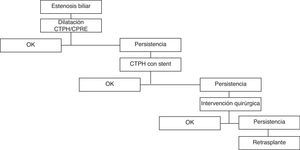
Estenosis biliarEl diagnóstico de una estenosis de la vía biliar también se basa en la presencia de sintomatología, aunque en fase inicial puede únicamente reconocerse mediante alteraciones analíticas. Suele ser un paciente con una colestasis analítica no atribuible a otra causa asociada a una disminución radiológica del calibre de la anastomosis biliar. El algoritmo terapéutico se muestra en la figura 2. Se consideró el tiempo transcurrido desde el trasplante hasta el inicio de la sintomatología. Como primer paso terapéutico intentamos evitar la reintervención quirúrgica, mediante el uso de radiología intervencionista. En caso de fracaso repetido del tratamiento conservador finalmente se opta por el tratamiento quirúrgico. El procedimiento practicado en caso de reintervención siempre fue una hepaticoyeyunostomía. El retrasplante hepático se consideró en caso de fallo del tratamiento o daño parenquimatoso secundario a una obstrucción biliar de larga evolución (cirrosis biliar secundaria).
ResultadosCaracterísticas de las complicaciones biliaresPacientes con fuga biliarUn total de 29 pacientes fueron diagnosticados de fuga biliar, representando el 41,4% del total. El origen de la fuga fue la anastomosis en 23 casos (79,3%), el drenaje de Kehr en 3 casos (10,3%) y la superficie de transección hepática en 4 casos (13,8%). La mediana del tiempo desde el trasplante hasta la detección de la fuga fue de 14 días (rango 2-59 días). La tercera parte de los pacientes fueron intervenidos debido a la presentación clínica, tal y como se muestra en nuestro protocolo. El resto fueron tratados de forma conservadora, manteniendo una actitud expectante o mediante aspiración de colecciones hasta la resolución del cuadro. Solamente un paciente tratado inicialmente de forma conservadora terminó siendo tratado quirúrgicamente. La presencia de una fuga biliar incrementó la estancia hospitalaria (48,59 ± 27,1 días vs. 35,3 ± 24,7 días; p = 0,041). Las características de los pacientes se muestran en la tabla 2.
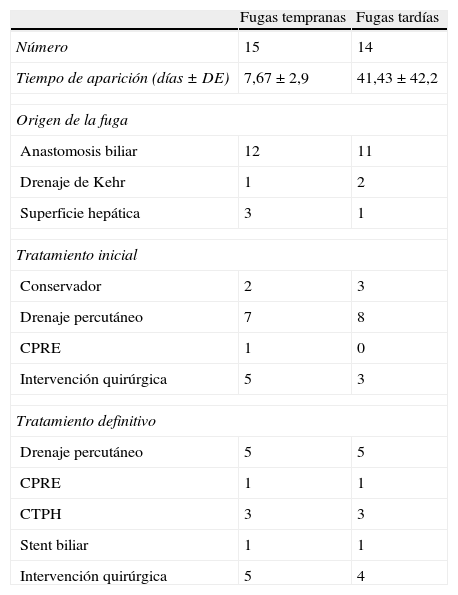
Características de las fugas biliares, clasificadas por tiempo de aparición (tempranas vs. tardías)
| Fugas tempranas | Fugas tardías | |
| Número | 15 | 14 |
| Tiempo de aparición (días ± DE) | 7,67 ± 2,9 | 41,43 ± 42,2 |
| Origen de la fuga | ||
| Anastomosis biliar | 12 | 11 |
| Drenaje de Kehr | 1 | 2 |
| Superficie hepática | 3 | 1 |
| Tratamiento inicial | ||
| Conservador | 2 | 3 |
| Drenaje percutáneo | 7 | 8 |
| CPRE | 1 | 0 |
| Intervención quirúrgica | 5 | 3 |
| Tratamiento definitivo | ||
| Drenaje percutáneo | 5 | 5 |
| CPRE | 1 | 1 |
| CTPH | 3 | 3 |
| Stent biliar | 1 | 1 |
| Intervención quirúrgica | 5 | 4 |
De los 24 pacientes que fueron diagnosticados durante el seguimiento de estenosis de la vía biliar, 14 habían presentado previamente un episodio de fuga durante el periodo postoperatorio (tabla 3).
Características de las estenosis biliares en función de haber presentado o no una fuga biliar en el periodo postoperatorio inicial
| Estenosis aislada | Estenosis tras fuga | |
| Número | 10 (14,3%) | 14 (20%) |
| Tiempo hasta diagnóstico (días) | 297±111 | 337±68 |
| Mediana de seguimiento | 60,5 meses | 86,5 meses |
| Tratamiento definitivo | ||||
| Dilatación | 5 | 50% | 9 | 64,2% |
| +Stent | 2 | 10% | 1 | 7,2% |
| +Cirugía | 3 | 30% | 1 | 7,2% |
| Retrasplante | 0 | 0% | 1 | 7,2% |
| Pacientes solucionados | 10/10 | 100% | 12/14 | 85,7% |
Con una mediana de seguimiento de 58 meses (casi 5 años), 10 pacientes presentaron una estenosis. El tiempo desde el trasplante hasta el diagnóstico fue de 297 ± 111,6 días (rango 60-1.200 días). La tabla 3 especifica el procedimiento al que fueron sometidos para su tratamiento. La mitad de ellos fueron tratados satisfactoriamente usando únicamente dilatación por vía radiológica. Llama la atención que de los 5 pacientes que precisaron una colocación de prótesis biliar, finalmente 3 fueron intervenidos quirúrgicamente. Hasta la fecha de elaboración de este trabajo, se resolvieron todas las estenosis aisladas.
Pacientes con una estenosis biliar tras un episodio inicial de fuga biliarIdentificamos a 14 pacientes (20,3%) con una fuga inicial tras el trasplante hepático que presentaron posteriormente una estenosis biliar. Con un tiempo de seguimiento mediano de 80,5 meses, la media de aparición de la estenosis sintomática fue de 337 ± 68 días. Este resultado, aunque similar, es levemente mayor que en el grupo de pacientes que presentaron una estenosis aislada. Doce pacientes (85,7%) han presentado resolución completa mediante la aplicación del protocolo terapéutico. Uno de los pacientes con estenosis tras fuga inicial desarrolló 3 años tras el trasplante una cirrosis biliar secundaria que le condicionó una alteración de la función hepática y un prurito intratable, y finalmente fue retrasplantado con un injerto de un donante cadavérico.
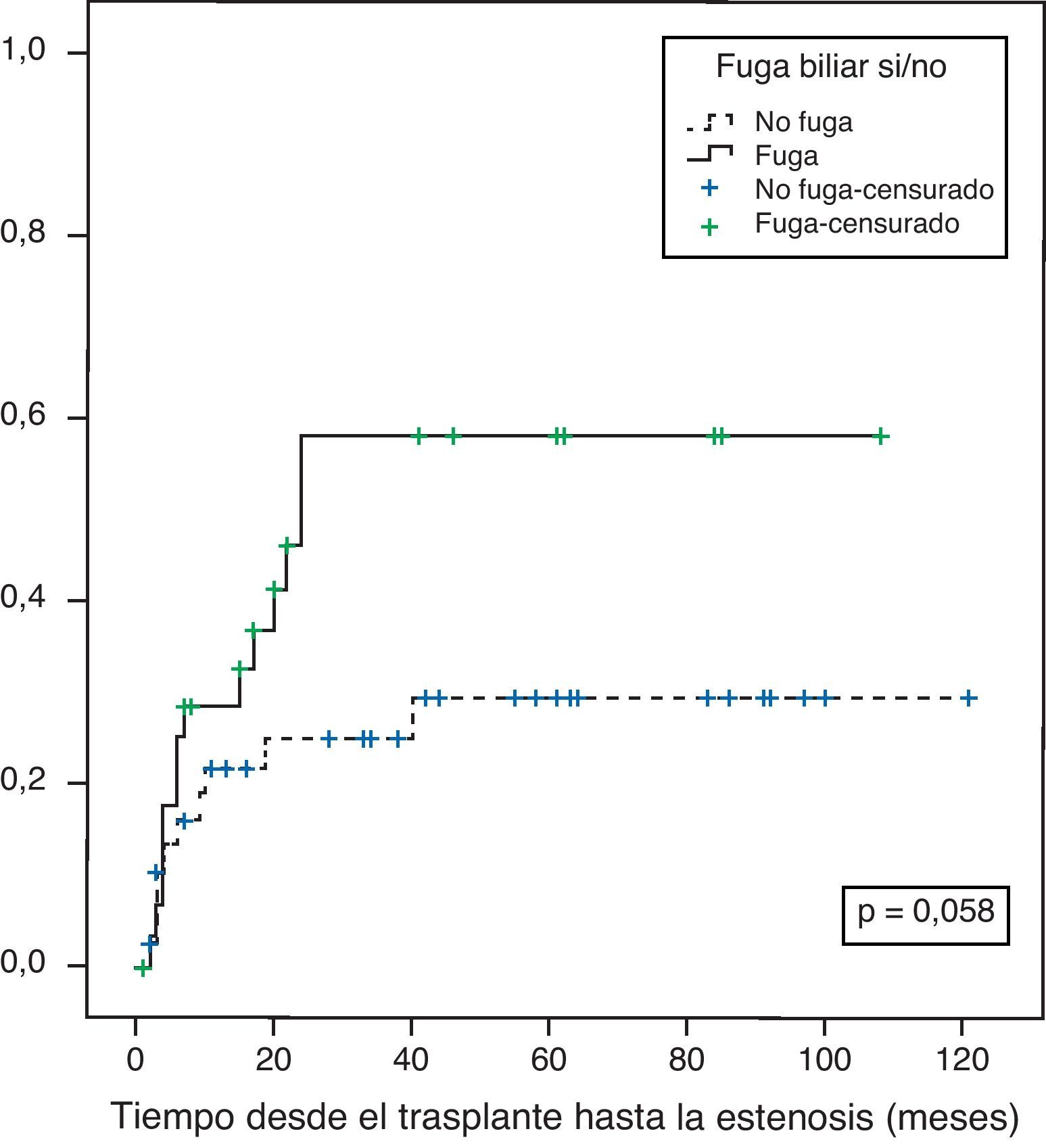
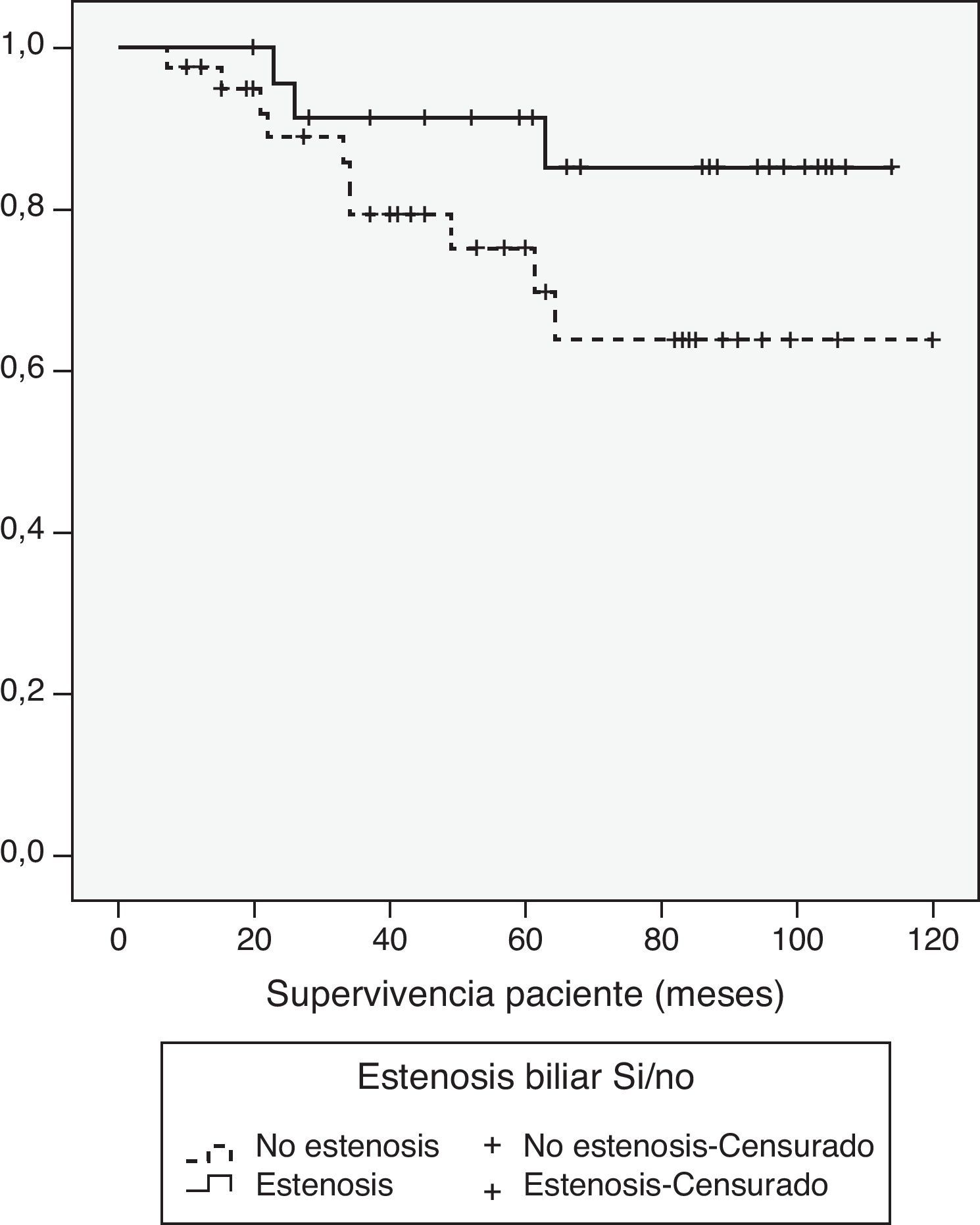
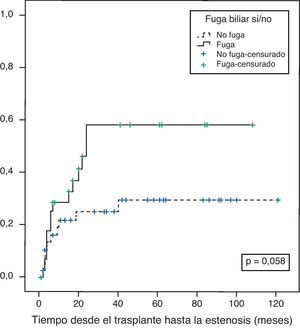
Riesgo general de desarrollar una estenosis biliarLa probabilidad general de presentar una estenosis de la vía biliar después de un THDV es en nuestra experiencia del 28% al año y del 40% a los 3 años. Si el paciente desarrolla un episodio de fuga en el periodo postoperatorio temprano, esta probabilidad aumenta hasta un 58% a los 3 años (fig. 3).
Los pacientes que presentan una estenosis biliar durante el seguimiento necesitaron un aumento de los ingresos hospitalarios. Se precisaron una media de 7 reingresos para tratar la complicación biliar. No pudimos encontrar diferencias al comparar las características de las estenosis biliares entre los pacientes con o sin fuga biliar previa.
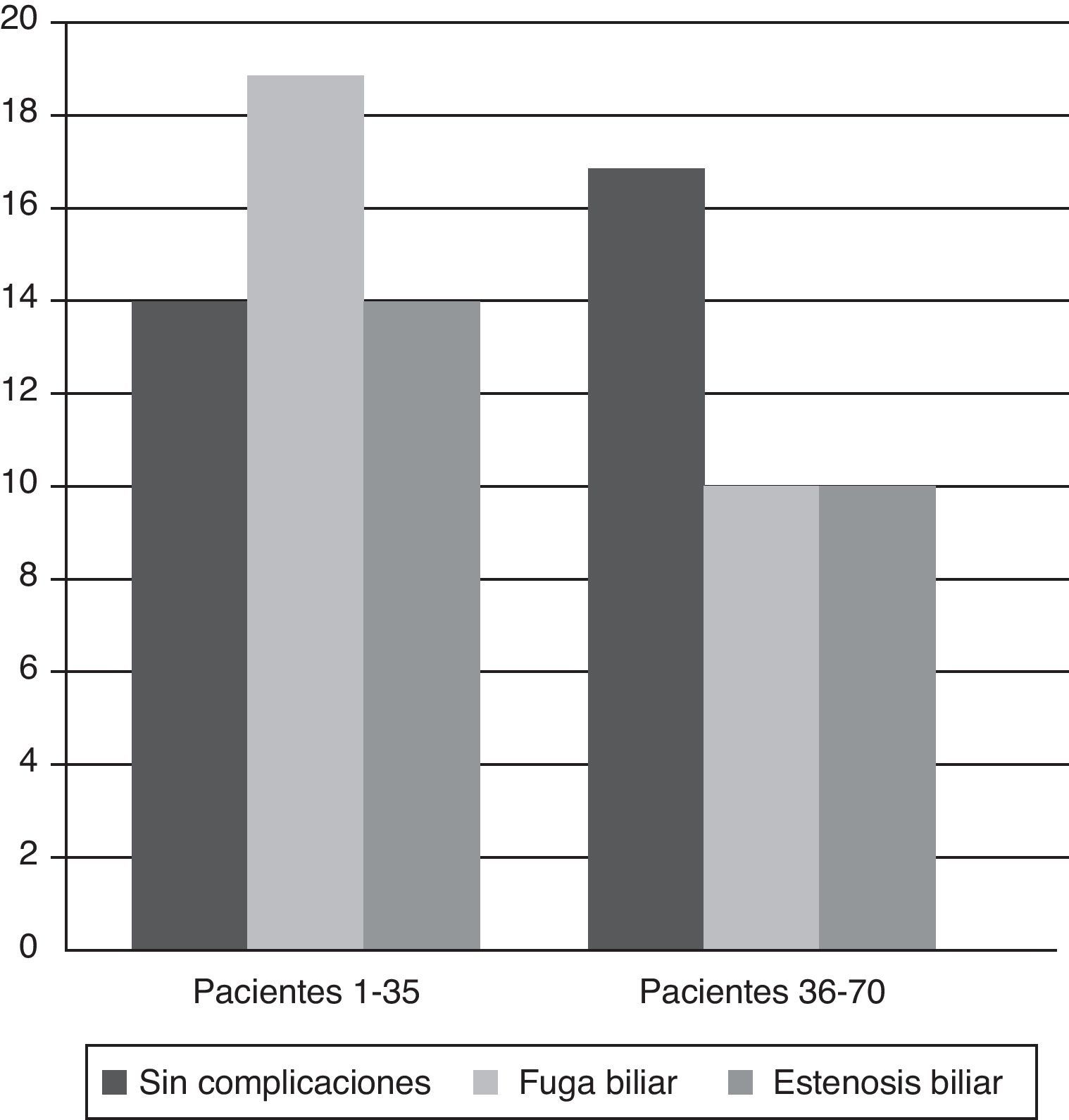
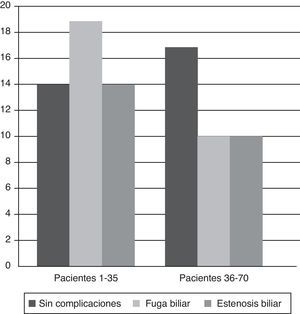
Comparacion de 2 periodosAl comparar los primeros 35 casos (Grupo A, GA) con los últimos 35 (Grupo B, GB), hallamos un descenso de las fugas biliares en el segundo grupo (54,3 vs. 28,6%, p = 0,048), que podría deberse a la adquisición de experiencia. Por otro lado, aunque se observa una tendencia hacia un menor número de estenosis en el segundo periodo (40 vs. 28.6%), la diferencia no es significativa, sugiriendo que la experiencia puede no influir en la incidencia global de estenosis biliar. Los resultados se muestran en la figura 4.
Impacto de las complicaciones biliares en la supervivenciaLa supervivencia global de paciente e injerto al año, 3 y 5 años fue del 91,3, 78,0 y 75,9, y 88,4, 73,6 y 71,5%, respectivamente).
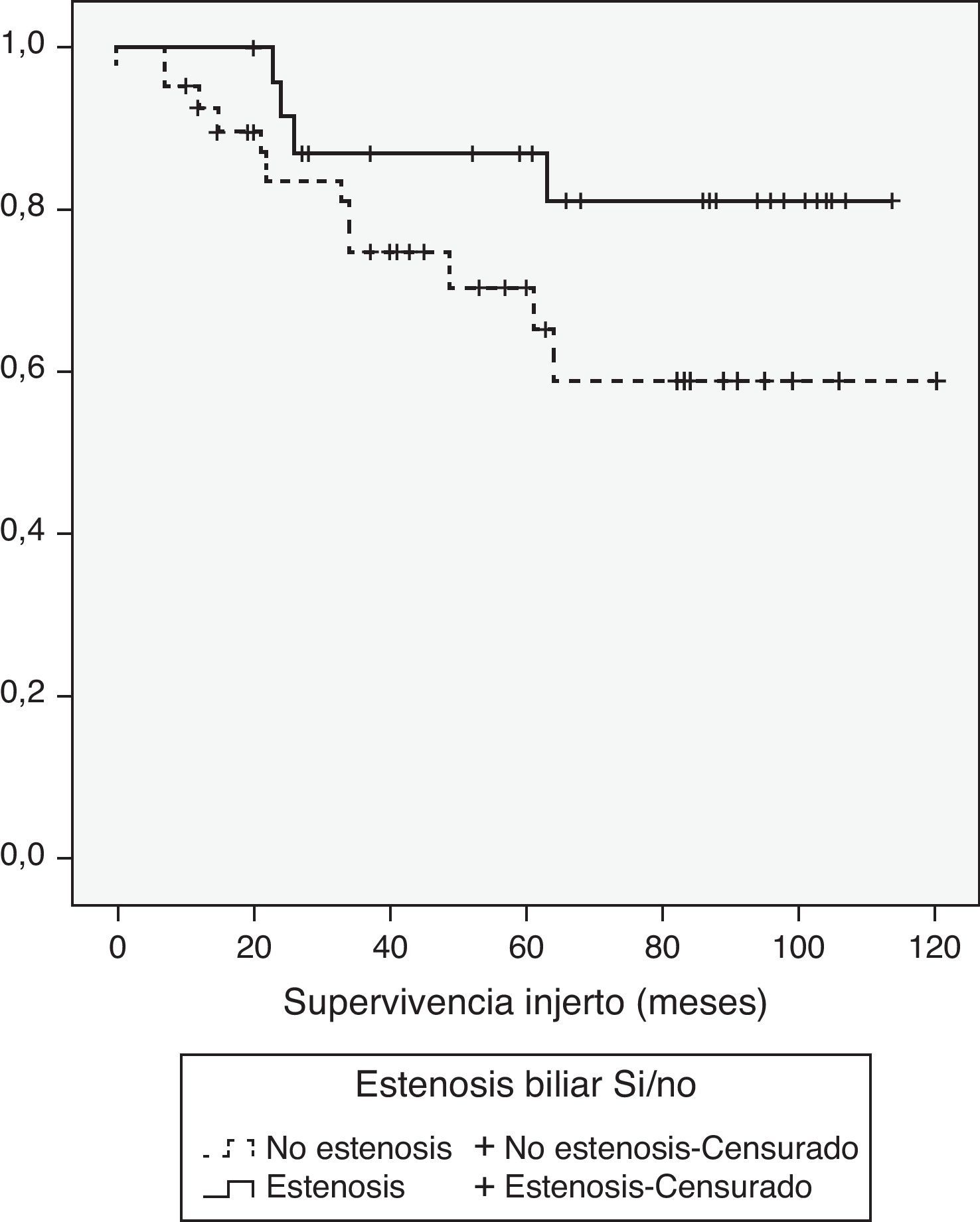
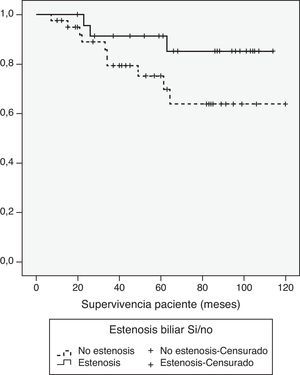
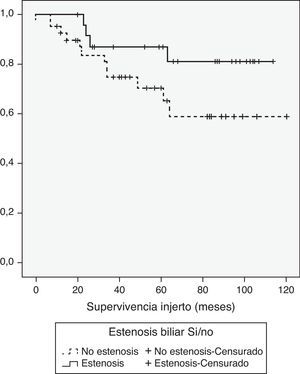
Dado que la complicación biliar que más puede afectar a la supervivencia es la estenosis, comparamos la supervivencia de paciente e injerto con relación a la presencia o no de estenosis biliar. Con un seguimiento medio de casi 7 años y tras excluir la mortalidad temprana (3 meses tras el trasplante), no hubo diferencias en la supervivencia de paciente e injerto al año, 3 años y 5 años, con o sin complicaciones, (100, 91,3, 91,3 vs. 97,5, 79,2, 75,1% [p = 0,1], y 100, 87,0 87,0 vs. 92,4, 74,5, 70,4% [p = 0,1], respectivamente) (figs. 5 y 6). En conclusión, las complicaciones biliares, especialmente las estenosis, no afectan a la supervivencia tras THDV.
La incidencia de complicaciones biliares tras THDV se considera elevada, y durante tiempo se ha asociado a unos peores resultados de los pacientes17,18. Este estudio confirma la alta incidencia de estas complicaciones. En global, 39 pacientes (55,7%) han presentado algún tipo de complicación biliar. Sin embargo, al evaluar los resultados a largo plazo, hemos podido mostrar que la existencia de una fuga o estenosis biliar no afecta adversamente a la supervivencia de los pacientes o de los injertos.
Las complicaciones biliares deben ser divididas en 2 grupos: aquellas asociadas a una fuga biliar y aquellas donde puede formarse una estenosis. Desde el punto de vista fisiopatológico son totalmente diferentes. La fuga biliar es una complicación que acontece de forma temprana y clínicamente puede aparecer en el contexto de un paciente con buen estado general o con un deterioro de la condición clínica. En cualquier caso, la fuga debe ser solventada de forma inmediata, y una vez resuelta, no debería afectar a los resultados a largo plazo. En nuestra experiencia, 20 pacientes (69%) han sido tratados mediante endoscopia o radiología intervencionista. Nueve pacientes precisaron una reintervención quirúrgica para solucionar el problema (31%). La curva de aprendizaje es importante con respecto a la aparición de este tipo de complicación. Comparando los primeros casos de la serie con los últimos, en el segundo periodo el número de fugas biliares han disminuido (19 vs. 10, p = 0,048), así como el número de intervenciones quirúrgicas necesarias para su tratamiento.
La aparición de una estenosis es un hallazgo inesperado en la mayoría de los pacientes. Aquellos pacientes que la desarrollan lo hacen tras un largo periodo asintomático. Hemos observado que el tiempo transcurrido desde el trasplante hasta la estenosis clínicamente evidente es de casi un año. Desde nuestro punto de vista creemos que esto es muy importante, y que la mediana de tiempo de seguimiento debería incluirse siempre para así saber la incidencia real de las complicaciones biliares. Todos los pacientes considerados deben ser seguidos como mínimo durante un año, y eso es así para aquellos pacientes que han presentado una estenosis biliar, bien aislada o bien tras una fuga inicial. Con una mediana de seguimiento de 80 meses el riesgo de desarrollar una estenosis biliar es del 24,9% a un año y de 38,3% a los 3 años. Si el paciente desarrolla una fuga de bilis, la probabilidad se incrementa hasta un 28,6 y un 58,1%, respectivamente. En los últimos 35 casos, se encontró una reducción en el número de estenosis (de 40 a 28,6%). Esto es importante porque al reducir las fugas podríamos disminuir el número global de estenosis. De hecho, la tendencia hacia una disminución de las estenosis biliares tras los primeros 35 casos podría ser una consecuencia de un descenso de las fugas. Sin embargo, esta tendencia no obtiene significación estadística, sugiriendo que la curva de aprendizaje podría no afectar a este tipo de complicación. Este hecho ha sido ya sugerido por otros grupos19–21.
Con respecto al tratamiento, dos terceras partes de nuestros pacientes fueron tratados definitivamente con dilatación. El resto o bien fueron tratados temporalmente mediante la colocación de un stent o fueron intervenidos. Un aspecto que parece claro y que ya ha sido mostrado previamente por otros grupos22,23 es que la colocación de una prótesis biliar no debe ser considerada como un tratamiento definitivo, dado que la mayor parte de estos pacientes terminan siendo intervenidos. De nuevo, tras un periodo de seguimiento mediano de 80 meses (casi 7 años), únicamente un paciente de nuestra serie ha precisado un retrasplante hepático como consecuencia de una complicación de la vía biliar.
Solamente 3 pacientes de los 70 han sido retrasplantados (un paciente debido a una cirrosis biliar secundaria, otro debido a colangiopatía isquémica y un retrasplante inmediato debido a una disección de la arteria hepática). La supervivencia global del injerto a uno y 5 años del trasplante es de 88,4 y 71,5%, respectivamente. Estos datos han podido ser incluso mejorados en los últimos 35 casos con supervivencias respectivas de 91,1 y 72,7%.
La presencia de complicaciones biliares no afecta a la probabilidad de supervivencia al año y a los 5 años. Aunque excluimos aquellos pacientes que fallecieron durante los 3 primeros meses tras el trasplante, hemos encontrado que hay una tendencia hacia una mejor supervivencia en los pacientes que presentaron algún tipo de complicación biliar. Podríamos explicar este hecho por el bajo número de pacientes en cada grupo. Resultados de otros grupos, como el de Pittsburgh, han mostrado que a pesar de la existencia de un alto índice de complicaciones biliares, la supervivencia a largo plazo no se ve afectada13.
No obstante, aunque la supervivencia puede no modificarse por las complicaciones biliares, el alto número de ingresos de estos pacientes (la media de reingresos a causa de la estenosis de la vía biliar es de 6,92 ± 4,3, representando una estancia media de 73,6 días) probablemente tiene un impacto en la calidad de vida del paciente, por la presencia de síntomas que requieren ingreso y tratamiento en el hospital.
ConclusiónHay una alta incidencia de complicaciones de la vía biliar en el THDV. La fuga biliar puede estar relacionada con la técnica quirúrgica, y probablemente pueda ser reducida mediante la adquisición de experiencia. Únicamente mediante una reducción del número de fístulas biliares podemos reducir la aparición de estenosis a largo plazo. No obstante, la aparición de una estenosis de la vía biliar no parece relacionada con la experiencia quirúrgica. Tras una mediana de seguimiento de 80 meses, hemos podido mostrar que la aparición de complicaciones biliares no parece afectar negativamente los resultados a largo plazo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.