Sr. Director:
El feocromocitoma es un tumor infrecuente que usualmente se origina en la médula adrenal y causa una excesiva producción de catecolaminas. La isquemia intestinal suele ser resultado de una arteriosclerosis grave o de un vasospasmo persistente de los vasos del territorio esplácnico, pudiendo evolucionar hacia el infarto intestinal.
Describimos el caso de una paciente con un feocromocitoma asociado a necrosis intestinal grave.
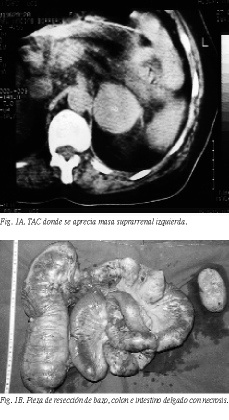
Se trataba de una mujer de 60 años, diabética insulinodependiente, de 3 años de evolución y con hipertensión (HTA) conocida desde hacía 10 años. Ingresó en el servicio de medicina interna por crisis hipertensiva que se acompañaba de hemiparesia izquierda y facial, de la que se recuperó en 10 días. Fue protocolizada para estudio de su HTA, detectándose en la TAC una masa suprarrenal izquierda (fig. 1A). Analíticamente se apreció una elevación de las catecolaminas en plasma y orina. En el transcurso de este ingreso la paciente tuvo una nueva crisis hipertensiva importante (presión arterial sistólica [PAS]: 240 mmHg) que se acompañaba de bajo nivel de conciencia y fallo ventricular izquierdo.
Ante la gravedad del cuadro se decidió su ingreso en la UCI. En la exploración física se apreciaba rubor facial importante, así como petequias supraclaviculares y signos de hipoperfusión periférica en general. Se auscultaban crepitantes diseminados en ambos campos pulmonares, con el abdomen normal.
Analíticamente se apreciaba leucocitosis con desviación a la izquierda y elevación discreta de la creatinina y la urea.
Ante la sospecha de HTA maligna secundaria a feocromocitoma se instauró tratamiento con fármacos antihipertensivos (fenoxibenzamina, prazosín y nitroprusiato) que controlaron la HTA de manera escasa. Se produjo un empeoramiento progresivo de la paciente, llegando a un estado de shock, lo que obligó a practicar una laparotomía de urgencia en la que se apreciaba una necrosis del intestino terminal y del colon derecho y un bazo con mal aspecto (fig. 1B). Ante estos hallazgos se procedió a practicar una hemicolectomía derecha y resección de 1 m de intestino delgado, esplenectomía y adrenelectomía izquierda. Tras la cirugía el dolor cedió, la presión arterial disminuyó paulatinamente y las concentraciones de glucosa y catecolaminas se normalizaron.
La anatomía patológica puso de manifiesto una pieza de resección de colon e intestino delgado con necrosis hemorrágica, bazo con periesplenitis y feocromocitoma de 7,5 * 5 * 3 cm de tamaño.
El postoperatorio de la paciente fue malo y prolongado. Fue intervenida al octavo día por peritonitis fecaloidea secundaria a dehiscencia anastomótica, y se le practicaron colostomía y fístula mucosa. También desarrolló infección pulmonar y urinaria que obligaron de nuevo a ventilación mecánica y antibioterapia intensiva.
La paciente, tras 2 meses de ingreso en UCI, fue dada de alta a un hospital de cuidados intermedios con una tetraparesia por polineuropatía del paciente crítico, de la que en la actualidad se ha recuperado casi en su totalidad.
Como sabemos, el feocromocitoma es un tumor productor de catecolaminas. La producción excesiva de éstas provoca HTA paroxística, sudación, palpitaciones y cefalea. La influencia de estas catecolaminas en la fisiología gastrointestinal se traduce en relajación de la musculatura lisa intestinal y vasoconstricción de las arteriolas esplácnicas. Aunque suele manifestarse con síntomas vagos del tipo anorexia, náuseas y dolor abdominal, raramente llega a provocar mayores repercusiones.
A pesar de ello se han descrito en la bibliografía feocromocitomas asociados a íleo paralítico1, peritonitis2, isquemia intestinal3 y shock4.
Aunque la mayoría de las veces la colitis isquémica sea leve y reversible, también puede evolucionar a estenosis segmentaria intestinal5, e incluso, como en nuestro caso, a necrosis de íleon y colon derecho, como consecuencia de un vasospasmo persistente, causado por un exceso de catecolaminas.
Para concluir, diremos que en su evolución, un feocromocitoma puede ocasionar un grave cuadro de isquemia intestinal aguda con infarto y necrosis de la pared, de muy difícil diagnóstico y peor pronóstico5, si se desarrolla en el curso de una crisis hipertensiva con paciente en ventilación mecánica y coma farmacológico. Además, debemos tener en cuenta que suele asociarse a vasospasmo y microinfartos de otras vísceras, como también ocurrió en la paciente que presentamos.