Material y método
Resultados
Conclusiones
Patients and method
Results
Conclusions
La neoplasia intraepitelial anal (NIA) es una lesión precursora del carcinoma escamoso anal, como lo es la displasia de cérvix o CIN respecto al carcinoma escamoso cervical1. Esta lesión ha recibido otras denominaciones como carcinoma anal in situ o enfermedad de Bowen cuando afectaba únicamente a la piel perianal. Recientemente se ha propuesto la denominación de NIA, la cual puede dividirse en grado I, grado II y grado III dependiendo de la extensión en profundidad de estas lesiones en el epitelio afectado o en NIA de bajo y alto grado en las muestras de citología anal según la clasificación de Bethesda2. Al igual que ocurre en la displasia de cérvix, el responsable principal de estas lesiones es el virus del papiloma humano (VPH), sobre todo en los tipos de alto riesgo3.
El interés por esta lesión es relativamente reciente ante la detección de un aumento en la incidencia de carcinoma escamoso de ano en los últimos años4. Se ha estudiado qué individuos tienen respecto a la población general un riesgo superior de contraer este tipo de enfermedad y, por lo tanto, qué población en riesgo sería la más beneficiada si se aplicara una campaña de diagnóstico y manejo temprano de estas lesiones3. En estudios epidemiológicos se ha observado que la población con mayor prevalencia de NIA corresponde a pacientes con infección por el virus de la inmunodeficiencia humana (VIH), pacientes con antecedentes de condilomas anales o genitales, pacientes con historia de neoplasia intraepitelial cervical (CIN) y en general, los grupos con mayor prevalencia de infección por el VPH, incluidos los sujetos con relaciones sexuales anorreceptivas5–7. Recientemente, se ha sugerido también la relación con determinados hábitos sociales como el tabaquismo8.
El objetivo principal de este trabajo es analizar los resultados en la detección de casos de NIA mediante citología anal tras la implementación de un protocolo estandarizado de diagnóstico de esta enfermedad en una población en riesgo. Secundariamente se estudia la relación entre la detección de alteraciones en la citología anal y cada uno de los distintos factores de riesgo en el grupo de pacientes a los que se le aplicó el protocolo.
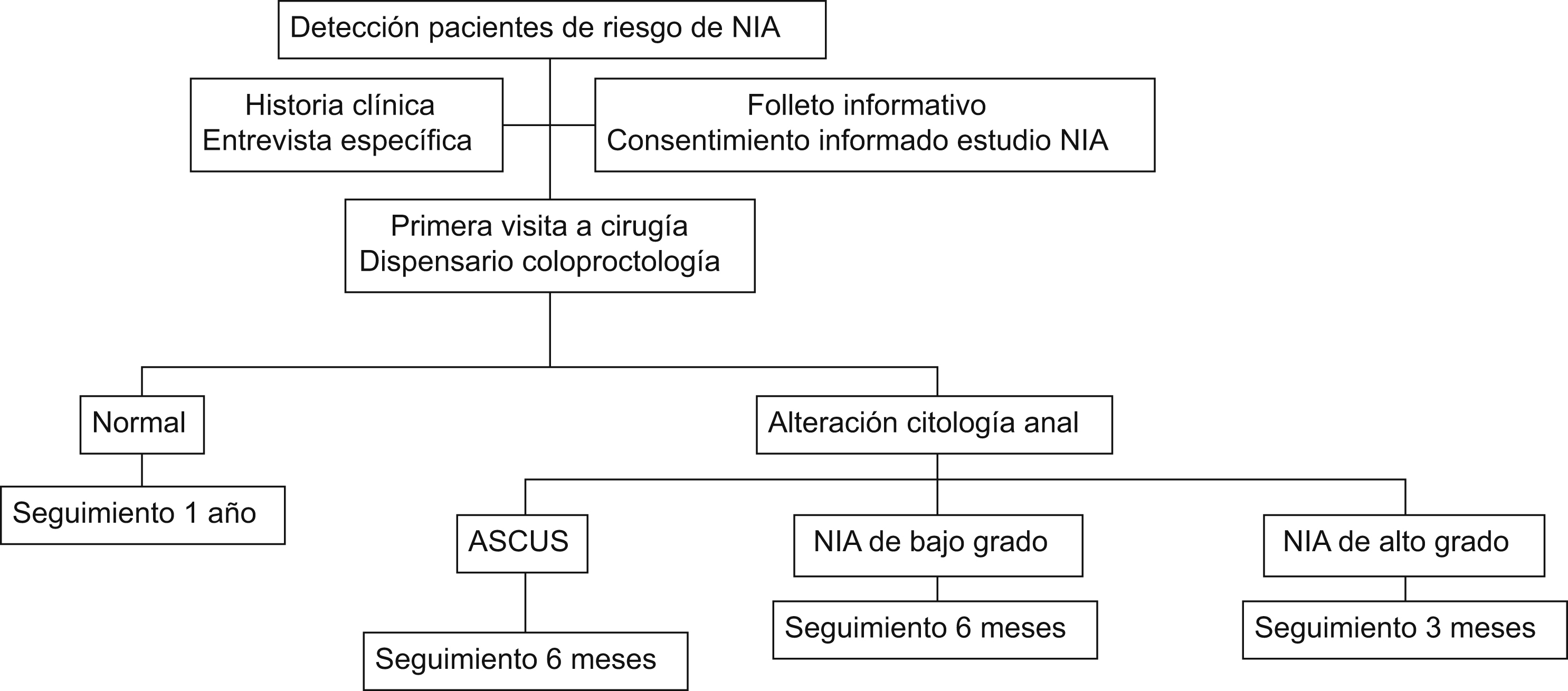
Pacientes y métodoEstudio observacional de corte transversal de una serie consecutiva de casos a los que se aplicó un protocolo estandarizado de diagnóstico de NIA (fig. 1). Este protocolo fue presentado y aprobado por el comitéético de investigación clínica de nuestro hospital (código 2289).
Figura 1. Protocolo diagnóstico de neoplasia intraepitelial anal en población seleccionada.
Criterios de inclusiónSe incluyó a todos los pacientes considerados población en riesgo por presentar alguno de los siguientes antecedentes: condilomas anales o genitales, displasia cervical o CIN, o infección por el VIH.
Los pacientes procedían de las consultas externas de los servicios de cirugía general, medicina interna o ginecología y obstetricia de nuestro hospital.
Con todos los pacientes se realizó una anamnesis estructurada, exploración física, anorrectoscopia y citología anal. Este protocolo se consensuó con los especialistas de los servicios clínicos implicados según la literatura existente.
Citología analLa citología anal se realizó del material obtenido mediante cepillado en la consulta externa. El cepillo utilizado es el mismo que se utiliza para realizar la citología cervical. Para ello, se introduce el cepillo en el canal anal, rascando desde la piel perianal hasta 4 cm por encima del margen anal. El material para citología se obtiene tras sumergir el cepillo en un medio líquido (ThinPrep Pap Test. PreservCyt®, Marlborough, Estados Unidos). La interpretación de los resultados fue realizado por un único anatomopatólogo especializado en el diagnóstico de estas lesiones utilizando los criterios de Bethesda2,10.
En todas las muestras de citología se analizó también la presencia de infección por VPH de alto riesgo mediante la técnica de captura de híbridos de segunda generación (Digene Hybrid Capture®, Gaithersburg, Estados Unidos)11. Esta técnica permite detectar la presencia de cualquiera de los 13 tipos virales de alto riesgo en una misma reacción (tipos 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 y 68)12.
Factores de riesgoAl igual que en otras series publicadas, se estudiaron si las siguientes variables consideradas factores de riesgo de NIA; estuvieron relacionadas cada una por si sola con la detección de alteraciones en la citología anal en la muestra de pacientes: presencia de condilomas anales, detección de infección por VPH de alto riesgo, infección por VIH y finalmente el hábito tabáquico activo, considerado como el consumo mínimo de 20 cigarrillos a la semana13.
Análisis estadísticoLas variables cuantitativas se presentan con números absolutos, la media, y rango entre paréntesis. Las variables categóricas se presentan con números absolutos o porcentajes. Las variables cualitativas se compararon con el test de Chi-Cuadrado (o test exacto de Fisher cuando fue preciso). Para realizar el análisis estadístico se utilizó el programa SPSS versión 10.0 (SPSS, Chicago, USA). Se consideró cómo significativa una p inferior a 0,05.
ResultadosPacientes incluidosDesde enero de 2005 a diciembre de 2006, en este protocolo de diagnóstico de NIA se incluyó a 64 pacientes (el 76,5% varones): 44 por presentar condilomas anales, 14 casos por infección por VIH, y 6 pacientes con historia de CIN. La media de edad fue 33 (intervalo, 22–82) años, y en el total de la serie, 35 (48%) individuos eran fumadores activos.
Resultados de la citología analTal cómo se observa en la tabla 1, se detectaron alteraciones en la citología anal en 25 (39%) casos: de ellos, 9 presentaron alteraciones citológicas de significado incierto o ASCUS y 16 (25%) tenían lesiones compatibles con NIA. Se detectó infección por el VPH de alto riesgo en 31 (48,4%).
Tabla 1. Resultados obtenidos en la citología anal en los 64 pacientes incluidos en el protocolo de detección de neoplasia intraepitelial anal en población seleccionada según la clasificación de Bethesda2
| n (%) | |
| Normal | 39 (60,9) |
| ASCUS | 9 (14) |
| Neoplasia intraepitelial de bajo grado | 15 (23,4) |
| Neoplasia intraepitelial de alto grado | 1 (1,5) |
ASCUS: alteración citológica de significado incierto. Estudio de factores de riesgo
Como se puede observar en la tabla 2, no hubo asociación estadísticamente significativa entre la presencia de alteraciones en el resultado de la citología anal y la presencia de condilomas anales, infección por el VPH de alto riesgo, ser portador del VIH o ser fumador activo.
Tabla 2. Resultados del estudio de la relación entre la presencia de factores de riesgo y los hallazgos de neoplasia intraepitelial anal en citología anal en los pacientes de la serie
| Pacientes con anormalidades en la citología anal (n=25), n (%) | Pacientes con estudio normal (n=39), n (%) | p * | |
| Condilomas anales | 17 (68) | 27 (69,2) | 0,22 |
| VPH de alto riesgo | 13 (52) | 18 (46,1) | 0,84 |
| Infección por VIH | 5 (20) | 9 (23) | 0,98 |
| Fumador activo | 17 (68) | 18 (46,1) | 0,14 |
* Prueba de la χ 2.
Discusión
La incidencia del carcinoma escamoso anal ha aumentado en los últimos 30 años, sobre todo en pacientes con infección por VIH, hasta cifras comparables a la prevalencia que tenía el carcinoma de cérvix cuando todavía no habían sido introducidos los métodos de cribado poblacional8. Más preocupante aún es el hecho de que el carcinoma anal se diagnostica habitualmente de manera tardía con gran extensión local o a distancia4. Por ello ha sido objeto de interés en los últimos años la implementación de campañas de diagnóstico precoz de carcinoma escamoso de ano o de sus lesiones precursoras en población con factores de riesgo9. En este estudio se ha detectado un 25% de casos de NIA tras aplicar un protocolo estandarizado de detección en población seleccionada mediante el uso de citología anal. Este porcentaje en pacientes en riesgo es similar a la única experiencia europea publicada hasta el momento y permite plantear la necesidad y normalización de métodos de cribado en grupos de población específicos13.
La NIA de alto grado es una entidad que se considera premaligna de manera similar a las lesiones precursoras del carcinoma de cérvix, cuya incidencia y prevalencia parece que ha aumentado en los últimos años7,14. Desde el punto de vista histopatológico, la NIA se define por la presencia de un cambio progresivo del epitelio normal del canal anal por células inmaduras que tienen características de células basales15. Mediante citología anal puede definirse de forma similar a las lesiones del cérvix uterino y, por lo tanto, puede utilizarse la clasificación de Bethesda, que diferenciaría entre lesiones de bajo y alto grado2,3. Aunque los resultados diagnósticos mediante biopsias anales múltiples parecen ser más exactos por la cantidad de material obtenido y porque permite conocer con exactitud la localización de las lesiones, la necesidad de someter al paciente a una prueba más cruenta bajo anestesia otorgan un atractivo a la citología obtenida por escobillón13. Se trata de un método poco invasivo que puede realizarse en la consulta externa durante la primera visita del paciente sin preparación previa ni anestesia y debemos entender que el objetivo es sobre todo el diagnóstico precoz de lesiones premalignas para realizar un seguimiento adecuado del paciente16. Este razonamiento comporta que no sea tan necesaria la determinación anatómica exacta de la lesión en el canal anal como su diagnóstico. Mediante esta técnica puede determinarse también la presencia de infección por los tipos de alto riesgo de VPH. La presencia de esta infección se utiliza en las pacientes con CIN para evaluar la presencia de un mayor riesgo de carcinoma invasor, factor determinante en las pautas de seguimiento. Este dato quizá también podrá ser útil en el seguimiento tras el diagnóstico de NIA10,13.
Los primeros estudios publicados determinaron que la citología anal detectaba alrededor de un 35% de lesiones de NIA en comparación con las biopsias4. Esta baja sensibilidad se debía fundamentalmente a la dificultad de obtener una buena muestra en la consulta por la contaminación fecal. Hoy las técnicas citológicas han mejorado de forma significativa y la sensibilidad para detectar NIA alcanza el 80% en los pacientes con infección por VIH y supera al 50% en los pacientes no infectados7,17.
Aunque no fue el objetivo de este estudio, durante el seguimiento de estos pacientes no se detectó ningún caso de carcinoma invasor anal en los casos diagnosticados de NIA o en el resto de la serie de pacientes sometidos a este protocolo. A pesar de ello, merece la pena comentar que nuestra estrategia, una vez diagnosticado un caso de NIA y de acuerdo con otros grupos, consistió en realizar un calendario de seguimiento con una nueva visita en consultas externas con anorrectoscopia y nueva citología anal. Esta visita se realizó a los 6 meses en los casos de NIA de bajo grado, o tras 3 meses en el caso de pacientes con NIA de alto grado o con antecedentes de inmunodepresión o infección por VIH (fig. 1)7. En los casos en los que durante el seguimiento el paciente presentara algún síntoma sospechoso de carcinoma invasor anal —como por ejemplo cambios en la exploración física o rectorragias— o se detectara progresión del grado de displasia en las citologías anales por cepillado, se debería indicar intervención quirúrgica para la realización de exploración quirúrgica con biopsias anales seriadas o de lesiones sospechosas de carcinoma invasor anal. En nuestra experiencia no fue necesario en ninguno de los casos de la serie de pacientes incluidos.
La relación entre carcinoma escamoso anal, NIA y el VPH se conoce desde hace años18. De los más de 200 tipos de VPH, los tipos oncogénicos o de alto riesgo causan lesiones displásicas de alto grado y carcinoma de células escamosas de cuello uterino y de ano8. El uso de sondas de alto riesgo para la detección del ADN de estos tipos del VPH ha influido en el elevado grado de detección del virus en las muestras obtenidas en los últimos años. La captura de híbridos parece tener cierto beneficio respecto al uso de la técnica por PCR, en cuanto a que disminuye las interferencias debidas al alto grado de contaminación y que es una técnica de mayor sencillez técnica para su uso en el laboratorio12. Nuestro porcentaje de identificación del VPH de alto riesgo en las muestras fue del 52% en los pacientes con alteraciones en la citología, frente al 46,1% en el grupo de pacientes sin lesiones; estas cifras son algo inferiores a las publicadas13.
La incidencia publicada de lesiones de NIA es mayor en el grupo de pacientes con condilomas, infectados por el VIH, sobre todo en sujetos con relaciones sexuales anorreceptivas14,19. A pesar de ello y probablemente debido a que la muestra todavía es insuficiente en nuestros resultados no se pudo demostrar la relación entre las alteraciones en la citología anal y la presencia de condilomas o la infección por el VIH. Algunos metaanálisis relacionaron la infección por el VIH y el carcinoma de cérvix, y lo mismo parece suceder con la NIA y el carcinoma escamoso anal20. Por otro lado, se conoce también que la NIA estáíntimamente relacionada con la presencia de distintos grados de inmunodepresión14,21. Estas observaciones han permitido postular la hipótesis de que la inmunodeficiencia favorecería la replicación del VPH y ésta actuaría como factor promotor de la carcinogénesis sinérgicamente con otros factores, la mayoría todavía desconocidos7. Por todo ello se considera que el VIH podría favorecer la replicación de los tipos asociados a un mayor riesgo de progresión de la displasia o aumentar sinérgicamente su acción lesiva20. En esta línea pensamos que sería interesante estudiar la relación entre los grados de NIA y el grado de infección en individuos con infección por VIH (carga viral y nivel de linfocitos CD4).
La relación entre el tabaquismo y NIA detectada por citología anal sólo ha sido comunicada por un grupo en la literatura. Etienney et al13, tras la aplicación de un protocolo de citología anal también en una población seleccionada, detectaron, al igual que en nuestro estudio, un aumento de las lesiones de NIA en pacientes fumadores activos. La relación del tabaco con el carcinoma escamoso de ano había sido comunicada en la literatura sin conocer el efecto del tabaco por sí mismo o su asociación con otros factores de riesgo asociados como hábitos sexuales de riesgo o la propia infección por el VPH8. A pesar de ello se ha señalado que ciertas sustancias químicas contenidas en el tabaco podrían determinar cambios tóxicos en el ADN del epitelio del canal anal y, por lo tanto, podrían explicar en parte estos hallazgos22.
Un aspecto que vale la pena resaltar es que, para evaluar las alteraciones del epitelio transicional anal, se requiere una gran experiencia, ya que puede haber un número importante de falsos positivos. De hecho, se considera necesario que los patólogos implicados en programas de diagnóstico y tratamiento de estas lesiones tengan una especial dedicación a la interpretación de estas lesiones, sobre todo atendiendo a la gran variación entre observadores en la determinación de los distintos grados de displasia23. En nuestro grupo un único patólogo especializado en lesiones escamosas del cérvix y de ano ha interpretado todas las muestras.
En conclusión, la aplicación de un protocolo de diagnóstico de NIA en población de riesgo ha permitido un diagnóstico elevado de estas lesiones. A pesar de ello, se trata de un estudio preliminar, por lo que es necesario un mayor número de estudios prospectivos y, de ser posible, multicéntricos para determinar el beneficio clínico de la detección de dichas lesiones.
Autor para correspondencia.
David Parés
Dirección: Dpares@imas.imim.es