Material y método
Resultados
Conclusiones
Material and method
Results
Conclusions
En aproximadamente el 90% de los pacientes con hiperparatiroidismo primario (HPP), la causa etiológica es un adenoma único1,2. El tratamiento clásico ha sido la exploración cervical bilateral con identificación de las cuatro paratiroides y la extirpación de las glándulas patológicas guiado por su tamaño2,3. El éxito del tratamiento varía entre el 70 y el 95% dependiendo de la experiencia del cirujano4,5.
Durante las últimas dos décadas se han suscitado importantes cambios debidos a los avances en las técnicas de imagen, como la gammagrafía con 99Tc-sestamibi y la determinación rápida de paratirina (PTH) que han favorecido la implantación de la paratiroidectomía selectiva con unos resultados equivalentes respecto a la exploración bilateral1,2,6.
A pesar de estos avances sigue habiendo casos de persistencia o recidiva, que precisan una nueva intervención. La reintervención está gravada con una mayor morbilidad incluso entre los cirujanos más experimentados3,5,7. Además el éxito de la intervención es menor4,5,8,9.
Se han utilizado diferentes técnicas para localizar la glándula patológica y de esa manera minimizar la morbilidad e incrementar las posibilidades de éxito, como la fusión de imágenes de gammagrafía paratiroidea con 99Tc-sestamibi y la tomografía computarizada (TC)10, la resonancia magnética (RM), la cirugía radioguiada1,6 o la toma selectiva de muestras de sangre venosa4,7.
El objetivo de este trabajo es valorar la utilidad de la ecoendoscopia transesofágica para localizar de una manera precisa la glándula patológica en los casos con fracasos previos o situaciones de especial dificultad.
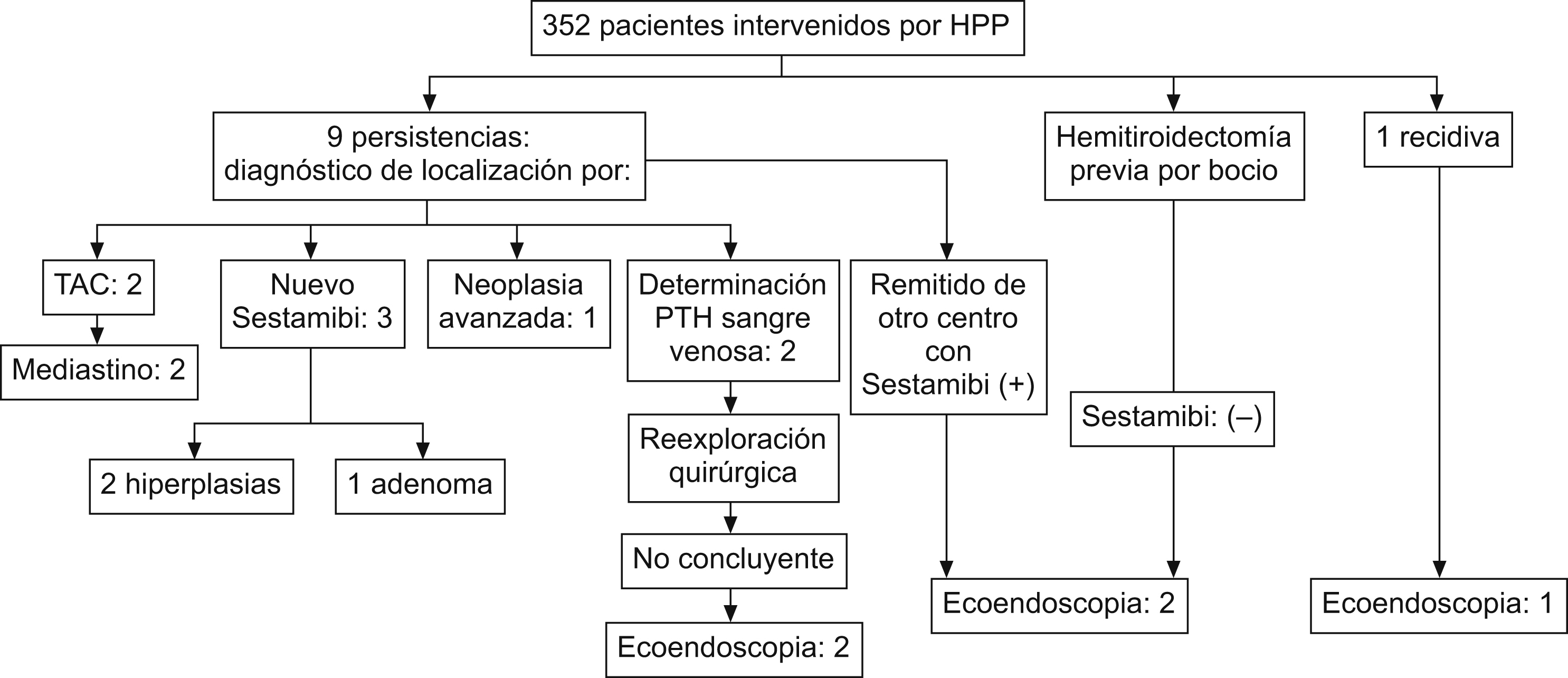
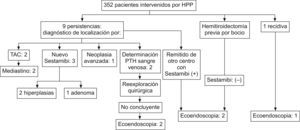
Material y métodoDesde enero de 2000 hasta abril de 2007, se ha intervenido a 352 pacientes con HPP. Por protocolo se realiza gammagrafía paratiroidea con 99Tc-sestamibi preoperatorio y determinación de PTH intraoperatoria. De ellos, 9 persistieron en su hipercalcemia y 1 recidivó (fig. 1).
Figura 1. Diagrama de flujo.
Definimos persistencia como hipercalcemia con PTH inapropiadamente alta dentro de los primeros 6 meses postoperatorios. Definimos recidiva como detección de nueva hipercalcemia después de al menos 6 meses de normocalcemia documentada.
De las 9 persistencias, la TC detectó en 2 pacientes una glándula ectópica en mediastino, y antes de la cirugía se realizó una gammagrafía paratiroidea con 99Tc-sestamibi ampliando el campo, que confirmó la sospecha. Ambos fueron intervenidos con éxito. En otros 3 pacientes con persistencia, una nueva gammagrafía paratiroidea confirmó la sospecha clínica de enfermedad residual y precisaron reintervención, con éxito; se obtuvo diagnóstico definitivo en 2 pacientes de hiperplasia y en 1 de adenoma doble. Un paciente, aunque persiste una leve hipercalcemia, padece una enfermedad neoplásica avanzada, y quedó fuera de este estudio.
En los otros 3 pacientes con persistencia del HPP la gammagrafía paratiroidea con 99Tc-sestamibi volvió a dar positivo en la misma localización que el previo a la primera cirugía sin éxito. En 2 de estos pacientes, se tomaron muestras de sangre selectiva de ambas yugulares preoperatoriamente que confirmaban la localización sospechada en la gammagrafía paratiroidea con 99Tc-sestamibi, pero la reexploración quirúrgica volvió a ser negativa.
Respecto a la paciente con recidiva, la gammagrafía paratiroidea con 99Tc-sestamibi era negativa. Además coincidió en el tiempo una paciente con hemitiroidectomía previa por bocio y diagnóstico actual de HPP con gammagrafía paratiroidea con 99Tc-sestamibi negativa. Por lo tanto, encontramos 5 pacientes con dificultades para la localización de la glándula patológica.
La ecoendoscopia fue realizada por un experto de nuestro hospital bajo sedación del paciente por un anestesista; en cuatro ocasiones con un ecoendoscopio sectorial Pentax® de 7,5 MHz y en la quinta con un radial Olympus® de 10 MHz. Todos los pacientes autorizaron la prueba por escrito.
ResultadosCaso 1El paciente había sido intervenido 15 años antes por un adenoma derecho, fue reintervenida 4 años después por adenoma izquierdo, cuando además se le realizó hemitiroidectomía derecha por bocio. La gammagrafía paratiroidea con 99Tc-sestamibi era negativa y la ecoendoscopia no halló ninguna imagen que indicara afección paratiroidea. En la intervención se objetivó una paratireosis derecha, con once focos de tejido paratiroideo confirmados por el anatomopatólogo.
Caso 2La paciente presentaba una persistencia que había motivado dos reintervenciones sin éxito, con gammagrafía paratiroidea con 99Tc-sestamibi claramente positiva a la altura del istmo tiroideo, que fue extirpado en la segunda reintervención; la TC fue negativa y la toma de muestras de sangre yugular no aportó resultados satisfactorios. La ecoendoscopia objetivó una lesión compatible en posición retrotraqueal y preesofágica próxima al polo superior del lóbulo tiroideo derecho, que fue confirmada durante la intervención quirúrgica, focalizada en el área descrita por el ecoendoscopista. El adenoma pesaba 360 mg. La paciente padece hipoparatiroidismo secundario a las cirugías de repetición, bien controlado mediante calcio oral y vitamina D3.
Caso 3Paciente con una gammagrafía paratiroidea con 99Tc-sestamibi compatible con adenoma derecho, aunque también tenía bocio de grado II en el mismo lado. Durante la primera cirugía no se evidenció adenoma, pero se hallaron las otras tres paratiroides, que se respetaron, con lo que se realizó una hemitiroidectomía derecha, pensando en un posible adenoma intratiroideo, pero sin éxito. La TC fue negativa, por lo que se realizó una ecoendoscopia, que describió una lesión compatible con adenoma en posición retroesofágica, posterior respecto a la carótida y apoyada en el cuerpo vertebral. Los hallazgos quirúrgicos confirmaron un adenoma de 580 mg. La paciente está normocalcémica en la actualidad.
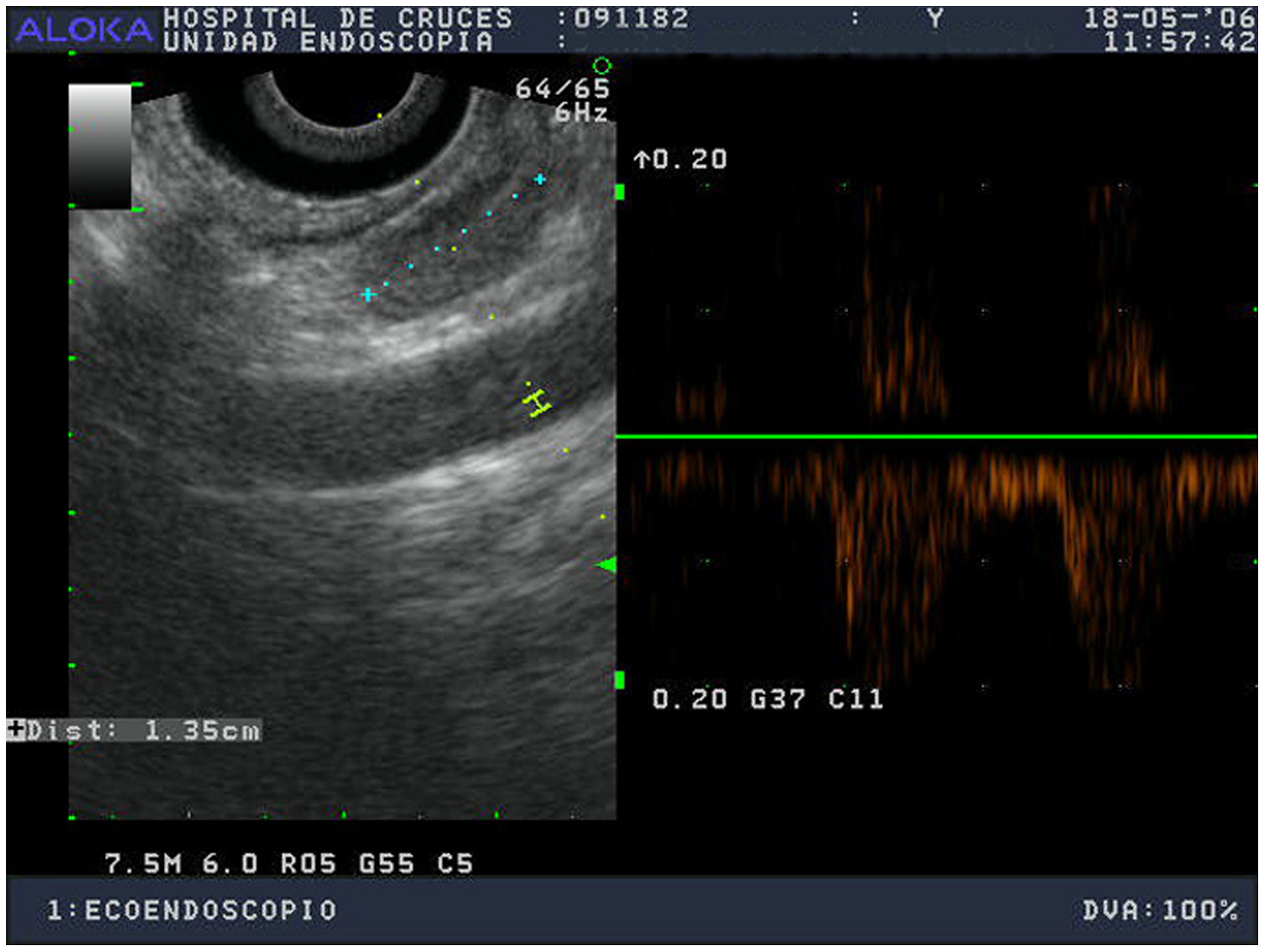
Caso 4La paciente había sufrido una hemitiroidectomía derecha por bocio 7 años antes; la gammagrafía paratiroidea con 99Tc-sestamibi era negativa y la ecoendoscopia objetivó una lesión compatible en posición retroesofágica derecha (fig. 2) y otra más pequeña superior izquierda. La cirugía confirmó un adenoma retroesofágico derecho de 410 mg, correspondiendo la imagen superior izquierda a una paratiroides aparentemente de mayor volumen que lo habitual pero sin aspecto de adenoma. Guiados por la PTH intraoperatoria, extirpamos una única glándula y la paciente 2 años después se mantiene normocalcémica.
Figura 2. Ecoendoscopio sectorial; nódulo hipoecoico y bien definido de 1,35 cm, localizado entre el esófago y la carótida. Se aprecia un discreto halo hipoecoico.
Caso 5
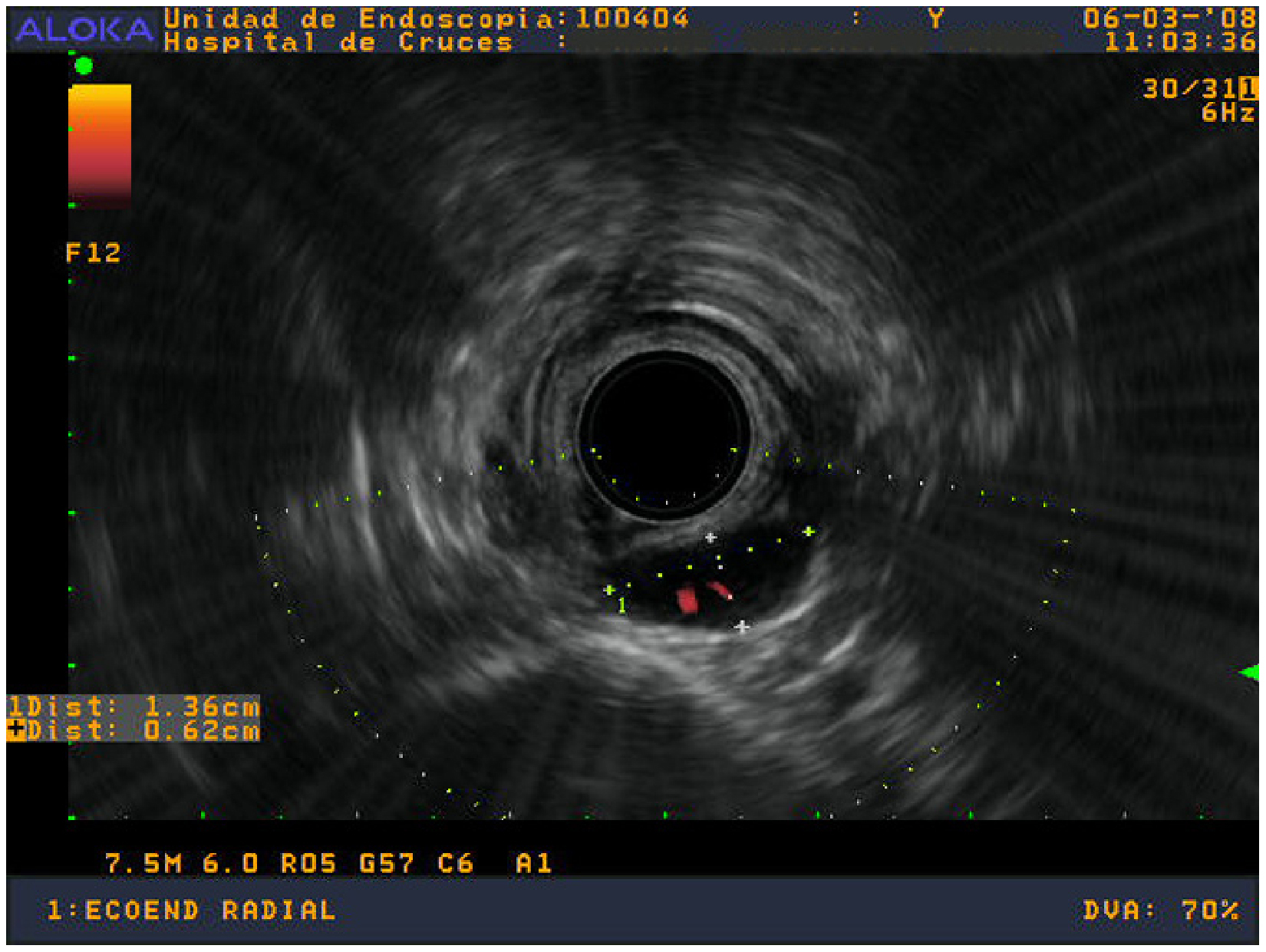
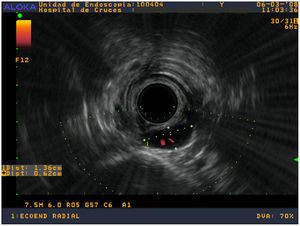
Paciente con gammagrafía paratiroidea con 99Tc-sestamibi positiva en el área inferior derecha, intervenido en otro centro y remitido con una TC en la que aparecía una imagen compatible, en mediastino superior, apoyado en la columna. La ecoendoscopia confirmó lesión compatible retroesofágica en mediastino superior, a 19 cm de la arcada dentaria, apoyada en el cuerpo vertebral (fig. 3). Durante la intervención se halló y se extirpó en la localización descrita un adenoma de 800 mg.
Figura 3. Ecoendoscopio radial; delante del cuerpo vertebral y posterior al esófago se aprecia una imagen hipoecoica, bien definida, de 1,36×0,62 cm. El Doppler muestra arteriolas en su interior.
Ninguna paciente ha presentado morbilidad relacionada con la técnica de imagen. No se ha producido lesión recurrencial, aunque sí un hipoparatiroidismo permanente.
DiscusiónEl desarrollo en los 20 últimos años de la tecnología que facilita la localización de las glándulas paratiroideas hiperfuncionantes, junto con la capacidad de medir la PTH intraoperatoriamente a precios razonables, ha permitido que se generalice la práctica de la paratiroidectomía selectiva, manteniendo unos resultados en cuanto a la función semejantes a los de la técnica clásica de la exploración cervical bilateral, pero mejorando los resultados estéticos, la duración de la intervención, la estancia postoperatoria y la hipocalcemia posquirúrgica1–3,6. Sin embargo, se mantiene una tasa semejante de persistencias y recidivas susceptibles de reintervención.
Aunque la estandarización de la cirugía del HPP ha permitido minimizar la morbilidad, la reintervención es un reto para el cirujano debido a la cicatrización y distorsión de los planos tisulares, incrementándose el riesgo de lesión del nervio recurrente, la hipocalcemia permanente y la persistencia por no localización de la glándula patológica4,5,7.
Es en estas situaciones donde las pruebas de localización adquieren especial interés, con el fin de focalizar los esfuerzos quirúrgicos en la zona sospechosa, limitando el campo a explorar por la cirugía y, por lo tanto, minimizando los riesgos.
La gammagrafía paratiroidea con 99Tc-sestamibi, la TC, la ecografía transcervical, la RM y la fusión de imágenes gammagrafía paratiroidea con 99Tc-sestamibi-TC son métodos no invasivos que pueden aportarnos información, sobre todo en los pacientes con glándulas patológicas ectópicas, pero su sensibilidad varía mucho entre los centros dependiendo del equipo técnico, el operador, la técnica usada y el tamaño y la localización del adenoma6. Además su rendimiento en los pacientes previamente operados es menor.
La coincidencia de 5 pacientes con intervenciones cervicales previas y al fracaso de las reintervenciones en 2 de los casos nos llevó a realizar una reflexión y una revisión de procedimientos. En este momento nos planteamos la posible utilidad de la ecoendoscopia, ya aplicada con éxito en otros campos. La hipótesis de trabajo es que podría localizar adenomas no hallados por otras técnicas menos invasivas y/o verificar, tras fracasar la cirugía, la imagen sospechada por otras técnicas, relacionando la lesión con las estructuras anatómicas de referencia de manera más precisa, lo que permitiría una cirugía selectiva.
De la revisión de la literatura realizada se desprende que la ecoendoscopia puede ser un método de localización útil en casos de hiperparatiroidismo persistente o recurrente11,12. La prueba presenta una sensibilidad del 71%, semejante la gammagrafía paratiroidea con 99Tc-sestamibi o a la RM12. Con la ecoendoscopia los adenomas más cercanos al esófago son los más fáciles de detectar11, de los que los más anteriores son los más difíciles de localizar por esta técnica, pero al mismo tiempo los adenomas en posición anterior son los más fáciles de encontrar para el cirujano.
La principal prueba invasiva de localización es la toma selectiva de muestras de sangre venosa, que en manos expertas acierta respecto al lado donde se localiza el adenoma en un 75–80% y presenta un 6–12% de falsos positivos4,7. En los casos en que otras pruebas de localización eran positivas y la cirugía había sido inefectiva, aporta poca información.
En ninguno de los 5 pacientes sometidos a ecoendoscopia hubo efectos adversos. El ecoendoscopista detectó correctamente en 4 pacientes la glándula patológica detallando las relaciones anatómicas y la localización exacta, lo que permite una exploración selectiva, evita explorar otras zonas en un campo previamente intervenido y minimiza riesgos. Una paciente intervenida por cuarta vez ha quedado con un hipoparatiroidismo permanente.
En la única paciente que no detectó localización, intervenida en dos ocasiones previas, en la cirugía confirmamos una paratireosis difusa en el lado derecho, y por lo tanto imposible de detectar mediante esta prueba.
En todos los pacientes con persistencia de la enfermedad, la glándula se localizaba en el plano más posterior, paraesofágico y, por lo tanto, muy accesible a esta prueba de imagen. Creemos que la mayor parte de los adenomas no hallados estarán en las zonas menos accesibles para el cirujano, como en nuestra serie.
ConclusionesUna vez que las pruebas de imagen no invasivas son insuficientes para lograr una intervención resolutiva, creemos que la ecoendoscopia está indicada con el objetivo de detallar la localización exacta del adenoma y minimizar los riesgos quirúrgicos.
Autor para correspondencia.
Aitor de la Quintana Basarrate
Dirección: Aitor.quintanadelabasarrate@osakidetza.net
1: El Prof. Miguel Echenique Elizondo falleció antes de la publicación es este artículo.