Los paragangliomas son tumores derivados de células cromafines extraadrenales. Su incidencia se estima entre el 0,02-0,05 casos/100.000 habitantes/año siendo máxima entre la tercera y quinta décadas de la vida con una ligera preferencia por el sexo masculino.
La hipertensión arterial (HTA) es la manifestación clínica más frecuente. Se caracteriza por ser hipercinética, hipovolémica y vasoconstrictora.
Las técnicas de diagnóstico por imagen junto con la determinación de metanefrinas en orina de 24h y de catecolaminas plasmáticas, son fundamentales para el diagnóstico y localización del tumor.
La resección completa quirúrgica es el tratamiento de elección ya que no se ha demostrado que el uso de quimioterapia y/o radioterapia mejore los resultados quirúrgicos.
Presentamos el caso de un paciente con hipertensión arterial secundario a un paraganglioma retroperitoneal maligno destacando los aspectos clínicos, diagnósticos, terapéuticos y pronósticos más importantes de estos tumores.
Varón de 76 años de edad, con antecedentes patológicos de hipertensión arterial y síndrome prostático, que ingresa para estudio de una masa retroperitoneal, cuyo diagnóstico fue casual a través de un estudio ecográfico realizado por otros motivos. (sintomatología miccional progresiva).
El paciente niega clínica acompañante de cefaleas, sudoración o taquicardia y presenta una exploración física dentro de la normalidad.
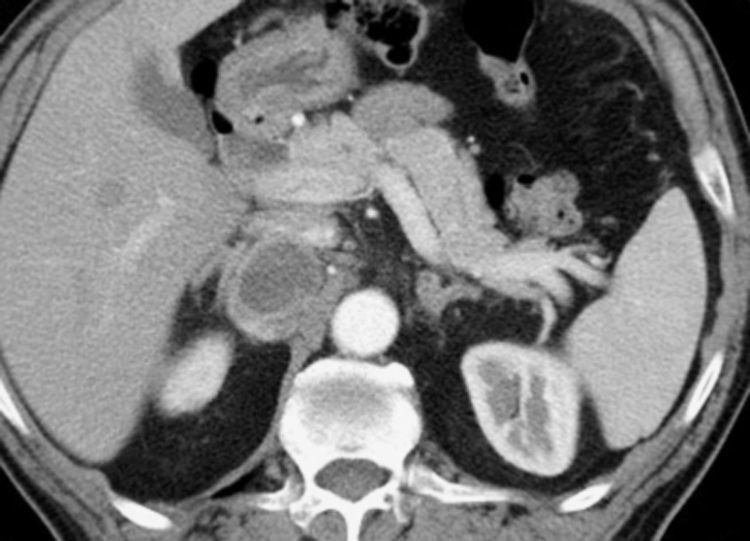
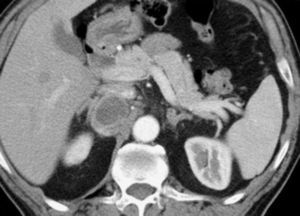
La radiografía simple de abdomen, la bioquímica sérica, el hemograma y el estudio de coagulación no revelan datos patológicos. El estudio se completa con la tomografía computarizada (TC) y resonancia nuclear magnética (RMN) que establecen la localización retroperitoneal de una tumoración de 10cm de diámetro que depende de la glándula suprarrenal derecha y desplaza la vena cava inferior.
La determinación de metanefrinas en orina de 24h es de 2.100 pg/ml (límite normal
1.000 pg/ml). Los niveles de adrenalina, noradrenalina y dopamina plasmáticos no se
encuentran alterados. El test de supresión leve de dexametasona, la aldosterona y la renina plasmáticas y los 17 hidroxi y 17 cetosteroides en orina, fueron normales.
Una punción aspiración con aguja fina (PAAF) fue no concluyente, sin poder realizar un diagnóstico de tumor maligno. Los hallazgos de las técnicas de imagen, en especial la RMN (fig. 1), la elevación de las metanefrinas en orina con el resto del estudio funcional normal, permitieron establecer el diagnóstico preoperatorio de feocromocitoma, excluyendo virtualmente otros tumores adrenales funcionantes o no. Otros raros tumores de la médula adrenal como los ganglioneuromas y ganglioneuroblastomas ni siquiera fueron considerados en el diagnóstico diferencial (raramente son funcionantes), como tampoco se consideró la posibilidad de un paraganglioma por la aparente localización intraadrenal.
Una vez establecido el diagnóstico de tumor funcionante secretor de catecolaminas, se inició el bloqueo de los receptores alfa adrenérgicos con fentolamina con una dosis inicial de 30mg al día, 3 días antes de la intervención se añadió al tratamiento labetalol para conseguir el bloqueo de los receptores beta adrenérgicos. La intervención se realiza sin incidencias resecando completamente una masa retroperitoneal lisa heterogénea de 10cm de diámetro de consistencia elástica que parece depender de la glándula suprarrenal derecha. El postoperatorio cursa con normalidad, y el paciente es dado de alta a los cuatro días de la intervención, encontrándose asintomático y con cifras de la tensión arterial dentro de los parámetros normales 10 meses después, sin precisar de ningún tratamiento antihipertensivo.
El diagnóstico definitivo se realiza en anatomía patológica que informa de paraganglioma retroperitoneal maligno (9 criterios de la escala PASS), en íntimo contacto con la glándula suprarrenal derecha que a su vez presenta signos de hiperplasia nodular.
Seis meses después de la cirugía, el paciente se encuentra asintomático sin evidencia, en las pruebas de control, de recidiva tumoral.
De acuerdo con la clasificación de la Organización Mundial de la Salud de 2004, se denominan feocromocitomas a los tumores que derivan de las células cromafines de la médula suprarrenal, reservándose el término de paragangliomas para los tumores derivados de las células cromafines extraadrenales (funcionantes o no)1.
Los feocromoblastos que derivan de las simpatogonias de las células de la cresta neural de la región torácica, aparecen en la séptima semana del desarrollo embrionario dando lugar a los feocromocitos adrenales y extraadrenales para los ganglios paraaórticos y paraganglios de los grandes vasos2.
El papel de los paraganglios es el de mantener la presión arterial durante los primeros años de la vida. Tras el nacimiento, crecen y a partir de los 12-18 meses disminuyen de tamaño, quedando reducidos en el adulto en su mayor parte a restos microscópicos3.
La proliferación tumoral de los feocromocitos extraadrenales dará origen a los paragangliomas2,3.
Los paragangliomas se pueden clasificar en paragangliomas funcionantes; cromafines y relacionados con el sistema nervioso simpático, y paragangliomas no funcionantes; no cromafines y relacionados con el sistema nervioso parasimpático4.
Las sustancias producidas por los paragangliomas son las catecolaminas; adrenalina, dopamina y con más frecuencia noradrenalina. También son capaces de sintetizar aminas biógenas1,2.
La incidencia se estima entre el 0,02-0,05 casos/100.000 habitantes/año siendo máxima entre la tercera y quinta décadas de la vida con una ligera preferencia por el sexo masculino5.
La localización más frecuente extraadrenal intraabdominal es el tejido paragangliónico aorto-simpático, y dentro de este, el órgano de Zuckerkandl. Generalmente son únicos (80–85%) y presentan con frecuencia un comportamiento maligno, metastatizando preferentemente en los ganglios linfáticos regionales, pulmón, hígado o hueso. La presencia de metástasis obliga a plantear la posibilidad de un paraganglioma múltiple3-5.
Se ha observado una frecuencia del 24% de mutaciones de la línea germinal en pacientes con feocromocitoma o paraganglioma. En estos últimos el riesgo de enfermedad maligna puede alcanzar hasta el 40%, por lo que «la regla de los diez» deja de ser válida6,7.
Estos tumores forman parte de la tríada de Carney y en ocasiones se asocian a determinadas alteraciones como los síndromes MEN, la enfermedad de Von Hippel- Lindau y la neurofibromatosis5.
La HTA, palpitaciones, cefaleas y sudoración son las manifestaciones clínicas más frecuentes. La HTA se caracteriza por ser hipercinética, hipovolémica y vasoconstrictora. Además los niveles elevados de noradrenalina, con frecuencia, causan cuadros de hipotensión ortostática y bradicardia. En exposiciones prolongadas el paciente puede encontrarse asintomático por desensibilización de los receptores1,2.
Los paragangliomas no funcionantes habitualmente no presentan síntomas y suelen ser diagnosticados de forma casual.
Las técnicas de diagnóstico por imagen (ECO, 131I-MIBG [gammagrafía con meta yodo-bencilguanidina marcada con 131 I], TC y RMN) junto con la determinación de metanefrinas en orina de 24h y de catecolaminas plasmáticas, son fundamentales para el diagnóstico y localización del tumor8.
El diagnóstico definitivo se establece con el estudio inmunohistológico de la pieza, ya que la citología no permite diferenciar los paragangliomas de otros tumores neuroendocrinos. Los criterios para el diagnóstico de malignidad están recogidos en la escala PASS (pheochromocytoma of the adrenal gland scaled score). Si se cumplen 4 de los 15 criterios, el tumor se considera de comportamiento agresivo8,9.
El tratamiento de elección es la resección completa instaurando tratamiento con bloqueadores alfa y beta adrenérgicos para evitar la inestabilidad hemodinámica durante la intervención10. Aunque no se ha demostrado que el uso de quimioterapia y/o radioterapia mejore los resultados quirúrgicos, en el caso de enfermedad residual o metastásica, el tratamiento con 131I-MIBG puede ser un agente terapéutico alternativo3. El bloqueo alfa adrenérgico debe iniciarse inmediatamente después de establecido el diagnóstico de cualquier tumor secretor de catecolaminas (feocromocitoma, paraganglioma o raramente ganglioneuroma). El agente utilizado con más frecuencia es la fentolamina. Fármacos alternativos con bloqueo alfa-1 selectivo son el prazosín,la doxazosina o la terazosina.
El tratamiento beta bloqueante (propranolol, atenolol o labetalol) puede utilizarse selectivamente en pacientes con taquiarritmia o de forma rutinaria. Siempre debe ir precedido del bloqueo alfa adrenérgico completo para evitar precipitar una crisis hipertensiva, fallo cardiaco y edema agudo de pulmón.
La suprarrenalectomía laparoscópica se considera la técnica de elección en los tumores benignos localizados en la glándula suprarrenal. En la actualidad este abordaje podría estar justificado en casos seleccionados con evidencia de malignidad, siempre bajo unos correctos criterios oncológicos de resección11,12.
La supervivencia a los 5 años tras la resección oncológica de los paragangliomas malignos es del 52%. La posibilidad de metástasis tardías obliga a realizar un seguimiento indefinido cada 6 meses3.