Objetivos. El objetivo principal del estudio fue valorar la influencia de diferentes factores de riesgo sobre la mortalidad de los pacientes, la influencia de dichos factores sobre la supervivencia en las perforaciones tumorales y finalmente comparar los resultados del grupo de perforaciones de etiología maligna con el de etiología benigna.
Pacientes y métodos. En el presente estudio retrospectivo multicéntrico se presenta la experiencia de tres hospitales de la Comunidad Valenciana (Hospital General de Castellón, Hospital Gran Vía de Castellón y Hospital Comarcal de Vinaroz) en perforaciones de colon durante el período de tiempo comprendido entre enero de 1994 y abril de 1998. Fueron incluidos en el estudio un total de 68 pacientes, 38 varones y 30 mujeres con una edad media de 68 ± 14 años (rango, 29-90). Se recogieron datos referentes a etiología, comorbilidad, clínica de presentación, exploraciones, hallazgos, técnica operatoria, morbimortalidad y seguimiento.
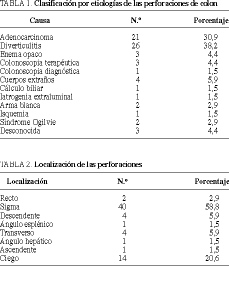
Resultados. Se recogieron 13 etiologías diferentes, siendo la diverticulitis (n = 26; 38,2%) y las neoplasias (n = 21; 29,4%) las causas más frecuentes. En cuanto a los hallazgos (grado de contaminación), 17 pacientes (25%) presentaron abscesos, 15 (22,1%) peritonitis localizada, 21 (30,9%) peritonitis purulenta difusa y 15 (22,1%) peritonitis fecaloidea difusa. La estancia media hospitalaria fue de 18,3 ± 13,8 días. Presentaron complicaciones postoperatorias 45 pacientes (66,2%), siendo las más frecuentes la infección de la herida quirúrgica (15; 22,1%), la evisceración (7; 10,3%) y el fallo multiorgánico (5; 7,4%). La mortalidad operatoria fue del 26,6% (14 pacientes).
Conclusiones. La mortalidad perioperatoria es más elevada en aquellos pacientes de mayor edad, con clínica de diarrea al ingreso y a los que no se les practica resección de la zona perforada. La perforación es una complicación grave del cáncer de colon, con una mortalidad alta y mal pronóstico, presentando los pacientes con perforaciones tumorales mayor frecuencia de clínica de distensión abdominal y de complicaciones postoperatorias que aquellos con perforaciones benignas.
Introduction. The main aim of this study was to evaluate the influence of several risk factors on mortality, as well as the influence of these factors on survival of patients with perforative carcinoma and, finally, to compare the outcomes of the group of patients with malignant perforations with those of patients with benign perforations.
Patients and methods. This multicentric retrospective study presents the experience in colonic perforation of three hospitals in the Autonomous Community of Valencia (Hospital General de Castellón, Hospital Gran Vía de Castellón and Hospital Comarcal de Vinaroz) between January 1994 and April 1998. Sixty-eight patients were included in the study, 38 males and 30 females with a mean age of 68 ± 14 years (range: 29-90). Data on etiology, comorbidity, presenting signs and symptoms, explorations, findings, surgical technique, morbidity, mortality and follow-up were collected.
Results. Thirteen different etiologies were identified. The most frequent were diverticulitis (n = 26; 38.2%) and neoplasias (n = 21; 29.4%). Findings (degree of infection) revealed that 17 patients (25%) presented abcesses, 15 (22.1%) localized peritonitis, 21 (30.9%) diffuse purulent peritonitis and 15 (22.1%) diffuse fecaloid peritonitis. Mean length of hospital stay was 18.3 ± 13.8 days. Forty-five patients (66.2%) presented postoperative complications. The most common were infection of surgical wound (15; 22.1%), evisceration (7; 10.3%) and multi-organ failure (5; 7.4%). Surgical mortality was 26.6% (14 patients).
Conclusions. Perioperative mortality is higher in older patients with symptoms of diarrhea on admission and in those who have not undergone resection of the perforated area. Perforation is a serious complication of colon cancer with high mortality and poor prognosis. Patients with tumoral perforations more frequently present symptoms of abdominal distention and postoperative complications than those with benign perforations.
Introducción
La perforación de colon ocasiona una alta morbilidad y mortalidad. La perforación complicada con peritonitis exige una rápida preparación del paciente y laparotomía. Las causas de perforación cubren un amplio espectro de enfermedades en todos los grupos de edad. La enterocolitis es la más común en recién nacidos; la enfermedad intestinal inflamatoria, traumatismos o causas infecciosas son las más comunes en adultos jóvenes, y las neoplasias o sus complicaciones asociadas, como obstrucción, necrosis o perforación por radiación se observan predominantemente en ancianos1.
La peritonitis por perforación de colon supone la participación de un gran número de anaerobios estrictos y de algunos organismos microaerobios como peptoestreptococos, fusobacterias y un gran espectro de bacteroides2,3. Así mismo, también actúan un gran número de bacterias aerobias, entre las que son más frecuentes Escherichia coli, enterococos, Kepsiella spp., Proteus spp. y Pseudomonas aeruginosa1,4. La perforación supone, tras la oclusión, la segunda complicación más frecuente de las neoplasias de colon, con una incidencia entre el 3 y el 13% del total de los tumores malignos colorrectales5-10.
En el presente estudio retrospectivo multicéntrico se presenta la experiencia de tres hospitales de la Comunidad Valenciana en la provincia de Castellón (Hospital General, Hospital Gran Vía y Hospital Comarcal de Vinaroz) en perforaciones de colon durante el período comprendido entre enero de 1994 y abril de 1998. El objetivo del estudio fue valorar la influencia de diferentes factores de riesgo sobre la mortalidad de los pacientes y sobre la supervivencia de los mismos en los casos tumorales. Del mismo modo, se compararon los resultados obtenidos en aquellas perforaciones de colon tumorales con las atribuidas a etiología benigna.
Pacientes y métodos
Fueron incluidos en el estudio un total de 68 pacientes, 38 varones y 30 mujeres, con una edad media de 68 ± 14 años (rango, 29-90). Se recogieron datos referentes a etiología, comorbilidad, clínica de presentación, exploraciones, hallazgos, técnica quirúrgica, morbimortalidad y seguimiento. Durante dicho período se intervinieron un total de 364 cánceres de colon, 21 de los cuales se complicaron con perforación (5,5%) y fueron incluidos en el estudio. Se recogieron un total de 13 etiologías diferentes, siendo las diverticulitis (n = 26; 38,2%) y las neoplasias (n = 21; 29,4) las causas más frecuentes. Se excluyeron las fugas postoperatorias. La distribución global por etiologías se expone en la tabla 1.
Siguiendo la clasificación de Hinchey para las perforaciones diverticulares11, se consideraron cuatro grados de contaminación peritoneal: la formación de absceso pericólico, la peritonitis purulenta localizada en uno o dos cuadrantes, la peritonitis purulenta difusa y la peritonitis fecaloidea difusa, excluyéndose la fistulización a órganos vecinos.
Para el estadiar los tumores se siguieron igualmente la clasificación TNM (International Union Against Cancer [UICC] / American Joint Committee on Cancer [MCC]) y la Clasificación de Dukes modificada por Astler Coller12.
Para el tratamiento estadístico de los resultados, la comparación de proporciones se realizó con la prueba de la *2 y la prueba exacta de Fisher cuando fue requerida, mientras que para la comparación de medias se utilizó la prueba de la t de Student y la prueba de la U de Mann Whitney. Las variables significativas del estudio univariante se incluyeron en el modelo de regresión logística. Las curvas de supervivencia se calcularon con el método de Kaplan-Meier, estudiándose las diferencias significativas con prueba de rangos logarítmicos y realizándose el estudio multivariante con el test de regresión de Cox.
Resultados
Presentaron alguna enfermedad concomitante un 63,2% de los pacientes, presentando dos o más enfermedades 11 pacientes (16,2%). Las más frecuentes fueron la hipertensión arterial (11,8; 16,2%), ulcus gastroduodenal (10; 14,7%), diabetes mellitus (8; 11,8%), EPOC (6; 8,6%) y la cardiopatía congestiva (5; 7,3%). Las presentaciones clínicas más frecuentes fueron: dolor (6,1; 89,7%), fiebre (27; 39,7%), náuseas-vómitos (23; 33,8%) y distensión abdominal (23; 33,8%); tan sólo 11 pacientes presentaron como manifestación inicial shock séptico (16,2%) y el tiempo medio de evolución de los síntomas fue de 87 ± 99 h. De los 21 pacientes con cánceres de colon, tan sólo 6 (28,6%) no presentaron clínica previa, siendo el cambio del ritmo deposicional (4,19%), el cierre intestinal (3, 14,3%), la rectorragia (2; 9,5%) y la anemia crónica (2; 9,5%) los pródromos más frecuentes. En la exploración clínica presentaron peritonismo 50 pacientes (73,5%) y defensa abdominal 30 (44,1%), la leucocitosis estuvo presente en 38 (55,9%) y el neumoperitoneo radiológico sólo se objetivó en 25 pacientes (36,8%). En cuanto al grado de contaminación, 17 pacientes (25%) presentaron abscesos, 15 (22,1%) peritonitis localizada, 21 (30,9%) peritonitis purulenta difusa y 15 (22,1%) peritonitis fecaloidea difusa. La localización de las perforaciones fue la siguiente: dos en recto (2,9%), 40 en sigma (58,8%), cuatro en colon descendente (5,9%), uno en ángulo esplénico (1,5%), cuatro en transverso (5,9%), uno en ángulo hepático (1,5%), uno en ascendente (1,5%) y 14 en ciego (20,6%) (tabla 2). La localización de los tumores fue: cuatro en recto (19%), ocho en sigma (38,1%), dos en ángulo esplénico (9,5%), dos en ascendente (9,5%) y cinco en ciego (23,8); ocho de las perforaciones tuvieron lugar en el mismo tumor (38,1%) y 13 fueron diastásicas (61,9%). El estadio de Dukes modificado por Astler-Coller fue A en un caso (5%), B1 en otro caso (5%), B2 en cuatro (20%), C2 en seis (30%) y D en ocho (40%) (indeterminado en un paciente). Respecto a la técnica quirúrgica, se realizó tratamiento conservador en una ocasión (1,5%), sutura de la perforación en 3 ocasiones (4,4%), 12 colostomías (17,6%), 38 resecciones primarias sin anastomosis (55,9%), 13 resecciones con anastomosis sin colostomía de protección (19,1%) y una resección con anastomosis y colostomía de protección. Posteriormente se efectuaron 14 reconversiones, que corresponden al 27,5% de los casos en que se realizaron colostomías o resecciones sin anastomosis. La estancia media hospitalaria fue de 18,3 ± 13,8 días. Presentaron complicaciones postoperatorias 45 pacientes (66,2%), siendo las más frecuentes la infección de la herida quirúrgica (15; 22,1%), la evisceración (7; 10,3%) y el fallo multiorgánico (5; 7,4%). La mortalidad operatoria fue del 26,6% (14 pacientes).
Factores pronósticos
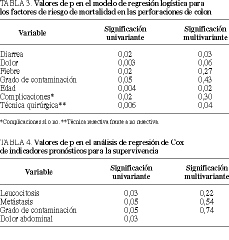
En el estudio univariado tuvieron un efecto significativo sobre la mortalidad la edad (p < 0,05), la variable dicotomizada de presencia de complicaciones (p < 0,05), la presencia de diarrea en el momento del ingreso (p < 0,05), la clínica de dolor (p < 0,05) y de fiebre (p < 0,05), el grado de contaminación (p = 0,05) y la técnica quirúrgica (p < 0,05) (menor mortalidad en las intervenciones resectivas), mientras que en el estudio multivariante (regresión logística) sólo resultaron significativas la clínica de diarrea (p < 0,05), la técnica quirúrgica dicotomizada en resección-no resección (p = 0,05) y la edad p < 0,05 (tabla 3).
Supervivencia
En el estudio univariante de Kaplan-Meyer (rangos logarítmicos), demostraron tener un efecto significativo sobre la supervivencia la clínica de dolor en el momento del ingreso (p < 0,05), el grado de contaminación (p = 0,05), la leucocitosis en el momento del ingreso (p < 0,05) y la presencia de metástasis (p = 0,05%), pero en el estudio multivariante (regresión de Cox) ninguna de estas variables resultó ser significativa (tabla 4).
Comparación de resultados de las perforaciones malignas frente a las benignas
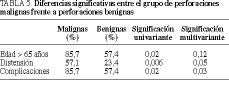
Las perforaciones malignas se presentaron en pacientes de mayor edad al agrupar a los pacientes en mayores y menores de 65 años (p < 0,05) (85,7 frente a 57,4%, respectivamente), siendo las edades medias de 73 ± 10 frente a 66 ± 15 años; la clínica de distensión abdominal fue significativamente más frecuente en las perforaciones malignas (p < 0,05) (57,1 frente a 23,4%) y en este grupo también fue mayor la frecuencia de complicaciones postoperatorias (p < 0,05) (85,7 frente a 57,4%). En el estudio multivariante (modelo de regresión logística) tan sólo resultaron significativas la distensión abdominal (p = 0,05) y la aparición de complicaciones (p < 0,05) (tabla 5).
Discusión
Las causas más comunes de perforación colónica son diverticulitis, carcinomas, colitis ulcerosa, vólvulos, necrosis por radiación y las fugas postoperatorias13,14. Como ya hemos anunciado previamente, en nuestra serie se excluyeron las fugas postoperatorias. Hay que resaltar que no tuvimos ninguna perforación ocasionada por colitis ulcerosa, vólvulo o radiación.
La localización más frecuente de perforación en la diverticulitis y las neoplasias es el colon sigmoide15; en nuestros pacientes dicha localización supuso el 60% del total de las perforaciones por cáncer y el 100% en las diverticulitis.
La perforación es una complicación frecuente en la enfermedad diverticular, que puede cubrirse dando lugar a un absceso, y la perforación de un absceso pericólico puede causar una peritonitis purulenta, pero la peritonitis fecaloidea es afortunadamente poco frecuente en la diverticulitis. Algunos casos de perforación fecaloidea de enfermedad diverticular se deben en realidad a ulceración estercorácea o pueden ser idiopáticos. La perforación idiopática se cree que es debida a un aumento de presión intraluminal que causa un área de debilidad muscular en la pared muscular, mientras que la perforación estercorácea se debe a una necrosis isquémica de la pared por las heces sólidas, originando una perforación en la pared del intestino16.
La perforación ensombrece de forma importante el pronóstico del cáncer de colon por dos motivos: por el estadio avanzado de la neoplasia que implica y, por el grado de contaminación peritoneal asociado. Como ya hemos mencionado con anterioridad, la incidencia de perforación de cáncer de colon oscila entre el 3 y el 13%5-10; en nuestra revisión esta complicación apareció en el 5,5% de los tumores de colon operados en el período referido.
La perforación de colon puede presentarse en dos formas distintas: diastásica, a distancia del tumor, producida por distensión secundaria a obstrucción y válvula ileocecal competente, o en el mismo tumor, ocasionada por invasión y necrosis de la pared del colon, siendo dicha presentación la más frecuen te6-11,17; en nuestra serie, sin embargo, fue más habitual la perforación a distancia (61,9%). Estas perforaciones a distancia ocurren con mayor frecuencia en el ciego6 y, según Saeguesser18, la perforación metatumoral se debe a una isquemia generalizada del colon distendido. Se debe tener en cuenta que la perforación de colon también puede tener lugar de forma proximal a otras lesiones obstructivas distintas a las neoplasias, como estenosis postirradiación, enfermedad de Crohn o megacolon idiopático, y que los vólvulos sigmoideos o cecales también pueden complicarse con perforación1. Dentro de este grupo etiológico obstructivo no neoplásico, en nuestra serie hubo dos perforaciones por síndrome de Ogilvie y otra por cálculo biliar impactado en colon.
En las lesiones iatrogénicas, a diferencia de las otras lesiones penetrantes, el colon suele estar preparado y el diagnóstico puede ser sospechado inmediatamente en muchos casos, aplicándose un tratamiento conservador. La perforación por endoscopia es hoy día una de las causas más importantes de perforación iatrogénica y puede tener lugar tanto con instrumentos rígidos como flexibles. La perforación es más frecuente tras las biopsias y más concretamente siguiendo a las polipectomías endoscópicas. La perforación es también más frecuente en los ancianos, en pacientes con enfermedad inflamatoria intestinal y tras radioterapia1. La incidencia global de perforaciones colonoscópicas varía entre el 0,1 y el 3%19. La perforación que si gue al estudio baritado puede ser particularmente letal; el daño puede tener lugar en el recto extraperitoneal o en el colon dando lugar a una perforación libre intraperitoneal20, siendo la incidencia de perforación en los estudios baritados entre el 0,01 y el 0,04%21.
Las lesiones de colon por arma blanca difieren de las producidas por disparo en que habitualmente los otros órganos in traabdominales están respetados. Muchas de estas lesiones pueden ser tratadas por reparación primaria o resección y anastomosis sin estoma de protección22.
Las lesiones rectales severas son poco frecuentes tras la autointroducción de objetos, siendo más frecuentes los desgarros menores del canal anal y del recto. Algunos cuerpos extraños son introducidos por accidente, como termómetros retenidos, dispositivos introductores de enemas y catéteres de irrigación. Otros cuerpos extraños, como fragmentos de huesos, pueden ocasionar lesiones tras haber sido ingeridos, los cuales se suelen estacionar en la unión rectosigmoidea y pueden dar lugar a una infección perirrectal23. En nuestra serie hubo 4 lesiones por cuerpos extraños, tres de ellos fueron ingeridos (dos huesos y una espina de pescado) y otro introducido en la ampolla rectal.
El diagnóstico de perforación de colon suele deducirse de la historia clínica y los signos de abdomen agudo y de shock por gérmenes gramnegativos. La radiología convencional puede poner de manifiesto la presencia de gas infradiafragmático en el 30-60% de los pacientes (el 36,8% en nuestra serie). En el caso de que se sospeche perforación colónica pero que el aire no sea evidente, el diagnóstico puede confirmarse mediante radiología de contraste. Sin embargo, el enema baritado es des aconsejable, ya que el diagnóstico clínico suele ser obvio y existe riesgo de septicemia por gramnegativos24. La radiografía simple de abdomen puede poner en evidencia la existencia de fecalomas en pacientes con perforación estercorácea y los signos radiográficos característicos de algunas causas de perforación, como megacolon tóxico, obstrucción colónica, vólvulo, colitis seudomembranosa y colitis isquémica1 .
La mayoría de autores consultados recomiendan una actitud quirúrgica exerética primaria en el caso de necrosis colónica, neoplasia o colitis subyacente, con objeto de eliminar el foco de sepsis, y algunos de ellos han demostrado un descenso en la mortalidad tras la resección primaria en comparación con otros procedimientos1,5,25. En el caso de perforación diastásica por cáncer de colon, la mayoría de autores coinciden en que el tratamiento preferido es la resección cólica extensa con o sin anastomosis que incluya el tumor y la perforación, siendo la colectomía subtotal el tratamiento de elección en el caso más frecuente de tumor de colon izquierdo con perforación de ciego6-9,18. La construcción de una anastomosis en presencia de peritonitis fecaloidea no se considera una actitud adecuada. No se recomienda la política de realizar drenaje peritoneal y una colostomía proximal, ya que no protege de la contaminación continuada de la perforación distal. El cierre primario del defecto en la mayoría de situaciones no se considera adecuado, aunque hay excepciones, como en el caso de perforaciones iatrogénicas endoscópicas, con mínimo retraso para la intervención, en las que puede estar justificado un tratamiento conservador o una sutura primaria que puede requerir un estoma de protección si hay contaminación peritoneal extensa. La sutura primaria puede estar indicada en la laparotomía temprana por heridas punzantes, mientras que en las lesiones por disparos el tratamiento quirúrgico depende de la extensión del daño visceral, el grado de contaminación, la naturaleza de la lesión colónica y el momento de la intervención1.
Como conclusión, podemos afirmar que la perforación de colon en general presenta una alta morbimortalidad. La presentación clínica con diarrea, la edad mayor de 65 años y las técnicas quirúrgicas no resectivas se asocian con una mayor mortalidad. Así mismo, los pacientes con perforaciones tumorales presentan con mayor frecuencia clínica de distensión abdominal y complicaciones postoperatorias que los pacientes con perforaciones de etiología benigna.