Introducción. La creación desde los años ochenta de amplias bases de datos de pacientes traumatizados ha hecho posible el desarrollo y validación, mediante el empleo de modelos estadísticos de regresión logística, de unas normas de probabilidad de supervivencia basadas en las escalas de gravedad del traumatismo.
Pacientes y métodos. Hemos analizado, mediante el modelo TRISS, que combina los valores del RTS, ISS, la edad del paciente y el tipo de traumatismo (cerrado o penetrante), la probabilidad de supervivencia (Ps) (mortalidad esperada) de los pacientes con traumatismo grave (n = 464) recogidos en nuestro registro entre junio de 1993 y julio de 1997, comparándola con la mortalidad observada. La rentabilidad diagnóstica del modelo la hemos evaluado mediante el uso de curvas ROC para el traumatismo cerrado y el penetrante. Sobre la base del cálculo de la probabilidad de supervivencia hemos determinado el número de muertes inesperadas (pacientes que fallecen a pesar de tener una Ps > 0,50) y también de supervivencias inesperadas.
Resultados. El área bajo la curva ROC fue de 0,84 y 0,89 para el traumatismo cerrado y el penetrante, respectivamente. La mortalidad global fue del 23,7%, para una mortalidad esperada del 28,6% según el modelo TRISS. En el traumatismo cerrado la mortalidad observada fue del 27,5%, frente a una mortalidad esperada (Ps < 0,50) del 33,8%, mientras que en el penetrante ambas fueron idénticas (10,5%). El porcentaje de pacientes con predicción errónea de probabilidad de supervivencia en traumatismo cerrado y penetrante fue del 21 y del 3,8%, respectivamente. Hubo 27 muertes inesperadas (Ps > 0,50) por traumatismo cerrado y dos por traumatismo pene trante.
Conclusiones. El modelo TRISS tiene, en nuestro registro de traumatismo grave, una sensibilidad predictiva de evolución final que es alta en el traumatismo penetrante y bastante menor en el traumatismo cerrado. Puede ser útil para analizar individualmente las muertes potencialmente evitables, así como para el control de la calidad asistencial a nuestros pacientes traumatizados.
Introduction. The creation of large databases of trauma patients during the 1980's, and their statistical analysis by means of logistic regression, has made it possible to develop and validate guidelines for estimating the probability of survival based on trauma severity indices.
Patients and methods. We employed the TRISS methodology, which combines the Revised Trauma Score (RTS), the Injury Severity Score (ISS), patient age and type of trauma (blunt or penetrating) to analyze the probability of survival (Ps) of the patients with severe trauma (n = 464) registered in our center between June 1993 and July 1997, comparing the expected mortality with the observed mortality. We evaluated the diagnostic yield of the model we used by means of receiver operating characteristic (ROC) curves for blunt and penetrating trauma. On the basis of our calculation of the Ps, we have determined the number of unexpected deaths (patients who died in spite of having a Ps > 0.50) and that of unexpected survivals.
Results. The area under the ROC curve was 0.84 and 0.89, respectively, for blunt and penetrating trauma. The overall mortality rate was 23.7%, with an expected mortality of 28.6% according to the TRISS methodology. The observed mortality for blunt trauma was 27.5%, versus an expected mortality (Ps < 0.50) of 33.8%, while these two rates were identical (10.5%) in cases of penetrating trauma. The incidences of erroneous prediction of Ps in blunt and penetrating trauma were 21% and 3.8%, respectively. There were 27 unexpected deaths (Ps > 0.50) due to blunt trauma and 2 due to penetrating trauma.
Conclusions. In our registry, the TRISS methodology shows a high sensitivity for predicting the final outcome of penetrating trauma, but considerably lower in cases of blunt trauma. It may be useful to analyze potentially preventable deaths on an individual basis and for quality control of the care received by our trauma patients.
Introducción
El traumatismo es quizá la enfermedad más difícil de cuantificar debido a la gran variabilidad de asociaciones de lesiones graves que comprometen la vida o causan incapacidad permanente. Aunque filosóficamente es difícil imaginar que se pueda predecir la mortalidad con una fórmula matemática, es necesario un método objetivo y reproducible que mida resultados y compare los de los diferentes centros de traumatismo.
En el paciente traumatizado, estos sistemas de puntuación son esenciales para mejorar el triage en el lugar del accidente, planificar y evaluar recursos asistenciales, evaluar la eficacia del tratamiento en la reducción de morbimortalidad y para la revisión periódica de ese tratamiento en los distintos centros.
Para ello es necesario aplicar, de una manera objetiva y uniforme, las diferentes escalas de gravedad del traumatismo, desarrolladas a lo largo de los últimos años y que recogen diferentes datos anatómicos y fisiológicos del paciente y los correlacionan con la mortalidad.
El modelo TRISS se desarrolló en 1981 para evaluar la probabilidad de supervivencia (Ps) de los pacientes politraumatizados, considerando parámetros anatómicos y fisiológicos y tomando como referencia la base de datos del MTOS (Major Trauma Outcome Study) americana. En definitiva, es el empleo de modelos estadísticos de regresión logística para predecir la mortalidad por traumatismo. Esta MTOS se creó en 1982 en los EE.UU. y Canadá, por iniciativa de Champion y Frey y coordinado por el Comité de Traumatismos del Colegio Americano de Cirujanos para evaluar la evolución y el pronóstico del traumatismo. Los hospitales proporcionan datos de sus pacientes politraumatizados y el MTOS les facilita información sobre su calidad y resultados en la atención al paciente traumatizado. Se trataba de crear una amplia base de datos de pacientes traumatizados y de desarrollar y validar unas normas de probabilidad de supervivencia basadas en las escalas de gravedad1.
Así, los pacientes que morían de lesiones en las que la predicción era de supervivencia, o aquellos que sobrevivían cuando la predicción era de fallecimiento, podían ser identificados para la "revisión por pares" (peer review). Esta revisión puede permitir identificar muertes "evitables" o "potencialmente evitables" y errores de tratamiento, y motivar cambios en los sistemas de atención.
Nuestro objetivo ha sido analizar la mortalidad observada en nuestro registro de traumatismos graves y compararla con la mortalidad esperada según el modelo TRISS de probabilidad de supervivencia.
Pacientes y métodos
Desde junio de 1993 hasta julio de 1997 recogimos en nuestro registro de traumatismos graves un total de 464 pacientes. El registro incorpora datos demográficos, de la atención prehospitalaria, escalas de gravedad, métodos diagnósticos, procedimientos terapéuticos, evolución y estancia hospitalaria, organizados en 143 campos de una base de datos comercial.
La definición de traumatismo grave se basaba en datos clínicos y/o las escalas de gravedad del traumatismo. En cuanto a las escalas de gravedad, utilizamos las más ampliamente aceptadas, dos fisiológicas, la Escala de Coma de Glasgow (GCS) y el Trauma Score Revisado (RTS), y dos anatómicas, el Abbreviated Injury Scale (AIS) y el Injury Severity Score (ISS).
Los criterios de inclusión fueron: GCS < 9, RTS < 12 e ISS > 15. Utilizamos los siguientes criterios clínicos de gravedad: lesiones con un AIS > 2 que afectaran al menos a 2 cavidades orgánicas, a una cavidad sola pero con fractura asociada de un hueso largo, dos o más fracturas de huesos largos, cualquier lesión aislada que pusiera en peligro la vida o cualquier lesión penetrante.
El AIS es una lista de diferentes lesiones, divididas en regiones del cuerpo (cabeza/cuello, cara, tórax, abdomen o contenido pélvico, extremidades o pelvis ósea y superficie) a las que se asigna un valor numérico según su gravedad, desde 1 (leve) hasta 6 (lesión fatal). La información para puntuar cada lesión individual se obtiene del Diccionario-AIS o de las tablas publicadas para facilitar un uso clínico sencillo2,3.
En el momento del ingreso, al paciente se le asignaba un RTS (de 0 a 12 puntos), compuesto por tres variables: presión arterial, frecuencia respiratoria y GCS; en pacientes que ingresaban intubados y sedados se consideraba que la frecuencia respiratoria era cero, y para el cálculo de la GCS no se tenía en cuenta la administración de fármacos.
Hemos analizado, mediante el modelo TRISS, la probabilidad de supervivencia (mortalidad esperada) de nuestros pacientes con traumatismo cerrado grave (n = 360 pacientes) y penetrante grave (n = 104 pacientes), comparándola con la mortalidad observada. Hemos evaluado la rentabilidad diagnóstica del método mediante el uso de curvas ROC para el traumatismo cerrado y el penetrante, construidas a partir del modelo o escala TRISS, que combina los valores del RTS, el ISS, la edad del paciente y el tipo de traumatismo (cerrado o penetrante).
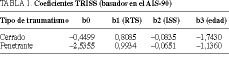
La probabilidad de supervivencia (Ps) del TRISS se calcula entonces mediante la ecuación:
Ps = 1/(1 + eb)
donde b = b0 + b1(RTS) + b2(ISS) + b3(edad). e = 2,71828... los coeficientes de regresión b0, b1, b2, b3 son distintos según el traumatismo sea cerrado o penetrante y están derivados del MTOS (tabla 1).
Este RTS es distinto del calculado en el momento del ingreso del paciente, y puede variar entre 0 y 7,8408; se calcula con la fórmula:
RTS = 0,9368 (GCS) + 0,7326 (PAS en admisión) + 0,2908 (FR en admisión)
donde GCS: escala de Glasgow, codificada de 0 a 4 puntos, PAS: presión arterial sistólica, codificada de 0 a 4 puntos, y FR: frecuencia respiratoria, codificada de 0 a 4 puntos (los coeficientes numéricos han sido determinados por regresión logística de la base de datos MTOS).
El ISS se calcula sumando el cuadrado de los tres valores más altos del AIS, teniendo valores entre 1 y 75 puntos
La edad es 0 si < 55 años y 1 si > 54.
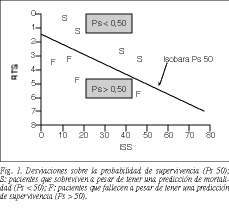
Sobre la base del cálculo de la Ps hemos determinado el número de muertes inesperadas (fallouts: pacientes que fallecen a pesar de tener una Ps > 0,50) y también supervivencias inesperadas; las hemos representado en un gráfico logarítmico donde por encima de la línea que representa la isobara Ps 50 se sitúan aquellos pacientes que sobreviven (S) a pesar de una predicción de mortalidad (Ps < 0,50), y por debajo aquellos que fallecen (F) a pesar de tener una predicción de supervivencia (Ps > 0,50) (fig. 1). El estudio estadístico se ha realizado con el programa SPSS, versión 8.0.
Resultados
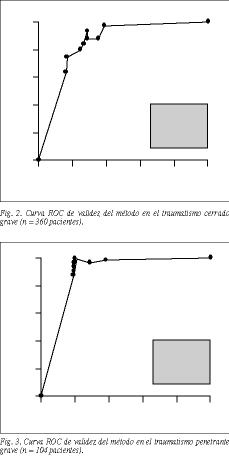
En las figuras 2 y 3 se exponen las curvas ROC de validez del método en nuestros pacientes, observando un área bajo la curva muy extensa, tanto en los pacientes con traumatismo cerrado (0,84) como penetrante (0,89).
La mortalidad global fue del 23,7% (110 pacientes), para una mortalidad esperada del 28,6% (133 pacientes) según el modelo TRISS.
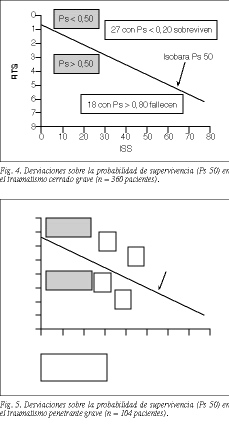
En el traumatismo cerrado, la mortalidad observada fue del 27,5% (99 pacientes), frente a una mortalidad esperada (Ps < 0,50) del 33,8% (122 pacientes). El porcentaje de pacientes con predicción errónea de Ps en el traumatismo cerrado fue del 21% (77 pacientes). De los 99 fallecidos, 27 tenían una Ps > 0,50 (27 muertes inesperadas, de los cuales 18 tenían una Ps > 0,80), y de los 261 supervivientes, 50 tenían una Ps < 0,50 (supervivencias inesperadas) y, de ellos, 27 pacientes con una Ps < 0,20 sobrevivieron (fig. 4).
En el traumatismo penetrante, la mortalidad observada fue del 10,5% (11 pacientes), frente a una idéntica mortalidad esperada según el modelo TRISS. El porcentaje de pacientes con predicción errónea de Ps fue de sólo el 3,8% (4 pacientes). Dos pacientes con traumatismo penetrante fallecieron a pesar de tener una Ps del 96 y 98%, respectivamente, y otros dos sobrevivieron a pesar de tener una probabilidad de supervivencia del 22% y 8%, respectivamente (fig. 5).
Discusión
La introducción de los sistemas organizados de atención urgente prehospitalaria en los últimos años ha motivado un creciente interés por la necesidad de recoger información precisa de las características de los pacientes politraumatizados y su evolución. Estos datos se han utilizado para identificar aquellos factores asociados con un mal pronóstico y para desarrollar modelos de predicción de probabilidad de supervivencia.
En este sentido, el método o modelo TRISS de cálculo de probabilidad de supervivencia en traumatizados, a pesar de sus limitaciones4-7, se considera el estándar para evaluar la calidad del tratamiento a estos pacientes, para la identificación de casos de muertes potencialmente evitables (entre el 30% en centros generales y el 1-5% en centros de traumatología8) y erro res de manejo, y para comparar los resultados de los distintos centros9.
El Colegio Americano de Cirujanos recomienda incluir a los pacientes con resultado adverso inesperado (negative TRISS fallouts) como filtro para seleccionar a los pacientes para la revisión por pares.
Este modelo TRISS utiliza como referencia la base de datos americana del MTOS, que engloba muchos miles de pacientes; sin embargo, se critica que esta base de datos MTOS no es poblacional, la participación es voluntaria y participan hospitales con una plantilla con especial dedicación a la traumatología. Últimamente han proporcionado datos al MTOS hospitales de Australia y Gran Bretaña10, aunque este último y otros países con sistemas de traumatología bien establecidos, como Alemania, están creando su propia base de datos11.
La mayoría de las series obtienen unos porcentajes de clasificación errónea de la Ps de sólo el 3%4, aunque en algunas categorías de pacientes, en general con traumatismo grave, este porcentaje puede superar el 25%4. Esto fue evidente en nuestros pacientes con traumatismo cerrado, en los que este porcentaje de clasificación errónea de probabilidad de supervivencia fue del 21%.
Una de las limitaciones del modelo TRISS es precisamente su baja sensibilidad (60%) para el traumatismo cerrado, lo que resulta en un alto número de muertes inesperadas. Esto se cree debido a que subestima los traumatismos craneoencefálicos, no toma en consideración muchas lesiones graves en una misma región del cuerpo (ya que tampoco lo hace la escala ISS) y no contabiliza individualmente la edad del paciente; además, no diferencia las heridas por arma blanca (HAB) de las de arma de fuego (HAF), y no predice bien la mortalidad en las caídas desde baja altura. Para intentar solventar esta incapacidad para valorar lesiones múltiples en la misma región anatómica, se propuso en 1997 el New ISS (NISS), que toma en consideración las tres lesiones más graves, independientemente de la región anatómica, y parece predecir la mortalidad en traumatismos cerrados de una manera más exacta que el ISS12.
Otra de sus limitaciones es que se centra en la mortalidad para valorar la calidad de la asistencia al traumatizado, y la baja mortalidad en centros de traumatología limita, pues, el uso de la mortalidad como indicador de calidad.
Demetriades et al publican recientemente las limitaciones de esta metodología TRISS en su experiencia4; encuentran que la TPS (TRISS Probability of Survival) es buena en el traumatismo leve, pero no en el traumatismo moderado a grave, encontrando un porcentaje de clasificaciones erróneas de hasta el 25% (global del 4,3%) en algunas categorías de pacientes: ISS > 20, combinado con alguna de las siguientes condiciones: edad > 54 años, caídas, lesiones en cuatro o más regiones, ingreso en UVI, distrés prehospitalario grave, complicaciones hospitalarias y traumatismo craneoencefálico > 3 en accidentes de moto o peatones. Consideran que, debido a estas importantes limitaciones, el TRISS debería quizás abandonarse.
El mismo grupo publica recientemente6 un análisis de los pacientes que fallecen por HAF abdominales en su centro de traumatología en un período de 2 años y que tenían una predicción de supervivencia según el TRISS. Encuentran que, a falta de un ajuste regional de coeficientes usados para predecir la Ps, el TRISS no resulta útil en estos pacientes.
Sin embargo, otros estudios sí han demostrado su validez11,13 y quizá la solución esté en ajustar los coeficientes "b" a las diferencias regionales o entre países. Así, diferencias típicas entre países son: el tipo de traumatismo (cerrado frente a pe netrante), los sistemas de atención prehospitalaria (SAP) (médicos frente a paramédicos, estabilización frente a transporte rápido), secuencias de tiempo (urbano frente a rural), el tiempo de medición del score (prehospital frente a hospitalario) y el tratamiento hospitalario (cirugía frente a tratamiento conservador en las fracturas).
Un estudio reciente de la Universidad de Colonia11 confirma la validez del TRISS en el contexto europeo. Compara diversos sistemas de puntuación de uso actual y encuentra para el TRISS un valor por encima del 0,97 para el área bajo la curva ROC. Los valores obtenidos en nuestro registro de traumatismos graves son algo menores (0,84 y 0,89), pero aun así reflejan una buena capacidad predictiva del modelo.
En un intento de mejorar esta capacidad predictiva, Champion et al introducen en 1990 un método o escala denominado ASCOT (A Severity Characterization of Trauma), que utiliza el Anatomic Profile en vez del ISS, puntuando todas las lesiones anatómicas, y da mayor importancia a la edad del paciente, estableciendo 5 grupos (de 0 a 4) en lugar de dos. Además, excluyen del cómputo a los pacientes con lesiones muy leves o muy graves. En un estudio comparativo14 publicado en 1996 basado en datos de 4 centros de traumatología de nivel I encuentran que el ASCOT es superior al TRISS en la predicción de supervivencia en el traumatismo cerrado y similar en el penetrante, en pacientes adultos. En el traumatismo pediátrico tienen un valor similar. El ASCOT mejora la predicción de supervivencia del TRISS, pues categoriza mejor los traumatismos craneoencefálico y torácico y toma en consideración distintas lesiones en una misma parte del organismo, aunque se le critica que requiere un proceso complejo de computación.
Estos modelos (TRISS y ASCOT) se han evaluado también utilizando registros de traumatismo independientes del MTOS, encontrando varios subgrupos de pacientes con una pobre predicción de supervivencia15.
En pacientes traumatizados ingresados en UVI, tanto el TRISS como el APACHE II predicen con exactitud la mortalidad global, aunque no la de pacientes individuales16.
Rutledge et al han descrito y publicado recientemente otro sistema, el ICISS, basado en la novena revisión de la Clasificación Internacional de Enfermedades que describe la Ps con más precisión que el TRISS, y predice además la estancia hospitalaria y la utilización de recursos17.
Otro de los problemas metodológicos no resueltos es la valoración exacta de la GCS. Ésta se correlaciona bien con el pronóstico y la mortalidad por traumatismo craneoencefálico, aunque existe controversia en su aplicación hospitalaria en pa cientes que llegan intubados y bajo los efectos farmacológicos de sedantes y relajantes musculares, administrados por los servicios de atención prehospitalaria. La GCS es un componente del RTS, TRISS, ASCOT y APACHE, y, por tanto, las variaciones en su medición dificultan la comparación de datos entre los distintos centros11. Se han propuesto diversos métodos de medición para estos pacientes, pero ninguno ha sido universalmente adoptado. Buechler et al publican recientemente los resultados de una revisión efectuada en 73 centros de traumatología de nivel I en los EE.UU.18. En 71 se aceptaban los valores del GCS en el momento del ingreso. En pacientes intubados, el 26% de los centros otorgaba 1 punto al componente verbal del GCS, además del ocular y motor; el 23% daba un GCS total de 3; el 16% daba una "T" al componente verbal; el 10% refería "GCS desconocido"; el 10% ponía siempre 15, y en otro 15% de centros el método de puntuación era desconocido. En pacientes intubados y con parálisis farmacológica, el 34% daba un GCS total de 3, el 18% daba una "T" al componente verbal, el 12% daba un punto al componente verbal y lo sumaba al ocular y motor, el 11% ponía "GCS desconocido", el 8% siempre daba 15, y se desconocía el método en el 16%. Para solventar esto se ha propuesto medir el GCS asignando un código de letras: "T" para intubados, "TP" para intubados y paralizados, "S" para sedados y "L" para legítimos.
Algún grupo ha propuesto utilizar sólo la puntuación del componente motor (1 a 6) del GCS para facilitar el triage de los pacientes con traumatismo craneoencefálico, al encontrar una sensibilidad y especificidad igual a la del GCS19.
Puesto que en la actualidad la mayoría de pacientes politraumatizados en nuestro medio son remitidos por los servicios de atención prehospitalaria, nuestro grupo, siguiendo una tendencia europea10, calcula en la actualidad el RTS utilizando los valores prehospitalarios documentados del GCS, PAS y FR.
Como conclusión, el modelo TRISS tiene en nuestro registro de traumatismos graves una sensibilidad predictiva de evolución final, que es elevada en el traumatismo penetrante y bastante menor en el cerrado. Puede ser útil para analizar individualmente las muertes potencialmente evitables, y como control de la calidad asistencial a nuestros pacientes traumatizados. Un ajuste regional de los coeficientes de regresión, nuevos modelos como el ASCOT, ICISS, APACHE, y un consenso internacional para el cálculo del RTS en la admisión probablemente mejoren en un futuro esa capacidad predictiva.